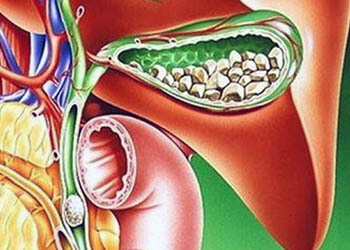
Хронический холецистит
Содержание:
Методы диагностики
Диагностика начинается с посещения гастроэнтеролога, который собирает анамнез заболевания и жизни, осматривает пациента. Далее назначаются лабораторные исследования:
- общий анализ мочи;
- несколько анализов крови:
- биохимический;
- на сахар;
- на холестерин;
- на панкреатическую амилазу;
- на антитела к паразитам;
- клинический.
- анализы кала – копрограмма, на антитела к паразитам.
Чтобы уточнить диагноз и выявить возможные сопутствующие патологии, гастроэнтеролог может назначить дополнительные обследования:
- УЗИ брюшной полости;
- ЭКГ;
- ЭРПХГ (эндоскопическая методика);
- МРТ или КТ с контрастом;
- билиосцинтиграфия;
- эндоскопическое УЗИ;
- дуоденальное зондирование;
- посев желчи;
- рентгенография органов брюшной полости.
Лечение хронического холецистита
При обострениях хронического холецистита необходима госпитализация в хирургический или терапевтический стационар; терапия такая же, как при остром холецистите. В легких случаях возможно амбулаторное лечение: постельный режим, диетическое питание – ограничение жирной пищи и ее калорийности (диета № 5а), прием пищи 4–6 раз в день. В фазе обострения процесса применяют антибиотики широкого спектра действия, которые накапливаются в желчи в достаточно высокой концентрации, в обычных терапевтических дозах в течение 7–10 дней. При лямблиозе эффективны противопаразитарные препараты. Для устранения дискинезии желчных путей и спастических болей назначают симптоматическое лечение одним из спазмолитических средств (но-шпа, мотилиум и др.). Нарушение оттока желчи у больных хроническим холециститом корригируется желчегонными средствами (синтетическими и растительного происхождения), стимулирующими образование и выделение желчи печенью, а также усиливающими мышечное сокращение желчного пузыря и поступление желчи в двенадцатиперстную кишку. Целесообразно использование ферментных препаратов, содержащих желчные кислоты.
У больных некалькулезным холециститом эффективны лечебные дуоденальные зондирования. Для нормализации желчеобразовательной функции печени, уменьшения вязкости желчи, устранения ее застоя, предупреждения образования камней, улучшения кровообращения, достижения противовоспалительного, спазмолитического и болеутоляющего эффекта применяют физиотерапию (электрофорез на область печени с новокаином, магнием, папаверином, но-шпой; УВЧ на область печени; ультразвук; электростимуляция желчного пузыря). Благоприятное действие оказывают многие минеральные воды («Московская», «Смирновская», «Славяновская», «Джемрук», «Арзни», «Боржоми», «Ессентуки», «Нафтуся»), общие ванны (хлоридно-натриевые, углекислые).
Одним из наиболее эффективных средств является грязелечение. Оно положительно влияет на функциональное состояние желчного пузыря, печени, поджелудочной железы, улучшает иммунологическую реактивность организма, стимулирует глюкокортикоидную функцию надпочечников, оказывает болеутоляющее, противоспалительное, десенсибилизирующее действие. Целесообразна лечебная гимнастика по специальной методике. При безуспешности консервативной терапии и частых обострениях показано хирургическое лечение.
Удаление желчного камня (холецистэктомия)
При появлении явных симптомов наличия камней в желчном пузыре необходимо проведение лечения, которое заключается в удалении желчного пузыря (холецистэктомия) или камней, которые вызывают обструкцию желчевыводящих путей. В настоящее время все чаще холецистэктомию выполняют, не открывая переднюю брюшную стенку, эндоскопическим методом. Если же симптоматика не сильно выражена и камни имеют небольшие размеры, то их можно попытаться растворить определенными лекарствами. Эндоскоп, стекловолоконный оптический прибор, вводится в полость живота через маленький разрез на передней брюшной стенке возле пупка. Желчный пузырь выделяют, освобождают от его связей и сращений с другими тканями и удаляют через небольшое дополнительное отверстие.
Желчные камни можно удалять через общий желчный проток с использованием гибкого эндоскопа. Прибор через рот вводят в пищевод, затем через желудок проводят в двенадцатиперстную кишку. Через трубку прибора вводят тонкий инструмент, который проводят в общий желчный проток. Местоположение камня определяют с помощью рентгенографии. Если камень оказывается слишком крупным, то его дробят и извлекают по частям.
Осложнения и последствия при заболевании
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
У холецистита существует много осложнений и последствий, если заболеванием не заниматься вовремя. При длительном холецистите возможно возникновение перфорации желчного пузыря, в результате чего возникает желчный перитонит – опасное, угрожающее жизни состояние, требующее немедленного оперативного вмешательства. Также в результате вышеназванных процессов может возникать абсцесс, который отличается от желчного перитонита тем, что желчь попадает не в брюшную полость, а в полость, которая ограничена существующими спайками.
Также опасным последствием холецистита может быть распространение воспалительного процесса на окружающую клетчатку и органы, что приводит к перихолециститу. Данная патология опасна возникающими свищами, например, пузырно-кишечными. Возможно развитие и злокачественного новообразования.
При отсутствии соответствующей терапии холецистита могут возникать и водянка желчного пузыря, восходящий холангит, поддиафрагмальный либо печеночный абсцесс, а после сорокалетнего возраста в качестве последствий холецистита могут наблюдаться и инфаркты, стенокардии и прочие патологии сердечно-сосудистой системы. Вот почему при диагностировании холецистита в острой форме лечение рекомендуется проводить в условиях стационара, а при угрозе возникновения любого вышеперечисленного осложнения врачи говорят об экстренной хирургии.
Все перечисленные последствия могут возникнуть и при хроническом протекании болезни. Если постоянно не контролировать состояние пациента, то даже при ремиссии возможны рецидивы и параллельные патологические процессы
Вся терапия, которую обычно назначают при хронических формах холецистита, пригодна для использования только вне обострений, если же заболевание прогрессирует, важно своевременно обратиться к врачу за новой схемой лечения
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Медведева Лариса Анатольевна
Специальность: терапевт, нефролог.
Общий стаж: 18 лет.
Место работы: г. Новороссийск, медицинский центр «Нефрос».
Образование: 1994-2000 гг. Ставропольская государственная медицинская академия.
Другие статьи автора
Редактор статьи:
Момот Валентина Яковлевна
Специальность: Онкология.
Место работы: Институт экспериментальной патологии, онкологии и радиобиологии им. Р. Е. Кавецкого НАН Украины.
Все отредактированные статьи редактора
Будем признательны, если воспользуетесь кнопочками:
Диагностика
Основной трудностью верификации диагноза принято считать определение типа и характера заболевания. Первым этапом диагностики является консультация гастроэнтеролога. Специалист на основании жалоб, изучения анамнеза болезни, проведения физикального обследования может установить предварительный диагноз. При осмотре выявляются положительные симптомы Мерфи, Кера, Мюсси, Ортнера-Грекова. Для определения вида и степени тяжести болезни проводятся следующие обследования:
- УЗИ желчного пузыря. Является основным диагностическим методом, позволяет установить размер и форму органа, толщину его стенки, сократительную функцию, наличие конкрементов. У пациентов с хроническим холециститом визуализируются утолщенные склерозированные стенки деформированного желчного пузыря.
- Фракционное дуоденальное зондирование. В ходе процедуры производят забор трех порций желчи (А,В,С) для микроскопического исследования. С помощью данного метода можно оценить моторику, цвет и консистенцию желчи. С целью обнаружения возбудителя, вызвавшего бактериальное воспаление, определяют чувствительность флоры к антибиотикам.
- Холецистохолангиография. Позволяет получить информацию о работе желчного пузыря, билиарного тракта в динамике. При помощи рентгеноконтрастного метода обнаруживают нарушение двигательной функции желчевыводящей системы, конкременты и деформацию органа.
- Лабораторное исследование крови. В острый период в ОАК выявляется нейтрофильный лейкоцитоз, ускорение СОЭ. В биохимическом анализе крови отмечается повышение уровня АЛТ, АСТ, холестеринемия, билирубинемия и др.
В сомнительных случаях для изучения работы билиарного тракта дополнительно выполняют гепатобилисцинтиграфию, ФГДС, МСКТ желчного пузыря, диагностическую лапароскопию. Дифференциальную диагностику холецистита проводят с острыми заболеваниями, сопровождающимися болевым синдромом (острым панкреатитом, аппендицитом, перфоративной язвой желудка и 12-перстной кишки). Клинику холецистита следует отличать от приступа почечной колики, острого пиелонефрита, правосторонней пневмонии.
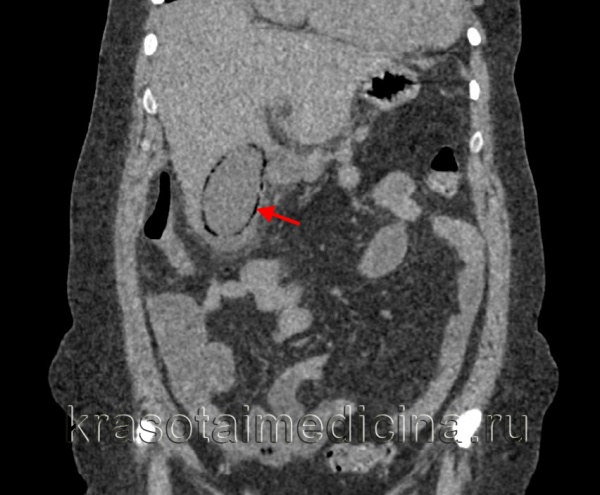
КТ органов брюшной полости. Острый эмфизематозный холецистит — скопление газа по периферии в виде «ободка».
Лечение Хронического холецистита:
Лечение хронического холецистита без холелитиаза (ХБХ). Лечебная программа включает:
- режим;
- диетотерапию;
- лекарственную терапию в период обострения:
- купирование болевого синдрома;
- применение желчегонных средств;
- антибактериальную терапию;
- нормализацию функций вегетативной нервной системы;
- нммуномодулирующую терапию и повышение общей реактивности организма;
- физиотерапию, водолечение;
- санаторнокурортное лечение.
В период выраженного обострения заболевания больного необходимо госпитализировать в терапевтический стационар. При легком течении лечение, как правило, проводится в амбулаторных условиях. В период обострения больным хроническим холециститом рекомендуется постельный режим в течение 7-10 дней.
Пища должна быть механически и химически щадящей, не обладать холекинетическим эффектом. При обострении заболевания лечебное питание должно способствовать уменьшению воспалительных явлений в желчном пузыре, предупреждать застой желчи, обеспечивать профилактику образования желчных камней. В фазе резкого обострения в первые 1-2 дня назначается только питье теплой жидкости (некрепкий чай, соки из фруктов и ягод, разведенные водой, отвар шиповника) небольшими порциями до 3-6 стаканов в день По мере улучшения состояния в ограниченном количестве назначается протертая пища: слизистые супы, каши (манная, овсяная, рисовая), кисели, муссы, желе. В дальнейшем разрешаются нежирные сорта мяса, рыбы, молочные продукты, сладкие овощи и фрукты, сливочное масло и растительные жиры по 30 г в день. Пища принимается 46 раз в день малыми порциями.
После ликвидации признаков обострения хронического холецистита назначается диета № 5.
Лекарственная терапия включает в себя использование препаратов для купирования болевого синдрома, нормализации функции вегетативной нервной системы и рациональное применение желчегонных средств, описанных в предыдущем разделе. В качестве спазмолитика целесообразно назначать дюспаталин по 200 мг (1 капе.) 2 раза в день.
Для устранения инфицированности желчи используются антибактериальные препараты широкого спектра действия, участвующие в энтерогепатической циркуляции и накапливающиеся в терапевтических концентрациях в желчном пузыре. Препаратами выбора являются бисептол в дозе 960 мг 2 раза в сутки или доксициклина гидрохлорид по 200 мг в сутки. Кроме того, могут быть использованы ципрофлоксацин по 250-500 мг 4 раза в день, ампициллин 500 мг 4 раза в день, эритромицин по 200-400 мг 4 раза в день, фуразолидон по 100 мг 4 раза в день, метронидазол по 250 мг 4 раза в день. Антибактериальная терапия назначается на 10-14 дней. При выборе антибактериального препарата необходимо учитывать не только чувствительность микроорганизмов к антибиотику, но и способность проникновения противомикробных средств в желчь.
С дезинтоксикационной целью рекомендуется внутривенное капельное введение гемодеза, полидеза, 5 % раствора глюкозы, изотонического раствора натрия хлорида, а также прием отвара шиповника, щелочных минеральных вод
С целью коррекции вторичного иммунодефицита используют препараты вилочковой железы крупного рогатого скота (тималин, Тактивин, тимоген, тимоптин), которые вводят внутримышечно ежедневно в течение 10 дней. В качестве иммуномодулятора можно рекомендовать декарис (левамизол 50 мг 1 раз в день первые 3 дня каждой недели в течение 3 нед, натрия нуклеинат 0,2-0,3 г 3-4 раза в день в сроки от 2 нед до 3 мес).
Для повышения неспецифической резистентности организма могут быть использованы адаптогены: сапарал по 1 табл. (0,05 г) 3 раза в день в течение 1 мес, экстракт элеутерококка, настойка женьшеня, китайского лимонника, пантокрин по 30-40 кап. 3 раза в день в течение 12 мес.
В лечении хронического холецистита показано использование ферментных препаратов (дигестал, фестал, панзинорм, креон) в течение 3 нед во время еды, а также антацидных препаратов (маалокс, фосфалюгель, ремагель, протаб), применяющихся спустя 1,5-2 ч после еды.
Для физиотерапевтического лечения хронического холецистита используют грязевые аппликации на область правого подреберья (10 процедур) и электрофорез грязи на область печени (10 процедур)
Необходимо помнить, что грязелечение при воспалительных заболеваниях желчевыводящих путей применяют с большой осторожностью, только тем больным, у которых нет признаков активной инфекции, лучше в сочетании с антибиотиками
Прогноз. Зависит от предрасполагающих факторов, своевременного лечения, тяжести течения.
Патогенез (что происходит?) во время Хронического холецистита:
В развитии хронического бескаменного холецистита (ХБХ) выделяют три составляющие: застой желчи, изменение ее физикохимического состава и наличие инфекции
Важное место в развитии заболевания отводится гиподинамии, алиментарному фактору, психоэмоциональным перегрузкам, аллергическим реакциям. В настоящее время наблюдается увеличение заболеваемости среди мужчин
ХБХ чаще возникает у лиц с нормальной массой тела Инфекционные возбудители проникают в желчный пузырь гематогенным, лимфогенным и контактным (из кишечника) путем. Инфекция из желудочнокишечного тракта может попасть в пузырь по общему желчному и пузырному протоку, возможно и нисходящее распространение инфекции из внутрипеченочных желчных протоков В то же время микрофлора в желчном пузыре обнаруживается лишь в 35 % случаев, что можно объяснить детоксикационной функцией печени и бактериостатическими свойствами желчи. Следовательно, для развития микробного воспаления в желчном пузыре необходимы предпосылки в виде изменения состава желчи (застой вследствие обтурации, дискинезии), Дистрофии слизистой оболочки желчного пузыря, нарушения функции печени, депрессии иммунных механизмов. Инфицированию желчн°го пузыря способствуют хронический дуоденальный стаз, дуодеНит, недостаточность сфинктеров Одди, развитие дуоденобилиарного Рефлюкса. При проникновении инфекции восходящим путем в жели чаще обнаруживают кишечную палочку, энтерококки.
Классификация хронического холецистита
В зависимости от особенней течения заболевания выделяют латентную (вялотекущую), рецидивирующую и гнойноязвенную формы хронического холецистита.
По наличию конкрементов различают:
- хронический холецистит без холелитиаза (бескаменный);
- хронический калькулезный холецистит.
Выделяют стадии:
- обострения;
- ремиссии.
По течению выделяют легкое, средней тяжести и тяжелое течение. Легкое течение характеризуется 12 обострениями в течение года, наличием желчных колик не чаще 4 раз в году. Для хронического холецистита средней тяжести характерно 3-4 обострения в течение года. Желчные колики развиваются до 5-6 раз и более в течение года. Тяжелому течению свойственны обострения заболевания до 5 раз и более в году.
Всегда ли нужна операция?
«Носительство» камней в желчном пузыре может продолжаться годами, пациент может не испытывать никаких ощущений, а камни случайно могут быть обнаружены при диагностическом исследовании по поводу другого заболевания. В таких случаях пациенту следует получить консультацию хирурга, который оценит риски развития осложнений такого «носительства», и гастроэнтеролога, который даст рекомендации по медикаментозному лечению. Существуют препараты, которые могут влиять на состав и свойства желчи и снижать вероятность образования камней
И, конечно же, большое внимание должно быть уделено диете и модификации образа жизни. Таким пациентам следует не реже 1 раза в год проходить УЗИ печени и желчного пузыря.

Что провоцирует / Причины Острого бескаменного холецистита:
Основной причиной острого воспаления и некробиотических процессов в стенке пузыря является повышение внутрипузырного давления, возникающего из-за нарушения оттока желчи из желчного пузыря в результате обтурации камнем, комком слизи или спазма сфинктера пузырного протока.
Распространенность По данным Э. В Луцевича (1991), в общей структуре острого холецистита на долю острого бескаменного холецистита приходится 11,5 %. Соотношение мужчин и женщин составляет 1-2. Около 70 % больных острым бескаменным холециститом составляют лица старше 60 лет. В 90 % наблюдений острый холецистит Развивается на фоне ЖКБ, в 10 % возникает при отсутствии камней 6 Желчном пузыре и поэтому обозначается как острый бескаменный холецистит.
Лечение
При поступлении пациента с жизнеугрожающими осложнениями — гангреной, прободением желчного пузыря, перитонитом ему экстренно проводится хирургическая операция — удаление желчного пузыря лапаротомическим или лапароскопическим способом.
Если состояние больного удовлетворительное (катаральный острый холецистит), то перед хирургической операцией проводится курс медикаментозной терапии антибиотиками и противовоспалительными средствами, чтобы подавить инфекционный, воспалительный процесс.
Медикаментозное лечение
Консервативное лечение калькулезного острого холецистита означает подготовку к операции. Для этого больному внутривенно вводятся обезболивающие, противовоспалительные, антибактериальные, спазмолитические препараты. Проводится дезинтоксикация организма.
Хирургическое лечение
Единственное эффективное лечение калькулезного острого холецистита — это удаление желчного пузыря (холецистэктомия).
Операция может быть выполнена через широкий разрез брюшной стенки (лапаротомия) или через несколько проколов (лапароскопия).
Второй способ более щадящий и имеет ряд преимуществ. Прежде всего, это меньшее травмирующее воздействие, более быстрая реабилитация после операции, меньший риск осложнений, лучший эстетический результат.
Вместе с тем лапароскопическая холецистэктомия требует от хирурга высокой квалификации, поскольку обзор при выполнении вмешательства в этом случае ограничен.
В брюшной стенке делается несколько проколов (небольших разрезов). Через один из них вводится лапароскоп — миниатюрная видеокамера с подсветкой на оптико-волоконном кабеле. Через другие — хирургические инструменты. Врач удаляет желчный пузырь и извлекает его наружу.
При лапаротомической холецистэктомии создается открытый доступ через широкий разрез. Такие операции обычно выполняются при осложнениях — перфорации желчного пузыря, перитоните.
Реабилитация
Желчный пузырь не относится к жизненно важным органам. Его удаление незначительно влияет на качество жизни, тем не менее после операции придется соблюдать специальную диету, назначенную врачом.
Через 2 недели после операции проводится контрольный биохимический анализ крови.
Обычно реабилитация занимает от 1 месяца (при лапароскопической холецистэктомии) до 3 месяцев (при открытой операции).
Материал подготовлен врачом-онкологом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Лечение калькулезного холецистита
Лечение калькулезного холецистита и ЖКБ (желчнокаменной болезни) радикальное, при наличии больших камней орган удаляют. Операция может проводиться экстренно или планово. В первом случае срочность объясняется острым приступом, закупоркой протоков, высоким риском разрыва органа. Во втором случае возможно выполнение лапароскопического доступа – небольших разрезов. Вмешательство контролируется при помощи современной оптической системы, это дает возможность гарантировать точность хирургических манипуляций. Лапароскопия позволяет сократить восстановительный период, сводит к минимуму осложнения.
Ведущие врачи
-
Сенько Владимир Владимирович
Руководитель Центра хирургии и Онкологии
Дунайский пр., 47
-
Михайлов Алексей Геннадьевич
Хирург, онколог, маммолог, эндокринный хирург
пр. Ударников, 19, ул. Маршала Захарова, 20
-
Масленников Дмитрий Юрьевич
Хирург, проктолог, маммолог
ул. Маршала Захарова, 20
-
Хохлов Сергей Викторович
Хирург, онколог, колопроктолог
пр. Ударников, 19, Выборгское шоссе, 17-1
-
Карапетян Завен Суренович
Колопроктолог, хирург
ул. Маршала Захарова, 20
-
Крикунов Дмитрий Юрьевич
Хирург
Дунайский пр., 47
-
Осокин Антон Владимирович
Врач-хирург/онколог (маммолог), врач-колопроктолог
Дунайский пр., 47
-
Хангиреев Александр Бахытович
Хирург, онколог, колопроктолог
пр. Ударников, 19
-
Шишкин Андрей Андреевич
Хирург, флеболог, проктолог. Кандидат медицинских наук
Дунайский пр., 47
-
Колосовский Ярослав Викторович
Хирург, маммолог, онколог
пр. Ударников, 19, ул. Маршала Захарова, 20
Посмотреть всех
-
Винцковский Станислав Геннадьевич
Дунайский пр., 47
-
Огородников Виталий Викторович
Выборгское шоссе, 17-1
-
Горбачев Виктор Николаевич
Дунайский пр., 47
-
Петрушина Марина Борисовна
пр. Ударников, 19
-
Арамян Давид Суренович
Дунайский пр., 47
-
Устинов Павел Николаевич
Дунайский пр., 47
-
Ардашов Павел Сергеевич
пр. Ударников, 19
-
Волков Антон Максимович
пр. Ударников, 19
-
Гриневич Владимир Станиславович
Выборгское шоссе, 17-1
-
Измайлов Руслан Расимович
ул. Маршала Захарова, 20
-
Петрова Виталина Васильевна
Выборгское шоссе, 17-1
-
Салимов Вахоб Валиевич
Дунайский пр., 47
-
Синягина (Назарова) Мария Андреевна
ул. Маршала Захарова, 20
-
Слабкова Елена Николаевна
Выборгское шоссе, 17-1
Диагностика заболевания
Опрос и осмотр
При беседе врач спросит об особенности появления и локализацию боли, ее распространении и характере. При осмотре и ощупывании живота врач определит увеличенный плотный болезненный желчный пузырь, и характерные для холецистита симптомы.
Лабораторное обследование
Общий анализ крови выявляет повышение уровня лейкоцитов и изменения в лейкоцитарной формуле.
Часто повышается уровень билирубина и С-реактивного белка, активность щелочной фосфатазы, АЛТ, АСТ, амилазы и липазы.
Функциональная, лучевая и инструментальная диагностика
Ультразвуковое исследование — метод, позволяющий точнее всего определить признаки поражения желчного пузыря:
- увеличение размеров;
- утолщение стенок;
- наличие взвеси и камней в просвете;
- скопление жидкости вокруг пузыря.
Кроме того, УЗИ позволяет оценить нарушения желчевыводящих путей и печени. Исследование проводится не только при первичной диагностике, но и для мониторинга эффективности лечения.
Электрокардиография проводится для исключения инфаркта миокарда, поскольку болевые симптомы бывают похожи.
Компьютерная томография может быть назначена, если результаты УЗИ не дают возможности поставить однозначный диагноз.
Диагностическая лапароскопия проводится если причину болей в животе не удается выяснить другими методами. Инструмент с камерой, позволяющей хирургу видеть содержимое брюшной полости, вводится через небольшой разрез. При необходимости сразу же проводится оперативное лечение.
Почему развивается воспаление?
Для появления холецистита необходимы предрасполагающие факторы, которые помогут инфекционному агенту какое-то время прожить в желчном пузыре, и не покинуть его с порцией желчи. Необходимо нарушение оттока жёлчи из пузыря, её временный застой. Часто воспаление возникает на фоне камней, которые мешают нормальному оттоку секрета, эпизодически перемещаясь и по типу клапана перекрывая шейку, переходящую в пузырный проток. При бескаменном хроническом холецистите, который встречается гораздо чаще, чем бескаменный острый холецистит — один на сотню больных, тоже по множеству причин нарушается отток.
По причине наследственности или функционального нарушения, а то и по обоим поводам желчный пузырь может стать вялым — гипотония или вовсе повиснуть, как бурдюк — атония. Поспособствует этому и малая двигательная активность хозяина пузыря, а также его избыточный вес, пристрастие к несбалансированному по жирам питанию с нерегулярными приёмами пищи. Организм требует системности в питании, если кушать когда придётся, постоянно изменяя время приёма пищи, то и желчь будет то застаиваться при длительном промежутке между едой, то не успевать вырабатываться в достаточном количестве при коротком.

Избыточный вес помогает развитию холецистита тем, что человек мало двигается, тонус пузыря снижен. При холецистите без камней, как правило, избыточного веса не бывает, но небрежение в отношении к режиму питания прослеживается.
Облегчает развитие инфекции заброс панкреатического секрета — рефлюкс. Анатомически пузырный проток сливается с печёночным протоком, образуя общий желчный проток или холедох, в который незадолго до входа в двенадцатиперстную кишку впадает панкреатический проток. При атонии желчевыводящих путей возможно движение секрета поджелудочной железы против тока желчи, тем более что желчь выбрасывается из пузыря одной-двумя порциями только во время еды. При забросе секрета поджелудочной железы, содержащем смесь ферментов, происходит повреждение слизистой протока, похожее на лёгкий химический ожог, такие повреждённые ткани и предпочитает разнообразная инфекционная флора.
Некоторую роль играет и половая принадлежность, но не такую выраженную, как при остром холецистите. В последнее время мужчины по частоте хронического холецистита стремятся сравняться с женщинами, у женщин половые гормоны способствуют образованию камней в пузыре. Отмечают значимое влияние нервно-психического фактора в качестве дополнительного повода для развития воспаления в жёлчном пузыре. В пожилом возрасте серьёзно сказывается нарушение питание пузыря при обширном атеросклерозе сосудов.
Во всех случаях работают против хозяина жёлчного пузыря три важнейших фактора: нарушение оттока желчи с изменением её вязкости и, конечно, присоединение инфекционного агента.
Основные проявления холелитиаза
Чтобы своевременно принять меры, необходимо вовремя обнаружить первые признаки нарушений, хотя их может не быть продолжительное время. Специалисты указывают на возможность 5-10-летнего течения бессимптомного периода, что объясняется отсутствием боли от наличия отложений, которые появляются только при травмировании ими стенки органа. Первыми проявлениями являются:
- желтушность кожи, глаз, склер, слизистой рта;
- жалобы на тяжесть в животе, беспокоит отрыжка, тошнота;
- колики в правом подреберье, свидетельствующие о передвижении конкрементов;
- горечь во рту.
Когда развивается желчнокаменная болезнь, к основными ее симптомам относятся:
- Желчные или печеночные колики — интенсивные боли в правом подреберье, могут отдавать в предплечье, лопатку, поясницу, плечо, шею, грудину. Фиксируются после приема острой, жареной, жирной еды, алкоголя, на фоне стресса, выраженной физической активности.
- Тошнота, рвота без наступления чувства облегчения.
- Желтушность кожных покровов, склер глаз, слизистой ротовой полости.
- Запоры, вздутие живота, диарея.
- Жалобы на недомогание, общую слабость.
Также принято выделять дополнительные признаки:
- Увеличение температуры тела вплоть до 38,5 градусов.
- Усиление потливости.
- Каловые массы обесцвечиваются.
- Судороги.
- Боль тупого характера справа, которая является следствием расширения желчных протоков с увеличением размеров печени.
Проявления зависят от местонахождения закупорки и наличия сопутствующей патологических процессов.
Симптомы
Течение болезни включает в себя периоды с отсутствием какой-либо симптоматики — ремиссию — и периоды обострения, когда появляются выраженные признаки заболевания.
Основной симптом хронического холецистита — «желчная колика».
Клинические проявления желчной колики:
- боль в правом подреберье или верхней части живота, которая может распространяться под правую лопатку, между лопаток, область правого плеча и шеи справа; больной очень беспокоен, мечется в постели; боль может длиться от нескольких минут до нескольких часов или дней, её интенсивность быстро нарастает, достигая «плато», она выраженная, постоянная, распирающая;
- тошнота, рвота, не приносящая облегчения;
- повышение температуры тела;
- пожелтение глаз или кожи;
- темный цвет мочи и светлый цвет кала.
У людей старше 55 лет симптомы могут включать в себя:
- отсутствие чувства голода;
- чувство усталости и слабости.
Обострение холецистита возникает при развитии воспаления в стенке желчного пузыря, раздражении его камнями или закрытии камнями желчевыводящих путей.
Спровоцировать обострение заболевания может употребление жирной, жареной пищи, употребление большого объема пищи после длительного голодания. Смещение камня, приводящее к обострению, часто провоцируется тряской при езде, наклонами туловища, другой физической активностью.
3.Диагностика холецистита
Диагностика холецистита, прежде всего, заключается в анализе описываемых пациентом симптомов. Потом проводится медицинский осмотр, во время которого врач тщательно обследует правую верхнюю часть живота, чтобы обнаружить чувствительные участки. Возможно, потребуется сдать анализ крови и сделать УЗИ брюшной полости, чтобы оценить состояние желчного пузыря. УЗИ может показать камни в желчном пузыре, утолщение стенки желчного пузыря, скопление излишней жидкости и другие признаки холецистита. Кроме того, УЗИ дает возможность определить размер и форму желчного пузыря.
При необходимости проводится сканирование желчного пузыря, которое может показать, насколько хорошо работает желчный пузырь, а также помогает найти блокировку в желчных протоках, которые ведут из печени в желчный пузырь и тонкую кишку. Во время этого исследования в вену на руке вводится специальное радиоактивное вещество, которое постепенно распространяется по организму и попадает в желчь, проходящую через желчные протоки. Специальная камера делает снимки, на которых отображается, как вещество перемещается через печень, желчные протоки, желчный пузырь и тонкую кишку.
Что провоцирует / Причины Хронического холецистита:
Заболевание, как правило, вызывается условнопатогенной микрофлорой: эшерихией, стрептококком, стафилококком, реже протеем, синегнойной палочкой, энтерококком. Встречаются случаи ХБХ, вызванные патогенной микрофлорой, шигеллами, брюшнотифозными палочками, тифопаратифотифозными палочками, дрожжевыми клетками и грибами. В настоящее время большая роль в развитии холециститов отводится гепатотропным вирусам А, В, С, D, E, F. В литературе дискутируется вопрос о роли и месте паразитарной инвазии в развитии данной патологии.
Распространенность. По данным Л. М. Тучина и соавт. (2001), распространенность холецистита среди взрослого населения Москвы в 1993-1998 гг. возросла на 40,8 %. В этот же период времени имел место также рост заболеваемости холециститом на 66,2 %.