Холецистит
Содержание:
Калькулезный холецистит
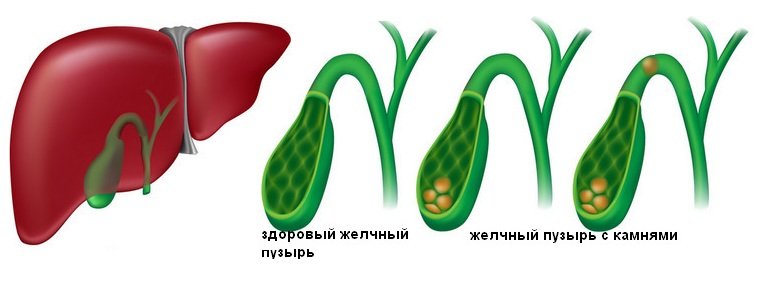
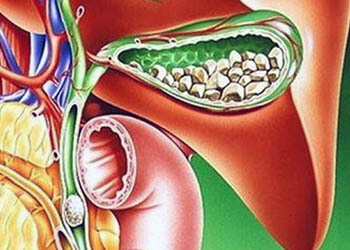 Врачи выделяют два вида хронической формы холецистита – бескаменная и калькулезная. В последнем случае в ходе вялотекущего или рецидивирующего воспаления в желчном пузыре формируются твердые конкременты – камни.
Врачи выделяют два вида хронической формы холецистита – бескаменная и калькулезная. В последнем случае в ходе вялотекущего или рецидивирующего воспаления в желчном пузыре формируются твердые конкременты – камни.
Специалисты считают, что хотя бескаменный вариант встречается чаще, чем хронический калькулезный холецистит, появление камней – это вопрос времени, ведь длительное воспаление способствует застою желчи с изменением ее состава.
Желчный секрет состоит из кислот, липидов, минеральных элементов и пигментов. Дисбаланс этих составляющих приводит к выпадению осадка и его кристаллизации. Песчинки с течением времени растут, преобразуясь в твердые конкременты. Процесс усугубляет переизбыток жирной и плохо перевариваемой пищи, лишний вес, сахарный диабет, частые инфекции.
Симптомы и лечение калькулезного холецистита полностью зависят от размера, количества и местоположения камней и степени выраженности заболевания. Величина конкрементов может варьировать от совсем мелких песчинок около одного миллиметра до крупных фрагментов размером с куриное яйцо.
Калькулезный холецистит подразделяют на следующие виды:
- Типичный;
- Атипичный;
- Эзофагический;
- Кардиалгический;
- Кишечный.
Заболевание может проявляться остро или иметь хроническое течение. Нередко на поздних стадиях развиваются тяжелые осложнения, например: нарушение проходимости в желчевыводящих путях, водянка, гнойный абсцесс, биллиарный цирроз печени и гепатит.
Online-консультации врачей
| Консультация онколога-маммолога |
| Консультация педиатра-аллерголога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация семейного доктора |
| Консультация ортопеда-травматолога |
| Консультация детского психолога |
| Консультация маммолога |
| Консультация детского невролога |
| Консультация кардиолога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация пластического хирурга |
| Консультация специалиста по лечению за рубежом |
| Консультация эндоскописта |
| Консультация проктолога |
| Консультация эндокринолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Причины
Воспалительные процессы в этом органе могут вызываться нижеследующими причинами:
- Желчнокаменная болезнь. Наиболее часто холецистит появляется в результате образования твердых конкрементов (камней) внутри желчного пузыря. Конкременты могут закупоривать желчные протоки. Желчь накапливается и вызывает воспалительные реакции.
- Опухоли. Опухоль (доброкачественная или злокачественная) способна замедлять отток желчной жидкости из пузыря, вызывая застой и воспаление.
- Закупорка желчных протоков. Рубцы либо перегибы желчных протоков приводят к закупорке последних, вызывая холецистит.
Причины холецистита
Воспалительные процессы в полости пузыря редко развиваются сами по себе. Лечение холецистита у взрослых, прежде всего, начинается с установления сути проблемы, которая привела к возникновению заболевания. Так, риск развития холецистита существенно повышается при:
- Наличии твердой взвеси в полости пузыря и протоках;
- Сужении желчевыводящих путей;
- Злоупотреблении алкоголем, калорийной и острой пищей;
- Эмоциональном и физическом перенапряжении;
- Наследственных факторах;
- Врожденных аномалиях — при загибе или перетяжке желчного пузыря;
- Гормональных нарушениях, например, как следствие длительного приема оральных контрацептивов;
- Аллергических реакциях;
- Расстройствах иммунной системы;
- Приеме некоторых медицинских препаратов, способствующих формированию камней;
- Частых вирусных и бактериальных инфекциях.
Вялотекущий воспалительный процесс может долго не проявлять себя. Но если не устранены объективные причины, влияющие на дисфункцию желчного пузыря, постепенно нарушается концентрационная и динамическая функции органа, что может стать причиной его полного «отключения».
Диагностика желчекаменной болезни
Понятно, что при развитии выраженных болей или желтухи Ваше
обращение к врачу неизбежно в самые краткие сроки.
Вам необходимо обратиться к хирургу для диагностики возможной
желчекаменной болезни. Также если у Вас периодически появляются
горечь во рту, вздутие живота, ощущение дискомфорта в животе,
пожелтение склер, то все вышеперечисленное составляет малые
признаки хронического холецистита.
После сбора ваших жалоб и анамнеза любой хирург в первую
очередь должен направить вас на ультразвуковое исследование
органов брюшной полости.
УЗИ в настоящее время является базой диагностики ЖКБ. Это
исследование, выполненное на современном оборудовании, в умелых
руках позволяет не только обнаружить камни в желчном пузыре,
но и оценить степень воспалительных изменений стенок желчного
пузыря, заподозрить наличие у больного бессимптомного холедохолитиаза,
оценить состояние тканей печени и поджелудочной железы и даже
дать ориентировочный прогноз эффективности консервативной
терапии в острой ситуации.
Диагностика заболевания
Опрос и осмотр
При беседе врач спросит об особенности появления и локализацию боли, ее распространении и характере. При осмотре и ощупывании живота врач определит увеличенный плотный болезненный желчный пузырь, и характерные для холецистита симптомы.
Лабораторное обследование
Общий анализ крови выявляет повышение уровня лейкоцитов и изменения в лейкоцитарной формуле.
Часто повышается уровень билирубина и С-реактивного белка, активность щелочной фосфатазы, АЛТ, АСТ, амилазы и липазы.
Функциональная, лучевая и инструментальная диагностика
Ультразвуковое исследование — метод, позволяющий точнее всего определить признаки поражения желчного пузыря:
- увеличение размеров;
- утолщение стенок;
- наличие взвеси и камней в просвете;
- скопление жидкости вокруг пузыря.
Кроме того, УЗИ позволяет оценить нарушения желчевыводящих путей и печени. Исследование проводится не только при первичной диагностике, но и для мониторинга эффективности лечения.
Электрокардиография проводится для исключения инфаркта миокарда, поскольку болевые симптомы бывают похожи.
Компьютерная томография может быть назначена, если результаты УЗИ не дают возможности поставить однозначный диагноз.
Диагностическая лапароскопия проводится если причину болей в животе не удается выяснить другими методами. Инструмент с камерой, позволяющей хирургу видеть содержимое брюшной полости, вводится через небольшой разрез. При необходимости сразу же проводится оперативное лечение.
Симптомы острого холецистита
При холецистите наблюдается общее ухудшение здоровья, симптоматика, как правило, проявляется остро и доставляет массу неудобств пациентам.
Признаки острого холецистита:
- высокая температура.
- систематические дискомфортные ощущения в области правого подреберья, чувство боли может отдавать в шею, руку или грудь.
- приступы желчной колики.
- желтушность склеры и кожных покровов.
- тошнота, иногда рвота.
- горечь во рту и т. п.
При появлении у человека таких симптомов нужно в срочном порядке обратиться к врачу, поскольку невылеченный холецистит провоцирует развитие осложнений: гнойное воспаление, подпочечный абсцесс, острый панкреатит, желчные свищи и другие. При этом развиваться последствия начинают уже через несколько дней после проявления специфической симптоматики воспаления желчного пузыря.
Лечение
В случае острого течения холецистита обычно требуется госпитализация для стабилизации состояния больного и решения вопроса о целесообразности проведения оперативного вмешательства. В первое время после возникновения симптомов пациенту показано кратковременное голодание, чтобы исключить нагрузку на желчный пузырь. При инфицировании органа назначаются антибиотические средства. Обезболивающие препараты применяются до утихания острых симптомов. Важную роль в консервативной терапии играет диета, при которой исключается химически и механически раздражающая пища.
Поскольку патология часто рецидивирует, для ее лечения часто применяется хирургическое вмешательство по удалению желчного пузыря (т.н. холецистэктомия). В большинстве случаев после операции отсутствуют отрицательные последствия. У пациентов с удаленным пузырем желчь течет в тонкую кишку непосредственно из печени. У некоторых лиц развивается так именуемый постхолецистэктомический синдром, который выражается в возникновении тех же симптомов, что наблюдались до вмешательства (фантомные боли и пр.)
Проявления холецистита
Симптоматика хронического холецистита зависит от его стадии, которых всего две: обострение и ремиссия — отсутствие клинических признаков заболевания. Для калькулёзного холецистита есть ещё и вариант желчной колики, которая не означает обострения, а возникает в период ремиссии, это такой крохотный рецидив болезни на несколько часов. По клиническим проявлениям желчная колика такой же приступ боли в правом подреберье, отдающей в плечо, под лопатку, с тошнотой и даже рвотой, нарушениями стула.
К колике приводит перемещение камня в район шейки, когда он временно блокирует отток желчи и в пузыре повышается давление за счёт постоянно прибывающей желчи. Приём лекарственных средств, расслабляющих гладкомышечные волокна в шейке, на фоне движений человека приводит к миграции камня, и колика разрешается. На весь процесс от начала до конца выделяется не более 6 часов, потому как дальше колику переквалифицируют в обострение со всеми вытекающими терапевтическими последствиями.
Нельзя сказать, что у больного хроническим холециститом вне обострения всё прекрасно, потому как возможны неприятные ощущения в правом подреберье, особенно при обильной и жирной еде, во время бега и при тряске. Но тошнота, запоры, изжога и горечь во рту весьма неспецифичны и могут возникать при любом нарушении, органическом и функциональном, в желудочно-кишечном тракте. При соблюдении диетического режима можно добиться очень неплохого качества жизни без напоминаний о хроническом неблагополучии.
Клинические симптомы
В большинстве случаев холецистит наблюдается как острое заболевание. Владельцы отмечают у животного тошноту, рвоту, отказ от корма, боли в области живота. Желтуха является необязательным симптомом, особенно если общий желчный проток свободен, и может проявляться не сразу. Ее появление в этом случае объясняется развитием неспецифического реактивного гепатита и внутрипеченочного холестаза в ответ на эндотоксины из воспаленного желчного пузыря. Холецистит, сопровождающийся застоем желчи, может приводить к ахолии и обесцвечиванию каловых масс. Появление на фоне этих симптомов лихорадки, синдрома острого живота и признаков септического шока (поверхностное дыхание, гипотермия, бледные десна и слабый, но частый пульс) может указывать на разрыв желчного пузыря и требует неотложных мероприятий.
Холецистит может быть хроническим и проявляться периодической тошнотой у животного, признаками дискомфорта после еды, потерей аппетита, снижением веса, диареей или протекать вообще без каких-либо симптомов (а изменения в желчном пузыре будут случайной находкой при ультрасонографии).
Холецистит: симптомы и диагностика
По характеру течения различают острую и хроническую формы, а в зависимости от наличия конкрементов, холецистит бывает:
- калькулезный (с наличием камней);
- некалькулезный (бескаменный холецистит).
На начальных стадиях присутствует катаральное воспаление, но при осложнениях развивается гнойный, гангренозный или флегмонозный холецистит.
Первым симптомом холецистита является резкая приступообразная боль справа в подреберной области. Болевой приступ длится недолго, проходит самопроизвольно или после приема спазмолитических препаратов. Острый калькулезный холецистит протекает стремительно, наблюдается нарастание симптомов общей интоксикации, повышение температуры тела, приступы тошноты, рвота. Полная закупорка желчевыводящих протоков камнями ведет к прекращению отделения желчи, развивается холедохолитиаз, при этом возникают желтушность склер и кожных покровов. Острый холецистит требует немедленного обращения к врачу. Лечение холецистита лекарствами направлено на устранение интоксикации, снятие воспалительных явления и восстановление нормальной деятельности желчевыводящих протоков. Если консервативная терапия не дает результата, проводится хирургическое вмешательство.
При хроническом холецистите симптоматика невыраженная. Основные жалобы:
- ноющая тупая боль в правой части живота под ребрами, усиливающаяся после еды, при изменении положения корпуса или после мышечного напряжения;
- чувство тяжести в животе,
- периодические запоры, метеоризм;
- тошнота после еды.
Проявления энтеральной (кишечной) дисфункции обусловлены нарушением поступления желчи из желчного протока в двенадцатиперстную кишку. Это ведет к неправильному перевариванию и неполному всасыванию жиров.
Диагностика холецистита основана на данных осмотра, лабораторных и инструментальных методах диагностики. Основным методом исследования является ультразвуковой.
Наличие хронического холецистита требует наблюдения врачом-гастроэнтерологом.
Хирургическое вмешательство
Показанием к оперативному лечению является неэффективность консервативной терапии, когда желчная колика возникает каждый раз при малейших погрешностях в вопросах соблюдения строгой диеты. В данной ситуации лекарственные средства способны облегчить состояние только на короткое время, затем симптоматика возобновляется. Пациента необходимо направить к хирургу для рассмотрения возможности хирургического удаления желчного пузыря.
Операция по удалению желчного носит название холецистэктомии. Проводится при остром калькулезном холецистите, холедохолитиазе и при осложненных формах холецистита. При закупорке желчных путей конкрементом у пациента присутствуют клинические проявления механической желтухи, его донимают частые приступы желчной колики. В случаях плановой холецистэктомии, когда нет осложнений и нет факторов риска, проводят операцию эндоскопическим путем – сквозь маленькие разрезы в область брюшной полости вводят 3 трубочки для освещения и манипуляций. Малая травматичность операции позволяет восстановиться пациенту полностью за 2 недели и уже через двое суток после вмешательства отправиться домой.
При тяжелом осложненном течении заболевания, когда есть риски развития гангрены, желчного пузыря, перфорации пузыря и перитонита, врачи могут проводить операцию путем лапаротомного доступа, через переднюю стенку живота пациента, для лучшей визуализации возможных осложнений и их устранения. Однако данные операции в современных условиях проводятся достаточно редко. После холецистэктомии пациент должен повторно обследоваться у гастроэнтеролога (иногда терапевта), а также пройти реабилитационное восстановление и последующую поддерживающую терапию. Диетотерапия при холецистите является обязательным компонентом лечения и до, и после проведения оперативного вмешательства.
Операционные риски
Холецистэктомия, как и любая другая операция, может сопровождаться развитием осложнений и нежелательных реакций. Их можно разделить на несколько групп:
Осложнения со стороны раны:
- Гематомы и кровоизлияния.
- Раневая инфекция. Сопровождается покраснением кожи, уплотнениями и выделением патологического отделяемого. Требует срочного медицинского вмешательства.
Осложнения со стороны брюшной полости:
- Резидуальный холедохолитиаз. Как мы знаем, желчные камни могут образовываться не только в желчном пузыре, но и в протоках. На дооперационном этапе их стараются обнаружить и решить эту проблему во время холецистэктомии. Но у некоторых пациентов обнаружить камни не удается ни дооперационно ни интраоперационно. Оставшиеся конкременты могут вызывать осложнения, например, механическую желтуху. Тогда требуется повторное вмешательство.
- Желчеистечение. В раннем послеоперационном периоде возможно отделение желчи из ложа желчного пузыря. Чтобы ее отвести, в конце операции в рану вставляется дренаж. Обычно эта ситуация длится 2-3 дня и самостоятельно прекращается. Единственное что здесь требуется, это наблюдение в стационаре.
- Повреждение желчных протоков. В результате этого может развиться истечение желчи. Тогда отделяемое по дренажам сохраняется более 2-3 дней. В этом случае требуется повторная операция и длительная реабилитация.
Несмотря на то, что любое хирургическое вмешательство может сопровождаться развитием осложнений, все же стоит отметить, что их риск ничтожно мал, когда операцию выполняет опытный хирург в хорошо оснащенной операционной.
Методы диагностики
Диагностика начинается с посещения гастроэнтеролога, который собирает анамнез заболевания и жизни, осматривает пациента. Далее назначаются лабораторные исследования:
- общий анализ мочи;
- несколько анализов крови:
- биохимический;
- на сахар;
- на холестерин;
- на панкреатическую амилазу;
- на антитела к паразитам;
- клинический.
- анализы кала – копрограмма, на антитела к паразитам.
Чтобы уточнить диагноз и выявить возможные сопутствующие патологии, гастроэнтеролог может назначить дополнительные обследования:
- УЗИ брюшной полости;
- ЭКГ;
- ЭРПХГ (эндоскопическая методика);
- МРТ или КТ с контрастом;
- билиосцинтиграфия;
- эндоскопическое УЗИ;
- дуоденальное зондирование;
- посев желчи;
- рентгенография органов брюшной полости.
Лечение холецистита
Основой терапии является консервативный подход — желчегонные лекарства; стимуляторы секреции и оттока желчи; антибиотики — чтобы снять воспаление; при ярко проявленном болевом синдроме — спазмолитики; для синхронизации сокращений желчного пузыря и протоков — прокинетики; седативные (успокоительные) препараты — в случае сбоев в работе вегетативной нервной системы.
При лечении хронического заболевания врач назначает диету (так называемая «печеночная») с частым порционным приемом пищи (по 5-6 порций ежедневно). Продукты следует употреблять в вареном виде, запеченном, приготовленные на пару; исключить из рациона алкоголь, жареные блюда, копченые, маринады, соления, щавель, лук и шпинат.
Если лечение не приносит результатов, назначают операцию — холецистэктомию. Показаниями к операции служит также обнаружение язв и полипов. Большинство операций наши хирурги выполняют лапароскопически. Малоинвазивные технологии позволяют провести все этапы операции очень точно и безопасно, исключить другие заболевания брюшной полости. А опыт хирургов позволяет провести операцию эффективно и безопасно.
Вопрос — ответ
Да, обычно он протекает смежно с панкреатитом и гепатитом, а также является непременным «спутником» гастроэзофагеальной рефлюксной болезни. В преклонные годы фундаментом для хронического заболевания является нарушение кровообращения при поражении сосудов стенки пузыря. Бескаменная хроническая форма бывает также итогом попадания на стенки пузыря поджелудочных ферментов из общего желчного протока (в случае цирроза печени и кистозного панкреатита)
Это заблуждение, делать этого не следует, так как подобными действиями можно лишь усилить воспаление желчного пузыря и даже спровоцировать его прободение (прорыв, сквозное отверстие). Наоборот, к месту боли необходимо приложить емкость со льдом.
Обратите внимание, что операцию назначают, когда не помогает лекарственный курс. Частые воспаления — это прямая вероятность сращения желчного пузыря с окружающими его тканями
Более того, если не лечить хронический бескаменный холецистит, то полностью выходит из строя привычная функция печени и не может самоустраниться бактериальный очаг.
Хронический и острый холецистит
Общепринятой классификации ни хронического, ни острого холецистита не существует, отсюда и некоторая нелогичность в разделении заболевания по разным критериям. Когда выходит, что в градуировку по тяжести течения вплетается сугубо морфологический критерий, а степень тяжести смешивается с вариантами течения патологического процесса.
Хронический холецистит подразделяется по присутствию камней на бескаменный или некалькулезный и калькулезный. При бескаменном холецистите воспаление преимущественно «гнездиться» в месте выхода желчи — в шейке и причина его связана с неправильным функционированием желчного пузыря — «ленивым» пузырём.
По характеру поражения стенки желчного пузыря выделяют катаральный — воспаление слизистой оболочки и подслизистого слоя, и гнойный. Есть и гнойно-язвенная форма хронического холецистита, которую вполне можно считать прогрессированием просто гнойного ХХ. Не обязательно катаральный холецистит станет гнойным, но возможно, так же и в обратном порядке, но только при своевременном начале лечения и высокой чувствительности флоры к антибиотикам.
По варианту течения заболевания хронический холецистит может быть вялотекущим, который не замечается пациентом, а выявляется почти случайно при УЗИ. Эту форму иногда называют латентной — скрытой. Воспаление с обострениями обозначают как рецидивирующий холецистит. Есть и так называемый резидуальный хронический калькулезный холецистит, когда больному после обострения остаётся только воспоминание о хроническом холецистите, а обострений нет по многу лет.
По степени тяжести выделяют несколько форм, которые принципиальны только для рецидивирующего варианта. Лёгкая — не более двух обострений за год, желчных колик не более четырёх. Желчная колика — приступ неинтенсивной боли не более 6 часов, уходящий после приёма спазмолитика и анальгетика, без признаков общего воспаления. Колика возникает при миграции камешка в шейку, с последующим уходом из неё большого камня — в полость пузыря, крохотного — вниз по протоку.
Критерии установления средней степени тяжести: до четырёх обострений и не менее шести колик, можно и больше, потому что для тяжёлой степени принципиально важны только обострения — более пяти в течение года.
Диета
Важным моментом восстановительного периода является соблюдение диеты. На этот период рекомендуется отказаться от алкоголя, тяжелой пищи (жиры, маринады, копчености), легких углеводов. Рекомендуется дробное питание по 4-6 раз в сутки.
В федеральной сети клиник экспертной онкологии «Евроонко» холецистэктомия проводится лапароскопически, если нет противопоказаний. Мы используем оборудование экспертного класса, на котором работают высококвалифицированные специалисты.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Продолжительность лечения и полное выздоровление
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
При исключении факторов, которые провоцируют появление хронического холецистита, можно предотвратить желчнокаменную болезнь
Для этого важно постоянно придерживаться принципов правильного питания, использовать назначаемые врачом фармакологические препараты и фитотерапевтические средства, своевременно получать должное санаторно-курортное лечение, проводить регулярную санацию хронических инфекционных очагов в организме
Данные действия помогут избежать рецидивов острого холецистита и обострений хронического, однако не могут гарантировать того, что заболевание больше никогда себя не проявит, даже несмотря на длительное отсутствие какой-то симптоматики. В вопросе лечения холециститов важна не скорость, а регулярные действия врача и пациента, направленные на пролонгированное сохранение здоровья желчного пузыря и желчных протоков. Поэтому о длительности лечения можно судить только в каждом конкретном случае болезни.
Что касается вопроса о полном излечении холецистита, здесь важно понимать, что при данном заболевании возникают необратимые изменения стенок желчного пузыря, поэтому консервативные методики не могут обеспечить полнейшее выздоровление. Однако при использовании комплексной терапии заболевания стабильная ремиссия может существовать очень долго, что и объясняет необходимость четкого следования всем предписаниям врача даже после прекращения медикаментозного лечения
Диагностика
В период обострения в анализе крови появятся признаки воспаления: увеличение числа лейкоцитов и доля палочкоядерных форм, ускорение СОЭ, вырастет уровень билирубина, появится С-реактивный белок, увеличатся трансаминазы. При ремиссии кровь может никак не реагировать.
При УЗИ определяются деформации и утолщение стенок желчного пузыря, меняется структура желчи. Самый информативный метод — комбинированная с УЗИ эндоскопия — ультрасонография. Во время процедуры отлично видна и стенка пузыря и функционирование общего желчного протока, легко взять желчь на анализ.
Дуоденальное зондирование — получение разных порций желчи на исследование — классика диагностики холецистита, в желчи под микроскопом ищут признаки инфекционного агента и высевают её на питательную среду, посмотреть, что растёт и как реагирует на антибиотики.
В некоторых случаях прибегают к рентгенологическому исследованию, когда по выделению контрастного вещества с желчью в динамике смотрят её накопление и выведение. Аналогичное выделение контраста совмещают с эндоскопией.
Компьютерная томография даёт характеристику не только самого пузыря, но и окружающих структур, хотя далеко не все камни в просвете пузыря можно увидеть, некоторые камни не задерживают рентгеновские лучи, поэтому не видны. Но при КТ хорошо видны сосуды и протоки в трёхмерном изображении. Аналогичный результат достигается при МРТ, только без вредного облучения.