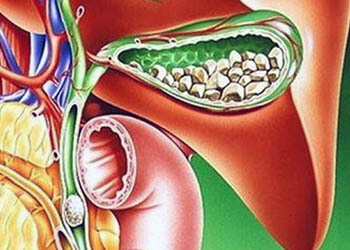
Холецистит первичное заболевание билиарной системы
Содержание:
Методы лечения дисфункции билиарного тракта
Лечение дисфункциональных расстройств билиарного тракта должно быть комплексным и направлено на нормализацию оттока жёлчи и секреции поджелудочной железы. Для этого необходимо нормализовать режим и характер питания. Пища является стимулятором сокращения желчного пузыря, поэтому питание должно быть дробным, до 5 раз в день, небольшими порциями, при этом прием пищи желательно проводить в одно и то же время. Рацион должен быть выстроен так, чтобы на первую половину дня приходилось 55-60% от его суммарной калорийности. Из рациона исключаются: газированные напитки, наваристые бульоны, жирные сорта мяса, копчености, острые, жареные и консервированные продукты, концентраты. Рекомендуется свежеприготовленная пища в тёплом отварном, паровом или тушенном виде. Лечебное питание назначается не менее чем на 1 год, а при сохранении длительно болевого синдрома – до 1,5-2 лет.
Особая роль в лечении дискинезий билиарной системы принадлежит желчегонным средствам, которые условно подразделяются на:
-
холеретики, стимулирующие образование желчи за счет усиления функциональной активности гепатоцитов. Это препараты, содержащие желчь: аллохол, холензим, лиобил; синтетические препараты: никодин, оксафеномид, циквалон; препараты растительного происхождения: экстракт кукурузных рылец, экстракт расторопши, артишок, дымянки, фламин, холагол, хофитол, холосас, гепабене, и др.
-
холекинетики, стимулирующие желчевыделение, вызывающие повышение тонуса желчного пузыря, снижение тонуса желчных путей и способствующие усиленному поступлению желчи в ДПК: сульфат магния, сорбит, ксилит.
Для купирования болевого синдрома применяют миотропные спазмолититки (галидор, дротаверин, баралгин, мебеверин, и др). Могут назначаться также холелитические средства (производные деоксихолевой кислоты), нормализующие выработку холестерина, и гепатопротективные средства, обладающие комплексным действием на гепатобилиарную систему (спазмолитическое, противовоспалительное и холеретическое).
Для улучшение оттока желчи хорошо проводить дюбажи по Демьянову (слепое зондирование), с сульфатом магния (0,2-0,4 г/кг), минеральной водой «Донатом магния», 1-2 раза в неделю (на курс до 4-8 процедур).
Достаточно часто дисфункции билиарного тракта являются следствием невроза. С этой целью показана вегетотропная терапия. Предпочтение отдается лекарствам растительного происхождения:
-
седативные препараты: корень валерианы, бром, пустырник, шалфей.
-
тонизирующие препараты: экстракт элеутерококка, настойка аралии, китайского лимонника, свежезаваренный чай и пр.
Профилактика
Профилактика дисфункциональных расстройства билиарного тракта заключается в назначении рационального питания, соблюдении режима питания, исключении стрессов, санации вторичных очагов инфекции, назначении дозированных физических нагрузок.
Диспансерное наблюдение
За детьми с дисфункциями билиарного тракта сроком на 2 года устанавливается диспансерное наблюдение. Ребёнок должен проходить профилактические курсы терапии в весенне-осенние периоды и в период ремиссии: фитотерапию, водолечение и бальнеолечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Основные проявления холелитиаза
Чтобы своевременно принять меры, необходимо вовремя обнаружить первые признаки нарушений, хотя их может не быть продолжительное время. Специалисты указывают на возможность 5-10-летнего течения бессимптомного периода, что объясняется отсутствием боли от наличия отложений, которые появляются только при травмировании ими стенки органа. Первыми проявлениями являются:
- желтушность кожи, глаз, склер, слизистой рта;
- жалобы на тяжесть в животе, беспокоит отрыжка, тошнота;
- колики в правом подреберье, свидетельствующие о передвижении конкрементов;
- горечь во рту.
Когда развивается желчнокаменная болезнь, к основными ее симптомам относятся:
- Желчные или печеночные колики — интенсивные боли в правом подреберье, могут отдавать в предплечье, лопатку, поясницу, плечо, шею, грудину. Фиксируются после приема острой, жареной, жирной еды, алкоголя, на фоне стресса, выраженной физической активности.
- Тошнота, рвота без наступления чувства облегчения.
- Желтушность кожных покровов, склер глаз, слизистой ротовой полости.
- Запоры, вздутие живота, диарея.
- Жалобы на недомогание, общую слабость.
Также принято выделять дополнительные признаки:
- Увеличение температуры тела вплоть до 38,5 градусов.
- Усиление потливости.
- Каловые массы обесцвечиваются.
- Судороги.
- Боль тупого характера справа, которая является следствием расширения желчных протоков с увеличением размеров печени.
Проявления зависят от местонахождения закупорки и наличия сопутствующей патологических процессов.
Причины холангита
В этиологическом отношении различают инфекционный и асептический холангит. Инфекционные холангиты могут иметь бактериальную, вирусную, паразитарную этиологию:
- Бактериальные холангиты. Большая часть холангитов обусловлена попаданием в желчные протоки микробных возбудителей (чаще — кишечной палочки, протея, стафилококков, энтерококков, неклостридиальной анаэробной инфекции, реже — микобактерий туберкулеза, брюшнотифозной палочки, бледной спирохеты). Микроорганизмы проникают в желчные ходы преимущественно восходящим путем из просвета 12-перстной кишки, гематогенным — через воротную вену, лимфогенным — при холецистите, панкреатите, энтерите.
- Вирусные холангиты. Мелкие внутрипеченочные желчные протоки, как правило, воспаляются при вирусном гепатите.
- Паразитарные холангиты. Чаще всего развиваются при сопутствующем описторхозе, аскаридозе, лямблиозе, стронгилоидозе, клонорхозе, фасциолезе.
Асептический ферментативный холангит может развиваться в результате раздражения стенок желчных ходов активированным панкреатическим соком, имеющим место при панкреатобилиарном рефлюксе. В этом случае вначале возникает асептическое воспаление, а присоединение инфекции происходит вторично, в более позднем периоде. По асептическому типу также протекает склерозирующий холангит, обусловленный аутоиммунным воспалением желчных протоков. При этом, наряду со склерозирующим холангитом, часто отмечаются неспецифический язвенный колит, болезнь Крона, васкулит, ревматоидный артрит, тиреоидит.
Предрасполагающие факторы
Предпосылками для развития холангита служит холестаз, встречающийся при:
- дискенезии желчевыводящих путей;
- аномалиях желчных ходов;
- кисте холедоха;
- раке желчных путей;
- холедохолитиазе;
- стенозе фатерова сосочка.
Предшествовать началу холангита могут ятрогенные повреждения стенок протоков при эндоскопических манипуляциях (ретроградной панкреатохолангиографии, установке стентов, сфинктеротомии), оперативных вмешательствах на желчных путях.
Все патологические состояния, которые наблюдаются у пациентов после удаления желчного пузыря, делят на две основные группы в зависимости от причин их возникновения:
- функциональные нарушения,
- органические поражения.
В свою очередь, к органическим относят:
- поражения желчных путей;
- поражения желудочно-кишечного тракта, среди которых следует выделить заболевания печени, поджелудочной железы и 12- двенадцатиперстной кишки;
- заболевания и причины, не связанные с желудочно-кишечным трактом.
Но сам ПХЭС, то есть состояние, возникшее после операции по удалению желчного пузыря, встречается крайне редко. Оно вызвано адаптационной перестройкой желчевыводящей системы в ответ на выключение из нее желчного пузыря — эластичного резервуара, в котором собирается и концентрируется желчь. В остальных случаях имеются заболевания, симулирующие ПХЭС.
Современные гастроэнтерологические исследования свидетельствуют, что у половины больных причиной жалоб служат функциональные нарушения пищеварения. Органические нарушения, которые находят у трети обращающихся, только в 1,5% случаев действительно являются следствием выполненной операции, и лишь 0,5% пациентов с установленным диагнозом ПХЭС требуют повторного оперативного вмешательства. Если установлен диагноз ПХЭС, неизбежно возникают вопросы, связанные с юридической и страховой ответственностью за нарушения, возникшие после оказания медицинской помощи. Поэтому среди многообразия патологических состояний, проходящих под маркой ПХЭС, предложено выделяют две основные группы в зависимости от характера причинно-следственных связей с предшествующей холецистэктомией:
- заболевания, не связанные с перенесенной операцией, — как правило,это диагностические ошибки;
- заболевания, являющиеся непосредственным следствием хирургического вмешательства, то есть операционная ошибка.
К диагностическим ошибкам относят:
- Не выявленные до операции сопутствующие заболевания или заболевания по своей клинической картине похожие на проявления желчнокаменной болезни. Это ситуации, когда произошла диагностическая ошибка и, хотя в результате операции и был убран заполненный конкрементами желчный пузырь, но истинный источник болей устранен не был.
- Заболевания других органов, расположенных в этой же области, которые никак не связаны с оперативным вмешательством, но по возникшим жалобам напоминают рецидив желчнокаменной болезни и после операции беспокоят больного.
К операционным ошибкам относят
- Резидуальный холедохолитиаз (оставленные в желчных протоках камни).
- Папиллостеноз (сужение области впадения желчных протоков в кишку).
- Опухоли желчных протоков и головки поджелудочной железы.
- Повреждения желчных протоков во время операции.
Большинство таких ошибок вызвано неполным дооперационным обследованием и следующим за ним несоответствием объема оперативного вмешательства характеру и стадии основного патологического процесса. Это, прежде всего, проявляется в лечении осложненных форм желчнокаменной болезни, когда выполняется только стандартная холецистэктомия вместо более расширенных вариантов вмешательства. В этом случае имеет место ошибка по формуле “неполный диагноз — недостаточный объем операции”.
И, наконец, самой опасной является группа прямых ятрогенных хирургических осложнений. Симптоматика ПХЭС у пациентов с различными абдоминальными расстройствами появляется в разные периоды после холецистэктомии, а иногда представляет собой продолжение тех же расстройств, которые были до операции и не прекратились после нее. Многообразие симптоматики и разные сроки ее появления определяются теми конкретными причинами, которые лежат в основе этих нарушений.
Первичное воспаление желчных путей
Первичный холангит может поражать как внутрипеченочные, так и внепеченочные пути и является редким заболеванием. Это заболевание также называют склерозирующим заболеванием, потому что рубцы возникают в области желчных протоков, которые теряют свою эластичность. Наличие рубцовой ткани вызывает сужение желчных протоков, что, в свою очередь, приводит к задержке желчи в протоках внутри печени. Лечение и профилактика различаются, как и прогноз.
Остаточная желчь разрушает клетки печени, разливаясь по протокам печени, вызывает цирроз и отказ органа. Состояние цирроза печени прогрессирует и поначалу может протекать бессимптомно, поэтому его часто диагностируют на поздней стадии. При первичном холангите функция печени постепенно ухудшается, что приводит к серьезным последствиям для здоровья.
Цирроз печени
Вариантные (атипичные) формы АИГ
Перекрестные синдромы между различными аутоиммунными заболеваниями печени (АИГ, ПБЦП, ПСХ) содновременным выявлением клинических, биохимических, серологических и гистологических признаков, свойственных этим заболеваниям, встречаются часто (в 18 %), трудны для диагностики в связи с отсутствием четких разграничений и нуждаются в изменении стратегии лечения. Известно,что у 5–8 % больных с диагнозом АИГ имеются признаки ПБЦП – повышение уровня билирубина и ЩФ, гистологические изменения в ткани печени. В то же время у 9–19 % больных ПБЦП имеются признаки АИГ. Диагноз АИГ, как уже говорилось, базируется на выявлении вероятного или типичного заболевания согласно балльной системе оценки признаков, претерпевшей за последние 2 десятилетия ряд изменений и включившей критерии, исключающие другие заболевания печени (табл. 1 и 2). Для диагностики вариантных форм аутоиммунного гепатита предложены определенные диагностические признаки, чувствительность и специфичность которых пока не оценены . О синдроме перекреста АИГ–ПБЦП свидетельствуют два из трех признаков АИГ и два из трех признаков ПБЦП.
Диагноз АИГ основывается на следующих признаках:• повышение АЛТ ≥ 5-кратного уровня верхней границы нормы;• повышение IgG ≥ 2-кратного уровняверхней границы нормы или выявление АГМ;• умеренная или высокая степень перипортальных или перисептальных лимфогистиоцитарных ступенчатых некрозов.
Для диагноза ПБЦП необходимыдва из трех признаков:• повышение содержания ЩФ ≥2-кратного уровня верхней границынормы или повышение активностиГГТП ≥ 5-кратного значения верхней границы нормы;• выявление АМА;• морфологические признаки поражения желчных протоков в виде хронического деструктивного негнойногохолангита.
Перекрестный синдром АИГ–ПБЦП может наблюдаться в двух вариантах. Первый вариант характеризуется преобладанием гистологических признаков АИГ и биохимических, а такжесерологических показателей, свойственных ПБЦП: обнаружение М2АМА, холестаза; повышение IgM приочень умеренном увеличении уровняγ-глобулинов и IgG; низкий титр АНАи/или АГМ у 31 и 9 % больных соответственно; наличие ассоциации с HLA –B8, DR3 или DR4. Второй вариант перекрестного синдрома АИГ–ПБЦПимеет гистологические признаки,типичные для ПБЦП: инфильтрациюпортальных полей, деструкцию и пролиферацию желчных протоков с уменьшением их числа и появлением гранулем в ткани печени, тесно связанных с желчными протоками. В то же времяпри морфологическом исследованииможно выявить и признаки АИГ –ступенчатые и мостовидные некрозы. АМА не выявляются, в сывороткекрови обнаруживают АНА и АГМ в 71и 37 % случаев соответственно.
Вариантная форма АИГ–ПСХ частовстречается у детей, подростков и лицмолодого возраста. У 6 % больных АИГвыявляют признаки ПСХ, а у 2–8 %больных ПСХ имеются признаки АИГ.Как правило, в этой группе больныхвстречаются воспалительные заболевания кишечника: язвенный колит у 35–60 % больных и крайне редко –болезнь Крона; нередко эту группу отличают нормальные показателиЩФ. Внепеченочные аутоиммунныепроявления обнаруживают при вариантной форме АИГ–ПСХ с такой жечастотой, что и при ПСХ.
Для диагноза вариантной формы АИГ–ПСХ также используют определенный набор критериев:• изменения желчных протоков, типичные для ПСХ, выявляемые при ЭРПХГ или МРТ-холангиографии;• признаки АИГ по шкале диагностки ≥ 15 баллов;• выявление АНА или АГМ в титре ≥1 : 40;• обнаружение ступенчатых некрозов,лимфоцитарных розеток, умеренного или выраженного перипортального или перисептального воспаления.Для дифференциального диагнозаАИГ с синдромом холестаза и вариантной формы АИГ–ПСХ определенноезначение имеют степень повышенияЩФ сыворотки крови и соотношениеЩФ и АСТ. В случае АИГ с синдромомхолестаза соотношение ЩФ/АСТ непревышает 1,5. При показателе выше1,5 более вероятен диагноз ПСХ.
Лечение
Лечебная тактика при раке желчных протоков зависит от размеров, расположения, стадии опухоли, сохранности функции печени, общего состояния и сопутствующих заболеваний пациента.
Хирургические методы
Хирургическое удаление опухоли — единственный метод лечения, который дает возможность полностью избавиться от рака. Проведение радикального хирургического вмешательства возможно лишь в случаях, когда опухоль диагностирована на ранней стадии и имеет небольшие размеры. К сожалению, такие ситуации встречаются относительно редко.
Вид операции определяется локализацией очага:
- При новообразованиях внутрипеченочных протоков показана обширная (удаление целой доли) или экономная резекция печени. При этом оставшаяся часть органа продолжает выполнять свои функции.
- При новообразованиях внепеченочных протоков, включая опухоли холедоха, удаляют пораженную часть протоков, а также часть печени, желчный пузырь, лимфатические узлы, часть поджелудочной железы и двенадцатиперстной кишки. Такие операции зачастую очень сложны и грозят серьезными осложнениями. Их должны выполнять хирурги, которые специализируются на таких вмешательствах и имеют опыт их проведения.
- Если обнаружен один небольшой узел, но функция печени сильно нарушена, например, из-за цирроза, показана трансплантация. Проблема в том, что зачастую сложно найти донора.
Паллиативные операции
Если радикальное вмешательство невозможно, и у пациента имеется механическая желтуха, проводят паллиативные операции: наружное и наружно-внутреннее дренирование, установку стентов в желчные протоки. Врачи Европейской клиники обладают большим опытом проведения таких вмешательств.
Радиотерапия
Лучевая терапия может быть назначена до или после хирургического лечения, чтобы уменьшить размеры опухоли, предотвратить рецидив. На поздних стадиях ее применяют самостоятельно с целью паллиативного лечения и для борьбы с симптомами. Чаще всего применяют облучение из внешнего источника. Такая процедура напоминает рентгенографию, но во время нее используют более мощное излучение.
В некоторых случаях применяется внутрибилиарная брахитерапия: в желчные пути вводят на короткое время зонд, который служит источником излучения.
Химиотерапия
Химиопрепараты, как и лучевую терапию, назначают до и после хирургического лечения, самостоятельно на поздних стадиях, а также ими дополняют трансплантацию печени. Применяется как системная химиотерапия, так и специальные процедуры:
- Внутриартериальная химиотерапия — введение растворов препаратов в печеночную артерию. Так как в общий кровоток попадает лишь небольшая часть химиопрепарата, можно применять более высокие дозы без риска серьезных побочных эффектов.
- Химиоэмболизация — процедура, во время которой в сосуд, питающий опухоль, помимо химиопрепаратов, вводят микроскопические эмболизирующие частицы. Они перекрывают просвет мелких сосудов и нарушают приток к опухолевой ткани кислорода, питательных веществ.
Химиолучевое лечение
В некоторых случаях химиотерапию сочетают с лучевой терапией. За счет этого достигается более эффективное уничтожение раковых клеток, но химиолучевая терапия несет более высокие риски побочных эффектов.
Диагностика
Прежде чем начинать лечение холангита, необходимо подтвердить диагноз с помощью исследований:
-
для определения биохимического состава крови берутся печеночные пробы;
-
чтобы выяснить, какими микроорганизмами спровоцирована болезнь, проводится бактериологический посев желчи и дуоденальное зондирование;
-
проверяется наличие паразитов в организме анализами на глистные инвазии;
-
методом ультрасонографии, УЗИ, КТ определяется, в каком состоянии пребывают желчные пути, сужены они или расширены, где находятся воспаленные участки.
Наши врачи утверждают, что очень важно периодически проходить профилактическую диагностику и своевременно начинать лечение холангита, во избежание запущенности болезни, и возникновения серьезных осложнений.
Диагностика ПСХ
При обследовании пациентов с предполагаемым ПСХ необходимо помнить, что чаще всего заболевание диагностируется достаточно поздно –преимущественно уже на стадии развития цирроза печени.
Отмечаются следующие клинико-лабораторные проявления болезни:• кожный зуд, утомляемость, тошнота, повышение показателей активности печеночных ферментов, уровней холестерина (полициклического спирта из группы стеринов, содержащихся в тканях человека и желчи) и билирубина (одного из главных красящих веществ желчи человека, имеющего красновато-желтый цвет и придающий желчи золотистую окраску); • для клинической картины ПСХ характерны эпизоды повышения температуры, причины которых остаются неясными;
• ухудшение состояния печени, по материалам гистологического изучения биопсий этого органа;ПСХ часто сочетается с неспецифическим язвенным колитом и болезнью Крона, поэтому обследованию кишечника необходимо уделять достаточное внимание. При обследовании больных ПСХ необходимо также помнить, что примерно в 40–60 % случаев у них развиваются новообразования различных органов
При ПСХ возможно также развитие печеночных и внепеченочных злокачественные опухолей, в частности холангиокарциномы в 13,3 % случаев; 37 % всех гепатобилиарных опухолей диагностируются менее чем через год после установления диагноза ПСХ . Поэтому целесообразно при подозрении наличия у больных ПСХ проводить комплексное полно-ценное обследование
При обследовании больных ПСХ необходимо также помнить, что примерно в 40–60 % случаев у них развиваются новообразования различных органов. При ПСХ возможно также развитие печеночных и внепеченочных злокачественные опухолей, в частности холангиокарциномы в 13,3 % случаев; 37 % всех гепатобилиарных опухолей диагностируются менее чем через год после установления диагноза ПСХ . Поэтому целесообразно при подозрении наличия у больных ПСХ проводить комплексное полно-ценное обследование.
Наличие дисплазии эпителиальных клеток желчного пузыря позволяет предположить существование нередко выделяемой последовательности “дисплазия–рак” при ПСХ, подобно тому, как это наблюдается при язвенном колите. Поэтому при лечении больных ПСХ с полипами желчного пузыря предпочтение должно быть отдано проведению холецистэктомии. Целесообразно также проводить тщательное диспансерное наблюдение за такими больными , в т. ч
уделять значительное внимание и обследованию кишечника: больные ПСХ и неспецифическим язвенным колитом составляют среди больных язвенным колитом подгруппу, которая имеет значительно бóльший риск развития рака толстого кишечника . Предшествующая трансплантация печени не влияет на риск развития толстокишечной дисплазии
У больных ПСХ неинвазивные маркеры портальной гипертензии далеко зашедшего заболевания печени являются предиктором варикознорасширенных вен пищевода. По существу, число тромбоцитов, уровень альбумина и гистологическая картина состояния печени при этом заболевании – независимые предикторы варикозно-расширенных вен пищевода .
В конечных фазах прогрессирования первичного билиарного цирроза печени и ПСХ в патологических изменениях печени наблюдается, как и в лабораторных данных, много общего, поэтому нередко достаточно сложно провести дифференциальную диагностику между этими заболеваниями.
Прогноз и профилактика
При холангите, осложненном абсцедированием, циррозом, печеночно-почечной недостаточностью, генерализованным септическим процессом, прогноз неудовлетворительный. Своевременная терапия катарального холангита позволяет добиться излечения; при гнойной, дифтеритической и некротической форме — прогноз более серьезный. Длительное течение хронического холангита может привести к стойкой инвалидизации.
Профилактика холангита диктует необходимость своевременного лечения гастродуоденита, бескаменного холецистита, ЖКБ, панкреатита, глистных и протозойных инвазий; наблюдения у гастроэнтеролога после перенесенных хирургических вмешательств на желчных путях.
Источник
К каким докторам следует обращаться если у Вас Холангит:
Гастроентеролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Холангита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору — клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления — так называемые симптомы болезни. Определение симптомов — первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу — воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах — попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Лечение холангита народными методами
Лечение холангита народными средствами можно сочетать с медикаментозной терапией.
- Сбор (золототысячник, бессмертник, аир по 1 ст.л.) залить двумя стаканами холодной воды и оставить на ночь. Утром прокипятить 7 минут и процедить. Натощак выпивать 1 стакан, а остальной настой разделить на четыре приема после еды.
- Сбор из валерианы (20г), мяты (20г), хмеля (10г), зверобоя (30г) и полыни (20г). Залить стаканом кипятка 3 столовые ложки сбора настоять в течение получаса. Принимать по стакану два раза в день.
- Кукурузные столбики с рыльцами (1 ст.л.) залить стаканом кипятка, настоять 40 минут и процедить. Пить по одной столовой ложке три раза в день.
- Сок белокочанной капусты в теплом виде принимать 3 раза в день до еды по ½ стакана.
ЭРХПГ и сфинктеротомия
Эндоскопическая ретроградная холангиопанкреатография со сфинктеротомией является наиболее распространенным методом лечения холедохолитиаза. Эффективность этого метода достигает 90%. Во время ЭРХПГ хирург рассекает большой дуоденальный сосочек — возвышение на слизистой оболочке двенадцатиперстной кишки, в котором находится сфинктер Одди. Последний представляет собой круговой мышечный жом, регулирующий поступление в кишку желчи и сока поджелудочной железы. Это облегчает отток желчи и выхождение камня.
Затем с помощью специальной корзинки Дормиа или баллона врач удаляет камень. В целом вмешательство продолжается около 1–2 часов. Его выполняют в состоянии легкого наркоза (седации).
Главное преимущество ЭРХПГ со сфинктеротомией в том, что это малоинвазивное вмешательство, которое не требует разрезов или проколов на брюшной стенке. Оно имеет немного противопоказаний и характеризуется коротким восстановительным периодом.
Краткосрочные осложнения после эндоскопического удаления камней желчного протока, такие как инфекции, панкреатит, кровотечение, развиваются лишь у 7% пациентов. Несколько чаще встречаются долгосрочные осложнения: повторное образование желчных камней, стеноз желчных протоков в результате образования рубцовой ткани.
Эффективность ЭРХПГ со сфинктеротомией во многом зависит от опыта врача, который выполняет процедуру, его уровня мастерства. В клинике Медицина 24/7 лечение проводят ведущие специалисты в условиях рентгенооперационной, оснащенной современным оборудованием.
Основные противопоказания к ЭРХПГ:
- острые вирусные гепатиты;
- острый панкреатит — воспаление ткани поджелудочной железы;
- тяжелые нарушения со стороны сердечно-сосудистой или дыхательной системы;
- стеноз пищевода или двенадцатиперстной кишки, из-за которого не удается ввести фиброэндоскоп и провести манипуляцию;
- беременность.
Холангит: с воспалением желчных протоков шутить опасно
Если вас «температурит», увы, это не всегда от «горячих чувств». Иногда лихорадка — один из грозных признаков серьезного недуга — холангита. Что представляет собой это заболевание и как ему воспрепятствовать, читайте далее.
Факт. Холерез — процесс образования желчи — происходит непрерывно. А холекинез — процесс поступления желчи в 12-перстную кишку — во время приема пищи.
Различают:
- Острый холангит — его возбудителями выступают разнообразные бактерии, которые проникают из просвета кишечника и желчного пузыря в желчные пути. Иногда попадают в протоки через кровеносное русло и лимфу. Практически при любой клинической картине болезнь формируется на основе застоя желчи.
- Хронический холангит часто развивается после оперативных вмешательств на протоках, на фоне регулярно повторяющихся приступов панкреатита, гастродуоденита (воспаление слизистой оболочки 12-перстной кишки и примыкающей к ней зоны желудка) и холецистита.
- Склерозирующий холангит — вследствие воспалительного процесса или после операций желчные протоки постепенно перекрываются и зачастую возникает болезнь печени — цирроз.