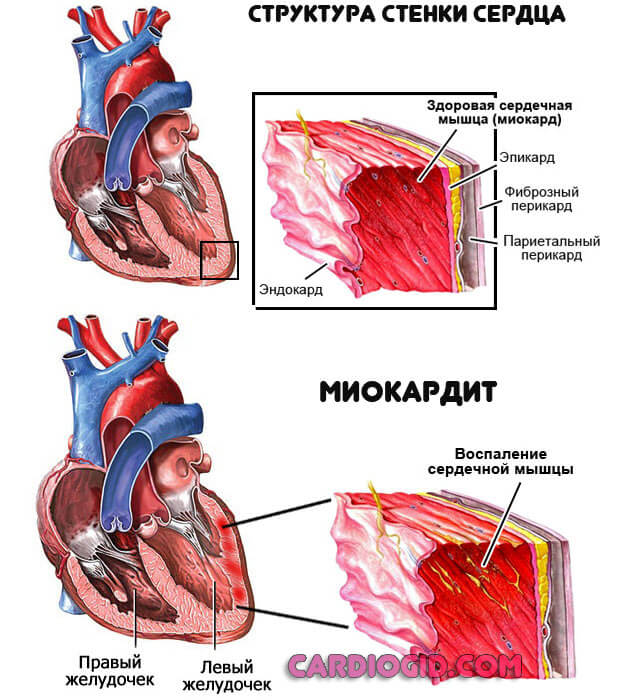
Уход за плевральной дренажной трубкой и клапаном pneumostat™ для дренирования грудной клетки
Содержание:
Техника проведения
Для выполнения данной операции существует перечень показаний, составляется определенный алгоритм, которого необходимо придерживаться. Процедура осуществляется врачом, ассистентом и медицинской сестрой в отделении хирургии. Вне лечебного учреждения помощь на месте оказывает врач бригады скорой помощи.
Первоначально, так как данное вмешательство является инвазивным, проводится обработка доступа. Используется одноразовый набор для дренирования и стерильный инструментарий. Катетеризация полости осуществляется под местной анестезией 0,5% раствором Новокаина под контролем УЗИ.
Для выполнения пункции применяют 2 способа:
- по Мональди – выполняется по среднеключичной линии во 2 межреберье (используется при пневмотораксе);
- по Бюлау – по задне-подмышечной линии в 7-8 межреберье (при скоплении жидкости).
В зависимости от выбранного доступа устанавливают катетер по методу Сельдингера с правой или левой стороны:
- Производится прокол иглы в мягкие ткани, при попадании в полость ощущается попадание в пустоту;
- Следующий этап – установка дренажа. Через иглу вводится проводник, игла удаляется, через проводник вводится дренажная трубка, затем удаляется проводник.
- Данное приспособление опускается в емкость с раствором антисептика, либо подсоединяется к вакуум-аспиратору.
При скоплении воздуха дренаж устанавливается по направлению к верхушке легкого. Если содержимое полости жидкое – к диафрагмальной поверхности. В случае наличия у этого устройства металлического троакара его следует подтянуть приблизительно на 1 см перед непосредственным введением дренажа.
Если дренаж имеет больший диаметр, то в области доступа кожа надсекается скальпелем 1-3 см по верхнему краю нижележащего ребра, проводится торакоцентез, трубка фиксируется к коже несколькими швами. Размер трубки подбирается индивидуально. В случае гемоторакса разметка на емкости показывает количество потерянной крови.
После проведения операции пациенту становится лучше, он отмечает, что ему стало легко дышать. Больной помещается в палату, где с помощью современных технологий осуществляется тщательное наблюдение и уход. В стадии реабилитации проводится ЛФК в виде дыхательной гимнастики.
В случае необходимости дренирования плевральной полости новорожденному ребенку, используется несколько иная методика. Новорожденного укладывают на спину, пораженную половину грудной клетки приподнимают на 15-30 градусов наверх. Принцип установки дренажной трубки остается таким же.
Подготовительный этап
Перед проведением процедуры, пациента необходимо проинформировать о технике проведения дренирования, способах анальгезии, возможных осложнениях и последствиях. В плановом порядке проводятся лабораторные и инструментальные методы обследования, диагностика состояний, способных осложнить течение процедуры. К лабораторным относятся:
- ОАК;
- ОАМ;
- коагулограмма (МНО, АЧТВ);
- группа крови и резус-фактор.
К инструментальным:
- рентгенологическое исследование грудной клетки;
- УЗИ плевральной полости;
- КТ, благодаря которым определяется необходимость дренирования, уровень жидкости и возможные особенности в строении плевральной полости.
До начала процедуры следует провести адекватную анальгезирующую и седативную терапию. При наличии у пациента непрекращающегося кашля показаны противокашлевые препараты. Во время проведения торакоцентеза контролируется АД, сатурация кислорода и при необходимости – ЭКГ.
Клиники, которые выполняют операции торакоцентеза, оснащены современным оборудованием для их выполнения. Главной его составляющей является набор для дренирования плевральной полости, куда входят: дренажно-отсасывающий аппарат, состоящий из дренажной трубки и дренажной системы, операционный набор (игла, нить, иглодержатель, скальпель, пинцет хирургический, анатомический, зажимы) и прочие инструменты.
- однобаночная – состоит из одного резервуара, который является емкостью для сбора экссудата и гидравлическим затвором;
- двухбаночная – в одну емкость осуществляется сбор экссудата, вторая же является гидравлическим затвором;
- трехбаночная – одна емкость – для сбора жидкости, вторая – гидравлический затвор, третья – емкость для контроля отсоса.
В настоящее время чаще используют двух- и трехбаночную системы. В зависимости от фирмы-производителя системы, цены на дренирование могут отличаться. Врач может порекомендовать определенную фирму.
Техника проведения
Для выполнения данной операции существует перечень показаний, составляется определенный алгоритм, которого необходимо придерживаться. Процедура осуществляется врачом, ассистентом и медицинской сестрой в отделении хирургии. Вне лечебного учреждения помощь на месте оказывает врач бригады скорой помощи.
Первоначально, так как данное вмешательство является инвазивным, проводится обработка доступа. Используется одноразовый набор для дренирования и стерильный инструментарий. Катетеризация полости осуществляется под местной анестезией 0,5% раствором Новокаина под контролем УЗИ.
Для выполнения пункции применяют 2 способа:
- по Мональди – выполняется по среднеключичной линии во 2 межреберье (используется при пневмотораксе);
- по Бюлау – по задне-подмышечной линии в 7-8 межреберье (при скоплении жидкости).
В зависимости от выбранного доступа устанавливают катетер по методу Сельдингера с правой или левой стороны:
- Производится прокол иглы в мягкие ткани, при попадании в полость ощущается попадание в пустоту;
- Следующий этап – установка дренажа. Через иглу вводится проводник, игла удаляется, через проводник вводится дренажная трубка, затем удаляется проводник.
- Данное приспособление опускается в емкость с раствором антисептика, либо подсоединяется к вакуум-аспиратору.
При скоплении воздуха дренаж устанавливается по направлению к верхушке легкого. Если содержимое полости жидкое – к диафрагмальной поверхности. В случае наличия у этого устройства металлического троакара его следует подтянуть приблизительно на 1 см перед непосредственным введением дренажа.
Если дренаж имеет больший диаметр, то в области доступа кожа надсекается скальпелем 1-3 см по верхнему краю нижележащего ребра, проводится торакоцентез, трубка фиксируется к коже несколькими швами. Размер трубки подбирается индивидуально. В случае гемоторакса разметка на емкости показывает количество потерянной крови.
После проведения операции пациенту становится лучше, он отмечает, что ему стало легко дышать. Больной помещается в палату, где с помощью современных технологий осуществляется тщательное наблюдение и уход. В стадии реабилитации проводится ЛФК в виде дыхательной гимнастики.
В случае необходимости дренирования плевральной полости новорожденному ребенку, используется несколько иная методика. Новорожденного укладывают на спину, пораженную половину грудной клетки приподнимают на 15-30 градусов наверх. Принцип установки дренажной трубки остается таким же.
Дренирование при разлитом перитоните
При разлитом
перитоните только треть респондентов дренируют брюшную полость (табл.8).
Табл.8. Вы
будете дренировать брюшную полость при разлитом перитоните?
|
Количество |
Нет |
Да |
|
|
Северная Америка |
18 |
17 |
1 |
|
Западная Европа |
10 |
8 |
2 |
|
Восточная Европа |
7 |
2 |
5 |
|
Латинская Америка |
15 |
12 |
3 |
|
Aзия |
15 |
5 |
10 |
|
Австралия |
3 |
2 |
1 (только таз) |
|
Южная Африка |
3 |
1 |
2 |
|
Всего |
71 |
47 (66%) |
24 |
Распределение
ответов здесь идентично вопросам 3, 5, 6, 7.
Азия и Восточная Европа верят в ценность дренажа при местной и диффузной
внутрибрюшной инфекции. Нет
сравнительных исследований дренирований и не дренирований при диффузном
перитоните, так как тщетность дренирования в этой ситуации установлена много
лет тому назад знатоками хирургической инфекции.
Современный взгляд, представленный Обществом Хирургической Инфекции,
сформулирован Rotstein and Meakins []: «Невозможно дренировать брюшную полость при
разлитом перитоните. Поэтому
использование дренажа у этих больных не показано, кроме случаев, когда (1)
дренаж используют для послеоперационного промывания; (2) дренаж располагают в
полости хорошо ограниченного абсцесса; (3) дренаж используют для формирования
управляемого свища».
Я вспоминаю,
когда я был младшим резидентом, у послеоперационных больных каучуковые дренажи торчали
из всех квадрантов их вздутого живота.
Эти трубки продуцировали некоторое количество старой крови, или, возможно,
немного гноя или плохо пахнущей жидкости.
Когда такой пациент умирал, причиной часто называли пневмонию. Насколько глупы мы были! Верили, что эти дренажи
могут быть полезны! Постепенно мы пришли к пониманию, что они ничего не стоят:
все внутрибрюшные дренажи забиваются окружающими тканями втечении 24-48 часов.
Единственное
показание к использованию дренажа при разлитом перитоните – контроль за
неконтролируемым (неудалимым) источником инфекции, как несостоятельность
дуоденальной культи или эзофагогастроанастомоза.
Я скептически отношусь к термину «хорошо ограниченный абсцесс» или «сформированный
абсцесс», как показание к установке перитонеального дренажа. Такие абсцессы накапливают гной и представляют из
себя часть разлитого перитонита.
После опорожнения их следует лечить, как часть инфицированной брюшной полости, в
ряду других перитонеальных мероприятий и антибиотикотерапии. Безусловно, перитонеальный лаваж отошёл в прошлое.
В заключении,
важно понимать, что дренаж при разлитом перитоните бессмысленен. Однако, рецидивирующая или персистирующая
внутрибрюшная инфекция может развиться, что потребует чрезкожного дренирования
или реоперации
Дренаж этого не
заменит. И тот факт, что у вас нет
под рукой КТ, не должен менять показаний к дренированию, как будет показано
ниже.
Подготовительный этап
Перед проведением процедуры, пациента необходимо проинформировать о технике проведения дренирования, способах анальгезии, возможных осложнениях и последствиях. В плановом порядке проводятся лабораторные и инструментальные методы обследования, диагностика состояний, способных осложнить течение процедуры. К лабораторным относятся:
- ОАК;
- ОАМ;
- коагулограмма (МНО, АЧТВ);
- группа крови и резус-фактор.
К инструментальным:
- рентгенологическое исследование грудной клетки;
- УЗИ плевральной полости;
- КТ, благодаря которым определяется необходимость дренирования, уровень жидкости и возможные особенности в строении плевральной полости.
До начала процедуры следует провести адекватную анальгезирующую и седативную терапию. При наличии у пациента непрекращающегося кашля показаны противокашлевые препараты. Во время проведения торакоцентеза контролируется АД, сатурация кислорода и при необходимости – ЭКГ.
Клиники, которые выполняют операции торакоцентеза, оснащены современным оборудованием для их выполнения. Главной его составляющей является набор для дренирования плевральной полости, куда входят: дренажно-отсасывающий аппарат, состоящий из дренажной трубки и дренажной системы, операционный набор (игла, нить, иглодержатель, скальпель, пинцет хирургический, анатомический, зажимы) и прочие инструменты.
- однобаночная – состоит из одного резервуара, который является емкостью для сбора экссудата и гидравлическим затвором;
- двухбаночная – в одну емкость осуществляется сбор экссудата, вторая же является гидравлическим затвором;
- трехбаночная – одна емкость – для сбора жидкости, вторая – гидравлический затвор, третья – емкость для контроля отсоса.
В настоящее время чаще используют двух- и трехбаночную системы. В зависимости от фирмы-производителя системы, цены на дренирование могут отличаться. Врач может порекомендовать определенную фирму.
Методы дренирования
В зависимости от патологии доктор назначает определенный метод дренирования. Правильно подобранный метод существенно увеличивает его эффективность:
Вакуумный метод Редона – медицинская бутылка герметично закрывается капроновой крышкой. В банке находится кипящая вода. Подключается бутылка к дренажной трубке, и в процессе охлаждения воды производится самоотток внутри плевральных скоплений. Данный метод позволяет убрать порядка ста восьмидесяти миллилитров жидкости.
Способ Субботина – используется два герметичных сосуда, фиксация которых производится один под другим. Между сосудами есть плотная соединительная трубка. В верхнем сосуде есть вода, нижний – пустой. Под воздействием силы притяжения вода постепенно переливается из верхнего сосуда в нижний, при этом создается вакуум, который и позволяет выкачать всю избыточную плевральную жидкость.
Закрытый вакуумный метод – используется герметичная тара и шприц Жане. Посредством использования шприца производится откачка воздуха. Трубка подключается к герметичной таре и производится вакуумное откачивание жидкости
Важно создать идеально герметичное пространство сосуда.
Активная аспирация – самый эффективный метод, который подразумевает использование водоструйного или электронного насоса. Особенностью данного метода является не только эффективная откачка жидкости, но и быстрое стягивание технологической раны.
Метод определяет доктор, учитывая особенности организма пациента и стадии заболевания, а также наличие необходимого оборудования и достаточного уровня навыков врача. Рекомендуем выбирать клиники с опытными и высокопрофессиональными докторами.
Материалы для медицинских дренажей
Дренирование в медицине используется, в основном, для выведения из полости тела, органа или раны
- пластмассовых или хлорвиниловых медицинских трубок;
- марлевых и резиновых полос;
- стерильных тампонов и бинтов.
Каждый вид такого дренажа выбирается в зависимости от вида проведенной операции и глубины образовавшейся раны. Если же произошло внутренне кровотечение или воспалился гнойный артрит, то дренаж вводится через дополнительный разрез или прокол на теле. И только после хирургического вмешательства дренирование производится через разрез, оставшийся от операции.
Задача установки медицинских дренажей, заключается в выведении из полости тела крови, продуктов распада тканей и микроорганизмов, которые накапливаясь, могут стать причиной тяжелого осложнения. А иммунитет организма после любой операции сильно ослаблен и уже не может найти силы для борьбы с новым воспалительным процессом. Именно дренаж помогает организму значительно ускорить сроки заживления ран.
Причины возникновения абсцессов
Причиной возникновения абсцесса часто становится стафилококк или его сочетание со стрептококком, кишечной палочкой, протеем. Но бывают и асептические гнойники (возникают при попадании керосина в ткани).
Инфекция способна попадать в ткани:
- во время травмирования;
- при нагноении гематом;
- из кист, фурункулов, карбункулов, гидраденитов и т. п.;
- контактным путем из близких органов (например, образование подпеченочного абсцесса при холецистите);
- гематогенным или лимфогенным путем из близких органов (например, метастатические абсцессы при септикопиемии);
- во время медицинских манипуляций (инъекций, пункций, операций), проводимых с несоблюдением асептики.
Классификация дренажей
Дренажи
ставят из лечебных или профилактических соображений.
Лечебные:
- Для обеспечения оттока внутрибрюшной жидкости
или гноя (периапендикулярный абсцесс, диффузный перитонит). - Для контроля за источником инфекции при
невозможности его удаления другими, радикальными способами; например, при
наружном кишечном свище (дуоденальная культя). - Профилактические:
- Для предупреждения рецидива инфекции – с целью
эвакуации остатков серозной жидкости или крови, предупреждения образования
абсцесса. - Для контроля за ожидаемым или вероятным
истечением с линии шва (толстокишечный анастомоз, дуоденальная культя, пузырный
проток). - Для оповещения об осложнениях (в надежде, что
дренаж сработает в случае кровотечения или истечения химуса из анастомоза).
Лучше, чем обсуждать закостенелую классификацию, посмотреть на
проблему дренирования глазами общего хирурга.
Какова общепринятая тактика? Какова практика при общих хирургических операциях?
Литература –
плохой источник информации о том, насколько распространено абдоминальной
дренирование в неотложной хирургии. Анализируя
несколько публикаций отдельных клиник или коллективных обзоров о дренировании
при специфических состояниях, мы не можем сделать вывод о доминирующих
тенденциях. Поэтому мы приводим
мнения общих хирургов – членов SURGINET – и результаты международной Интернет-дискуссии (2) по поводу их взгляда на
абдоминальное дренирование. Из 700
членов только 70 дали ответ. Хотя
это совсем немного, но коррелирует с частотой получения Интернет-ответов при
любых опросах в сети.
В опросе
приняли участие 71 респондент, все общие хирурги, многие из них не
академические специалисты, а зарабатывающие себе практической работой на «хлеб
и масло», всего из 23 стран. Более всего
(14) – из США, а всего из северной Америки – 18, Западной Европы – 10,
Восточной Европы – 7, Азии – 15, включая Израиль и Турцию; Латинской Америки – 15,
Австралии и Южной Африки – по 3.
Хирурги,
активные в Интернет-опросе, как правило, и в другой деятельности личности более
интересующиеся, активные, знакомые с литературой и современной практикой. Результаты опроса отражают противоречия и
географические отличия в их хирургической тактике.
Общие ситуации, когда дренаж может быть
использован
Причины механической желтухи в онкологии
По статистике, нарушение оттока желчи в 40–67% случаев происходит из-за злокачественных опухолей. Можно выделить три основные причины возникновения механической желтухи у онкологических больных:
- Непосредственно опухоли желчных протоков, которые перекрывают их просвет, а также рак большого дуоденального сосочка — места, где желчный проток впадает в двенадцатиперстную кишку.
- Опухоли печени и головки поджелудочной железы, которые сдавливают желчные протоки извне.
- Метастазы злокачественных опухолей в печени, а также поражение лимфатических узлов, которые находятся в печеночно-двенадцатиперстной связке.
Механическая желтуха у онкологического больного — опасное состояние, которое требует немедленной помощи. В клинике Медицина 24/7 лечение начинается сразу же, как только пациент поступает в стационар. Наши опытные врачи проводят все виды дренирования желчных протоков.
Как с этим справиться?
Есть несколько способов справиться с плевральным выпотом, если он ухудшает качество жизни. Первый раз всегда рекомендуется торакоцентез (плевроцентез) — под местной анестезией в плевральную полость через грудную стенку по игле устанавливается трубка и через неё в стерильный контейнер вытекает жидкость. Так можно выводить до 1,5 л в сутки. Вместе с тем при впервые диагностированном раке молочной железы, раке яичника, лимфоме, мелкоклеточном раке лёгкого системная химиотерапия может облегчить состояние и плевральный выпот больше не появится. Лучевая терапия с той же целью применяется тогда, когда первичная опухоль находится в медиастинальных лимфатических узлах.
В дальнейшем, если плевральный выпот возникает снова и торакоцентез требуется меньше, чем через месяц, то есть два основных варианта действия. Первый — это установка интраплеврального (внутриплеврального) порта или катетера, второй — плевродез.
Суть работы интраплеврального порта схожа с принципом торакоцентеза. Порт устанавливается под кожу, к нему присоединён катетер, который находится в плевральной полости, то есть, чтобы вывести жидкость, нужно только проколоть кожу и силиконовую мембрану порта. Но чаще можно встретить упрощённый, краткосрочный вариант: когда катетер просто выведен наружу — без порта. Противопоказаний к установке катетера или порта немного: небольшая ожидаемая продолжительность жизни, нестабильное состояние, подкожные метастазы в зоне, где должен стоять порт, и лёгочные инфекции.
Через такой порт можно вводить внутриплевральную химиотерапию — используются те же препараты, что и для внутривенного введения. Она не поможет совсем убрать метастазы, но нередко уменьшает сам процесс выделения жидкости. Иногда после курса такой химиотерапии порт удаляется, так как жидкость больше не скапливается. Особенно интраплевральная химия должна помочь людям с мезотелиомой, раком лёгкого или молочной железы.
Плевродез — это уничтожение плевральной полости с помощью создания спаек между листками плевры. Обычно используется химический плевродез, то есть в плевральную полость помещается вещество (чаще всего тальк или доксициклин), которое провоцирует воспаление и последующее склеивание листков плевры. В результате жидкости просто негде скапливаться. После проведения этой процедуры, необходимо остаться в больнице на 3–7 дней. Из побочных эффектов — жар, боль, проблемы с желудочно-кишечным трактом.
Есть также два более радикальных метода, которые применяются, если торакоцентез, интраплевральный порт и плевродез не могут быть использованы или не помогли. Это удаление плевры и установка шунта (чтобы жидкость из плевральной полости уходила в брюшную). Это методы, у которых могут быть достаточно серьёзные осложнения, потому к таким видам борьбы с плевральным выпотом прибегают в последнюю очередь.
Острый аппендицит
В табл. 1 и 2 суммированы ответы хирургов. Исключён «простой» или «флегмонозный» аппендицит. Обсуждены только осложнённые формы: когда
аппендикс чёрного цвета, обычно присутствует некоторое количество жидкости в
тазу, но это не явный гной. Как
следует из табл. 1, только один
респондент дренирует полость в данной ситуации.
Далее, когда аппендикс перфорирован, хирург, работающий лапаротомным или
лапароскопическим доступом, удаляет отросток, отсасывает гной, присутствующий
вокруг аппендикса. В этих случаях
хирург может разрушить барьер из сальника или петель тонкой кишки, обнажив
небольшой абсцесс в несколько кубических миллиметров, гной также аспирируют. Табл. 2
показывает, что 80% респондентов не ставят дренаж и в этой ситуации. При этом нет географической закономерности. Табл. 3
иллюстрирует запущенные случаи, где перфоративный аппендицит сочетается с
ситуацией «гной везде» — в тазу, по
правому боковому каналу, даже в верхнем этаже.
И, хотя 80% хирургов не ставят дренаж и в этой ситуации, есть географическая
зависимость: никогда или почти никогда не дренируют брюшную полость в Северной
и Латинской Америке, и довольно часто – в азиатском мире.
Это зависит от того, как хирург видит роль дренажа в лечении диффузного
перитонита, осложнения будут обсуждены позже.
Табл. 1. Вы
ставите дренаж после аппендэктомии при гангренозном аппендиците?
|
Количество |
Нет |
Да |
|
|
Северная Америка |
18 |
18 |
|
|
Западная Европа |
10 |
10 |
|
|
Восточная Европа |
7 |
7 |
|
|
Латинская Америка |
15 |
15 |
|
|
Азия |
15 |
14 |
1 |
|
Австралия |
3 |
3 |
|
|
Южная Африка |
3 |
3 |
|
|
Всего |
71 |
70 (98%) |
1 |
Табл. 2. Вы
ставите дренаж при перфоративном аппендиците, когда гноя немного и он
присутствует локально?
|
Количество |
Нет |
Да |
|
|
Северная Америка |
18 |
14 |
4 |
|
Западная Европа |
10 |
8 |
2 |
|
Восточная Европа |
7 |
6 |
1 |
|
Латинская Америка |
15 |
11 |
4 |
|
Азия |
15 |
12 |
3 |
|
Австралия |
3 |
3 |
|
|
Южная Африка |
3 |
2 |
1 |
|
Всего |
71 |
56 (78%) |
15 |
Табл. 3. Вы
ставите дренаж при перфоративном аппендиците с диффузным распространением гноя?
|
Количество |
Нет |
Да |
|
|
Северная Америка |
18 |
18 |
— |
|
Западная Европа |
10 |
8 |
2 |
|
Восточная Европа |
7 |
5 |
2 |
|
Латинская Америка |
15 |
14 |
1 |
|
Азия |
15 |
7 |
8 |
|
Австралия |
3 |
2 |
1 |
|
Южная Африка |
3 |
1 |
2 |
|
Всего |
71 |
55 (77%) |
16 |
Дренаж после холецистэктомии при остром холецистите
Большое
проспективное рандоминизированное исследование в 1991 и мета-анализ 1920
больных (ОХЭ), резюмировал 10 сходных исследований.
Показано, что при сравнении больных с дренированием и без оного по показателям
смертности, реоперации или дренирования ввиду скопления желчи, отличий не было. Раневая инфекция чаще сопутствовала больным с
дренированием (5). Таким образом, накануне окончания эры ОХЭ,
рутинное дренирование – священная корова жёлчной хирургии – была оставлена во
многих центрах.
Какова
тенденция при неотложной ЛХЭ? В недавнем исследовании австралийских хирургов в
1/3 случае дренаж оставляли рутинно (6). В другом небольшом
рандоминизированном исследовании в сравнении больных с дренированием и без него
при ЛХЭ, изучали влияние дренажа на послеоперационную боль и тошноту, в плане
удаления остатков газа – и не обнаружили отличий (7). Если рутинное дренирование бессмысленно при
ОХЭ, почему оно показано при ЛХЭ? Поэтому Petrowsky et al. (3) не
рекомендуют дренаж как при ОХЭ, так и при ЛХЭ.
В проспективном исследовании 100 больных, перенесших ЛХЭ при остром
холецистите, всем выполняли холесцинтиграфию через сутки после операции. Желчеистечение обнаружили у 8, но все они были бессимптомны
(8).
Большинство послеоперационных скоплений, будь то желчь, серозная жидкость или
кровь, остаются бессимптомными, жидкость всасываются брюшиной и это хорошо
известно по УЗИ-исследованиям со времен ОХЭ.
Дренирование значительно более эффективно
для удаления желчи, чем кала или гноя.
Поэтому логично оставлять дренаж, если хирург беспокоится о возможном
желчеистечении. Например, при необходимости субтотальной холецистэктомии,
или, когда есть трудности с герметизацией пузырного протока, либо есть
подозрение на добавочные жёлчные ходы в зоне ложа жёлчного пузыря, что
проявляется в виде желчеистечения с поверхности ложа.
Таким образом, хотя большинство пациентов не
нуждаются в дренировании, если хирург беспокоится о возможном желчеистечении
или чрезмерном выделении серозной жидкости, дренаж уместен. В большинстве случаев по такому дренажу почти
ничего не отделяется. Крайне редко
профилактический дренаж становится лечебным в случае обильного и упорного
желчеистечения
В тех случаях, когда
необходимость в уже установленном дренаже сомнительна, крайне важно убрать его
как можно скорее. «Сухой» дренаж на
протяжении 24 часов говорит о том, что он свою роль отслужил
Наконец, ещё Howard Kelly (1858-1943) сказал: «Дренаж – это
признание дефектной хирургии». Врачи
должны быть осмотрительными, чтобы не подтвердить это утверждение на практике:
если безопаснее перейти на открытую процедуру и тщательно ушить ультракороткий пузырный проток, чем
понадеяться на сомнительное закрытие клипсой и страховочное дренирование, тогда
выбор очевиден.
Показания к проведению процедуры
Основные показания к проведению чрескожной чреспеченочной холангиостомии:
- Механическая желтуха в результате сдавления желчных протоков опухолями головки поджелудочной железы, двенадцатиперстной кишки.
- Нарушение оттока желчи при опухолях желчного пузыря и желчного протока.
- Механическая желтуха, вызванная рубцовой стриктурой (сужением) желчного протока после перенесенных операций.
Восстановить отток желчи можно разными способами. С помощью ЧЧХС проводят наружное и наружно-внутреннее дренирование. В первом случае желчь оттекает только наружу, во втором — наружу и в двенадцатиперстную кишку. Чаще всего применяют наружно-внутреннее дренирование, так как оно более физиологично. Желчь содержит некоторые важные вещества, и, если она не поступает в кишку, это грозит некоторыми проблемами. Также существует назобилиарное дренирование. Эту процедуру выполняют эндоскопически. Дренажная трубка выходит наружу не через кожу, а через нос.
Также отток желчи можно восстановить с помощью более современной методики — стентирования. Билиарный стент представляет собой короткую трубку с сетчатой стенкой, которую устанавливают в заблокированный участок желчного протока. Эта трубка удерживает просвет потока в раскрытом состоянии. Зачастую именно стентирование является предпочтительной методикой, так как стент полностью находится внутри организма, не мешает пациенту в повседневной жизни, ниже риск смещения, инфицирования, пациент не может его случайно задеть и удалить, как это иногда происходит с дренажной трубкой при наружном дренировании. Но стентирование является эндоскопической процедурой, его, как и внутреннее дренирование, не всегда удается выполнить.
В клинике Медицина 24/7 работают врачи, которые имеют большой опыт в проведении наружного, наружно-внутреннего дренирования, а также установки стентов в желчные протоки. Они оценят вашу ситуацию и подберут метод лечения, который лучше всего подойдет в вашем случае.
Подводя итог, можно сказать, что чрескожная чреспеченочная холангиостомия с наружным дренированием желчного протока может принести наибольшую пользу в следующих случаях:
- Если желчный проток заблокирован в проксимальной части, то есть далеко от места впадения в поджелудочную железу.
- Если не удается выполнить стентирование и внутреннее дренирование.
- Если возникла рубцовая стриктура после хирургических вмешательств на желчных протоках, например, наложения билиодигестивного анастомоза (искусственного сообщения с двенадцатиперстной кишкой).

Виды медицинского дренирования
Дренирование можно производить не только разными материалами, но и прибегать к помощи дополнительных приспособлений, использование которых зависит от ряда факторов. Именно применение дополнительных средств и определяет вид дренирования, которое может быть:
- пассивным;
- активным,
- проточно-аспирационным;
- вакуумным;
- сифонным.
Каждый вид такого дренирования применяется, в зависимости от сложности и вида операции. Так, вакуумный метод применяют тогда, когда дренируемая полость полностью закрыта. Это может быть зашитый шов, оставшийся после операции, гнойный артрит, воспаление плевры, внутренний абсцесс. А вот сифонное дренирование позволяет вводить в гнойную рану антисептические препараты, антибиотики и даже необходимые ферменты, тем самым значительно ускоряя процесс выздоровления.
Какие признаки неисправности дренажа, что делать?
 Любой объект, возведенный на заболоченном участке, подвергается риску поднятия грунтовых вод, что приведет к неприятным последствиям. Есть несколько основных признаков неисправного дренажа:
Любой объект, возведенный на заболоченном участке, подвергается риску поднятия грунтовых вод, что приведет к неприятным последствиям. Есть несколько основных признаков неисправного дренажа:
- неравномерное оседание фундамента;
- скопление воды на участке;
- подгнивание корней кустов и деревьев;
- подтапливание «цоколей» и подвалов.
При появлении любого из этих признаков, необходимо немедленно приступить к решению проблемы. Чистка и промывка может проводиться разными методами. Самым простым является обыкновенная промывка большим потоком воды, но этот метод способен избавить только от свежих слоев глины и ила. Для более старых и плотных отложений, потребуется помощь специалистов и других методов воздействия.
Сразу с момента укладки дренажной системы, необходимо начинать ее обслуживание. Любая труба спустя определенное время начнет накапливать в себе песок и ил, что создает препятствие для потока воды, поэтому только регулярная промывка каждый год, поможет справиться с этой проблемой.
Многое зависит от правильной укладки и выбора материала. Трубы должны быть высокого качества, которые прослужат минимум 20-50 лет
Если трубы в системе были повреждены в ходе неправильных работ по очистке или например корни деревьев прошли насквозь трубы, важно сразу заменить этот участок, иначе с проблемой засоров не справиться и они регулярно будут возникать
Как производится?
О том, что такое дренаж, вам уже известно. Однако далеко не каждый знает, как осуществляется данная процедура. Следует отметить, что способы ее проведения всегда различны и зависят от вида образовавшихся ранок и используемого приспособления. Так, для лечения глубоких и больших ран используют дренирование марлевыми тампонами. Для этого в гнойную полость вводят квадратный кусок марли, который в центре прошит шелковой нитью. Ее тщательно расправляют, а затем покрывают все стенки и дно раны. Далее полость рыхло тампонируют при помощи марлевых тампонов, заранее вымоченных в гипертоническом растворе хлорида натрия. При этом их рекомендуется менять через каждые 4-6 часов, дабы предупредить повреждение ткани. В завершение марлю следует извлечь из раны, подтянув за шелковую нить.