Все про острую сердечную недостаточность
Содержание:
Диагностика сердечной недостаточности
Электрокардиография (ЭКГ) помогает врачам выявлять признаки гипертрофии и недостаточности кровоснабжения (ишемии) миокарда, а также различные аритмии.
ЭКГ с нагрузкой — особая модификация велосипеда (велоэргометрия) или «бегущая дорожка» (тредмил) — дают информацию о резервных возможностях насосной функции сердца.
Эхокардиография (ЭхоКГ). С помощью этого метода можно не только установить причину сердечной недостаточности, но и оценить сократительную функцию желудочков сердца.
Рентгенологическое исследование органов грудной клетки при сердечной недостаточности выявляет застой крови в малом круге кровообращения и увеличение размеров полостей сердца (кардиомегалия).
Радиоизотопные методы исследования сердца, в частности, радиоизотопная вентрикулография, позволяют с высокой точностью у больных сердечной недостаточностью оценить сократительную функцию желудочков сердца, объем вмещаемой ими крови. Данные методы основаны на введении и последующем распределении в организме радиоизотопных препаратов.
Позитронно-эмиссионная томография – ПЭТ — позволяет с помощью специальной радиоактивной «метки» выявлять зоны жизнеспособного миокарда у больных сердечной недостаточностью.
По подвигу и награда…
Ангиопластика и стентирование артерий
- Стоимость: 100 000 — 250 000 руб.
- Продолжительность: 40 минут
- Госпитализация: 1-2 дня в стационаре
Подробнее
Не скрою, лечение таких больных, помимо опыта, требует немалых сил и времени от врача и большого педантизма в выполнении назначений от пациента. Однако было бы слишком самонадеянно приписывать все успехи в лечении сердечной недостаточности только себе, как лечащему врачу. Огромную роль имеет возможность быстро и точно диагностировать основное заболевание, ставшее причиной сердечной недостаточности. В 50% случаев – это ишемическая болезнь сердца, выявление и лечение которой с помощью и значительно облегчает последующую коррекцию миокардиальной слабости
Не менее важно для успешного лечения выявление самых ранних, так называемых «доклинических» (т.е. до проявления жалоб) форм сердечной недостаточности, что возможно только при применении инструментальных методов исследования: эхокардиографии, Холтер-мониторирования, нагрузочных проб.
Центр эндохирургии и литотрипсии обладает не только самой современной аппаратурой, но и специалистами высокой квалификации, что необходимо для выявления и своевременного лечения сердечной недостаточности
Все эти условия помогают успешно осуществить задачу длительного сохранения активной жизни у одной их самых тяжелых категорий пациентов с болезнями сердца – больных сердечной недостаточностью. Но и награда высока: за последние 5 лет среди 187 моих пациентов с сердечной недостаточностью не было ни одного летального исхода!
Также в разделе
|
Синусовая тахикардия Синусовая тахикардия — увеличение ЧСС от 90 до 150-180 в минуту при сохранении правильного синусового ритма. Синусовая тахикардия обусловлена повышением… |
|
| Легочная гипертензия: степени, симптомы, лечение Легочная гипертензия — заболевание, при котором артериальное давление в легочной артерии увеличивается на 20 мм рт.ст. и более в состоянии покоя и более чем на… | |
| Фибрилляция, или мерцание, желудочков Фибрилляция, или мерцание, желудочков — это аритмичные, некоординированные и неэффективные сокращения отдельных групп мышечных волокон желудочков с частотой… | |
| Сухой перикардит Перикард — оболочка, которая окружает сердце и устье крупных сосудов, известна также как сердечная сорочка. Состоит перикард из наружного фиброзного слоя… | |
| Врожденные пороки сердца Частота встречаемости. Сердечно-сосудистые нарушения встречаются приблизительно у 1 % всех живых новорожденных. При раннем распознавании порока точная… | |
| Гипертония 2 степени Гипертония 2 степени — заболевание, при котором наблюдается стойкое повышение артериального давления до уровня 160 или больше мм рт. ст., которое тяжело… | |
| Нарушение ритма сердца Нарушения ритма сердца (аритмии сердца) — аномалии частоты, регулярности или места возникновения возбуждения, а также нарушения проведения импульсов, включая… | |
| Хроническая сердечная недостаточность: виды, лечение На стационарном этапе лечения достаточно часто происходит декомпенсация хронической сердечной недостаточности (ХСН). В основе лежат не только естественные… | |
| Фибрилляция предсердий: формы, лечение Фибрилляция предсердий (ФП) — заболевание, ранее известное как мерцательная аритмия – наиболее распространенная хроническая аритмия сердца (80% всех… | |
| Кардиомиопатия гипертрофическая Гипертрофическая кардиомиопатия характеризуется гипертрофией левого желудочка, в типичных случаях без дилатации, при этом отсутствует явная причина болезни…. |
Сердечная недостаточность 2 степени
Если сердечная недостаточность 1 степени, не была вылечена, также был пропущен второй этап, недуг продолжает свое развитие и переходит в завершающую стадию второй степени. В этот период состояние пациента усугубляется, одышка беспокоит в положении лежа, сидя, при ходьбе. Появляются другие симптомы – увеличивается живот, появляется болезненность печени, отечность рук и ног. В грудной клетке больной ощущает сильную боль, начинается кашель с признаками кровохарканья. Сердечная недостаточность 2 степени, даже при наличии таких признаков болезни, еще поддается лечению. При грамотном подходе, облегчение может наступить на долгие месяцы.
Хроническая сердечная недостаточность.
Данная форма сердечной недостаточности чаще всего является осложнением и следствием какого-то сердечно-сосудистого заболевания. Она является наиболее часто встречающейся и не редко протекает в бессимптомной форме длительное время. Любое заболевание сердца в конечном итоге приводит к снижению его сократительной функции. Обычно, хроническая сердечная недостаточность развивается на фоне инфаркт миокарда, ИБС, кардиомиопатии, артериальной гипертензии или пороков клапанов сердца.Как показывают статистические данные, именно не лечённая вовремя сердечная недостаточность становится чаще всего причиной смерти больных с заболеванием сердца.
Диагностика
- Измерение АД. Зачастую применяется метод суточного мониторинга АД. Для этого на пояснице больного устанавливается переносной прибор, а на плече – манжета. В определенные моменты времени манжета раздувается, а портативный прибор фиксирует уровень давления.
- Анализ крови и мочи.
- Оценка работы сердечной мышцы. Для этого провидится физикальная диагностика, во время которой сердечные ритмы прослушиваются фонендоскопом, а также электрокардиограмма – та же оценка работы мышцы миокарда, только более детальная. Дополнительно врач может назначить УЗИ с допплером, которое поможет определить движение крови по сосудам.
- Осмотр глазного дна. При гипертонической болезни органы зрения страдают одними из первых, поэтому для диагностирования патологии обязательно дается направление на осмотр глазного дна окулистом. Гипертония 3 стадии сопровождается изменением состояния зрительного нерва, ухудшением остроты зрения, нарушением зрительных функций.
- УЗИ почек. Повышенное давление негативно сказывается на работе и состоянии почек. При стабильно высоком давлении гибнут нефоры, что приводит к развитию почечной недостаточности. УЗИ поможет выявить такие нарушения и подтвердить предварительно установленный диагноз.
Симптомы сердечной недостаточности
Общие признаки сердечной недостаточности любого вида:
- затрудненное дыхание, одышка, удушье;
- повышенная утомляемость, снижение физической активности;
- отеки при сердечной недостаточности (в том числе, внутренних органов);
- увеличение массы тела из-за задержки жидкости.
Что касается других симптомов сердечной недостаточности, проявления могут разниться в зависимости от того, в каком желудочке сердца развивается патология.
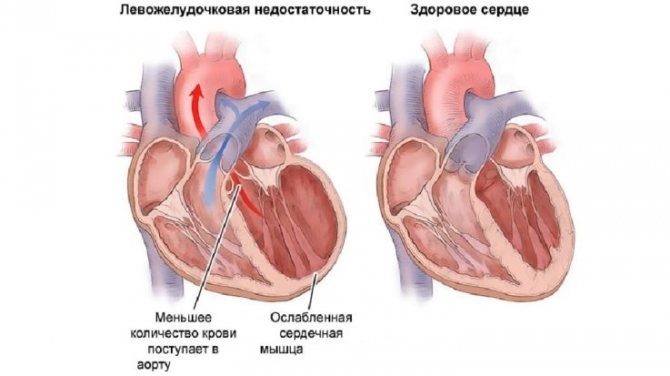
Для левожелудочковой острой сердечной недостаточности (в связи с застоем крови в малом круге кровообращения) типичны:
- Сердечная астма — приступ удушья происходит ночью или после физического усилия. Возникает ощущение острой нехватки воздуха, одышка быстро нарастает до удушья. Больной дышит ртом, чтобы обеспечить больший приток воздуха.
- Ортопноэ — больной вынужден принимать сидячее положение, при котором улучшается отток крови из сосудов легких.
- Кашель — сначала сухой, далее с выделением розоватой мокроты, пены.
- Отек легких — появляются влажные хрипы, клокочущее затрудненное дыхание, пена изо рта.
Характерные признаки правожелудочковой острой сердечной недостаточности вызваны застоем крови в венах большого круга кровообращения:
- Вздутие шейных вен (связано с затруднением притока крови к сердцу, усиливается при вдохе);
- учащенное сердцебиение (сопровождается одышкой);
- отеки (из-за замедления кровообращения происходит задержка жидкости);
- понижение артериального давления.
Доврачебная помощь при сердечной недостаточности (ОСН)
Необходимо вызвать скорую, усадить больного, обязательно опустив его ноги. Обеспечить приток свежего воздуха. Если человек в сознании, разговаривать с ним, стараться успокоить. При возможности опустить конечности больного в теплую воду, чтобы снизить приток крови к сердцу. Измерить АД: при повышенных цифрах дать таблетку нитроглицерина под язык.
Признаки хронической сердечной недостаточности:
Одышка — при физических усилиях, а при длительном течении заболевания — и в покое. Неспособность к физическим нагрузкам — сердце не может обеспечить необходимый для активных действий приток крови. Появляются одышка, слабость. Цианоз — из-за недостатка кислорода в крови кожные покровы синеют. Наиболее характерен цианоз на губах, кончиках пальцев, кайме ушных раковин (акроцианоз). Отеки — первыми при ХСН возникают отеки конечностей. Затем лишняя жидкость начинает скапливаться в полостях: плевральной, брюшной. Со временем отеки при сердечной недостаточности и другие застойные явления приводят к патологическим изменениям в легких, печени, почках.
1
Узи при сердечной недостаточности
2
Узи при сердечной недостаточности
3
Диагностика сердечной недостаточности
Профилактика заболевания и прогноз пациентов с ХСН
Профилактика патологии заключается в предупреждении развития сердечной недостаточности как следствия других заболеваний, а также в предупреждении прогрессирования стадий ХСН.
В случае, если известна причина развития болезни, ее нужно незамедлительно устранить с помощью лекарственных или хирургических методов лечения.
Если заболевание, которое привело к развитию ХСН, не поддается лечению, прогноз пациентов с патологией неблагоприятный. Постоянно прогрессируя, сердечная недостаточность вызывает развитие новых симптомов, нарушает функции сердечно-сосудистой и других систем организма.
Согласно данным , которое проходило с 1948 по 1988 год, средняя продолжительность жизни пациентов с тяжелой ХСН с момента определения диагноза составляет 1,7 и 3,2 года для мужчин и женщин соответственно. Несмотря на стремительное развитие методов лечения, выживаемость пациентов с ХСН в течение 5 лет после выявления патологии ниже, чем у пациентов с онкологическими заболеваниями.
Однако на ранних стадиях пациенты могут самостоятельно улучшить прогноз заболевания, повысить качество жизни и предупредить прогрессирование ХСН. Для этого достаточно строго соблюдать все рекомендации врачей — использовать медикаментозные и немедикаментозные методы коррекции ХСН.
Регулярные умеренные кардионагрузки полезны для сердца. Фото:
Диагностика хронической сердечной недостаточности
ХСН — клинический диагнозанамнеза
- Одышку
- Цианоз кожных покровов, акроцианоз
- Учащенное сердцебиение
- Отеки на нижних конечностях
- Дополнительные тоны сердца
- Рентген грудной клетки: позволяет увидеть размеры сердца, оценить расположение крупных сосудов, возможное скопление жидкости в плевральных полостях и легких.
- Электрокардиограмма: позволяет оценить ритм сердца, признаки перенесенного инфаркта миокарда, косвенно позволяет судить об изменении размеров камер сердца
- Холтеровский мониторинг: оценивается ритм сердца в течение суток, реакция сердца на обычную физическую нагрузку, изменения ритма сердца в ночное время.
- Эхокардиограмма (ЭхоКГ, УЗИ сердца): позволяет оценить размеры камер сердца, работу клапанов, общую функцию сердца, признаки перенесенного инфаркта миокарда, фракцию выброса.
- Нагрузочные пробы (ВЭМ или велоэргометрия, тредмил, ЭхоКГ с нагрузкой, стресс сцинтиграфия): позволяет оценить работу Вашего сердца на фоне физической нагрузки.
- Коронарография: позволяет оценить проходимость артерий сердца (коронарных артерий)
Причины хронической ишемической болезни сердца (ХИБС)
Исследования показывают, что ИБС начинается, когда определенные агенты повреждают внутренние слои коронарных артерий.
Основные причины способствующие развитию ХИБС:
- курение;
- высокий уровень определенных жиров и холестерина в крови;
- воспаление кровеносных сосудов;
- высокое АД;
- повышенный уровень сахара в крови из-за резистентности к инсулину или сахарного диабета;
- метаболический синдром;
- отсутствие физической активности;
- неправильное питание;
- пожилой возраст;
- семейная история ранней ИБС.
Также продолжаются изучения влияния других возможных факторов риска развития ХИБС:
- Высокий уровень С-реактивного белка (СРБ), являющийся признаком воспаления в организме.
- Высокий уровень триглицеридов в крови.
- Апноэ во сне. При отсутствии лечения апноэ повышает риск высокого АД, сердечного приступа, инсульта.
- Стресс. Исследования показывают, что «спусковым крючком» может стать эмоциональное расстройство, гнев.
- Алкоголь. Пьянство усугубляет другие факторы риска ИБС.
- Преэклампсия во время беременности.
Первая помощь
Приступ острой сердечной недостаточности может развиться в любое время суток. Поэтому, тем, кто находиться рядом с больным, нужно знать, как действовать в этом случае. Первое, что необходимо сделать – придать больному полулежащее состояние. Обеспечить приток свежего воздуха, расстегнуть верхние пуговицы на одежде, открыть окно. Чтобы активизировать отток крови от легких, ноги можно опустить в таз с горячей водой. Под язык больному нужно положить таблетку Нитроглицерина. До приезда врачей, пациента не следует оставлять без присмотра, отслеживать симптомы, поскольку его состояние в любую минуту может ухудшиться.
Методы диагностики хронической сердечной недостаточности
Центральное место в диагностике ХСН занимают методы инструментальной диагностики: рентгенография органов грудной клетки, ЭКГ и эхокардиография.
Лабораторная диагностика при ХСН, помимо стандартного обследования (общий анализ крови, биохимия крови – оценка липидного профиля), может включать в себя такой показатель, как мозговой натрийуретический пептид, или БНП (brain natriuretic peptide) – пептидный гормон, который вырабатывается клетками сердца в ответ на чрезмерное растяжение. Данный анализ назначается только врачом при необходимости и имеет особенности интерпретации.
При необходимости, для уточнения природы ХСН, может проводится МРТ сердца с контрастированием – для исключения миокардита – или коронарная ангиография (при подозрении ишемической болезни).
Рентгенография органов грудной клетки
Рентгенография органов грудной клетки показывает наличие застойных явлений по малому кругу кровообращения, жидкость в плевральных полостях, что свидетельствует о наличии сердечной недостаточности (именно с этим связано появление одышки при ХСН).
ЭКГ
На ЭКГ часто выявляются блокада левой ножки пучка Гиса или рубцовые изменения миокарда после перенесенного инфаркта миокарда, а также нарушения ритма сердца, которые могут стать причиной сердечной недостаточности.
Эхокардиография
По данным эхокардиографии (УЗИ сердца) можно увидеть размеры камер сердца, зоны гипокинеза, аневризмы, и другие причины, обусловившие появление сердечной недостаточности. Основной показатель, на который ориентируются врачи, – это фракция выброса (величина выражаемая в процентах), именно она отражает возможности сердца и является показателем эффективности его работы.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Лечение симптомов сердечной недостаточности
Лечение хронической сердечной недостаточности занимает немалое время, а многие препараты (диуретики, гликозиды, ингибиторы, бета-блокаторы) назначают пациенту пожизненно. В основном действие препаратов направлено на снятие симптомов болезни и облегчения пациенту жизни. В частности проводится лечение одышки при сердечной недостаточности, снимается отечность конечностей, нормализуется давление.
При остром течении болезни, кроме лекарств, применяют хирургические методы. Цель лечения – устранить причины, которые привели к заболеванию: сужение коронарной артерии, последствия инфаркта миокарда. При тяжелых патологических изменениях сердечных тканей пациенту имплантируют дефибриллятор.
Диагностика ХСН
Пациентам с ХСН нужно сдать общие анализы крови и мочи, биохимический анализ крови (почечные, печеночные пробы, уровень глюкозы, электролитный состав, липидограмму, белковые фракции).
Среди специфических лабораторных тестов пациентам с подозрением на ХСН проводят определение мозгового натрийуретического пептида (BNP). Это вещество считается маркером диагностики СН, поскольку выделяется в большей степени в случае перегрузки желудочков сердца. Особенно повышен уровень BNP у пациентов с систолической дисфункцией левого желудочка, а его концентрация увеличивается с повышением класса ХСН. По этому показателю можно определить тяжесть ХСН, прогнозировать течение заболевания, оценивать эффективность лечения.
Дополнительные методы диагностики (исследование уровня гормонов, УЗИ щитовидной железы, определение функции внешнего дыхания и др.) назначают в случае подозрения на патологии других органов и систем организма.
В некоторых случаях для определения ХСН достаточно только клинической оценки пациента: наличие хронической патологии сердечно-сосудистой системы с признаками недостаточности кровообращения считаются основанием для постановки диагноза. В начале заболевания изменения могут быть не настолько очевидны, поэтому врачи назначают ряд дополнительных методов исследования.
Критерии постановки диагноза ХСН включают в себя характерные жалобы пациента, клинические признаки и результаты дополнительных методов исследования.
Основной план диагностики пациентов с подозрением на ХСН включает в себя:
- ЭКГ;
- рентгенографию органов грудной клетки;
- УЗИ сердца — эхокардиографию;
- общие и специфические лабораторные тесты;
- дополнительные инструментальные методы исследования.
Электрокардиография (ЭКГ)
Электрокардиография — обязательный этап диагностики для всех пациентов с подозрением на сердечную патологию (рис. 3). Результаты ЭКГ не могут достоверно подтвердить ХСН, но существуют признаки, которые косвенно указывают на высокую вероятность формирования сердечной недостаточности. К ним относятся:
- тахикардия — учащенное сердцебиение;
- тахиаритмия — учащенное сердцебиение и неритмичная работа сердца;
- гипертрофия миокарда левого желудочка вследствие перегрузки камеры;
- изменения в связи с перенесенным ранее инфарктом;
- нарушения сердечной проводимости.
ЭКГ позволяет выявить причину ХСН и назначить соответствующее лечение патологии.
Рентгенография
На рентгенограмме органов грудной клетки особое внимание уделяют размерам сердца и состоянию легких. Основные признаки ХСН на рентгеновских снимках:
Основные признаки ХСН на рентгеновских снимках:
- увеличение камер сердца — расширение его тени;
- жидкость в плевральной полости (между слоями ткани, которая окружает легкие);
- проявления венозного застоя в верхних отделах легких.
Рентгенография позволяет отличить сердечные болезни от патологий легких (пневмоний, ХОБЛ, онкологических заболеваний).
УЗИ сердца (Эхо-ЭКГ)
УЗИ сердца (Эхо-КГ) — метод исследования, который помогает оценить функцию сердца. Именно по результатам эхокардиографии устанавливают значение фракции выброса, определяют функцию клапанного аппарата, подвижность стенок камер сердца. Также на УЗИ можно обнаружить гидроперикард — патологическое скопление жидкости в перикардиальной полости, кальцификаты, опухоли и другие образования в сердце. Благодаря цветному исследованию (допплерографии) врач функциональной диагностики может оценить направление движения крови и выявить пороки сердца.
Дополнительные инструментальные методы исследования
Тесты с физической нагрузкой (велоэргометрия, тредмил-тест) помогают установить функциональный класс сердечной недостаточности.
В некоторых случаях пациентам с ХСН необходимо провести КТ-коронарографию — это исследование показано пациентам с подозрением на ИБС.
Редкие инструментальные методы диагностики при хронической сердечной недостаточности — это МРТ (магнитно-резонансная томография) и радиоизотопное сканирование, а также биопсия эндокарда. Необходимость проведения этих диагностических процедур определяет врач в индивидуальном порядке для каждого пациента с ХСН.
Профилактика
Первичная профилактика включает предупреждение основных болезней, которые могут привести к сердечной недостаточности: ИБС, гипертонической болезни, атеросклероза. Кроме здорового образа жизни, людям из групп высокого риска может быть рекомендован профилактический прием низких доз аспирина и статинов.
При сердечно-сосудистых болезнях важно выполнять меры вторичной профилактики:
- строго следовать рекомендациям врача по лечению нарушений ритма, гипертонии, ИБС, коррекции пороков сердца и других причинных патологий;
- снизить лишний вес;
- нормализовать или компенсировать нарушенные виды обмена жиров и углеводов с помощью диетотерапии, рациональной физической активности и медикаментозных средств;
- проводить адекватный контроль целевых показателей артериального давления, уровня липидов и сахара крови, свертывающей системы крови;
- отказаться от алкоголя;
- избегать чрезмерных физнагрузок и эмоциональных стрессов.
Неотложная профилактика включает предупреждение возникновения ОСН у пациентов с сердечно-сосудистыми болезнями: при ОРВИ, анемии, предстоящих хирургических вмешательствах, перед эмоциональными и физическими нагрузками.
Все такие пациенты должны узнать о мерах самопомощи у своего лечащего врача.
Виды сердечной недостаточности
Хроническая сердечная недостаточность – следствие сердечно сосудистых заболеваний. Она развивается постепенно и медленно прогрессирует. Стенка сердца утолщается за счет роста мышечного слоя. Образование капилляров, обеспечивающих питание сердца, отстает от нарастания мышечной массы. Питание сердечной мышцы нарушается, и она становится жесткой и менее эластичной. Сердце не справляется с перекачиванием крови.Тяжесть заболевания. Смертность у людей с хронической сердечной недостаточностью в 4-8 раз выше, чем у их сверстников. Без правильного и своевременного лечения в стадии декомпенсации выживаемость на протяжении года составляет 50%, что сравнимо с некоторыми онкологическими заболеваниями.Механизм развития ХСН:
- Снижается пропускная (насосная) способность сердца – появляются первые симптомы болезни: непереносимость физических нагрузок, одышка.
- Подключаются компенсаторные механизмы, направленные на сохранение нормальной работы сердца: укрепление сердечной мышцы, увеличение уровня адреналина, увеличение объема крови за счет задержки жидкости.
- Нарушение питания сердца: мышечных клеток стало намного больше, а количество кровеносных сосудов увеличилось незначительно.
- Компенсаторные механизмы истощены. Работа сердца значительно ухудшается – с каждым толчком оно выталкивает недостаточно крови.
Виды хронической сердечной недостаточностиВ зависимости от фазы сердечного сокращения, в которой возникает нарушение:
- Систолическая сердечная недостаточность (систола – сокращение сердца). Камеры сердца сокращаются слабо.
- Диастолическая сердечная недостаточность (диастола – фаза расслабления сердца) сердечная мышца не эластична, она плохо расслабляется и растягивается. Поэтому во время диастолы желудочки недостаточно заполняются кровью.
В зависимости от причины, вызвавшей заболевание:
- Миокардиальная сердечная недостаточность – сердечные заболевания ослабляют мышечный слой сердца: миокардит, пороки сердца, ишемическая болезнь.
- Перегрузочная сердечная недостаточность – миокард ослаблен в результате перегрузки: повышенная вязкость крови, механические препятствия оттоку крови из сердца, гипертензия.
Острая сердечная недостаточность (ОСН) – опасное для жизни состояние, связанное с быстрым и прогрессирующим нарушением насосной функции сердца.Механизм развития ОСН:
- Миокард сокращается недостаточно сильно.
- Резко уменьшается количество выбрасываемой в артерии крови.
- Замедленное прохождение крови через ткани организма.
- Повышение давления крови в капиллярах легких.
- Застой крови и развитие отеков в тканях.
Тяжесть заболевания. Любое проявление острой сердечной недостаточности является опасным для жизни и быстро может привести к летальному исходу.Существуют два типа ОСН:
- Правожелудочковая недостаточность. Развивается при повреждении правого желудочка в результате закупорки концевых ветвей легочной артерии (тромбоэмболия легочной артерии) и инфаркте правой половины сердца. При этом уменьшается объем крови, перекачиваемой правым желудочком из полых вен, несущих кровь от органов в легкие.
- Левожелудочковая недостаточность вызвана нарушением кровотока в коронарных сосудах левого желудочка. Механизм развития: правый желудочек продолжает накачивать кровь в сосуды легких, отток из которых нарушен. Легочные сосуды переполняются. При этом левое предсердие не в состоянии принять увеличенный объем крови и развивается застой в малом круге кровообращения.
Варианты течения острой сердечной недостаточности:
- Кардиогенный шок – значительное снижение сердечного выброса, систолическое давление менее 90 мм. рт. ст, холодная кожа, вялость, заторможенность.
- Отек легких – заполнение альвеол жидкостью, просочившейся сквозь стенки капилляров, сопровождается тяжелой дыхательной недостаточностью.
- Гипертонический криз – на фоне высокого давления развивается отек легких функция правого желудочка сохранена.
- Сердечная недостаточность с высоким сердечным выбросом – кожа теплая, тахикардия, застой крови в легких, иногда высокое давление (при сепсисе).
- Острая декомпенсация хронической сердечной недостаточности – симптомы ОСН выражены умеренно.
Диагностика
Для установления диагноза ОСН нужен осмотр врача-кардиолога с оценкой жалоб, данных объективного осмотра, измерения АД, пульса, выслушивания сердца и легких, пальпации. Для подбора правильного лечения врачу необходимо выявить причинные факторы патологии, ее вид и степень тяжести. Для этих целей назначают:
- ЭКГ в 12 отведениях. Электрокардиограмму необходимо провести в максимально быстрые сроки для определения нарушений ритма, проводимости и исключения инфаркта.
- Определение сатурации крови (насыщения кислородом) с помощью пульсоксиметра.
- Рентгенографию грудной клетки. В ряде случаев подтверждает венозный застой в легких и отек, плевральный выпот, пневмонию.
- Эхо-КГ. Это УЗИ сердца, которое дает возможность уточнить размеры камер сердца, толщину миокарда, состояние клапанов, а также определить сократимость миокарда и фракцию сердечного выброса.
- Холтеровское мониторирование — суточная непрерывная регистрация ЭКГ с помощью специального аппарата для выявления опасных нарушений ритма.
- Коронарографию, компьютерную томографию, МРТ, чреспищеводную ЭхоКГ — дополнительные инструментальные исследования, которые назначают перед оперативным вмешательством на сердце.
- Лабораторные методы диагностики.
С помощью лабораторных методов диагностики чаще всего определяют:
- общие характеристики крови – тромбоциты, лейкоциты, эритроциты, уровень гемоглобина и сахара крови, микроэлементов (калия, натрия и магния), биохимических показателей обмена (мочевины, креатинина, билирубина и трансаминаз);
- показатели свертываемости крови, в том числе D-димер и МНО, которые характеризуют риски тромбозов и адекватность терапии противосвертывающими препаратами;
- специфические маркеры поражения сердечной мышцы: уровень тропонинов Т и I, креатинфосфокиназы (КФК-МВ-фракции);
- уровень специфических натрийуретических пептидов для подтверждения диагноза СН (острой и хронической, систолической и диастолической);
- газовый состав крови (кислород, углекислый газ).
Что такое «сердечная недостаточность»?
Сердечная недостаточность (СН) — исход многих сердечно-сосудистых заболеваний, смертность от которых в мире продолжает лидировать. Не следует путать СН и остановку сердца. При сердечной недостаточности сердце продолжает биться, но неспособно обеспечивать органы и ткани достаточным количеством крови. Из-за этого снижается насыщение их кислородом и возникает застой крови в капиллярах венозного русла.
Риски развития сердечной недостаточности увеличиваются с возрастом, но в то же время в России каждый четвертый пациент с сердечной недостаточностью моложе 60 лет.
Чем опасна сердечная недостаточность
При сердечной недостаточности могут развиться вторичные изменения в любых органах: самом сердце, легких, кишечнике, почках.
Особенно чувствительны к нехватке кислорода и недостаточному кровоснабжению головной мозг и сердечная мышца. При этом могут развиться инфаркты сердца и головного мозга (инсульты).
Сердечная недостаточность часто становится непосредственной причиной смерти и исходом большинства сердечно-сосудистых заболеваний, может протекать годами и десятилетиями, а при адекватном лечении быть обратимой.
Влияние ожирения на сердечно-сосудистую систему
Сердце — это орган, в основном состоящий из специальной сердечной поперечно-полосатой мышечной ткани (миокарда). Два предсердия и два желудочка сердца организованы в два круга кровообращения: малый (легочный), благодаря которому кровь обогащается кислородом, и большой, с помощью которого кровь разносит кислород по всему телу.
Говорят о двух основных фазах работы сердца: систола (сокращение) и диастола (расслабление). В фазе систолы можно выделить два этапа:
- сначала происходит сокращение предсердий и кровь из них попадает в желудочки;
- потом желудочки сокращаются, и кровь из них попадает: из левого желудочка — к органам тела, из правого — к легким.
В фазе диастолы происходит расслабление сердечной мышцы и наполнение кровью предсердий: левого предсердия — обогащенной кислородом кровью из легких, правого — бедной кислородом кровью от органов и тканей.
Ожирение влияет на объем крови, который проходит через сердце. Больший объем крови сильнее давит на стенки сосудов кровеносной системы, то есть организм вынужден приспосабливаться к большим нагрузкам. Рассмотрим, как это происходит.
При ожирении увеличивается общий объем крови и, соответственно, сердечный выброс — количество крови, выталкиваемой сердцем за единицу времени. В основном увеличение сердечного выброса происходит из-за роста ударного (систолического) объема сердца — количества крови, выбрасываемого сердцем за одно сокращение (систолу). Также обычно незначительно повышается частота сердечных сокращений — благодаря активации симпатической нервной системы (13). Обычно у полных пациентов объем сердечного выброса растет по мере увеличения веса, а уровень периферического сосудистого сопротивления при любом артериальном давлении остается пониженным (14,15), то есть, тонус стенок сосудов снижается обратно пропорционально ожирению. Считается, что это адаптивный механизм, который позволяет до определенной степени поддерживать нормальное давление и сопротивление стенок сосудов в организме. Однако полностью компенсировать негативный эффект ожирения он не может. При увеличении растяжения сердечной мышцы возрастает сила сердечных сокращений, то есть увеличивается нагрузка на сосуды. Поэтому пациенты с ожирением чаще являются гипертониками, чем худощавые люди, и, как правило, увеличение веса связано с ростом артериального давления (13,15).
По мере повышения объемов и давления при заполнении кровью отделов сердца у людей с избыточным весом и с ожирением нередко увеличивается камера левого желудочка (13,14,16). Причем риск гипертрофии (увеличения) левого желудочка (ГЛЖ) возрастает независимо от возраста и артериального давления. Повышается вероятность изменений структуры сердца: концентрического ремоделирования миокарда и левого желудочка (17). Под ремоделированием понимают целый комплекс изменений, происходящих в сердце: утолщение стенок и самих мышечных волокон, увеличение количества компонентов сердечных поперечно-полосатых мышц и т.п. Помимо гипертрофии левого желудочка, ожирение часто является причиной расширения левого предсердия, это связано с увеличением объема циркулирующей крови и изменением объема заполнения левого предсердия во время диастолы (расслабления) (14,18). Все эти изменения повышают риск развития сердечной недостаточности. Увеличение левого предсердия также повышает риск развития мерцательной аритмии и соответствующих осложнений (19).
Классификация сердечной недостаточности
Острая сердечная недостаточность
Характеризуется внезапным, динамичным и в какой-то степени непредсказуемым развитием. Приступ может развиться за 3-5 минут или же 3-5 часов. Происходит нарушение сократительной функции сердца, поэтому страдает кровообращение, а нагрузка на ткани сердца (либо на левый, либо на правый желудочек) резко возрастает.
Различные виды острой формы характеризуются:
- застоем крови в различных крупных венах или легочном круге кровообращения;
- резким снижением частоты биения сердца, что становится причиной ухудшения кровоснабжения органов и тканей организма;
- внезапным ухудшением состояние больного, страдающего хронической формой болезни.
Хроническая сердечная недостаточность
Самая распространенная форма. Для нее характерно прогрессирующее течение, нарастание функциональных проблем сердца. Заболевание имеет несколько стадий.
Вначале сердечная мышца компенсирует недостаточный объем выброса крови, увеличивая количество сокращений. В это время постепенно происходит гипертрофия миокарда, сосуды начинают рефлекторно сужаться, а пациент ощущает периодические недомогания.
Такое состояние длится до тех пор, пока механизм компенсации не исчерпывает своих ресурсов. Органы и ткани сильнее испытывают недостаток кислорода, доставляемого с кровью, а продукты метаболизма выводятся хуже. В организме развиваются дистрофические явления.