Мультифолликулярные яичники
Содержание:
Признаки овуляции на УЗИ
На УЗИ после овуляции можно обнаружить признаки того, что фолликул лопнул. Их оценивают не отдельно друг от друга, а в совокупности. Овуляция на узи будет обнаружено в том придатке, где формировался доминантный фолликул. Оно необходимо для поддержания оптимального уровня прогестерона в организме в том случае, если произойдет зачатие. УЗИ на овуляцию позволяет не только определить его наличие, но и оценить качество кровотока. Уже на этом этапе врач может сказать, насколько высока вероятность зачать ребенка.
УЗИ после овуляции также покажет незначительное количество жидкости за маткой. Она рассасывается примерно через 2-3 дня после разрыва фолликулярных оболочек. Остальные фолликулы начнут регрессировать сразу после визуализации доминантного. После овуляции они полностью исчезнут.
Каково количество?
Современные реалии таковы, что женщины не спешат рожать детей, предпочитая сначала получить образование, добиться определенного социального положения, заработать деньги. И материнство откладывается на потом. Но природу не обманешь, и уже после 35 лет количество половых клеток в яичниках начинает стремительно истощаться. Ведь от того, сколько фолликулов остается в половых железах, зависит, сможет ли женщина забеременеть естественным путем.
Количество фолликулов закладывается еще тогда, когда девочка находится в материнской утробе: в первом триместре беременности у плодов женского пола уже есть яичники с большим запасом примордиальных фолликулов, в каждом из которых имеются первичные ооциты. Их количество является рекордным за всю жизнь женщины и составляет до 2 миллионов.
Как только девочка достигает пубертатного периода, каждый месяц в ее яичниках созревает 1 фолликул и выходит одна яйцеклетка. Такое явление, как двойная овуляция (когда созревает и выходит более одной яйцеклетки), – достаточно редкое.
Калькулятор расчета овуляции
Длительность цикла
Длительность менструации
- Менструация
- Овуляция
- Высокая вероятность зачатия
Укажите первый день последней менструации
Овуляция происходит за 14 дней до начала менструального цикла (при 28-дневном цикле – на 14-й день). Отклонение от среднего значения бывает часто, поэтому расчет является приблизительным.
Также вместе с календарным методом можно измерять базальную температуру, исследовать цервикальную слизь, использовать специальные тесты или мини-микроскопы, сдавать анализы на ФСГ, ЛГ, эстрогены и прогестерон.
Однозначно установить день овуляции можно посредством фолликулометрии (УЗИ).
- Losos, Jonathan B.; Raven, Peter H.; Johnson, George B.; Singer, Susan R. Biology. New York: McGraw-Hill. pp. 1207-1209.
- Campbell N. A., Reece J. B., Urry L. A. e. a. Biology. 9th ed. — Benjamin Cummings, 2011. — p. 1263
- Ткаченко Б. И., Брин В. Б., Захаров Ю. М., Недоспасов В. О., Пятин В. Ф. Физиология человека. Compendium / Под ред. Б. И. Ткаченко. — М.: ГЭОТАР-Медиа, 2009. — 496 с.
- https://ru.wikipedia.org/wiki/Овуляция
Процесс созревания фолликула называется фолликулогенезом. Стартует он после каждой менструации. Под действием фолликулостимулирующего гормона начинают расти сразу несколько фолликулов на разных яичниках. Но остается один, и он называется доминантным. Именно в нем зреет яйцеклетка, которой суждено выйти в этом менструальном цикле. Остальные фолликулы угасают, их время еще не пришло.
Если зачатие происходит, то созревание новых фолликулов приостанавливается до послеродового периода. Если зачатие не произошло, яйцеклетка погибает после овуляции в течение суток-полутора, выводится вместе с менструальным кровотечением и цикл повторяется снова. В жизни каждой здоровой женщины бывают и ановуляторные циклы, когда не происходит созревания фолликула или нет выхода ооцита. В такие циклы зачать малыша невозможно. В норме их количество 1-2 в год, но после 36 лет количество ановуляторных циклов может достигать 5-6 в год, поэтому зачать ребенка становится с возрастом сложнее.
Пункция фолликулов при эко
Пункцией фолликула называется малоинвазивная процедура, целью которой является извлечение яйцеклетки из половых желез. В условиях in vitro осуществляется оплодотворение ооцита и пересадка эмбриона в матку пациентки.
Процесс извлечения женских половых клеток осуществляется по следующей схеме:
- под общим обезболиванием в яичник вводится тонкая игла;
- после проникновения иглы в фолликул осуществляется забор ооцита;
- яйцеклетку очищают от эпителия и помещают в специальный инкубатор.
Подготовленный ооцит оплодотворяется сперматозоидом, после чего эмбрион пересаживают в матку пациентки.
Можно ли увеличить запас?
К сожалению, увеличить количество фолликулов нет возможности. Но в силах каждой женщины правильно использовать свой овариальный резерв и делать все для его сохранения. Нужно вести здоровый образ жизни, отказаться от вредных привычек, больше двигаться, правильно питаться.

Вовремя нужно лечить любые воспалительные заболевания, и не народными средствами, а в кабинете врача. Если же ваш резерв уже истощен, а очень хочется стать мамой, придется воспользоваться возможностями ЭКО. Доктор определит, соответствует ли цикл норме, назначит протокол, в котором для зачатия будут использованы гормональные стимуляторы.
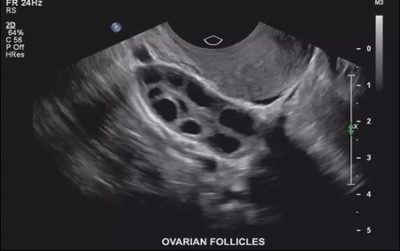
УЗИ мониторинг созревания фолликула
Увеличенные фолликулы, их большое число каждый менструальный цикл — признаки гормональных нарушений. Из-за гормональных нарушений могут возникать различные заболевания. Например, фолликулярные и лютеиновые кисты яичников. Они представляют собой чрезмерно увеличенные фолликулы, в которых не произошла овуляция. Нарушения созревания фолликулов, отсутствие овуляции — частые причины бесплодия.
Для того, чтобы исключить бесплодие из-за отсутствия созревания фолликулов с последующей овуляцией, обычно проводят УЗИ мониторинг роста фолликулов. Для этого каждые несколько дней делается УЗИ яичников. Определяется рост, размеры, число фолликулов. Исследование называется фолликулометрия.
УЗИ яичников. Стрелкой указан доминантный фолликул. 10 день.
Фолликулы на 7 день визуализируются как маленькие, 5-6 мм в диаметре, полости в ткани яичников, заполненные жидкостью.
Фолликул на 11 день достигает размера 10-12 мм в диаметре. Уже с большой точностью можно определить, какой фолликул доминантный.
Достигает фолликул 18 мм на 12 день цикла. Большой фолликул, 21 мм, говорит о том, что совсем скоро будет овуляция. Обычно это 13-15 день цикла. Огромный фолликул, 28-30 мм и более — скорее всего, образовалась фолликулярная киста. Как правило, такие кисты носят функциональный характер и проходят самостоятельно.
На 14 день происходит овуляция. После разрыва доминантный фолликул может исчезнуть, или уменьшится в размерах.
После завершения овуляции, как было сказано выше, фолликул превращается в жёлтое тело. Для успешного наступления беременности важен уровень гормона жёлтого тела — прогестерона. Если уровень этого гормона окажется ниже требуемого, беременность может не наступить, или прерваться на ранних сроках. В таком случае говорят о недостаточности жёлтого тела. Для исключения этой патологии продолжают делать регулярные УЗИ яичников, проводят определение уровней прогестерона в крови.
Фолликулы общее представление
Фолликул является основной структурной единицей яичников, это пузырек, содержащий половую клетку —ооцит. Половые клетки закладываются в женский организм с 6 по 10 неделю внутриутробного развития в количестве 1-2 миллионов единиц. К началу пубертатного периода в овариальном резерве девочки остается около 400 000 потенциальных яйцеклеток. Под конец полового созревания в каждом яичнике девушки имеется уже только около 25 000 ооцитов, которые дальше продолжают гибнуть.
Половая клетка проходит 4 стадии развития, перед тем как стать яйцеклеткой:
- Примордиальная. Зародышевое состояние половых клеток, их размер не превышает 50 мкм.
- Преантральная. Выделение клеток для последующего созревания в течение одного менструального цикла. Диаметр клеток равен 2 мм.
- Антральная. На третьей стадии формируется фолликулярная полость. Диаметр клетки не превышает 8 мм.
- Преовуляторная. Происходит выделение доминантного фолликула, который под влиянием ФСГ и эстрогена лопается и выпускает яйцеклетку. Размер пузырька достигает 26 мм.
Для того, чтоб оценить овариальный резерв яичников врачи при помощи УЗИ замеряют количество антральных клеток. Это удобно, так как размер вторичных фолликулов в разы больше чем у зародышевых, а их число аналогичное. Правый и левый яичники в течение репродуктивного периода работают с одинаковой активностью, потому ежемесячно внутри каждого из них созревает равное количество половых клеток.
Чтоб определить размеры яичников у женщин, оценить состояние овариального запаса, вычислить дни овуляции и провести диагностику заболеваний придатков проводится исследование состояния и процессов в придатках в динамике — фолликулометрия.
Как высчитать овуляцию
Как рассчитать овуляцию, необходимо знать всем женщинам, особенно тем, кто долго и безуспешно пытался забеременеть. Для этой цели существует несколько разработанных методов определения овуляции. Все методы можно условно разделить на «биологические» и «официальные», то есть лабараторно-инструментальные.
Календарный метод
Рассчитать день овуляции данным методом можно женщинам, имеющие следующие параметры менструального цикла:
- продолжительность цикла (он должен быть не слишком коротким, например, 21 день и не очень длинным, 35 дней) – оптимальная продолжительность составляет 28 – 30 дней;
- регулярность – в идеале, менструации должны приходить «день в день», но допускается отклонение на +/- 2 дня;
- характер менструальных выделений – месячные должны быть умеренными, без сгустков и не более 5 – 6 дней, причем из цикла в цикл характер выделений не должен изменяться.
От длины цикла отнимаем 14 (длина лютеиновой фазы) и условно принимаем за день овуляция (он может и сдвигаться). На календаре отмечаем вычисленную дату и прибавляем 2 дня до 2 дня после – эти дни также считаются благоприятными для оплодотворения.
Базальная температура
Более надежный метод – это метод высчитывания овуляции по графику базальной температуры. Чтобы рассчитать благоприятные дни для зачатия, необходимо соблюсти следующие условия:
- измерение базальной, то есть в прямой кишке, температуры на протяжении, как минимум, трех месяцев;
- составление графика (этот пункт обязателен) базальной температуры;
- измерения проводить по утрам, после ночного сна, в одинаковое время и не вставая с постели .
По составленному графику отмечаем первую фазу цикла, во время которой температура будет держаться ниже 37 градусов, потом предовуляторное снижение в течение суток (на 0,1 – 0,2 градуса), резкий скачок температуры (на 0,4 – 0,5 градусов) и последующее пребывание температуры в режиме выше 37 градусов (вторая фаза). Резкий скачок и будет считаться днем выхода яйцеклетки из граафова пузырька. Этот день отмечаем на календаре и также не забываем про 2 дня до 2 дня после.
Тесты для определения овуляции
Специальные тесты для выявления овуляторного процесса без труда можно купить в любой аптеке (см. тест на овуляцию). Действие тестов основано на выявление высокого уровня лютеинизирующего гормона в любой биологической жидкости (кровь, моча или слюна). Положительный тест свидетельствует о выходе зрелой яйцеклетки из яичника и ее готовности к зачатию.
Гинекологический осмотр
При проведении гинекологического осмотра врач может достаточно надежно выявить признаки овуляции, применяя тесты функциональной диагностики. Первый – это метод определения растяжимости цервикальной слизи. Корнцангом захватывается слизь из наружного зева шейки, а затем его бранши разводятся. Если слизь тягучая и разведение браншей достигает 10 и более см, это считается одним из симптомов овуляции. Второй – «метод зрачка». Увеличивающаяся слизь в цервикальном канале растягивает ее, в том числе и наружный зев и он становится приоткрытым и круглым, как зрачок. Если наружный зев сужен и слизи в нем практически нет («сухая» шейка), то это говорит об отсутствии овуляции (уже прошла).
УЗИ – измерение фолликула
Данный метод позволяет со 100%- гарантией установить, наступила овуляция или нет. Кроме того, при помощи УЗИ-фолликулометрии можно составить собственный график менструального цикла и календарь овуляции и узнать о приближении ее либо о завершении. Характерные УЗ-признаки наступающей овуляции:
- рост главного фолликула плюс расширение цервикального канала;
- определение главного фолликула, готового разорваться;
- контроль желтого тела, которое образуется на месте лопнувшего фолликула, выявление жидкости в позадиматочном пространстве, что свидетельствует о произошедшей овуляции.
Гормональный метод
Этот метод основан на определении количества эстрогенов и прогестерона в крови. Последний начинает выделяться во вторую фазу цикла, когда начинает функционировать образовавшееся желтое тело. Примерно через 7 дней после выхода яйцеклетки из яичника прогестерон в крови повышается, что подтверждает свершившуюся овуляцию. А за день до овуляции и в ее день уровень эстрогенов значительно снижается. Метод трудоемкий, требует неоднократной сдачи крови и финансов.
Показания к проведению УЗИ яичников
В каких ситуациях Ваш доктор может порекомендовать УЗИ яичников?
- Профилактические гинекологические осмотры,
- нарушение менструального цикла – нерегулярность менструального цикла или отсутствие менструации,
- сильные боли во время менструации, длительные и/или обильные менструальные кровотечения,
- боли внизу живота и в пояснице,
- определение сроков овуляции,
- резкие боли в животе в середине цикла (подозрение на апоплексию яичника),
- подтверждение наступления беременности,
- маточные кровотечения, кровомазания, не связанные с менструацией,
- необходимость определения овуляции при планировании беременности,
- болезненность во время полового контакта,
- рост объема живота, при подозрении кистозных образований на яичниках,
- невынашиваемость беременности,
- патология шейки матки,
- наличие любых заболеваний, передающихся половым путем, дисбиоза влагалища и других воспалительных процессов половых органов,
- отсутствие беременности в течение 2-х лет, при условии регулярного незащищенного полового контакта пары,
- патологические процессы в молочной железе (мастопатия, опухоли, кистозные образования и другое),
- патологии щитовидной железы или надпочечников,
- онкологические заболевания любых органов с целью исключить метастазы,
- изменения баланса половых гормонов,
- контроль экстракорпорального оплодотворения (ЭКО),
- выявление врожденных аномалий развития половых органов, появление выраженных вторичных мужских половых признаков у женщин,
- другие патологические и физиологические состояния организма.
Когда необходимо определять овуляцию яичника с помощью УЗИ-диагностики?
- Дисменорея – нарушение цикличности менструального цикла;
- Аменорея – отсутствие менструации;
- При необходимости стимуляции овуляции, если менструальный цикл проходит без выхода зрелой яйцеклетки;
- Бесплодие – если не наступает беременность в течение 2-х лет ее планирования;
- Подготовка к получению яйцеклеток для проведения экстракорпорального оплодотворения;
- Выявление дисбаланса половых гормонов в крови,
- Планирование беременности, если в анамнезе была невынашиваемость плода, апоплексия яичников и так далее.
Зачем необходимо определять сроки овуляции?
- для установления наличия или отсутствия овуляции как таковой,
- для определения сроков овуляции при планировании беременности (когда самый благоприятный период для зачатия)
- для подбора контрацепции,
- для определения благоприятного периода забора яйцеклеток при проведении экстракорпорального оплодостворения.
Наблюдение за фолликулярным ростом
В случае если менструальный цикл в норме составляет тридцать дней, уже на десятый день можно будет определить доминирующий фолликул. При первой процедуре УЗИ размеры доминантного фолликула достигают 12-13 сантиметров, и как раз в это время диагностом определяется количество доминантных фолликулов. Чаще всего зреет один, но встречаются случаи с одновременным созреванием нескольких фолликулов, что может привести к многоплодной беременности.
Второе посещение УЗИ-диагностики назначается через три дня. Диагност повторно проводит осмотр и подтверждает рост доминантного фолликула, размеры которого уже должны быть в пределах 18 миллиметров.
Третье посещение УЗИ должно в норме показать пиковое состояние фолликула – до 25 миллиметров в диаметре. В комплексе с нормальным гормональным фоном женщины является показателем, что в скором времени капсула прорвется и зрелая яйцеклетка готова к оплодотворению
Важно понимать, что яйцеклетка жизнеспособна всего лишь одни сутки
У каждой женщины организм особенный, и скорость развития фолликула у каждой разный, следовательно, может понадобиться более трех прохождений УЗИ-исследований. Фолликулометрия может назначаться к прохождению не один месяц, для того чтобы определиться с рамками созревания яйцеклетки.
Патогенез «бедного» ответа на стимуляцию
Природой заложен простой механизм размножения: женщина 16-40 лет находится на пике здоровья, способна выносить, родить и «поднять на ноги» ребенка. В реальной жизни на женские репродуктивные функции влияет не только возраст.
Факт! Слабая реакция яичников встречается и у женщин возрастом до 35 лет, при условии, что в организме отсутствуют гормональные нарушения. Несмотря на нормальный по медицинским показателям овуляторный цикл, концентрацией «гормонов беременности» в пределах нормы и отсутствием патологий репродуктивных органов в такой возрастной группе созревает не более трех фолликулов (или ответ нулевой) в 20% случаев.
Не возрастные факторы слабой реакции
Конечно, возрастное истощение фолликулярного запаса яичников — одна из причин, по которым невозможно зачать ребенка в возрасте старше 40 (по заключению ВОЗ старше 49) лет. Однако возраст — не главный критерий при постановке диагноза. На сниженную способность к формированию и созреванию половых клеток могут повлиять:
- врожденные патологии (например, природная дисгенезия гонад, при которой организм не вырабатывает нормальное количество гормонов, способствующих созреванию яйцеклеток);
- аутоиммунная агрессивная реакция организма на антигены яичника;
- генетические отклонения, вызванные спецификой работы или образа жизни;
- противораковая терапия в анамнезе.
Подобные нарушения приводят к преждевременному истощению функции яичников и рассчитывать дозировку гонадотропинов для пациенток, проходящих подготовку к ЭКО, в такой ситуации следует особенно тщательно.
Важно! Ждать 100% результата (созревания достаточного количества фолликулов) в ходе одного протокола подготовки не стоит. Также не стоит впадать в панику, если врач-репродуктолог прервет курс
Подобрать наиболее эффективный «набор» стимулирующих препаратов и спрогнозировать реакцию половой системы на него с первого раза удается всего в 30% случаев.
Причины бедного ответа яичников у молодых женщин
У пациенток репродуктивного возраста (50% из которых молодые женщины до 30 лет) низкий ответ яичников может диагностироваться и по таким причинам:
- перенесенные операции яичников (например, при хирургическом удалении кисты);
- частые операционные вмешательства в органы малого таза, даже если при этом не затрагивались яичники;
- аутоиммунные заболевания (гипотиреоз, тиреоидит);
- дисфункции (сбои в гормональной системе), вызванные сахарным диабетом, заболеваниями почек или щитовидной железы;
- наличие наружного (генитального) эндометриоза;
- бесплодие идиопатического происхождения.
Что делать?
При нарушении роста фолликулов и процессов овуляции обычно применяется гормональное лечение. Домашние средства, средства народной медицины (боровая матка, шалфей и другие) не могут решить проблему, которая существует на уровне обмена веществ, увеличить запас фолликулов или нарастить эндометрий, помочь вырасти фолликулам.
Ускорить их рост и добиться зрелого фолликула и полноценной овуляции помогают препараты с содержанием ФСГ. Их назначает врач в строгой индивидуальной дозировке («Клостилбегит», «Кломифен» и другие). С какой скоростью растут фолликулы в сутки, контролирует фолликулометрия. Когда рост достигает нужных параметров, вводят укол ХГЧ 10000, после которого через 24-36 часов начинается овуляция.
Препараты, стимулирующие рост фолликулов, нельзя назначать себе самостоятельно и принимать бесконтрольно. Это может привести к очень печальным последствиям.
Размеры
На параметры роста и развития доминантного пузырька можно повлиять гормональной стимуляцией. Также значения у каждой женщины будут незначительно варьироваться в зависимости от длины менструального цикла, возраста. Не существует четких значений какого размера должен быть фолликул для овуляции.
В таблице приведены основные числовые параметры роста доминантного ФЛ:
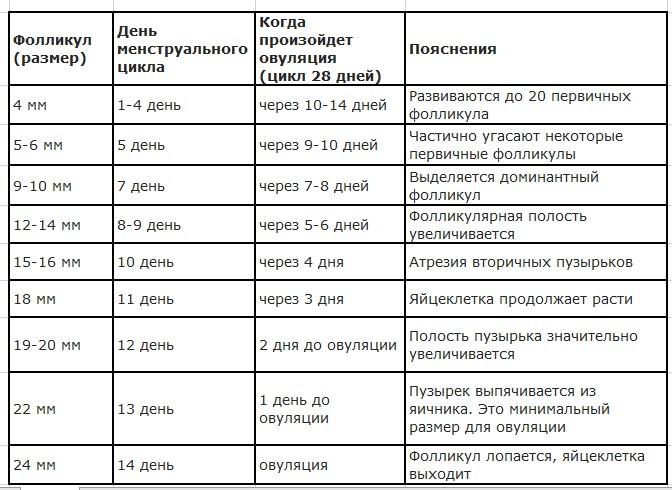
Метод наблюдения и мониторинга развития фолликулов с помощью УЗИ называется фолликулометрия. Это доступный, простой и информативный способ отслеживания изменений, происходящих в яичниках, не требующий специальной подготовки для женщины. Но исследование требуется проводить несколько раз для определения динамики.
Расшифровка результатов
Нужно понимать, что интерпретировать результаты фолликулометрии должен врач, самостоятельные попытки установить себе некие диагнозы могут привести к ошибкам.
Определение периода овуляции
В ходе исследований до овуляции оценивается размер яичников в целом и размер антральных фолликулов и доминирующего. Это поможет понять, когда же ожидать овуляции. В этом случае следует понимать, что нормы существуют довольно усредненные, и в каждом конкретном случае размеры главного фолликула могут отличаться.
- Период с 1 по 4 день цикла – идут менструальные выделения, но в яичниках можно визуализировать несколько антральных фолликулов размером от 3 до 5 мм. Если их от 5 до 9 – волноваться не о чем, фолликулярный запас есть и овуляция в этом цикле весьма вероятна.
- Измерения на 5-6 день цикла обычно показывают несколько антральных фолликулов диаметром 5-7 мм.
- На 7 день выделяется доминирующий фолликул, его размеры уже больше остальных, он достигает 9-10 мм.
- На 8 день цикла количество антральных фолликулов начинает уменьшаться, они претерпевают обратное развитие, и только доминантный растет, он уже достигает 12 мм.
- С 9-10 дня цикла есть возможность в фолликуле, размер которого от 13 до 16 мм, определить визуально полость с яйцеклеткой.
- На 11 день цикла фолликул вырастает до 18 мм, а к 12 дню можно зафиксировать его размер до 20 мм.
- На 13 день цикла визуально есть возможность определить место стигмы – именно на этом месте случится разрыв фолликула, когда тот достигнет максимального размера. Пока же его диаметр около 22 мм.
- День овуляции – размер доминантного пузырька достигает 24 мм.
Определение факта свершившейся овуляции
У совершенно здоровой женщины детородного возраста возможны ановуляционные циклы, когда выхода яйцеклетки не происходит. На такой цикл указывает отсутствие доминантного фолликула до дня овуляции либо замедленный его рост, а также отсутствие желтого тела после даты овуляции.
УЗИ-признаками свершившейся овуляции являются:
- исчезновение доминантного фолликула после того, как был зафиксирован его максимальный рост;
- через 3-4 суток после предполагаемой овуляции в овулировавшем яичнике обнаруживается желтое тело, размер которого в норме составляет от 10 до 30 мм;
- в течение 1-2 суток после овуляции в брюшной полости женщины обнаруживается свободная жидкость.
Дополнительно для оценки состояния желтого тела измеряется толщина эндометрия. Внутренний слой матки благодаря воздействию прогестерона, производимого временной железой, должен увеличиваться. Обоюдное уменьшение эндометрия и размеров желтого тела говорит о прогестероновой недостаточности и недостаточности лютеиновой фазы цикла, что может стать причиной выкидыша или бесплодия.
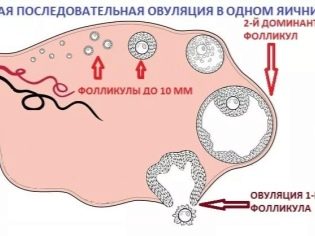
Нужно заметить, что овуляция может происходить одновременно с двух яичников, и в этом случае она называется двойной, тогда обнаруживаются сразу два желтых тела, а в случае, если оплодотворение произошло, у женщины есть вероятность стать мамой очаровательных двойняшек. Но фолликулометрия не может установить факта беременности, а само по себе обнаружение желтого тела не говорит о том, забеременела женщина в этот раз или нет. Это признак овуляции и не более того. Если овуляции не было, цикл был ановуляторным, то и желтого тела в яичнике не визуализируется.
Отклонение от нормы
Количество фолликулов в яичниках так или иначе имеет значение. При формировании фолликулярных клеток могут возникнуть следующие отклонения:
- Отсутствие доминанта, когда в организме вырабатывается недостаточно фолликулостимулирующего,но избыток лютеинизирующего гормона.
- Отсутствие фолликулов. Наблюдается при диабете, гипертиреозе и прочих эндокринных патологиях,является следствием гормонального сбоя.
- Появление персистирующей клетки. При персистенции фолликулярная клетка увеличивается, но не переходит в фазу разрыва. Овуляционный процесс отсутствует. Патологическое явление обычно связано с избытком мужских гормонов в женском организме. Без лечения развивается бесплодие.
- Мультифолликулярных яичниках. На предовуляторном этапе в половых железах находится избыточное количество ооцитов. Патологическое явление возникает из-за стрессов, хронического переутомления, психических и эмоциональных расстройств. При множественных фолликулах терапия требуется не всегда, спустя пару циклов фолликулярный синтез может нормализоваться.
- Лютеинизация – появление желтого тела из яйцеклетки, не покинувшей оболочку. Патология наблюдается при гормональном сбое, эндометриозе, воспалительной реакции в репродуктивной системе.
- Фолликулярная киста формируется из неразорвавшегося доминанта. Пузырь продолжает увеличиваться, на мониторе УЗИ выглядит как заполненное жидким содержимым образование, в диаметре превышающее 25 мм. Если таких пузырей несколько, то диагностируется поликистоз.
Много фолликулов в яичнике
Если в яичнике выявлено более 9 фолликулов, и это число не меняется с течением цикла, то это патология. На УЗИ выявляются множественные небольшие пузыри. Врач диагностирует поликистоз, но не всегда. Иногда множественные кисты существуют один цикл, спровоцированы стрессовым воздействием, переутомлением и другими негативными факторами, самостоятельно исчезают при следующей овуляции. Если поликистоз мешает формированию доминанта, то овуляционный процесс становится невозможным. В этом случае назначается гормональная терапия.
Мало фолликулов в яичниках
Когда фолликулярные образования появляются в яичниках не каждый цикл, а далее вообще перестают формироваться, то следует говорить о раннем приходе климакса или нарушении функционирования половых желез. Понять, что имеет место патология, можно по нарушению цикличности менструаций. Пациентке назначается гормональная терапия.
Наиболее частые вопросы
Возможно ли зачатие при маленьком фолликуле перед овуляцией?
При значениях менее 21 мм можно прогнозировать нарушение созревания яйцеклетки. Зачатие в таких случаях проблематично.
На 10 день цикла фолликул 19 мм, когда будет овуляция?
Скорее всего имеет место ранняя овуляция или естественный цикл у женщины менее 28 дней. Выход созревшей яйцеклетки можно прогнозировать через 24 – 36 часа при достижении пиковой концентрации в крови эстрадиола.
Какой размер яйцеклетки при овуляции?
Созревшая яйцеклетка до оплодотворения имеет размер 0,12 мм. Это самая большая клетка в организме. По сравнению с другими она огромна, но невидима при УЗ исследовании. К сведению, сперматозоид в 85000 раз меньше.
Какой максимальный размер фолликула перед овуляцией считается нормой?
В медицинской практике имеются сведения о размере фолликула при овуляции до 35 мм. Чем больше пузырек, тем больше вероятность, что женщина почувствует болевые ощущения в момент выхода яйцеклетки.
Какой размер фолликула при овуляции – норма для зачатия?
Для естественного оплодотворения яйцеклетки необходимо соблюдение множества факторов. Размер фолликула при этом не играет решающей роли. Зачатие возможно при размерах ФЛ от 16 мм. Следует помнить, что оплодотворение наиболее вероятно в течение 24 ч после овуляции. А фертильность сперматозоидов сохраняется до 2 суток.
Развитие доминантного фолликула
После этого организм «концентрируется» на этом доминантном фолликуле, а рост остальных прекращается для экономии питательных ресурсов и энергии. Каждый день до начала овуляции наблюдается увеличение этого эпителиального кокона для яйцеклетки на 1,5-2 мм в диаметре. Яйцеклетка в этот период начинает созревать, проходит несколько последовательных делений, во время которых внутри нее концентрируются питательные вещества, появляются нужные оболочки (всего их у яйцеклетки 3 штуки).
На 11 день цикла величина фолликула составляет около 15-16 мм, после этого его рост немного замедляется. В этот период яйцеклетка уже находится на завершающем этапе своего развития, начинается подготовка к овуляции. На какой день она случится, зависит от активности эндокринной системы и состояния здоровья женщины, обычно это происходит на 15-16 сутки.
На 15 день цикла (иногда бывают сдвиги в 2-3 дня) фолликул достигает 22-24 мм в диаметре и наступает критическая точка, так как он уже не может больше увеличиваться, поэтому эпителиальный кокон рвется и половая клетка выходит наружу – в брюшную полость, а потом в маточные трубы.

Именно в этот период, который продлится всего 36-50 часов, может произойти оплодотворение
Но важно понимать, что под влиянием гормонов овуляция, то есть высвобождение яйцеклетки, может произойти раньше или позже. Если наблюдать за фолликулярной тканью во время овуляторной фазы, то можно увидеть как эпителиальный кокон резко увеличивается, происходит выброс яйцеклетки, а после этого он уменьшается, видны лишь его остатки (желтое тело)
Показания и противопоказания к удалению кисты яичника
Желтое тело на узи после овуляции
Желтое тело находиться в матке, а не как думают некоторые девушки и женщины, в маточных трубах или где-либо еще вне яичников. Оно всегда строго развивается исключительно на яичнике, где произошла овуляция. Яичников у женщины два. Фолликулы растут на обоих в самом начале нового цикла, но доминирующий обычно один, остальные проходят обратное развитие. Расположен доминантный фолликул либо на правом, либо на левом яичнике.
Иногда у женщины развивается сразу два желтых тела. По причине двойной овуляции, лопнули сразу два доминирующих фолликула, поэтому есть вероятность многоплодной беременности. Явление двойной овуляции не распространенное явление, потому как организм экономит фолликулярный запас, поскольку он у женщины не пополняется и не обновляется.
Желтое тело просматривается в области яичников и выглядит как небольшой мешочек, анэхогенное образование. Эхогенность отсутствует, поскольку внутри временной железы имеется определенное количество жидкой среды. Железа образуется сразу после овуляции, но разглядеть ее на УЗИ можно только через 3-4 дня после нее, поскольку размеры желтого тела на начальной стадии формирования очень незначительны.
Анэхогенное образование — описание
Доктор замеряет диаметр при наличии временной железы в правом или левом яичнике. Показатель диаметра показывает насколько соответствует желтое тело стадии своего развития. Для оценки работоспособности железы измеряют толщину эндометрия.
Эндометрий — описание
Норма фолликулов по дням цикла. Размер фолликулов яичников.
Цикличное развитие доминантной клетки определяется эстрогенным воздействием. Эстроген подготавливает матку к вероятному прикреплению оплодотворенной яйцеклетки, стимулирует утолщение эндометрия. Организм реагирует на это усилением синтеза лютеинизирующего гормона в гипофизе. Под влиянием этого гормона фолликулярная оболочка постепенно истончается, затем лопается. Фолликул яичника изменяется по дням следующим образом:
- На 5 – 7 сутки с начала месячных клетка составляет в диаметре 4 – 5 мм.
- На 8 – 10 день появляется покров из соединительной ткани. Доминант выделяется среди других образований.
- На 11 – 13 сутки диаметр доминанта достигает 16 – 18 мм. Остальные фолликулы регрессируют,постепенно рассасываются.
- На 14 – 16 день начинается очередной овуляторный цикл. Диаметр оставшейся фолликулярной клетки, именуемой на данном этапе граафовым пузырьком, составляет 20 – 22 мм.
На месте лопнувшего пузырька формируется желтое тело, синтезирующее прогестерон – гормон, подготавливающий организм к вероятной беременности, регулирующий изменение маточного эндометрия для лучшего прикрепления зародыша, ослабляющий сократительную активность матки, поддерживающий тонус маточной шейки в последние месяцы вынашивания. После разрыва фолликулярной оболочки половая клетка примерно 2 суток движется по фаллопиевой трубе к матке. Если встречается со сперматозоидом и оплодотворяется, то внедряется в маточный эндометрий. Если встречи не происходит, то погибает, после чего начинается новый цикл.
Продукты, которые необходимо исключить
Белковая диета предполагает полное или частичное исключение из рациона блюд, которые насыщенны:
- Углеводами, так как их чрезмерное потребление может спровоцировать брожение в желудке, что создает дискомфортные ощущения.
- Животными жирами из-за того, что употребление пищи с их высоким содержанием создает дополнительную нагрузку на поджелудочную железу.
- Жареные, острые, кислые, перченные, соленые, копченые блюда раздражают слизистую желудка. Нарушается нормальное функционирование ЖКТ, затрудняется вывод шлаков и токсинов.
- Пища, в процессе приготовления которой использованы консерванты, синтетические красители, ароматизаторы снижают вероятность зачатия, оказывают существенное влияние на развитие плода, ухудшают общее самочувствие, вызывают газообразование.
По указанным выше причинам специалисты рекомендуют отказаться от потребления:
- кофе, чая;
- алкогольных и газированных напитков;
- магазинных соков и морсов;
- консервов и солений;
- колбасных изделий и полуфабрикатов;
- овощей, богатых крахмалом – картофеля, кукурузы, фасоли, гороха;
- сдобной выпечки.
Во время соблюдения диеты стоит использовать рецепты, в которых продукты предлагают готовить на пару, запекать, тушить или варить.
Питание с соблюдением белковой диеты может иметь ряд негативных последствий для организма:
- Ограничение жиров в составе пищи приводит к ухудшению состояния волос, ногтей, кожи.
- Оказывается дополнительная нагрузка на почки. Но справиться с этим поможет увеличенное потребление очищенной минеральной воды.
- Диета имеет противопоказания. Она не применяется для женщин, страдающих заболеваниями сердца, почек, печени, желудка.
Репродуктологи медицинского центра К +31 помогут составить меню белковой диеты при эко, которое положительным образом отразится на состоянии пациентки. Натуральный, разнообразный, сбалансированный рацион с богатым содержанием белка позволит увеличить шансы на успешное проведение имплантации эмбриона, снизить риск появления пороков развития плода, улучшить самочувствие матери во время беременности.
Самостоятельное лечение и необдуманное ограничение в питании может навредить здоровью. Всегда стоит обратиться к врач за предварительной консультацией.