Фибрилляция предсердий
Содержание:
Хирургические и высокотехнологичные методы лечения мерцательной аритмии
Кроме кардиоверсии и медикаментозной терапии существуют следующие методы оперативного лечения мерцательной аритмии:
Хирургическая операция типа «лабиринт»: вмешательство, направленное на разрушение субстрата развития мерцательной аритмии в предсердиях.
Радиочастотная абляция: вмешательство, при котором так же разрушается субстрат развития мерцательной аритмии, но без открытого хирургического вмешательства. Доступ и вмешательство осуществляется через пункцию сосудов.
Закрытие ушка левого предсердия: установка специального устройства в ушко левого предсердия для профилактики тромбообразования в нем.
Хирургические и высокотехнологичные методы лечения мерцательной аритмии сложны, имеют свои показания и противопоказания. Возможность применения данных методов следует обсудить с врачом.
Лечение фибрилляции предсердий
Выбор тактики направлен на восстановление и поддержание синусового ритма, предотвращение повторных приступов фибрилляции предсердий, контроль частоты сердечных сокращений, профилактику тромбоэмболических осложнений.
Для купирования пароксизмов мерцательной аритмии эффективно применение «Новокаинамида» (внутривенно и внутрь), «Кордарона» (внутривенно и внутрь) и «Пропанорма» (внутрь). При отсутствии эффекта от лекарственной терапии прибегают к электрической кардиоверсии, купирующей пароксизм в 90% случаев.
При аритмии, продолжающейся более 48 часов, возрастает риск тромбообразования, поэтому назначается «Варфарин».
Для предотвращения повторного развития приступов мерцательной аритмии после восстановления синусового ритма назначаются противоаритмические препараты: «Кордарон», «Соталекс», «Пропанорм» и др.
При установлении хронической формы мерцательной аритмии назначается постоянный прием β-адреноблокаторов («Атенолола», «Эгилока», «Конкора»), «Дигоксина», антагонистов кальция («Дилтиазема», «Верапамила») и «Варфарина».
При часто повторяющихся приступах мерцательной аритмии или при постоянной ее форме возможно выполнение радиочастотной аблации AV-узла с созданием полной поперечной блокады и имплантацией постоянного электрокардиостимулятора.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Прокаинамид (антиаритмический препарат). Режим дозирования: внутривенно струйно медленно в дозе 1000 мг в течение 8-10 мин (10 мл 10% раствора разводят до 20 мл 0,9% раствором хлорида натрия) или капельно на 100,0 мл 0,9% раствора хлорида натрия. В момент восстановления синусового ритма введение препарата прекращают.
- Амиодарон (антиаритмический препарат). Режим дозирования: внутривенно в виде болюса из расчета 5 мг на 1 кг массы тела, а затем продолжают вводить капельно в дозе 50 мг/ч.
- Пропафенон (антиаритмический препарат). Режим дозирования: внутрь, в дозе 0,15 г 3-4 раза в сутки или по 0,3 г 3 раза в сутки в качестве профилактического антиаритмического лечения.
- Этацизин (антиаритмический препарат). Режим дозирования: внутрь, в дозе 0,025-0,05 г 3-4 раза в сутки в качестве профилактического антиаритмического лечения.
Патогенез
Рис. 1. Схема модели повторного входа возбуждения в миокард: импульс возбуждения (1) движется в направлении, указанном стрелками, по проводящим волокнам альфа и бета; в волокне бета движение импульса блокируется в участке с повышенной рефрактерностью или отсутствием ортоградного проведения (участок обозначен штриховкой); поэтому импульс проходит далее по волокну альфа и попадает в волокно бета с противоположной стороны; поскольку в этот период волокно бета вышло из состояния рефрактерности, импульс возвращается в волокно альфа и возникает порочная циркуляция волны возбуждения.
Для объяснения патогенеза М. а. было предложено несколько теорий, из к-рых две считаются основными: теория множественных очагов автоматизма и теория циркулярной волны возбуждения. Сущность первой теории, созданной Шерфом (D. Scherf), сводится к тому, что при определенных условиях, напр, при длительном перенапряжении предсердий или появлении в их стенках очагов дистрофии или кардиосклероза, в миокарде предсердий образуется множество несогласованно функционирующих очагов автоматизма. Исходящие из этих очагов импульсы частично интерферируют, частично непосредственно возбуждают прилежащий миокард, в результате чего сокращение волокон миокарда предсердий становится совершенно беспорядочным. Согласно второй теории, предложенной Льюисом (Th. Lewis, 1914), при описанных выше условиях создаются предпосылки для кругового движения волны возбуждения по миокарду предсердий вокруг отверстий полых вен. От этой основной волны центробежно отделяются вторичные волны, к-рые, интерферируя друг с другом, вызывают беспорядочные сокращения мышечных волокон миокарда предсердий. Идея циркуляции волны возбуждения получила развитие в теории повторного входа возбуждения в миокард (re-entry), получившей наибольшее признание. Эта теория состоит в том, что в миокарде возникают предпосылки для циркуляции возбуждения и повторного входа его волны в те участки, из к-рых оно пришло в патологически измененную область (рис.1). Нередко такая ситуация возникает в результате предсердной экстрасистолы, возбуждающей миокард в тот момент, когда не все его волокна вышли из состояния рефрактерности (так наз. фаза ранимости предсердий, на ЭКГ соответствующая примерно нисходящему отрезку зубца R или начальному отделу сегмента S—T). В пользу теории повторного входа возбуждения в миокард свидетельствует возможность воспроизведения мерцания предсердий с помощью единичного электрического стимула, наносимого в период ранимости предсердий (первый критерий механизма re-entry по Велленсу), а также возможность устранить мерцание предсердий посредством воздействия на миокард электрического разряда высокого напряжения. Фаза ранимости предсердий всегда имеется у собак. Неизвестно, характерна ли она для интактного миокарда человека или всегда служит проявлением патологии. Во всяком случае при диагностической стимуляции предсердий сердца у человека М. а. возникает редко. К трепетанию предсердий, помимо первого критерия Велленса, применим и второй — возможность устранить аритмию с помощью единичного электрического стимула малого напряжения.
Мерцание и трепетание предсердий в большинстве случаев запускается предсердной экстрасистолой. В происхождении экстрасистолии, «запускающей» мерцание или трепетание предсердий, большая роль принадлежит нарушениям ионного равновесия, особенно гипокалигистии миокарда. Однако дефицит калия, по-видимому, не является обязательным условием ни для возникновения, ни для поддержания мерцания и трепетания предсердий.
Нерегулярность сокращения желудочков при М. а. объясняется так наз. декрементностью проведения возбуждения в атриовентрикулярном соединении, или скрытым проведением возбуждения. Атриовентрикулярный узел способен гасить слабые импульсы возбуждения, пропуская более сильные (декремент проведения); при этом рефрактерность атриовентрикулярного узла тем более продолжительна, чем сильнее импульс. Все это способствует проведению к желудочкам достаточно сильных импульсов; вероятность прохождения слабых возбуждений через атриовентрикулярный узел снижена.
Прогноз
Прогноз зависит в первую очередь от того, каким заболеванием вызвана аритмия (напр., при ревматических митральных пороках сердца возникновение М. а. быстро ведет к развитию сердечной недостаточности; то же самое наблюдается при болезнях, сопровождающихся обширными и тяжелыми поражениями сердечной мышцы,— крупноочаго вом инфаркте миокарда, застойной кардиомиопатии). Напротив, при отсутствии пороков сердца и хорошем функциональном состоянии левого желудочка прогноз в подавляющем большинстве случаев вполне благоприятный.
См. также Аритмии сердца.
Библиография Томов Л. и Томов Ил. Нарушения ритма сердца, пер. с болг., София, 1976; Чазов Е. И. и Боголюбов В. М. Нарушения ритма сердца, М., 1972, библиогр.; Шестаков С. В. Мерцательная аритмия (мерцание и трепетание предсердий), М., 1951, библиогр.; Watanabe Y. a. Dreifus L. S. Cardiac arrhythmias, N. Y., 1977.
Симптомы фибрилляции предсердий
Жалобы могут сильно отличаться у разных людей. Иногда она не вызывает каких-либо симптомов, и человек совершенно не осознает, что частота сердечных сокращений нерегулярна. У других же пациентов проявления аритмии очень выражены и существенно ограничивают повседневную активность.
Симптомы фибрилляции предсердий могут возникать внезапно и только изредка или быть постоянными. Она может начаться внезапно и длиться от нескольких секунд и дольше.
В связи с этим различают формы фибрилляции предсердий:
- Пароксизмальная — короткие эпизоды длительностью до семи дней, сменяют периоды нормального сердцебиения.
- Постоянная — фибрилляция предсердий длится более одного года.
- Персистирующая — эпизоды длительностью более семи дней, сменяют периоды нормального сердцебиения.
Классификация патологии
По одной из классификаций фибрилляция делится на две формы: мерцание и трепетание. В первом случае частота сокращений сердца превышает 300 ударов в минуту, но сокращаются не все волокна миокарда. Пароксизм трепетания предсердий вызывает их сокращение до 300 раз/мин. Синусовый узел при этом полностью прекращает свою работу. Из этого можно понять, что частота сокращений при мерцании выше, чем при трепетании.
Отдельно стоит отметить рецидивирующий тип пароксизма фибрилляций. Его отличие – периодическое повторение во времени. Особенности такой мерцательной аритмии:
- изначально приступы появляются нечасто, длятся несколько секунд или минут и практически не тревожат человека;
- в дальнейшем их частота увеличивается, из-за чего желудочки все больше испытывают кислородное голодание.
Большинство пациентов с мерцательной аритмией уже состоят на учете у кардиолога с врожденными или приобретенными заболеваниями сердца. Другая классификация фибрилляции предсердий разделяет ее на виды с учетом фактора сокращения желудочков:
- Тахисистолическая. Этой форме свойственно самое большое число сокращений желудочков – 90–100 ударов в минуту. Человек сам ощущает, что сердце работает неправильно. Это проявляется чувством нехватки воздуха, постоянной одышкой, болью в груди и неравномерностью пульса.
- Нормосистолическая. Характеризуется небольшим числом сокращений желудочков – 60–100 ударов в минуту. Отличается более благоприятным прогнозом.
- Брадисистолическая. Частота сокращений желудочков самая маленькая – не превышает 60 ударов в минуту.
Фибрилляция предсердий
Главный ЭКГ-признак фибрилляции предсердий — существенно разные соседние интервалы RR при отсутствии предсердной волны Р. При ЭКГ покоя весьма вероятна фиксация незначительных колебаний изолинии (собственно фибрилляция предсердий), однако при холтеровской записи помехи могут нивелировать этот признак.
↓Запуск эпизода фибрилляции предсердий после нормального синусового ритма (с пятого комплекса). Тахисистолическая форма.
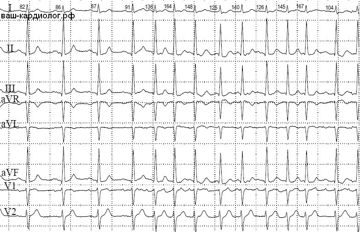
↓Видна собственно фибрилляция предсердий (зазубренность изолинии) — по старым классификациям, «крупноволновая» — в грудных отведениях. Брадисистолия. Полная блокада правой ножки пучка Гиса ( «уши» в V1-V2)
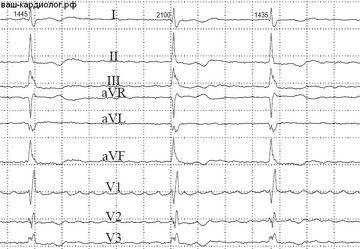
↓»Мелковолновая», по старым классификациям, фибрилляция предсердий, видна почти во всех отведениях.
↓Ритмограмма при постоянной фибрилляции предсердий: двух равных соседних интервалов RR нет.
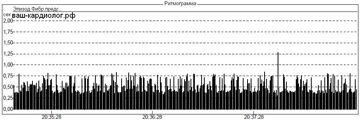
↓Ритмограмма при смене фибрилляции на синусовый ритм и обратно. «Островок стабильности» с более низкой ЧСС в середине картинки — эпизод синусового ритма. В начале эпизода синусового ритма синусовый узел «задумался», включаться ему или нет, отсюда длинная пауза.
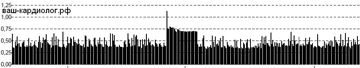
↓Тренд ЧСС при фибрилляции предсердий очень широкий, часто с высокой средней ЧЖС. В данном случае у пациента стоит искусственный водитель ритма, запрограммированный на 60 сокращений в мин, поэтому все частоты ниже 60 уд/мин «срезаны» кардиостимулятором.
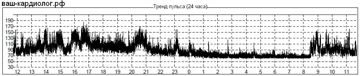
↓Тренд ЧСС при пароксизмальной форме фибрилляции предсердий. Признаки ФП — «высокий» и «широкий» тренд, синусовый ритм — узкая полоса, находящаяся существенно «ниже».
Причины
Врачи отмечают что пароксизмальная фибрилляция предсердий возникает не только на фоне сердечных патологий. Часто причиной является неправильный образ жизни человека. Это касается неконтролируемого приема медикаментов (гликозидов), стрессов, злоупотребления алкоголем, истощения нервной системы и физических перегрузок. Перечисленные факторы ведут к нарушениям работы сердца, включая и пароксизмальную фибрилляцию предсердий. Другие причины ее возникновения:
- недостаточность сердца;
- эссенциальная гипертензия с увеличением массы сердечной мышцы;
- состояние после операции;
- слабый синусовый узел;
- сахарный диабет;
- недостаток калия и магния;
- ишемическая болезнь сердца;
- перикардит, эндокардит, миокардит (воспалительные заболевания сердца);
- гипертрофическая и (или) дилатационная кардиомиопатия;
- порок сердца, врожденный или приобретенный;
- синдром Вольфа-Паркинсона-Уайта;
- инфекционные болезни.

Лечение
Существуют различные стратегии терапии пароксизмальной ФП, которые включают:
- Медикаментозный контроль скорости сердечных сокращений. Это наиболее распространенное лечение ПФП. Его цель — снизить частоту сердечных сокращений до 60-80 ударов в минуту в состоянии покоя, а также регулировать электрические импульсы, распространяемые по сердцу.
- Антикоагулянтная терапия. Врачи могут назначать антикоагулянты, чтобы предотвратить свертываемость крови в полостях сердца, что, в свою очередь, уменьшает вероятность развития инсульта.
- Электрическая кардиоверсия. Эта терапии основана на использовании слабого электрического тока для восстановления работы сердца до естественного ритма. В целом лечение нацелено на достижение той же цели, что и контроль за ритмом сердца. Он чаще используется в тех случаях, когда испытывается пароксизмальная ФП более 48 часов.
Врачи часто применяют антикоагулянты вместе с электрической кардиоверсией, что позволяет уменьшить риск развития инсульта во время процесса восстановления ритма.
Другая процедура лечения ФП, называемая катетерной аблацией, включает прижигание области сердца, которая генерирует внеочередные импульсы, нарушающие сердечный ритм.
Во время этой процедуры врач вводит тонкие провода, называемые катетерами, в вену на шее человека или в паху. Эти провода затем направляются к сердцу, где определяется патологический участок, и затем подачей электрического импульса разрушают проблемную область.
Больному, проходящему этот вид лечения, обычно вводится местный анестетик в область, где введены провода. Во время процедуры человек обычно бодрствует, но некоторые люди могут уснуть. Большинство пациентов возвращаются домой в тот же день, хотя при необходимости больной остается на некоторое время в лечебном учреждении.
Из-за повышенного риска осложнений, возникающих во время операции, врачи чаще всего рекомендуют лечение пароксизмальной ФП медикаментозными препаратами.
Изменение образа жизни
Отказ от курения и отказ от чрезмерного употребления алкоголя поможет снизить вероятность развития повторного приступа пароксизмальной ФП. Также рекомендуется есть здоровую и сбалансированную пищу и при наличии лишних килограммов сделать все возможное, чтобы похудеть.
Избежание стресса, насколько это возможно, также является хорошим способом уменьшения шансов на развитие ФП. Длительное или внезапное напряжение может способствовать развитию приступа ФП, поэтому ограничение эмоционального напряжения и практические упражнения для снятия стресса, такие как йога, могут помочь в улучшении общего самочувствия.
Лечение мерцательной аритмии
После подтверждения диагноза, вероятнее всего понадобится выявить причину появления мерцательной аритмии, выявить сопутствующие заболевания, определиться с тактикой лечения. Обычно проводят следующие исследования:
ЭКГ в 12 отведениях необходима как для обнаружения фибрилляции предсердий, так и для выявления признаков острого инфаркта миокарда и других органических заболеваний сердца (перенесенный инфаркт миокарда, гипертрофия левого желудочка, блокады ножек пучка Гиса, признаки кардиомиопатии или ишемии миокарда)…
Рентгенограмма грудной клетки помогает в выявлении увеличения размеров сердца, однако наиболее важна в обнаружении заболеваний легких и изменений легочного рисунка, как при сердечной недостаточности и легочной гипертензии. Так же возможно проведения проб для оценки функции легких
ЭхоКГ (ультразвуковое исследование сердца, УЗИ сердца) следует проводить всем пациентам с мерцательной аритмией как минимум однократно. Кроме исключения структурных поражений сердца (пороки сердца, следы перенесенного ранее инфаркта миокарда и т.д.) ЭхоКГ позволяет оценить размер левого предсердия, важный фактор для оценки прогноза восстановления и сохранения нормального (синусного) ритма сердца.
Если в плане лечения предполагается немедленное восстановление ритма, то врач предложит Вам чреспищеводную эхокардиографию, когда исследование проводится датчиком замещенным в пищеводе. Это исследование позволяет исключить наличие тромба в ушке левого предсердия.
Подробнее об ультразвуковом исследовании сердца читайте здесь
Лабораторные исследования могут быть ограничены исследованием функции щитовидной железы, концентрации электролитов, уровня гемоглобина, креатинина, оценкой протеинурии и тестами на сахарный диабет (обычно уровень глюкозы натощак).
Могут оказаться полезными маркеры сердечной недостаточности (натрийуретический пептид), воспаления (С-реактивный белок) или инфекции. При лечении амиодароном следует оценить функцию щитовидной железы и печени вне зависимости от наличия показаний к этим исследованиям
В зависимости от полученных данных, врач предложит следующие варианты лечения:
- Немедленная кардиоверсия (восстановления нормального синусного ритма) электрическая или медикаментозная
- Кардиоверсия после двухнедельной антикоагуляционной подготовки
- Отказ от восстановления синусного ритма, контроль частоты желудочковых сокращений, профилактика осложнений фибрилляции предсердий
- Лечение основного заболевания, являющегося причиной фибрилляции предсердий, восстановление ритма после компенсации основного заболевания.
Вне зависимости от выбора тактики лечения Вам будет подобрана и предложена длительная медикаментозная терапия, целями которой будут являться:
- Профилактика приступов (пароксизмов) мерцательной аритмии (если мерцательная аритмия носит пароксизмальный характер)
- Контроль частоты желудочковых сокращений, если мерцательная аритмия имеет постоянную или длительно существующую форму. Цель – достижение нормосистолической формы мерцательной аритмии.
- Профилактика осложнений мерцательной аритмии, в том числе — профилактика тромбозов и тромбоэмболий
- Лечение основного заболевания, вызвавшего развитие мерцательной аритмии (если таковое имеется)
- Лечение заболеваний, ухудшающих течение и прогноз при мерцательной аритмии
Мерцательная аритмия. Восстанавливать или не восстанавливать синусный ритм
Восстанавливать или не восстанавливать нормальный синусный ритм – один из основных вопросов на который придется ответить как врачу, так и пациенту. При всей кажущейся простоте, все не так однозначно
Следует знать, что основная проблема не столько восстановить синусный ритм, сколько его удержать длительное время.
Если мерцательная аритмия держится более года, то вероятность удержания синусного ритма после его восстановления минимальна, и с высокой долей вероятности Вам не предложат кардиоверсию.
Если размеры левого предсердия значительно выше нормы, то вероятность удержать синусный ритм низка.
Наличие некоррегированных пороков сердца, являющихся причиной возникновения мерцательной аритмии (например, ревматический стеноз митрального клапана) лишают смысла попытки восстановить синусный ритм.
Существующие декомпенсированные заболевания, например, выраженная сердечная недостаточность, гипертиреоз не позволят длительно удерживать восстановленный синусный ритм.
ВАЖНО: даже успешное восстановление синусного ритма не позволит Вам отказаться длительной медикаментозной терапии, включая антикоагулянтную.
Т.о. основными критериями к выбору тактики восстановления синусного ритма является оценка вероятности его удержания и влияние существующей мерцательной аритмии на качество жизни пациента.
Осложнения
У большинства больных пароксизмальная ФП развивается без каких-либо осложнений, но иногда патология приводит человека к серьезным последствиям. Например, если приходилось испытывать изменения в ритме сердца, нужно немедленно обратиться за медицинской помощью.
Тяжело протекающая пароксизмальная ФП может приводить к сердечной недостаточности или инсульту. Согласно AHA, люди, у которых есть фибрилляция предсердий, в пять раз чаще страдают от инсульта, чем остальная часть населения. Это связано с тем, что ПФП влияет на кровоток по всему организму, включая головной мозг. Кровь может застаиваться в верхних камерах сердца и сгущаться, что приводит к тромбообразованию. Если тромб из сердца с кровотоком попадает в мозг, он может закупорить артерию и вызвать инсульт.
Предупреждающие признаки начала ПФП:
- лицо бледное;
- онемение или слабость руки, лица или ноги, особенно на одной стороне тела;
- трудная речь или понимание речи;
- проблемы с глазами, с одной или обеих сторон;
- головокружение, потеря равновесия и нарушение координации, а также проблемы с ходьбой;
- внезапная сильная головная боль без какой-либо очевидной причины
В крайних случаях неправильная работа предсердий переходит на желудочки, что способствует развитию фибрилляции желудочков. Это критическое состояние, которое может быть устранено лишь реанимационными мероприятиями.
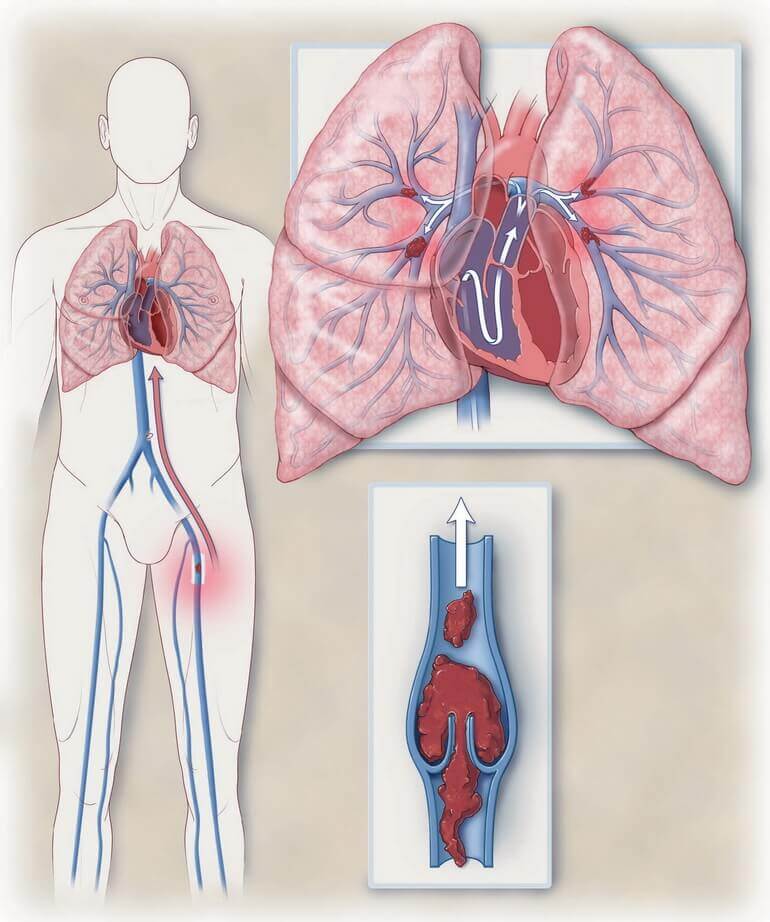
Факторы риска и причины мерцательной аритмии
Артериальная гипертензия: по данным различных исследований обнаруживается примерно у 2/3 всех пациентов с мерцательной аритмией. Вероятность мерцательной аритмии выше и при недостаточном (неэффективном) лечении артериальной гипертензии. Информация об артериальной гипертензии (артериальной гипертонии) для пациентов представлена по этой ссылке
Хроническая сердечная недостаточность: мерцательная аритмия обнаруживается у 5-50% пациентов с сердечной недостаточностью. Распространенность мерцательной аритмии увеличивается при клиническом прогрессировании сердечной недостаточности, у пациентов сердечной недостаточностью высоких градаций выявляется почти в 50% случаев.
Клапанная патология сердца: особенно, стеноз и регургитация на митральном клапане, которые вызывают перегрузку левого предсердия давлением или объемом и, таким образом, провоцируют мерцательную аритмию. Вклад умеренной патологии клапанов сердца в развитие мерцательной аритмии менее ясен, однако, некоторая степень поражений клапанного аппарата выявляется примерно у 30% с данной патологией.
Кардиомиопатии.
Генетические причины
Дефект межпредсердной перегородки: у 10-15% пациентов с таким пороком сердца выявляется мерцательная аритмия.
Другие пороки сердца и оперативные вмешательства, приводящие к изменению анатомии предсердий.
Ишемическая болезнь сердца: 20% случаев среди пациентов с мерцательной аритмией.
Нарушение функции щитовидной железы (Подробная информация: гипотиреоз и гипертиреоз)
Ожирение выявляют у 25% больных с диагнозом мерцательная аритмия
Ночное апноэ ассоциировано с повышением внутрипредсердного давления и дилатацией и может предрасполагать к развитию мерцательной аритмии
Сахарный диабет, как состояние, требующее лечения, обнаруживается у 20% пациентов с мерцательной аритмией.
Хроническая обструктивная болезнь легких (ХОБЛ) выявляется у 10-15% пациентов с мерцательной аритмией.
Хроническая почечная недостаточность (ХПН) встречается у 10-15% пациентов с мерцательной аритмией. ХПН повышает риск сердечно-сосудистых осложнений.
ХПН, сахарный диабет и ХОБЛ встречаются еще чаще у пациентов с постоянной фибрилляции предсердий.
Общие рекомендации при мерцательной аритмии
Оценить тяжесть мерцательной аритмии, эффективность ее лечения помогает определение дефицита пульса. Этот метод основан на том, что при мерцательной аритмии не все сокращения сердца ощущаются на запястье в виде пульсовой волны. Чем больше неполноценных сокращений, тем меньше их ощущается на запястье.Оценить тяжесть мерцательной аритмии помогает определение дефицита пульса.
Чтобы определить дефицит пульса, надо сосчитать за одну минуту количество сокращений сердца методом аускультации с помощью фонендоскопа и частоту пульса на периферической артерии. Из количества сокращений сердца вычитается частота пульса на руке. Если нет разницы (дефицита пульса), значит, заболевание протекает более благоприятно, и терапия подобрана хорошо. Если же разница велика, это означает, что сердце сокращается неэффективно, и лечение требует коррекции.
Рекомендации по самопомощи
- Для предупреждения приступа.
- Не прекращайте самостоятельно прием лекарств, назначенных вам врачом. Не пробуйте самостоятельно снизить их дозу, даже если чувствуете себя хорошо очень длительное время.
- Запоминайте, а лучше записывайте, какие антиаритмические средства, и с каким результатом вам назначались и назначаются. Это поможет врачу подобрать наиболее подходящее именно для вас лечение и будет полезно в случае оказания экстренной помощи. Желательно иметь на руках электрокардиограммы, зарегистрированные при нормальном ритме и во время приступа аритмии, а также другую медицинскую документацию.
- Заблаговременно выясните у лечащего врача, когда вам назначен контрольный визит, через какое время и к кому надо обращаться за медицинской помощью, если аритмия не проходит.
- Во время приступа.
- Обеспечьте доступ свежего воздуха (откройте окно, форточку, расстегните затрудняющую дыхание одежду).
- Удобно, без напряжения сядьте. Если есть резкая слабость или головокружение, будет лучше лечь.
- Не принимайте самостоятельно противоаритмические средства, если только их не порекомендовал вам врач.
- При необходимости примите корвалол (валокордин) или другое успокоительное средство, которое вам назначил врач.
- Если аритмия сопровождается резким ухудшением самочувствия, появлением болей за грудиной, резкой слабостью, удушьем, то необходимо обратиться за медицинской помощью незамедлительно.
Нужно ознакомить с этими мероприятиями ваших родных и близких. Будет лучше, если в нужный момент они не растеряются и смогут вам помочь.
Подготовлено по материалам книги «Нарушения ритма сердца» Трешкур Т.В., Пармон Е.В., Овечкина М.А. и др.
Лечение синдрома WPW
Выбор способа лечения пациента осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и рекомендаций Всероссийского научного общества аритмологов, Всероссийского научного общества кардиологов.
Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным с учетом неизвестного характера, механизма и причин тахикардий.
Существует несколько способов лечения синдрома WPW:
-
1. Антиаритмическая терапия — при постоянном приеме медикаментозных препаратов.
2. Электрофизиологические методы:
- кардиоверсия/дефибрилляция (синхронизированная с ЭКГ наружная дефибрилляция);
- катетерная аблация дополнительного пути проведения.
Катетерная аблация («прижигание») дополнительного пути проведения является высокоэффективным и радикальным методом лечения синдрома WPW. Операция, в среднем, выполняется в течение 1 часа, и через сутки пациент может быть выписан из стационара.
На базе кабинета рентгенэндоваскулярной диагностики и лечения Клиники высоких медицинских технологий им. Н. И. Пирогова создана ЭФИ-лаборатория, оснащенная самым современным электрофизиологическим оборудованием, что позволяет проводить диагностику и интервенционное лечение любых видов тахиаритмий. На отделении проводятся операции в рамках государственной программы по оказанию высокотехнологичной медицинской помощи (ВМП). Данный вид медицинской помощи осуществляется по квотам, выделяемым Минздравом России. Также пациенты могут быть прооперированы и на хозрасчетной основе с учетом утвержденной в Центре стоимости.
Записаться на консультацию к врачу — аритмологу Вы можете по тел. 8 812 676-25-25 или заполнив форму ниже
Хирургические методы лечения мерцательной аритмии
Хирургическое лечение мерцательной аритмии уже широко применяется и имеет перспективы. Здесь мы позволим себе коснуться только основных моментов, так как подробно все приведенные здесь методики разбираются в соответствующем разделе.
При постоянной форме мерцательной аритмии не всегда с помощью лекарств удается уменьшить частоту сокращения желудочков до приемлемого уровня. Тогда решаются на операцию по частичному разрушению предсердно-желудочкового соединения. Используется метод радиочастотной абляции (РЧА). При этом проведение возбуждения между предсердиями и желудочками блокируется. Для ведения нормального ритма желудочков в сердце вживляют постоянный электрокардиостимулятор.
Имплантация кардиовертора-дефибриллятора. Этот метод может быть использован в тех случаях, когда приступы мерцательной аритмии повторяются редко. Он эффективный, но, к сожалению, очень дорогой.
В сердце больного вживляется кардиовертер-дефибриллятор. Этот прибор умеет определять момент возникновения мерцательной аритмии. Сразу после возникновения приступа прибор генерирует электрический разряд и восстанавливает нормальный сердечный ритм.
В некоторых случаях выполняется операция, которая носит название «лабиринт» (см. главу «Немедикаментозное лечение аритмий»).
Факторы риска?
Ниже приведены ключевые факторы риска фибрилляции предсердий
- Заболевания сердца. Повышенное артериальное давление, ишемическая болезнь сердца, пороки сердца, кардиомиопатия, перенесенные операции на сердце также увеличивают риск фибрилляции предсердий.
- Употребление алкоголя, курение. Нередко эти привычки провоцируют приступы фибрилляции предсердий.
- Другие заболевания. Люди с определенными хроническими состояниями (заболевания щитовидной железы и легких, апноэ сна, сахарный диабет, ожирение) имеют повышенный риск фибрилляции предсердий.
Сохранить сердце здоровым помогут отказ от вредных привычек, умеренные физические нагрузки, рациональное питание. Если уже есть заболевания сердца, то контроль артериального давления, уровня сахара в крови, поддержание нормальной массы тела, отказ от курения и алкоголя снижают риск возникновения и прогрессирования аритмий.
Осложнения
Опасность мерцательной аритмии состоит в том, что кровь при ней выталкивается из сердца неравномерно. В результате такого процесса в некоторых отделах миокарда она может застаиваться, что приводит к образованию тромбов. Они с легкостью прилипают к стенке предсердий. При постоянной аритмии это может стать причиной застойной сердечной недостаточности. Из-за тромбоза артерий высок риск развития гангрены.
Приступ аритмии, длившийся более 48 часов, вызывает инсульт. К возможным осложнениям пароксизмальной фибрилляции предсердий также относятся:
- тромбоэмболия;
- персистирующая или постоянная мерцательная аритмия;
- отек легких;
- ишемический инсульт;
- аритмогенный шок;
- дилатационная кардиомиопатия;
- сердечная астма.
Классификация фибрилляции предсердий (ESCGuidlines):
- Пароксизмальная форма – внезапно появляющаяся ФП, продолжительностью от нескольких минут до 7 суток, восстанавливается самостоятельно (чаще в течение 24-48 часов).
- Персистирующая форма – мерцательная аритмия продолжительностью от 7 суток до 1 месяца. Самостоятельно не восстанавливается, но имеются показания и возможность кардиоверсии.
- Длительно персистирующая форма – продолжающаяся более 1 месяца фибрилляция предсердий, сохраняющаяся или рецидивирующая, несмотря на попытки кардиоверсии.
- Постоянная форма – мерцательная аритмия при которой кардиоверсия противопоказана, не проводилась, или оказалась безуспешной.
Распространенность мерцательной аритмии составляет 6% у людей пожилого и старческого возраста и около 2% среди всей популяции. У 6 — 10% пациентов с ИБС заболевание осложняется фибрилляцией предсердий, а у больных с митральным пороком сердца, нуждающихся в оперативном лечении, мерцательная аритмия развивается в 60-80% случаев. Наблюдения свидетельствуют о значительном увеличении частоты развития данной аритмии.
У пациентов с фибрилляцией предсердий летальность примерно в 2 раза выше, чем у больных с синусовым ритмом. Диссоциация работы предсердий и желудочков ведет к снижению сердечного выброса на 20-30% из-за отсутствия предсердного вклада в сердечный выброс, а также неполноценного наполнения кровью левого желудочка. Таким образом, длительно существующая фибрилляция предсердий приводит к развитию дилатационной кардиомиопатии, которая сопровождается расширением полостей сердца, выраженной систолической дисфункцией левого желудочка (снижение фракции выброса), возникновением митральной и трикуспидальной регургитации (обратный заброс крови), что ведёт к нарастанию сердечной недостаточности.
Наличие фибрилляции предсердий ведет к застою крови и тромбообразованию в ушке левого предсердия с высоким риском закупорки артерий головного мозга,магистральных артерий верхних и нижних конечностей (большой круг кровообращения), и сосудов кровоснабжающих внутренние органы. Каждый шестой инсульт происходит у больного с мерцательной аритмией. Риск возникновения такого осложнения у больных с фибрилляцией предсердий в 5 — 7 раз выше, чем у людей без аритмии. У больных с пороками сердца ревматической этиологии, осложненными фибрилляцией предсердий, риск развития острого нарушения мозгового крообращения (ОНМК) в 17 раз выше, чем у пациентов без мерцательной аритмии.
Диагностика
Основным методом диагностики мерцательной аритмии является электрокардиография (ЭКГ) и холтеровское мониторирование – непрерывная длительная (в течение 1 – 7 суток) запись ЭКГ.
В случае подтверждения диагноза ФП и определения показаний к эндоваскулярной катетерной аблации ФП пациенту проводится электрофизиологическое исследование (ЭФИ) с выявлением зон эктопических очагов и построением карты этих зон.







