Экстрасистолия
Содержание:
Осложнения
Для наджелудочковой экстрасистолии характерно развитие в виде осложнений наджелудочковой тахикардии с частотой до 200-250 ударов в минуту, которая внезапно развивается и также внезапно прекращается. Также наджелудочковые экстрасистолы могут спровоцировать приступ мерцательной аритмии (фибрилляция предсердий).
Желудочковая экстрасистолия считается более опасной из-за возможного развития желудочковых тахикардий, фибриляции желудочков, которые и являются в основном причиной внезапной сердечной смерти. Эти нарушения ритма приводят к нарушениям гемодинамики, которые резко уменьшают выброс крови из сердца в остальные органы. Особенно страдают от нехватки крови мозг, почки, легкие, сердце. Желудочковые тахикардии и фибрилляция желудочков — жизнеугрожающие состояния, которые требуют экстренных мер в виде электроимпульсной терапии — удара током дефибриллятора.
Классификация
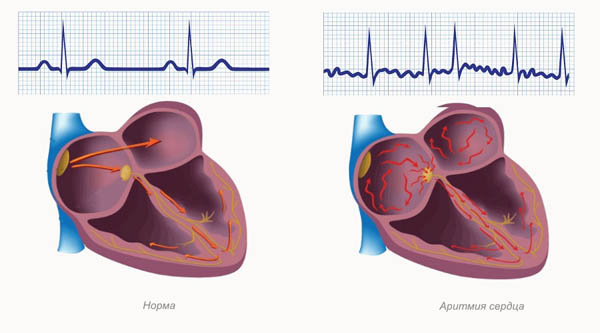
Классификация экстрасистол очень разнообразна и зависит от нескольких факторов. Во-первых, от места возникновения импульса — различают наджелудочковые, т.е. суправентрикулярные (предсердные, атриовентрикулярные) и желудочковые экстрасистолы.
По причине возникновения выделяют функциональные (идиопатические) с неизвестной причиной и органические, развившиеся в результате определенной патологии.
Среди экстрасистол выделяют ранние, возникающие в начале диастолы (фаза расслабления сердца) и поздние — ближе к концу диастолы. первый вариант считается более опасным, поскольку может привести к жизнеугрожающим аритмиям.
Особое внимание сегодня отводится желудочковым экстрасистолам благодаря их более худшему прогнозу по сравнению с наджелудочковыми. Специалисты используют градацию ЖЭС по Лоуну-Вольфу-Району:
- Класс 0 — экстрасистолия отсутствует;
- Класс I — редкие. одиночные экстрасистолы;
- Класс II — менее 30 ЭС в час, до 1 в минуту;
- Класс III — более 30 ЭС в час, свыше 1 в минуту;
- Класс IV — парные ЭС или желудочковая пароксизмальная тахикардия (3 ЭС подряд и более);
- Класс V — ранние ЭС — феномен R на T, когда зубец R почти наслаивается на зубец Т предыдущего нормального комплекса.
Классы III-V классифицируются как опасные для жизни и часто предшествуют пароксизмальным желудочковым тахикардиям и фбрилляции желудочков.
Помимо классификации по количеству и формам экстрасистолии в практической медицине имеет значение классификация, позволяющая определить прогноз для пациента исходя из симптоматики. Это классификация ЖЭС по Биггеру:
- Доброкачественные желудочковые аритмии — желудочковые экстрасистолы, возникающие у лиц без заболеваний сердца. Их называют “идиопатическими” желудочковыми аритмиями. Прогноз жизни у таких людей благоприятен, а вероятность возникновения жизнеугрожающих желудочковых аритмий (фибрилляция желудочков) не отличается от людей, не страдающих экстрасистолией.
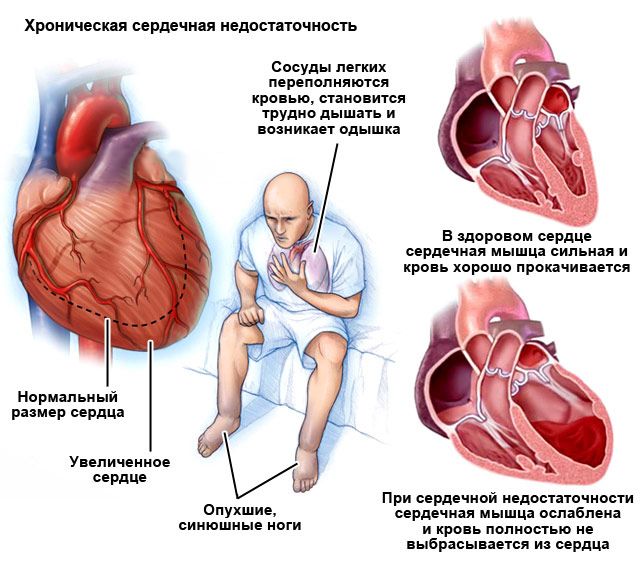
- Потенциально злокачественные желудочковые аритмии — отличаются от предыдущей градации наличием у пациента органического заболевания сердца. Чаще всего это ишемическая болезнь сердца (большее значение имеет перенесенный инфаркт миокарда), поражение сердца при артериальной гипертензии. Особое значение придается сократительной способности миокарда, сниженной фракции выброса и симптомам хронической сердечной недостаточности (одышка при физической нагрузке или в покое, отеки нижних конечностей, жидкость в брюшной полости, увеличение печени др). У такой категории пациентов еще не было эпизодов желудочковой тахикардии или фибрилляции желудочков, но вероятность их появления очень высока.
- Злокачественные желудочковые аритмии представляют собой стойкие эпизоды пароксизмов желудочковых тахикардий и эпизоды внезапной сердечно-сосудистой смерти, пережитой благодаря успешной сердечной реанимации. В этом случае прогноз жизни крайне неблагоприятен.
Потенциально злокачественная аритмия может перерасти в злокачественную, если основное сердечное заболевания не лечится адекватно, если не подобрана правильная схема терапии, пациент не соблюдает рекомендации врача по нормализации образа жизни (отказ от алкоголя, курения, снижение веса, диета, регулярные физические нагрузки), лечению (нерегулярный прием препаратов или просто отказ от лечения). Во всех перечисленных случаях состояние больного быстро ухудшается. рано или поздно развиваются эпизоды фатальных аритмий.
Особенности экстрасистолии у детей
Экстрасистолические удары у детей возникают в любом возрасте. Это нарушение возникает из-за сердечных пороков, эндокринных заболеваний, физических или эмоциональных нагрузок, употребления лекарств от бронхиальной астмы.
Симптомы схожи со взрослыми.
У новорожденных и грудных детей проявляется расстройством сна, болями в сердце, плохим сосанием, отказом от груди, капризами.
Детям с редкой экстрасистолией в желудочках, как правило, не требуется лечения.
У новорожденных малышей экстрасистолические сокращения возникают по причине гипоксии. Лучшей профилактикой экстрасистолии является грудное вскармливание, прием высоко адаптированных питательных смесей. При ощущениях перебоев сердечного ритма у детей старшего возраста применяют успокоительные препараты.
А вот что говорит по поводу экстрасистолии антиаритмолог Александр Иванович Корзун:
«Экстрасистолия есть у всех, и лечения не требует. Кто-то на свою беду эти экстрасистолы ощущает. Оптимально в таких случаях отвлечься на жизнь: друзья, семья, дети, работа, хобби и т.д. Если отвлечься не получается, то нужна помощь психотерапевта».
По словам этих опытных докторов получается, что не имеет никакого значения, какие у человека экстрасистолы: желудочковые, наджелудочковые, или преджелудочковые
Важно, что если у него нет органического заболевания сердца, то проблема экстрасистолии успешно решается с помощью психотерапевта. Еще есть хорошие специалисты, которые говорят: раньше не было холдера, и все люди жили спокойно
Сейчас же проблема возникает из-за того, что человек начинает чувствовать экстрасистолы, а холдер их фиксирует, создавая, таким образом, проблему. Здесь помогает психотерапия, то есть повышение стрессоустойчивости.
Правда, тот же Корзун говорит и о том, что часто экстрасистолия является следствием проблем желудочно-кишечного тракта. А болезни ЖКТ, в первую очередь, возникают у людей, страдающих нервными расстройствами. Поэтому если у человека действительно есть проблемы с ЖКТ (гастрит, язва, рефлюкс эзофагит), то ему действительно нужно сначала пролечить желудок, чтобы снизить степень выраженности и проявлений экстрасистол.
О препаратах
Часто если человек попадает к кардиологу, то ему назначают антиаритмические препараты: Циталекс, Пропанорм, и т.д. Здесь уже каждый сам принимает на себя ответственность, будет он пить эти лекарства или нет, но достоверные источники говорят, что эти препараты ухудшают состояние человека. Поэтому надо просто иметь в виду, что при здоровом сердце экстрасистолия никаких проблем не вызывает. Проблемы начинаются тогда, когда человек начинает на них зацикливаться, когда он начинает с ними бороться, когда начинает читать то, что ему не нужно читать, и неверно это интерпретировать.
При всем доверии и уважении к Эдуарду Гуглину или Александру Корзуну, постоянно посещая их сайты, человек только вредит себе, потому что наталкивается на какие-то сообщения, которые ему не нужны. Он начинает читать о других видах аритмии, о других проблемах, не понимая связи между ними и вырывая из контекста отдельные фразы.
Функциональные аритмии
Это также достаточно большая группа, включающая:
-
Нарушения ритма нейрогенного происхождения
Известно, что сердце находится под влиянием вегетативной нервной системы, которая осуществляет контроль деятельности всех внутренних органов. Она состоит из симпатических и парасимпатических нервов. Их влияние на сердце противоположно. Повышение тонуса блуждающего нерва (это парасимптический нерв) тормозит работу сердца, а повышение тонуса симпатической нервной системы, наоборот, возбуждает его деятельность. Обычно влияние блуждающего нерва и симпатических нервов находятся в состоянии равновесия. Однако днем превалирует активность симпатического отдела вегетативной нервной системы, а в ночное время — парасимпатической.- Чрезмерной активации симпатического тонуса способствуют стресс, сильные эмоции, интенсивная умственная или физическая работа, курение, употребление алкоголя, крепких чая и кофе, острой пищи. Возникающие в эти моменты аритмии называют симпатозависимыми. Нередко такие нарушения ритма возникают у больных с неврозами. Активация симпатического тонуса происходит также при заболеваниях щитовидной железы, при интоксикации, лихорадочных состояниях, заболеваниях крови.
- Другую группу составляют вагозависимые аритмии (от лат. nervus vagus — блуждающий нерв). У таких больных перебои в работе сердца возникают ночью. К усилению парасимпатического влияния на сердце и, соответственно, к появлению вагозависимых нарушений ритма могут приводить заболевания желудочно-кишечного тракта: кишечника, желчного пузыря, язвенная болезнь желудка и 12-перстной кишки, заболевания мочевого пузыря. В больных органах формируются рефлексы, в результате которых повышается активность блуждающего нерва.
-
Дисэлектролитные
Аритмии могут возникать из-за изменения содержания в крови или в сердечной мышце ряда химических элементов. Это, прежде всего, калий, магний и кальций. -
Ятрогенные
«Ятрогения» происходит от греч. «iatros» — врач и «genes» — порождаемый, возникающий. Под этим термином понимается любое болезненное состояние, возникающее в результате лечения. Это понятие очень широкое. Оно включает все: от неверно истолкованных врачебных рекомендаций до ошибочно подобранного лечения. Не всегда ятрогения является непредвиденной ситуацией. Иногда врач выбирает из двух зол меньшее и сознательно применяет лечение, неизбежно вызывающее побочные эффекты.
Что касается аритмий, то существует очень много лекарственных препаратов, применение которых может осложниться возникновением нарушения ритма. Существует даже такой парадокс. Лечение одной аритмии специальными противоаритмическими препаратами может привести к возникновению другой. Прежде всего, это относится к передозировке лекарств.
Поэтому, применяя любой противоаритмический препарат, нельзя забывать о его способности вызывать аритмию (аритмогенном действии). Безопасное лечение возможно только при индивидуальном подборе (тестировании) противоаритмических средств. -
Механические
Возникают при травмах грудной клетки, падениях, ударах, при повреждении электрическим током и др. -
Идиопатические
Когда причину аритмии все же установить не удалось, ее называют идиопатической, то есть беспричинной. Следует оговориться, что такие аритмии встречаются не слишком часто.
Компенсаторная пауза
Вы, возможно, заметили, что после предсердных и желудочковых экстрасистол перед следующим нормальным синусовым комплексом обычно существует пауза. Пауза после желудочковой экстрасистолы, как правило (но не всегда), дольше, чем после предсердной экстрасистолы. Полная компенсаторная пауза означает, что интервал между нормальным комплексом QRS непосредственно перед желудочковой экстрасистолой и сразу после неё равен двум интервалам P-R (). Полная компенсаторная пауза более характерна для желудочковых, чем для предсердных экстрасистол. Иногда желудочковая экстрасистола возникает почти точно между двумя нормальными сокращениями. В таких случаях говорят о вставочной (интерполированной) экстрасистоле.
Такие разные гипертрофии
Проявления здорового спортивного сердца и патологического схожи, но здоровая сердечная гиперфункция прерывиста, характеризуется снижением в период вне тренировки и соревнований, тогда как патологическая гиперфункция постоянна и со временем становится необратимой. Патологическое сердце всегда находится в работе, потому что всегда должно преодолевать свою скрытую слабость. Всё это обозначают как нарушение приспособления сердца к нагрузкам — дезадаптация, что может привести к внезапной смерти.
Спортсмен не ощущает перехода от физиологического спортивного сердца к патологическому, он просто становится менее работоспособным, легко устаёт и почти не восстанавливается при отдыхе, возможны приступы головокружение во время тренировок. В процессе обследования выявляют утолщение сердечной мышцы при недостаточности её расслабления в фазу диастолы, это уже свидетельствует о болезни — начальной бессимптомной кардиомиопатии.
Страдает не только сократительная функция, но и образование электрического потенциала для реализации сокращений — нарушается ритмичность. Нарушения сердечного ритма проявляются несвоевременными ударами, неправильным пульсом или просто потерей сознания. При отдыхе от тренировок нарушения ритма проходят, но изменения сердечной мышцы остаются. Постепенно сердечная мышца замещается рубцами, превращая желудочки сердца в слабо сокращаемые рубцовые мешки, с большим трудом «гоняющие» кровь, прогрессирует сердечная недостаточность.
Гипертрофия миокарда, как заболевание сердца, и патологическое спортивное сердце имеют сходство, но при болезни сердца гипертрофия нужна для компенсации анатомического или функционального дефекта, к примеру, клапанного порока. При спортивном сердце гипертрофия необходима для реализации мышечных усилий, то есть не имеет подоплёкой дефект. Тем не менее, при любой по причине патологической гипертрофии сначала нарушается клеточный обмен, затем изменяется структура миокарда с образованием рубцов, и наконец, страдает функция сердца.
Этиология
Экстрасистолии могут возникать:
– в случае различных патологических изменениях в миокарде: ишемическая болезнь сердца, кардиомиопатии (первичные или вторичные), пороки сердца, миокардиты, лёгочное сердце, сердечная недостаточность;
– как результат влияния фармпрепаратов: сердечные гликозиды, симпатомиметики, теофиллин, антиаритмические средства;
– при метаболических нарушениях: гипокалиемии, гипомагниемии, почечной недостаточности; влиянии алкоголя, никотина, кофеина;
– при гипоксии: заболеваниях бронхолегочной системы, анемии;
– при эндокринных нарушениях: сахарный диабет, гипертиреоз;
– при вегетососудистых нарушениях и травмах (рефлекторные).
Стресс-эхокардиография – ответы на вопросы пациентов
Стресс ЭхоКГ – это ультразвуковое исследование сердца в сочетании с нагрузкой на него. Оно позволяет выявить на начальной стадии заболевания сердца, которые не проявляются в состоянии покоя.
Суть метода заключается в том, чтобы исследовать сердце в то время, когда оно работает с максимальной частотой и требует большего количества кислорода, чем в покое. Для создания таких условий и применяется нагрузка. Назначает исследование кардиолог или терапевт, проводит процедуру — специалист ультразвуковой диагностики.
Когда назначают стресс ЭхоКГ?
- Если ЭКГ и обычное УЗИ не показали явных нарушений со стороны сердечной мышцы, для подтверждения или исключения ишемической болезни сердца.
- Если стресс-ЭКГ исследование оказалось малоинформативным.
- Если необходимо точно выявить работоспособные и пораженные заболеванием участки миокарда.
- Если Вам предстоит операция на сердце, исследование позволяет оценить Ваше состояние перед операцией и предупредить возможные осложнения.
- Если необходимо оценить эффективность лечения ишемической болезни сердца.
Как подготовиться к процедуре?
Чтобы получить максимально достоверные результаты диагностики, нужно соблюдать несколько правил:
- Заранее выясните у своего лечащего врача (который назначил данное исследование) возможно ли Вам отменить за 3 дня до процедуры препараты, снижающие частоту пульса. В случае невозможности отмены препаратов обратитесь за консультацией к врачу, проводящему исследование.
- В течение суток перед обследованием не пейте кофе, крепкий чай, энергетические напитки, алкоголь.
- Воздержитесь от курения.
- За 3–4 часа до процедуры не подвергайте организм никаким физическим нагрузкам.
- Принимайте пищу не позже, чем за 3 часа до процедуры.
- Для процедуры с физической нагрузкой надевайте легкую удобную одежду, не сковывающую движений. Исследование выполняется в нижнем хлопчатобумажном белье. С собой иметь запасные хлопчатобумажные носки.
- В день исследования принять гигиенический душ.
- С собой иметь питьевую воду.
Какие документы принести на исследование?
- Паспорт
- Направление на исследование
Желательно также взять:
- Выписки из стационара
- ЭКГ (срок действия 6 мес.),
- УЗИ сердца (срок действия 6 мес.)
- Если есть аритмия, то результаты холтеровского мониторирования (срок действия 6 мес.)
Как проводится стресс ЭхоКГ?
Все обследование занимает не более 1 часа и проходит в несколько этапов:
1. Сначала делают УЗИ сердца, регистрируют ЭКГ и артериальное давление в спокойном состоянии.
2. Далее Вашу сердечно-сосудистую систему подвергают нагрузочному тестированию. В зависимости от типа проводимой процедуры, это может быть использование велотренажера или введение в вену специальных препаратов.
3. УЗИ сердца и регистрацию ЭКГ продолжают проводить во время нагрузки на сердце.
4. Интенсивность нагрузки увеличивают постепенно. Нагрузку при кручения педалей увеличивают каждые 2–3 минуты. Если используются фармакологические препараты, новую их дозу также вводят каждые 3 минуты.
5. Длительность нагрузки составляет около 10–15 минут.
6. Процедуру могут досрочно прекратить, если у вас возникнет боль в области сердца, тошнота, головокружение, удушье. Стресс ЭхоКГ с физической нагрузкой могут прекратить, если вы почувствуете сильную мышечную усталость.
7. Иногда может понадобиться введение препаратов, которые приводят работу сердца в норму после процедуры.
8. Далее врач проанализирует все полученные данные, сравнит результаты ЭхоКГ до, во время и после нагрузки.
Какие могут быть осложнения при исследовании?
- развитие приступа стенокардии
- нарушения ритма сердца
-
резкое снижение или повышение артериального давления
- инфаркт миокарда
- остановка кровообращения
Для предотвращения тяжелых осложнений только в нашей клинике исследование проводится под контролем опытного врача-реаниматолога, в условиях круглосуточно функционирующего отделения кардиохирургии.
Лечение
Терапией экстрасистолий занимается кардиолог совместно с другими специалистами, в зависимости от причины патологии. Лечение проводят либо амбулаторно, либо в стационаре.
В первую очередь пациенту необходимо объяснить, что малосимптомная экстрасистолия безопасна и не требует назначения антиаритмических препаратов. в противном случае они могут причинить вреда больше, чем пользы.
Существуют определенные показания к лечению экстрасистолии:
- частые, обычно, групповые экстрасистолы, вызывающие нарушения гемодинамики;
- выраженная непереносимость перебоев в работе сердца, когда человек очень тяжело переносит экстрасистолию — ощущает выраженные симптомы: сильное беспокойство, возбуждение, чувстсво “трепыхания” сердца и др;
- обнаружение при повторной эхокардиографии снижения показателей работы сердца и его структурных изменений (снижение фракции выброса, расширение полости левого желудочка).
При первой же встрече с кардиологом пациенту с подозрением на экстрасистолию врач рекомендует уменьшить потребление кофе, чая, отказаться от энергетических (кофеинсодержащих) напитков, курения, алкоголя и симпатомиметиков (кофеин, эфедрин, амфетамин, адреналин, мезатон, сосудосуживающие для носа, такие как назол, називин, санорин, тизин и другие). Также следует оградить себя от ситуаций, вызывающих стресс.
При экстрасистолии лечат по большей части основное заболевание, вызвавшее нарушение ритма сердца. При обнаружении органического поражения миокарда препаратом первой линии являются бета адреноблокаторы (метопролол,бисопролол), для уменьшения аритмии используются амиодарон или соталол.
При отсутствии поражения сердца кроме перечисленных лекарств назначают антиаритмики I класса (пропафенон, этацизин, аллапинин). Подбор терапии проводится методом проб и ошибок. Иногда приходится переходить к двухкомпонентной терапии, которая состоит из антиаритмиков, бета-адреноблокаторов или амиодарона.
Врач оценивает реакцию организма на препараты и меняет через некоторое время при их неэффективности или появлении побочных эффектов. Проведение повторного суточного мониторирования ЭКГ по Холтеру не целесообразно, поскольку степень подавления экстрасистол согласно последним исследованиям не влияет на прогноз. В большей степени влияет основное заболевание.
При плохой субъективной переносимости наджелудочковых экстрасистол рекомендуют седативные средства: настойки валерьяны, пустырника, ново пассит.
Важно! При желудочковой экстрасистолии и наличии у пациента перенесенного инфаркта миокарда применять антиаритмики 1 класса (хинидин, прокаинамид, лидокаин, атацизин и др.) запрещено. Это связано с существенным возрастанием риска внезапной аритмической смерти
Та же рекомендация относится и к другим патологиям миокарда, которые сопровождаются снижением фракции выброса и расширением полости левого желудочка, утолщением его стенок 15 и более миллиметров, а также пациентам с проявлениями хронической сердечной недостаточности
Это связано с существенным возрастанием риска внезапной аритмической смерти. Та же рекомендация относится и к другим патологиям миокарда, которые сопровождаются снижением фракции выброса и расширением полости левого желудочка, утолщением его стенок 15 и более миллиметров, а также пациентам с проявлениями хронической сердечной недостаточности.
Сроки лечения пациентов с экстрасистолией зависят от степени выраженности симптомов, частоты экстрасистол и наличия какого-либо заболевания сердца. Малосимптомная экстрасистолия, как уже было сказано, не требует лечения. При экстрасистолии без органического поражения сердца облегчение состояния может наступить уже через 1-2 недели правильно подобранного лечения. В случае тяжелой сердечной патологии терапия может растянуться на месяц, а порой и дольше. Иногда лечение носит лишь симптоматический характер и просто облегчает временно состояние пациента.
Пациент обязательно должен быть привержен схеме назначенной терапии. Пропуски лекарств или прием другой дозировки проводится лишь с согласия лечащего доктора. Именно согласованная работа и взаимное доверие врача и пациента дают максимально положительный результат при лечении экстрасистолии и профилактике ее осложнений.
Хирургическое лечение при экстрасистолии не проводится. Оно проводится уже при тяжелых видах аритмий: частые пароксизмальные наджелудочковые, желудочковые тахикардии.
Диагностика
Диагноз экстрасистолии устанавливается кардиологом или терапевтом на основе жалоб больного, сведений об имеющихся сердечных заболеваниях и обследовании. Пациенту назначается электрокардиография. Если ЭКГ сразу не подтверждает заболевание, проводится суточное ЭКГ-мониторирование.
Методы лечения экстрасистолии зависят от этиологии, формы и выраженности проявления заболевания. Если это нарушение ритма не причиняет беспокойства, не имеет выраженной симптоматики и не снижает работоспособность, его не нужно лечить. Для больных, отмечающих особенно неприятные ощущения, рекомендуется применение седативных препаратов, антидепрессантов в подобранных врачом дозах. Под влиянием транквилизаторов экстрасистолия может исчезнуть или же пациент перестанет ее чувствовать.
При аритмии пациентам рекомендуется избегать тяжелых физических нагрузок, резких поворотов и наклонов туловища. Питание должно быть частым и дробным, следует избегать переедания и еды перед сном, поскольку переполнение желудка может также провоцировать приступ экстрасистолии. Из рациона следует исключить газированные напитки и продукты, способствующие метеоризму и запорам.
Экстрасистолия – заболевание, при котором непременно необходимо контролировать уровень ионов калия в крови, поскольку при низкой концентрации калия даже сильнейшие антиаритмические препараты могут быть неэффективны. Регулярное употребление сухофруктов (курага, изюм, чернослив), овощей и фруктов (бананы, яблоки), а в ряде случаев и прием лекарственных препаратов позволят поддерживать уровень калия в организме на нужном уровне.
Что влияет на показатели
Факторы регулирования АД многообразны и не всегда очевидны при проведении диагностики.
Знание полного перечня и механизмов изменения уровней позволяет сократить время на обследование.
Гормональный фон. При дисфункции, нарушении концентрации активных веществ возникает неправильное неадекватное регулирование тонуса сосудов, а через него и сердечной деятельности.
Роль играют соединения, продуцируемые щитовидной железой, корой надпочечников, гипофизом, половые специфические вещества.
Ключевое же значение отводится ангиотензину-II, альдостерону, кортизолу, норадреналину и ренину.
Они вырабатываются разными структурами, однако действуют всегда по одной схеме: провоцируют стеноз, сужение артерий при чрезмерном выбросе, слабость сосудов, их малый тонус на фоне дефицита.
Причины развития подобных расстройств также различны, проблема междисциплинарная.
Работа вегетативной нервной системы. Она автономна, не контролируется человеком на осознанном уровне. Имеет крайне сложную и запутанную регулятивную систему, ее функционирование отвечает, в том числе за адаптацию частоты сердечных сокращений и артериального давления.
Работа центральной нервной системы. При поражении больших полушарий или ствола головного мозга развиваются катастрофические последствия.
Потому как сердечная активность как таковая обуславливается постоянным поступлением сигналов от головного мозга. Это ключевое ограничение автономности работы мышечного органа.
Индивидуальные особенности физиологии конкретного пациента. Они складываются из уникального «набора» характеристик: пола, возраста, соматических и психических заболеваний, семейного анамнеза, наследственности и генетического фактора, особенностей реакций на окружающие раздражители, стимулы.
Это четыре основных механизма регулирования. Их можно детализировать на конкретных свойствах:
- Сократительная способность сердца. Показывает, насколько качественно организм выдерживает кардиальный цикл, смену систолы и диастолы. При нарушении насосной функции верхнее и нижнее давление падает. Пульсовое может остаться в норме или же оказаться низким по сравнению с эталонным диапазоном.
- Количество циркулирующей в теле крови. При недостатке (например, после перенесенной травмы с геморрагией) наблюдается падение АД. Избыток встречается также часто (распространенный вариант — на фоне патологий почек и задержки жидкости), он сопровождается ростом показателей тонометра.
- Тонус сосудов. Спазм или расслабление. В какой степени наблюдается то или другое, насколько закрыт просвет, какого диаметра трубчатые структуры поражены. Эти данные уточняются. При повышении тонуса обнаруживается рост артериального давления. При понижении — падение.
- Состояние аорты и клапанов сердца, ответственных за транспортировку жидкой ткани в большой круг. При недостаточности, пороках врожденных или приобретенных (например стенозе митрального клапана), прочих заболеваниях, обнаруживается изолированный рост диастолического давления. Риски неотложных состояний повышаются в 2-3 раза и нарастают по мере прогрессирования расстройства.
Объем вышедшей в большой круг крови. Обуславливается первым названным выше критерием. При малом количестве, обнаруживается низкое АД. И наоборот.
Оценка всех указанных моментов проводится в комплексе. О некоторых явлениях можно только гадать, рутинными способами прояснить ситуацию не получается, требуется диагностика для точного определения.
Диагностика
Преимущественно главным методом диагностики является электрокардиограмма. Для более точной информации может понадобиться суточное мониторирование ЭКГ по Холтеру. Портативное устройство, закрепленное на теле пациента, в течение 24-48 часов регистрирует нервные импульсы, которые поступают в сердечную мышцу.
Предварительно доктор знакомится с анамнезом пациента, узнает факторы, повлиявшие на возникновение заболевания. Если нарушения в сердцебиении не удается зафиксировать в состоянии покоя и во время холтеровского мониторирования, то пациенту назначают тредмил-тест — определение кардиограммы с нагрузкой. Также врач иногда направляет пациента на УЗИ сердца и МРТ сердца для получения более полной базы сведений.
Сердечные сокращения
Для взрослого человека частота сердечных сокращений не выходит за пределы 90 ударов в минуту. У детей сердцебиение чаще. Сердце грудного ребенка выдает 120 ударов в минуту, у детей до 13 лет этот показатель составляет 100. Это общие параметры. У всех значения немного разные — меньше или больше, на них влияют внешние факторы.
Сердце обвито нервными нитями, которые контролируют сердечный цикл и его фазы. Импульс, идущий от головного мозга, в мышце увеличивается в результате серьезного стрессового состояния или после физических нагрузок. Это могут быть любые другие изменения нормального состояния человека под воздействием внешних факторов.
Самую важную роль в работе сердца играет его физиология, а точнее, связанные с ней изменения. Если, например, меняется состав крови, количество углекислого газа, происходит снижение уровня кислорода, то это приводит к сильнейшему толчку сердца. Усиливается процесс его стимуляции. Если изменения физиологии затронули сосуды, тогда сердечный ритм, наоборот, снижается.
Деятельность сердечной мышцы определяется различными факторами. То же касается и фаз сердечной деятельности. Среди таких факторов — центральная нервная система.
В медицине сердечный цикл считается достаточно сложным процессом. На него воздействуют многочисленные факторы, какие-то прямо, другие косвенно. Но сообща все эти факторы помогают правильно работать сердцу.
Структура сердечных сокращений не менее важна для человеческого организма. Она поддерживает его жизнедеятельность. Такой орган, как сердце, сложно устроен. Он имеет генератор электрических импульсов, определенную физиологию, контролирует частоту ударов. Именно поэтому он работает на протяжении всей жизни организма.
Оказать влияние на него могут только 3 основных фактора:
- жизнедеятельность человека;
- наследственная предрасположенность;
- экологическое состояние окружающей среды.
Под контролем сердца находятся многочисленные процессы организма, особенно это касается обменных. За считаные секунды он может показать нарушения, несоответствия установленной норме. Именно поэтому люди должны знать, что такое сердечный цикл, из каких фаз состоит он, какая у них продолжительность, а также физиология.
Можно определить возможные нарушения, оценивая работу сердца. И при первых же признаках сбоев обратиться к специалисту.
Лечение
В специальном лечении не нуждаются нарушения сердечного ритма у клинически здоровых лиц, а также бессимптомно протекающие аритмии, не вызывающие ухудшения гемодинамики и не оказывающие серьезного влияния на прогноз.
При возникновении экстрасистол у больных с заболеваниями сердца требуется, прежде всего, лечение основного заболевания (ишемической болезни сердца, хронической сердечной недостаточности и т. п.).
Показания к лечению нарушений сердечного ритма:
- очень частые или групповые экстрасистолы, сопровождающиеся выраженными изменениями гемодинамики и четкой клинической симптоматикой;
- плохая субъективная переносимость аритмии;
- выявленные при повторном эхокардиографическом исследовании ухудшения показателей функционального состояния миокарда и структурных изменений (уменьшение фракции выброса, расширение левого желудочка).
- неблагоприятное влияние на ближайший прогноз заболевания.
Госпитализация больных (иногда экстренная) показана в следующих случаях:
- прогностически неблагоприятные аритмии (при синдроме слабости синусового узла, сложные изменения ритма и проводимости);
- реанимированные больные, перенесшие фибрилляцию желудочков;
- аритмии, сопровождающиеся электрокардиографическими признаками уменьшения коронарного кровообращения;
- неэффективность амбулаторного лечения.
Методы лечения нарушений ритма:
- психотерапия и психотропные, антидепрессантные фармсредства;
- лечение основного заболевания и минимализация выявленных аритмогенных факторов;
- антиаритмическая фармакотерапия;
- электроимпульсная терапия;
- хирургические методики лечения аритмий.
Вопросы врачу
Желудочковая бигемения
Доброго дня! Вам необходима очная консультация кардиолога и, возможно, эндокринолога (такого типа экстрасистолии часто вызваны проблемами со стороны щитовидной железы). Нарушения ритма по типу бигемении требуют обязательного назначения антиаритмиков.
Обычно они хорошо поддаются лечению. Планировать беременность я посоветую вам только после полного курса терапии и улучшения на ЭКГ. Будьте здоровы!
Как избавиться от экстрасистол
Здравствуйте! Рекомендую на время отказаться от кофе, а также проконсультироваться с экдокринологом и невропатологом.
Почему диастолическое давление важнее?
Диастолическое давление – это показатель, который сочетает в себе два фактора.
- Первый фактор заключает в себя то, насколько напряжены или расслаблены капилляры тела. Если капилляры сильно сжаты, диастолическое давление будет выше. Это говорит о том, что в сердечно-сосудистой системе идут сбои, может присутствовать гипертонический синдром. Если же капилляры, наоборот, расслаблены, давление диастолы падает.
- Второй фактор, который влияет на диастолическое давление, показывает, насколько расслабляется сердечная мышца при своей диастоле. Если сердце плохо расслабляется, значит оно не может нормально отдыхать, соответственно, работает на износ. Происходит перегрузка сердечной мышцы, что чревато развитием других проблем.
Совет врача: Опытный кардиолог сразу же обращает внимание на то, каковы показатели диастолы, и назначает необходимое лечение.
Именно поэтому при гипертоническом синдроме очень важно не только наблюдать за повышенным систолическим давлением, но и следить за показателями диастолического давления. Пациенты могут самостоятельно измерить давление дома и понаблюдать за тем, какие цифры он получает при измерении
Так можно понять, существуют ли проблемы с диастолой в домашних условиях, и обратить на них внимание врача.