Причины наджелудочковой экстрасистолии, симптомы, лечение и возможные последствия
Содержание:
Клиническая картина
Симптомы П. т. зависят от продолжительности приступа, места расположения эктопического очага и того заболевания, на фоне к-рого развился пароксизм.
Пароксизмальная тахикардия начинается, как правило, внезапно, иногда ей предшествуют неприятные ощущения «перебоев», «замирания» сердца, связанные с появлением экстрасистолии.
Если приступ продолжается лишь несколько секунд или минут, возникает только неприятное ощущение сердцебиения или неопределенное чувство дискомфорта. При длительных приступах больные не только ощущают сердцебиение, но и испытывают общее беспокойство, страх, иногда возникает головокружение. При очень высокой частоте сердечных сокращений возможно развитие синкопального состояния (см. Обморок). Наджелудочковых формы П. т. в половине случаев сопровождаются другими проявлениями вегетативной дисфункции: дрожанием тела, потливостью, учащенным мочеиспусканием с выделением значительного количества мочи низкого удельного веса, усилением перистальтики кишечника.
При исследовании сердца выслушиваются частые ритмичные тоны. В связи с тем, что диастола укорачивается в большей степени, чем систола, продолжительность их может сравняться; при этом паузы между первым, вторым и следующим первым тоном становятся одинаковыми (так наз. маятникообразный ритм, или эмбриокардия).
Частота сердечных сокращений при наджелудочковой П. т. (140—220 в 1 мин.) обычно выше, чем при желудочковой (130—170 в 1 мин.). Однако это различие имеет относительное значение; в редких случаях при желудочковой тахикардии частота сердечных сокращений достигает 220—250 в 1 мин. и даже превосходит эти величины. Из-за большой частоты подсчет числа сердечных сокращений бывает очень затруднен. У больных с желудочковой формой П. т. интенсивность первого тона, как правило, меняется в результате нарушения соотношений между систолами предсердий (в норме вызываемыми деятельностью синусового узла) и эктопическим ритмом желудочков. Иногда во время П. т. возникает ритм галопа (см. Галопа ритм). Пульс обычно малого наполнения. АД, особенно пульсовое и систолическое, снижается. Длительный пароксизм, особенно у больных с выраженным поражением миокарда или пороками сердца, может обусловить развитие аритмогенного кардиогенного шока (см.) или острой левожелудочковой сердечной недостаточности (см.) с отеком легких (см.). При этом значительно снижается величина сердечного выброса, что ведет к снижению и коронарного кровотока, к-рое может проявиться стенокардией, особенно при атеросклерозе венечных артерий сердца, очаговой дистрофией или даже инфарктом миокарда. Клинически выраженные признаки гипоксии мозга наблюдаются редко, но небольшие ее проявления часто регистрируются на ЭЭГ.
Пароксизм тахикардии обрывается так же внезапно, как и появляется (или спонтанно, или в результате леч. мероприятий). Изредка пароксизмы тахикардии сменяются приступами асистолии или очень редкого ритма («синдром тахи-бради», или синдром слабости синусового узла), к-рый может сопровождаться приступами Морганьи — Адамса — Стокса, что обычно указывает на дисфункцию синусового узла. Перед восстановлением синусового ритма возникает так наз. предавтоматическая пауза; длительность ее зависит от функц, состояния синусового узла. Эта пауза у больных с синдромом слабости синусового узла может достигать нескольких секунд, что иногда сопровождается синкопаль-ным состоянием. После восстановления синусового ритма, как и перед П. т., иногда регистрируются отдельные экстрасистолы, исходящие из того же эктопического очага, активность к-рого формировала П. т. Постепенный переход к нормальному синусовому ритму наблюдается лишь при П. т., в основе к-рой лежит механизм синусового re-entry.
Причины возникновения
Наджелудочковая экстрасистолия может возникнуть по причине как , так и других факторов.
| Группа причин | Перечень причинных факторов |
|---|---|
| Заболевания сердца | Хроническая ишемическая болезнь и инфаркт миокарда |
| Любые кардиомиопатии – заболевания сердечной мышцы (миокарда) | |
| Врожденные и приобретенные сердечные пороки | |
| Миокардит (воспалительное поражение сердечной мышцы) | |
| Сердечная недостаточность | |
| Медикаментозные воздействия | Передозировка, бесконтрольный прием препаратов: дигоксина, антиаритмических средств, мочегонных средств |
| Нарушения обмена электролитов | Снижение или повышение концентрации калия, кальция и натрия в крови |
| Интоксикация и отравление организма | Алкоголь, химикаты, вредности на производстве, курение, инфекционные болезни, заболевания, сопровождающиеся кислородным голоданием тканей: хроническая анемия, патология бронхо-легочной системы. |
| Патология нервной системы | Нейроциркуляторная дистония и другие виды вегетативных нарушений |
| Эндокринные болезни | Снижение или повышение гормональной активности надпочечников и щитовидной железы, |
| Сахарный диабет | |
| Становление, дисбаланс, угасание функции яичников (начало менструаций, менопауза) | |
| Особенности образа жизни | Излишняя нервозность, переживания, отрицательные эмоции |
| Частые стрессовые ситуации | |
| Избыток физических нагрузок и низкая физическая активность | |
| Идиопатическая | Причину болезни установить невозможно, так как проблема возникает сама по себе |
Экстрасистолы наджелудочкового типа могут быть отдельным патологическим состоянием, но крайне редко (не чаще 5–10%). Это значит, что если они есть, обязательно нужно искать первичную причину – заболевание, проявляющееся сердечными экстрасистолами. В 50% – это патология сердца.
Современная диагностика
Методы диагностики, определяющие как сам факт экстрасистолии, так и то, что она именно наджелудочковая, разделяют на общие и специальные. Они перечислены в таблице.
| Общие методы | Специальные методы |
|---|---|
| Пальцевое исследование пульса | Суточное холтеровское мониторирование |
| Выслушивание сердца (аускультация через фонендоскоп) | Нагрузочные сердечные пробы |
| Электрокардиография (ЭКГ) | УЗИ сердца |
| Электрокардиостимуляция |
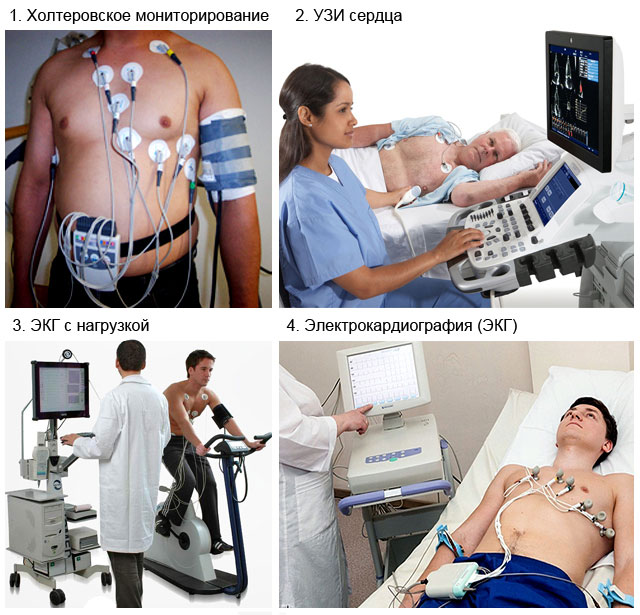 Методы диагностики наджелудочковой экстрасистолии
Методы диагностики наджелудочковой экстрасистолии
Исследование пульса пальцами, и выслушивание сердца могут лишь определить, то что у человека есть экстрасистолия (неритмичный пульс и сердцебиение). определяет ее вид и устанавливает наджелудочковое происхождение.
Но даже этого не всегда достаточно для постановки диагноза, так как перебои могут возникать лишь периодически. Таким больным проводят:
- – постоянная запись ЭКГ в течении суток, когда человек находится в привычных условиях (дома, на работе и т.д.).
- Нагрузочные пробы – запись ЭКГ только в ходе постепенного дозированного наращивания физических нагрузок.
- УЗИ сердца – дает дополнительную информацию о состоянии миокарда и клапанов, поражение которых может быть .
Применяемые методы диагностики
Для подтверждения диагноза необходимо:
Проанализировать жалобы пациента. Врач спрашивает об имеющихся симптомах, времени их возникновения и выраженности проявления.
Собрать анамнез жизни
Важно сообщить обо всех перенесенных оперативных вмешательствах, образе жизни, вредных привычках, генетических заболеваниях.
Провести внешний осмотр. Врач прощупывает пульс, прослушивает сердце для обнаружения изменений в ритме и частоте, постукивает сердце, чтобы определить его четкие границы, изменение в которых говорит о кардиальных заболеваниях.
Определить показатели общего и биохимического исследований крови, проанализировать уровень гормонов в крови.
Получить данные электрокардиографии
С их помощью выявляют изменения, характерные для всех видов нарушений ритма.
Провести суточный мониторинг по Холтеру. Во время этой процедуры на протяжении дня пациент носит портативное устройство, фиксирующее любые колебания ритма во время сна, физических нагрузок, употребления пищи. Таким образом, врачи узнают, как сердце работает в привычных для человека условиях.
Назначить электрофизиологическое исследование. При этом сердце стимулируют с помощью небольших электрических импульсов. Это помогает выяснить, как работает проводящая система. Исследование обычно назначают, когда кардиограмма не дала точной информации.
Провести эхокардиографию. Это ультразвуковое исследование необходимо для выявления кардиальных причин аритмии.
Проанализировать результаты тестов с нагрузкой. Для этого проводят ЭКГ, после чего больной должен приседать, заниматься на беговой дорожке или велотренажере. Потом снова проводят ЭКГ и определяют, как изменились показатели, и возникала ли аритмия во время физической нагрузки.
При необходимости могут проконсультироваться с терапевтом и кардиохирургом.
Диагностика
Для выявления причины аритмии необходимо обратиться к кардиологу. Он опросит и осмотрит больного. На основании услышанных жалоб и результатов аускультации врач сможет заподозрить определенный патологический процесс. Для его подтверждения потребуется сдать кровь и мочу на анализы и пройти несколько инструментальных методов обследования:
- Электрокардиография (ЭКГ) поможет оценить электрическую активность сердечной мышцы и увидеть признаки развивающихся в ней патологий (ишемии, гипертрофии, аневризмы).
- Эхокардиография (ЭхоКГ) визуализирует контуры сердца и его отделов. С ее помощью можно выявить наличие сбоев в токе крови и их причины.
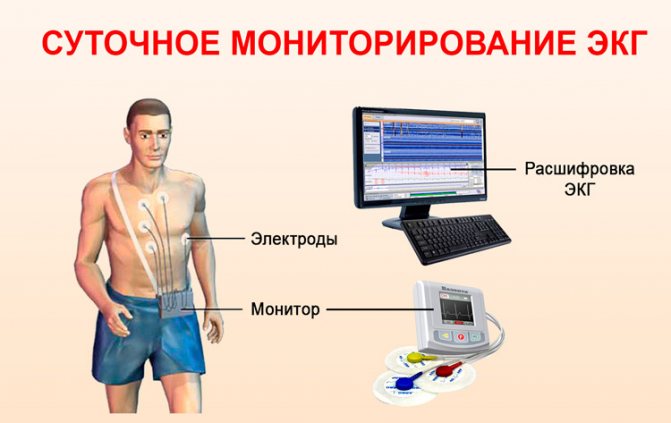
- Суточный мониторинг ЭКГ позволяет увидеть, как работает сердце в течение 24 часов. Подобный метод также используют для оценки эффективности составленной схемы терапии.
- Велоэргометрия показывает работу сердечной мышцей при получении физических нагрузок.
Полученные результаты дадут возможность врачу с точностью поставить диагноз и увидеть причинный фактор. В дальнейшем придется обследоваться с целью оценки эффективности лечения и контроля работы сердца.
Причины возникновения
Разнообразие причин, вызывающих данное поражение сердечной системы, позволяет классифицировать вероятные причины заболевания. Сегодня медиками проводится следующая классификация причин, вызывающих появление экстрасистолий в работе сердца:
1. Функциональные причины, характерные даже для детей и юношей, отличающихся высоким ростом. Наиболее часто в этом случае проявляются редкие одиночные экстрасистолии, при которых совершается менее 30 сокращения сердечной мышцы на протяжении часа.
К функциональным причинам возникновения данной сердечной патологии следует отнести такие экстраситолы, выявляющиеся при проведении ЭКГ:
- дисгормональные;
- нейрогенные;
- токсические;
- лекарственные;
- дисэлектролитные.
К нейрогенным относятся также гипоадренергические экстрасистолы (не имеют практически никаких внешних проявлений, могут обнаржуиваться при проведении ряда клинических испытаний и анализов), вагусные (могут проявляться при горизонтальном положении тела, после приема еды и во время ночного сна) и гиперадренергические (возникают при активизации человека, при физической либо психической нагрузке, после приема пищи, при активном курении и приеме алкоголя).

2. Органические, которые возникают при определенных поражениях органического характера. К ним можно отнести следующие поражения сердца:
- поражения миокарда;
- пороки сердца (как врожденные, так и приобретенные);
- дефекты сердечной перегородки;
- пролапс митрального клапана;
- расширение артерий в сердце, возникающее при излишней массе тела, ожирении, сахарном диабете.
Также на состояние сердца оказывает существенное влияние параллельное и хроническое течение кардиомиопатии различной природы, которые сопровождаются быстрым изнашиванием тканей сердечной мышцы, ускоряют возникновение вероятных проблем в работе сердца.
3. Синусовая экстрасистолия наджелудочковая развивается обычно на фоне ИБС. На ее возникновение оказывают значительное влияние следующие состояния:
- наличие поражения в нескольких очагах;
- при прогрессировании синусовой тахикардии;
- обоснована наличием выраженной стенокардии.
Синусовые экстрасистолы отмечаются при проведении соответствующих исследований, единичная синусовая экстрасистола выявляются во время мониторинга частоты сердечных сокращений на ЭКГ.

Также частыми причинами сбоев в работе сердечной мышцы становятся такие изменения, как нарушения в функционировании щитовидной железы, нарушения в гормональном фоне больного, злоупотребление алкоголем и курением, сбои в режиме дня (недостаточность ночного сна, малое количество времени, отведенного для сна в течение суток, активность в течение ночного времени, а сон – днем). Длительные стрессы и депрессивные состояния также можно считать дополнительным фактором, отрицательно влияющим на процесс работы сердечной мышцы.
Лекарственная терапия
При наличии симптомов, которые вызывает желудочковый вариант экстрасистол, лечащим врачом-кардиологом составляется схема лекарственного воздействия с учетом индивидуальных особенностей организма больного для исключения ухудшения его самочувствия
Также принимается во внимание наличие склонности больного к проявлению аллергических реакций
Лечение с помощью медикаментов в первую очередь направлено на снижение интенсивности проявлений. Также следует максимально полно снижать нервные переживания больного: панические атаки и его страх усугубляют состояние.
Сегодня существует большой выбор медицинских препаратов широкого спектра действия, предназначенных для нормализации ритма сердечных сокращений. Следует выбирать такие, которые обладают антиаритмическими свойствами. Антагонисты кальция и диуретические средства помогают усилить действие таких сердечных препаратов. При отсутствии же выраженного улучшения общего состояния больного может быть рекомендовано хирургическое вмешательство. Наиболее часто оно показано при монотопной экстрасистолии. Поддерживающая терапия, качественное питание и нормализация распорядка дня больного помогут скорее вернуть ему нормальное состояние, улучшить самочувствие и восстановить сердечный ритм.
Классификация заболевания
Сегодня принята классификация наджелудочковой экстрасистолии по следующим признакам:
- по числу эктопических очагов проявления – моно- и политопная;
- по месту локализации – предсердная, которая проявляется в предсердиях сердца (здесь также может сокращаться желудочек), и антривентрикулярная, симптомы которой отмечаются в перегородках сердечной мышцы.
- по показателю частоты возникновения – может быть единичная, парная, групповая. Количество экстрасистол в сутки – также показатель для определения характера поражения, поскольку именно суточный показатель дает более полное представление о процессе течения патологии.
Признаки данного патологического состояния сердечной системы позволяет своевременно обнаружить начало заболевания и приступить к его лечению.

Методы профилактики
Чтобы избежать развития проблемы, необходимо:
- Соблюдать режим дня. Достаточно отдыхать и спать не меньше восьми часов.
- Рационально и сбалансировано питаться, избегать калорийной пищи с повышенным содержанием холестерина.
- Отказаться от спиртных напитков и курения.
- Не употреблять лекарственные средства не по назначению.
- Вовремя проходить обследование и лечение основных заболеваний.
Предотвратить развитие осложнений можно, если обратиться к врачу при первых симптомах заболевания. Он назначит ряд диагностических исследований и подберет подходящий вариант устранения проблемы.
Механизм развития
Патогенез экстрасистолии — достаточно сложный процесс. В анатомии и физиологии сердца есть такое понятие, как водитель ритма — это участок миокарда, отвечающий за частоту сердечных сокращений (в норме 60-90 ударов в минуту).
Существует несколько водителей ритма, но главным является синусно-предсердный узел, который также известен как узел Кейт-Флака. Он расположен над правым предсердием в месте слияния полых вен. Именно здесь и зарождаются импульсы, стимулирующие сокращения сердца.
Однако они могут зарождаться и в других участках сердца, например, в желудочках или в предсердиях. Эти участки принято называть эктопическими, и когда они выдают дополнительные импульсы, возникают внеочередные сокращения — сердце осуществляет выброс крови (систолу) в тот момент, когда уже должна наступить диастола, то есть фаза расслабления. В результате формируется аритмия, степень выраженности которой будет напрямую зависеть от количества таких незапланированных сердечных сокращений.
Характерные симптомы
Типичные симптомы и жалобы больных такие:
- Чувство . В норме никаких ощущений сердцебиения быть не должно. Если они появились в любом виде (удары в области сердца, перебои, дрожание, переворачивание), это должно настораживать в отношении экстрасистолии.
- Неритмичная пульсация артерий (на шее, грудной клетке, конечностях). Пульс становится прерывистым, аритмичным – между регулярными ритмичными биениями встречаются внеочередные, после которых следует пауза.
- Общая слабость, бессилие, головокружение, обморок. Сопровождают только частые экстрасистолы, обуславливающие нарушения кровообращения (в первую очередь в головном мозге).
- Легкое чувство сдавления в груди и нехватки воздуха, одышка. При экстрасистолах до 10–15 в минуту беспокоят при нагрузках, а при более частых – и в покое.
- Тревога, беспокойство, дрожь по телу, немотивированное чувство страха. Так проявляются множественные экстрасистолы.

Диагностика
Диагностические мероприятия носят комплексный характер и делятся на несколько этапов.
Сбор анамнеза и объективное обследование
Уже на этом этапе врач получает возможность поставить предварительный диагноз, который в большинстве случаев подтверждается инструментальной и лабораторной диагностикой
Поэтому важно, чтобы сам пациент смог изложить собственные жалобы максимально подробно, не пытаясь скрывать важные сведения. Которые обычно касаются провоцирующих факторов (например, прием алкоголя)
В первую очередь врач проводит объективное обследование, измеряя артериальное давление и определяя частоту пульса пациента. Он также проводит аускультацию, то есть прослушивание тонов сердца, а также функциональных и органических шумов при помощи фонендоскопа.
Затем узнают, какими симптомами сопровождается ощущение аритмичной работы сердца и при каких обстоятельствах они возникают (например, во время физических нагрузок, нервного напряжения или в состоянии покоя). На основании ответов пациента врач может поставить предварительный диагноз, для подтверждения которого назначаются дополнительные диагностические исследования.
Лабораторные методы
Лабораторная диагностика проводится, чтобы определить или исключить возможность влияния на экстрасистолию таких провоцирующих факторов, как инфекции, ишемия или инфаркт миокарда, гормональный дисбаланс. Сюда входят следующие методы:
- Общий анализ крови.
- Биохимический анализ крови.
- Анализ крови на определение уровня гормонов щитовидной железы.
Инструментальные методы
Большая часть методов, применяемых при диагностике экстрасистолии, представляет собой вариации классической электрокардиографии. Данные получают как в состоянии покоя, так и при различных видах физической нагрузки.
- Электрокардиография (ЭКГ) регистрирует электрические поля, возникающие при работе сердца при помощи электродов, размещаемых на теле пациента. Интенсивность и частота сердечных импульсов отображаются графически.
- Суточное холтеровское мониторирование. По сути — та же электрокардиография, только мониторинг осуществляется в течение 24 часов при помощи портативного аппарата. В некоторых случаях такое мониторирование осуществляется в течение недели. Преимущество метода в том, что данные записываются не только в состоянии покоя, но и в различных стрессовых ситуациях, которые могут повлиять на возникновение экстрасистол.
- Велоэргометрия. ЭКГ на велоэргометре, который обеспечивает нарастающую физическую нагрузку, необходимую для этого вида исследования. Пациент вращает педали, в то время как закрепленные на груди электроды фиксируют изменения сердечного ритма. Нагрузку постепенно увеличивают, а затем данные регистрируют уже после ее завершения. Метод также позволяет определить предел физической нагрузки для пациента.
- Тредмил-тест. Во время быстрой ходьбы по беговой дорожке у пациента снимают электрокардиограмму и определяют изменения артериального давления. Как и при велоэргометрии, нагрузка постепенно возрастает.
- Эхокардиография (ЭхоКГ). Этот метод представляет собой разновидность ультразвуковой диагностики. С его помощью можно оценить функциональное состояние сердца и выявить возможные органические изменения. Трансторакальная ЭхоКГ проводится при помощи считывания отражения ультразвуковых волн датчиком, который крепится к грудной клетке пациента. Существует и чреспищеводная эхокардиография: зонд с датчиком вводится в пищевод пациента, чтобы обеспечить максимальную приближенность к сердечной мышце. Эта диагностическая процедура помогает максимально точно визуализировать структуры сердца, но вызывает у пациента довольно ощутимый дискомфорт и требует специальной подготовки.
Лечение
Выбор лечения напрямую зависит от того, какой степени тяжести было диагностировано заболевание. Более этого, доктор также учитывает индивидуальные особенности организма своего пациента
Это крайне важно, поскольку только так можно определить, какая именно терапия окажет наилучшее воздействие. Но независимо от того, какая форма аритмии будет диагностирована у пациента, доктор обязательно назначит именно комплексную терапию
И чтобы излечиться как можно быстрее, следует придерживаться всех предписаний и рекомендаций доктора.
Медикаментозное лечение
Разумеется, обойтись без использования лекарственных препаратов нельзя. Препараты подбираются таким образом, чтобы поддержать и простимулировать работу сердечной мышцы. Но если пациент страдает другими патологиями, кардиолог в обязательном порядке выбирает и дополнительные препараты. Они являются вспомогательными. Самыми оптимальными являются препараты, которые:
- стабилизируют сердечные сокращения;
- снижают длительность между ритмами;
- снижают нагрузку на сердце.
Помимо этого, назначаются так же и бета-блокаторы, но только в случае, если у человека нет никаких противопоказаний к их применению. И поскольку при данном недуге риск инфицированной нагрузки на сердце многократно возрастает, доктор вправе назначить прием противовоспалительных средств. А в качестве успокоительного вполне подойдут настойки боярышника или пустырника.
Оперативное
Далеко не всегда удается излечить заболевания, применяя исключительно медикаментозную терапию. Иногда случается так, что она не оказывает никакого действия, а состояние пациента продолжает ухудшаться. Более того, довольно часто доктора сталкиваются и с тем, что пациенту попросту противопоказан прием определенных лекарств. В таком случае единственным выходом является оперативное вмешательство.
Примечательно, что с каждым годом категория граждан, которым выполняют операции на сердце, молодеет. Это обусловлено тем, что большинство препаратов, которые обычно назначаются при лечении аритмии, оказывают крайне негативное воздействие на репродуктивную систему. И поэтому многие сознательно отказываются от такого лечения.
Альтернативные методы
Если вы опасаетесь, что прием сильных препаратов, к помощи которых и прибегают врачи при лечении аритмии, окажет негативное воздействие на организм, попробуйте рецепты нетрадиционной медицины. Некоторые из них весьма эффективны. Особенно на начальной стадии заболевания, когда оно не успело дать осложнений.

- Настой календулы. Для его приготовления вам понадобится 1 ст.л. травы и 2 стакана кипятка. Лучше готовить настой в термосе, но если его у вас под рукой не оказалось, можете использовать обычную банку. Залейте высушенную траву кипятком и дайте немного настояться. После этого можете смело начинать принимать настой каждый день по 100 мл 4 раза в сутки.
- Отвар из валерианы. Для этого настоя следует использовать исключительно корневую часть растения. Столовую ложку высушенных корней валерианы залейте 1 стаканом кипятка и дайте настояться в течение нескольких часов. Принимать ее следует только после процеживания по 15-20 мл 3 раза в сутки.
- Васильковая настойка. Этот рецепт подходит даже тем пациентам, у которых имеются не самые хорошие прогнозы. Возьмите 1 столовую ложку высушенного синего василька и залейте ее стаканом кипяченой горячей воды. После того как отвар хорошо настоится, можете начать его принимать. Указанная дозировка рассчитана на 1 день. Принимать настой следует по 3 раза в день.
Методы лекарственной и медикаментозной терапии
Измененный желудочковый ритм и сбои в частоте сердечных сокращений требуют обязательного медицинского вмешательства в процесс работы сердца. Благодаря современным и максимально точным методам диагностики в сочетании с получением полной информации о состоянии здоровья больного позволяют получить данные, на основании которых производится составление схемы лечебного воздействия.
При вентрикулярном сокращении и общем сбое ритма работы сердечной мышцы может наблюдаться доброкачественное течение заболевания, которое характеризуется высокой степенью вероятности самостоятельного купирования патологического процесса. В этом случае не требуется осуществление специальных мер, приема лекарственных препаратов для стабилизации состояния больного. Для более быстрого улучшения его самочувствия врачом-кардиологом может быть произведено корректирование образа жизни пациента с указанием рекомендаций по его улучшению и предупреждению вероятных осложнений после текущего процесса.
Диагностические меры
Обследование пациентов с экстрасистолией — задача врачей-кардиологов. Констатации факта, однако, недостаточно. Выявить этиологию можно посредством лабораторных и инструментальных методов.
Здесь компетенции одного врача уже недостаточно, может потребоваться помощь сторонних докторов.
Опрос пациента на предмет жалоб. Все данные фиксируются для последующего анализа.
Сбор анамнеза. Образ жизни, семейная история, вредные привычки, характер лечения если таковое проводится, соматические патологии и многие иные факторы подлежат записи.
Выслушивание сердечных тонов. Они глухие, ритмичные, необычайно громкие.
Измерение артериального давления и ЧСС. В комплексе. Лучше несколько раз с интервалом в 10-15 минут.
Суточное мониторирование с помощью холтеровского автоматического тонометра.
Электрокардиографическая методика. Основная в деле выявления экстрасистолии. Ранние этапы процесса могут пройти незамеченными, это возможно. Потому показан регулярный скрининг. При наличии соматических патологий, не реже, чем раз в полгода
Эхокардиография. УЗИ методика. Выявляет органические нарушения.
Ангиография.
Нагрузочные тесты
С большой осторожностью.
Возможны другие способы. Основными все же остается суточное мониторирвоание и ЭКГ.
Норма наджелудочковых экстрасистол в сутки не определяется. Нужно оценивать количество в час. Приемлемый показатель — 30-40 патологических сокращений. Все что больше — уже повод насторожиться и искать органические нарушения.
Причины
Единичные экстрасистолы считаются вариантом нормы и возникают практически у каждого человека. Однако если их количество достигает примерно 250-300 в сутки, это может стать поводом для беспокойства.
Как правило, экстрасистолия развивается под влиянием внешних факторов при отсутствии органических поражений сердца. Такую экстрасистолию принято называть функциональной. Она может быть обусловлена следующими причинами:
- злоупотребление алкоголем, чаем, кофе;
- курение;
- употребление психоактивных препаратов (опиаты, психостимуляторы и т.д.);
- нервное напряжение;
- инфекционные заболевания;
- нарушение кровотока при остеохондрозе.
Существует также органическая экстрасистолия, при которой она является следствием имеющейся патологии сердца:
- воспалительные процессы в сердечной мышце (миокарде);
- ишемическая болезнь сердца;
- кардиосклероз;
- пороки сердца;
- кардиомиопатия;
- пролапс митрального клапана;
- гипертрофия миокарда;
- инфаркт.
Экстрасистолия также может возникать в результате отравления организма токсическими веществами или при нарушении обменных процессов в организме.
Среди пациентов, страдающих ишемической болезнью сердца, распространенность экстрасистолии достигает 58% у мужчин и 49% — у женщин.
Что вызывает экстрасистолию
- невротические состояния,
- злоупотребление алкоголем, курением, употребление наркотических веществ,
- остеохондроз шейного отдела позвоночника,
- сосудистые болезни,
- чрезмерное физическое напряжение, которое дает непосильную нагрузку на мышцу миокарда, появляется феномен так называемого «сердца спортсмена»,
- тиреотоксикоз — стабильное повышение в организме концентрации гормонов щитовидной железы,
изменение пропорционального содержания в клетках миокарда ионов натрия, магния, кальция и калия, что нарушает координацию сокращения предсердий и желудочков, выводя из строя автоматизм сердца.
Характерные симптомы
Типичные симптомы и жалобы больных такие:
- Чувство перебоев в работе сердца. В норме никаких ощущений сердцебиения быть не должно. Если они появились в любом виде (удары в области сердца, перебои, дрожание, переворачивание), это должно настораживать в отношении экстрасистолии.
- Неритмичная пульсация артерий (на шее, грудной клетке, конечностях). Пульс становится прерывистым, аритмичным – между регулярными ритмичными биениями встречаются внеочередные, после которых следует пауза.
- Общая слабость, бессилие, головокружение, обморок. Сопровождают только частые экстрасистолы, обуславливающие нарушения кровообращения (в первую очередь в головном мозге).
- Легкое чувство сдавления в груди и нехватки воздуха, одышка. При экстрасистолах до 10–15 в минуту беспокоят при нагрузках, а при более частых – и в покое.
- Тревога, беспокойство, дрожь по телу, немотивированное чувство страха. Так проявляются множественные экстрасистолы.