Сердечная недостаточность (сн) классификация
Содержание:
Методы диагностики хронической сердечной недостаточности
Центральное место в диагностике ХСН занимают методы инструментальной диагностики: рентгенография органов грудной клетки, ЭКГ и эхокардиография.
Лабораторная диагностика при ХСН, помимо стандартного обследования (общий анализ крови, биохимия крови – оценка липидного профиля), может включать в себя такой показатель, как мозговой натрийуретический пептид, или БНП (brain natriuretic peptide) – пептидный гормон, который вырабатывается клетками сердца в ответ на чрезмерное растяжение. Данный анализ назначается только врачом при необходимости и имеет особенности интерпретации.
При необходимости, для уточнения природы ХСН, может проводится МРТ сердца с контрастированием – для исключения миокардита – или коронарная ангиография (при подозрении ишемической болезни).
Рентгенография органов грудной клетки
Рентгенография органов грудной клетки показывает наличие застойных явлений по малому кругу кровообращения, жидкость в плевральных полостях, что свидетельствует о наличии сердечной недостаточности (именно с этим связано появление одышки при ХСН).
ЭКГ
На ЭКГ часто выявляются блокада левой ножки пучка Гиса или рубцовые изменения миокарда после перенесенного инфаркта миокарда, а также нарушения ритма сердца, которые могут стать причиной сердечной недостаточности.
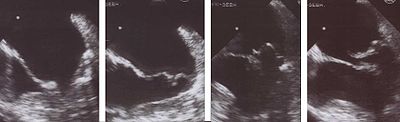
Эхокардиография
По данным эхокардиографии (УЗИ сердца) можно увидеть размеры камер сердца, зоны гипокинеза, аневризмы, и другие причины, обусловившие появление сердечной недостаточности. Основной показатель, на который ориентируются врачи, – это фракция выброса (величина выражаемая в процентах), именно она отражает возможности сердца и является показателем эффективности его работы.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Что такое «сердечная недостаточность»?
Сердечная недостаточность (СН) — исход многих сердечно-сосудистых заболеваний, смертность от которых в мире продолжает лидировать. Не следует путать СН и остановку сердца. При сердечной недостаточности сердце продолжает биться, но неспособно обеспечивать органы и ткани достаточным количеством крови. Из-за этого снижается насыщение их кислородом и возникает застой крови в капиллярах венозного русла.
Риски развития сердечной недостаточности увеличиваются с возрастом, но в то же время в России каждый четвертый пациент с сердечной недостаточностью моложе 60 лет.
Чем опасна сердечная недостаточность
При сердечной недостаточности могут развиться вторичные изменения в любых органах: самом сердце, легких, кишечнике, почках.
Особенно чувствительны к нехватке кислорода и недостаточному кровоснабжению головной мозг и сердечная мышца. При этом могут развиться инфаркты сердца и головного мозга (инсульты).
Сердечная недостаточность часто становится непосредственной причиной смерти и исходом большинства сердечно-сосудистых заболеваний, может протекать годами и десятилетиями, а при адекватном лечении быть обратимой.
Симптомы хронической сердечной недостаточности
Основные симптомы:
-
одышка в покое и при нагрузке,
-
отеки ног, голеней, стоп, передней брюшной стенки.
-
увеличение печени и болезненность в области правого подреберья.
-
снижение толерантности к физической нагрузке.
Классы ХСН
Согласно методике Нью-Йоркской кардиологической ассоциации выделяют 4 класса ХСН.
1 класс – имеются заболевания сердца, но они не ограничиваеют повседневную активность.
2 класс – заболевание сердца приводит к легкому ограничению физической активности. Симптомов в покое нет, обычная физическая активность вызывает усталость и одышку.
3 класс – значительное ограничение физической активности.
4 класс – ограничение любой физической активности появление симптомов в покое.
Определить класс сердечной недостаточности можно по опроснику ШОКС (шкала оценки клинического состояния больного) в модификации Мареева В.Ю. Тот или иной класс ХСН выставляется в зависимости от количества баллов, которые присваиваются по результатам ответов на вопросы опросника.
Течение заболевания и стратификация риска при ОСН
Стратификация риска – одно из наиболее значимых в практическом отношении направлений научных исследований ОСН. В
то же время на стратификацию риска как на систему медицинской оценки возлагаются функции, с выполнением которых
с помощью традиционных классификаций справиться трудно: выбор типа медицинской помощи (например, решение вопроса
о том, следует больного госпитализировать или нет, а если да – то в отделение интенсивной терапии или отделение
общего типа), методов мониторинга за состоянием больных, средств лечения (из числа стандартных или резервных),
планирования продолжительности пребывания в клинике, тактики ведения больного на амбулаторном этапе.
Число пациентов, доставляемых в клиники по поводу СН, очень велико. В США, например, оно составляет около 1 млн
в год, однако примерно в половине этих случаев госпитализация не требуется . Поэтому полезно выделять
больных ОСН с наибольшим риском, явно нуждающихся в госпитализации (в отделения интенсивной терапии).
Сопоставление соответствующих критериев, предлагаемых группами наиболее авторитетных международных экспертов в
последние годы, показывает значительное сходство, а также тенденцию к упрощению и сокращению числа критериев с
течением времени (табл. 1) .
Что такое сердечная недостаточность?
Сердечная недостаточность (СН) — это ряд патологических изменений, из-за которых «мотор» человеческого организма перестает справляться с нагрузкой. Это означает, что во время сокращения сердца сила выброса крови в сосуды становится недостаточной, а кровообращение — неэффективным. В результате сердце больше не может удовлетворять потребностям тканей в кислороде и питательных веществах, что неизбежно отражается на состоянии всего организма.
Опасность сердечной недостаточности — в ее непредсказуемости: даже хронические формы патологии могут внезапно привести к резкому ухудшению состояния здоровья и даже летальным исходам. Кроме того, постоянная слабость, одышка, непереносимость бытовых физических нагрузок и отеки при СН существенно снижают качество жизни.
ХСН у жителей России встречается примерно в 7% случаев. Распространенность патологии прямо пропорциональна возрасту пациентов: у людей старше 90 лет доходит до 70%.
Анатомия сердца
Сердце – это полый четырехкамерный орган, который состоит из 2-х предсердий и 2-х желудочков. Предсердия (верхние отделы сердца) отделены от желудочков перегородками с клапанами (двухстворчатым и трехстворчатым), которые пропускают кровь в желудочки и закрываются, препятствуя ее обратному току. Правая половина наглухо отделена от левой, поэтому венозная и артериальная кровь не смешиваются.Функции сердца:
- Сократимость. Сердечная мышца сокращается, полости уменьшаются в объеме, выталкивая кровь в артерии. Сердце перекачивает кровь по организму, выполняя роль насоса.
- Автоматизм. Сердце способно самостоятельно вырабатывать электрические импульсы, вызывающие его сокращение. Эту функцию обеспечивает синусовый узел.
- Проводимость. По особым путям импульсы из синусового узла проводятся к сократительному миокарду.
- Возбудимость – способность сердечной мышцы возбуждаться под влиянием импульсов.
Круги кровообращения. Сердце перекачивает кровь по двум кругам кровообращения: большому и малому.
- Большой круг кровообращения – из левого желудочка кровь поступает в аорту, а из нее по артериям ко всем тканям и органам. Здесь она отдает кислород и питательные вещества, после чего по венам возвращается в правую половину сердца – в правое предсердие.
- Малый круг кровообращения – из правого желудочка кровь поступает в легкие. Здесь в мелких капиллярах, опутывающих легочные альвеолы, кровь теряет углекислый газ и вновь насыщается кислородом. После этого она по легочным венам возвращается в сердце, в левое предсердие.
Строение сердца. Сердце состоит из трех оболочек и околосердечной сумки.
- Околосердечная сумка – перикард. Наружный волокнистый слой околосердечной сумки, свободно окружает сердце. Он прикреплен к диафрагме и грудной кости и фиксирует сердце в грудной клетке.
- Наружная оболочка – эпикард. Это тонкая прозрачная пленка из соединительной ткани, которая плотно сращена с мышечной оболочкой. Вместе с околосердечной сумкой обеспечивает беспрепятственное скольжение сердца при расширении.
- Мышечная оболочка – миокард. Мощная сердечная мышца занимает большую часть сердечной стенки. В предсердьях различают 2 слоя глубокий и поверхностный. В мышечной оболочке желудков 3 слоя: глубокий, средний и наружный. Истончение или разрастание и огрубение миокарда вызывает сердечную недостаточность.
- Внутренняя оболочка – эндокард. Она состоит из коллагеновых и эластических волокон, которые обеспечивают гладкость полостей сердца. Это необходимо для скольжения крови внутри камер, в противном случае могут образовываться пристеночные тромбы.
Механизм развития сердечной недостаточности
Хроническая сердечная недостаточность развивается медленно на протяжении нескольких недель или месяцев. В развитии хронической сердечной недостаточности выделяют несколько фаз:
- Повреждение миокарда развивается в результате болезни сердца или длительной перегрузки.
- Нарушение сократительной функции левого желудочка. Он слабо сокращается и направляет в артерии недостаточное количество крови.
- Стадия компенсации. Включаются механизмы компенсации, чтобы обеспечить нормальную работу сердца в сложившихся условиях. Мышечный слой левого желудочка гипертрофируется, за счет увеличения в размерах жизнеспособных кардиомиоцитов. Повышается выделение адреналина, который заставляет сердце сокращаться сильнее и чаще. Гипофиз выделяет антидиуретический гормон, под действием которого в крови повышается содержание воды. Таким образом, увеличивается объем перекачиваемой крови.
- Исчерпание резервов. Сердце исчерпывает возможности снабжать кардиомиоциты кислородом и питательными веществами. Они испытывают дефицит кислорода и энергии.
- Стадия декомпенсации – нарушения кровообращения уже не могут быть компенсированы. Мышечный слой сердца не в состоянии нормально функционировать. Сокращения и расслабления становятся слабыми и медленными.
- Развивается сердечная недостаточность. Сердце сокращается слабее и медленнее. Все органы и ткани получают недостаточно кислорода и питательных веществ.
Острая сердечная недостаточность развивается в течение нескольких минут и не проходит стадии, характерные для ХСН. Инфаркт, острый миокардит или тяжелые аритмии приводят к тому, что сокращения сердца становятся вялыми. При этом резко падает объем крови, поступающий в артериальную систему.
Симптомы острой сердечной недостаточности
Симптомы нарастают быстро и даже стремительно. Патологические изменения происходят в разных желудочках сердца, поэтому выделяют следующие симптомы сердечной недостаточности.
При поражении правого желудочка:
- набухают вены на шее;
- синеют пальцы, уши, кончик носа;
- конечности отекают;
- увеличивается печень, а кожа слегка желтеет.
- При недостаточности левого желудочка:
- развивается одышка, удушье;
- приступы кашля сопровождаются выделением мокроты, пены;
- больной старается сесть на постели, спустив ноги;
- в легких слышатся влажные хрипы.
Общим симптомом является головокружение, потеря равновесия из-за резкого ухудшения кровоснабжения головного мозга. В ответ на уменьшение количества крови в сосудах стремительно развивается тахикардия. Также больной может ощущать тошноту.
Как лечить?
Дышать, наблюдаются хрипы. Также могут быть жалобы на боль в правой части подреберья.
При проявлении данных симптомов, следует вызвать скорую медицинскую помощь.
Таким образом, среди современных заболеваний сердечнососудистой системы, сердечная недостаточность, занимает лидирующие позиции в печальном списке. Основными признаками острой формы, является одышка, сухой регулярный кашель, слабость и быстрая утомляемость. Если вы замечаете эти признаки у себя или у близкого человека, рекомендуется обратиться к врачу кардиологу для получения консультации. Ведь своевременное обращение за помощью поможет избежать печальных последствий.
1.Лечение сердечной недостаточности, лекарства используемые для лечения
Сегодня есть гораздо больше методов лечения сердечной недостаточности, чем раньше.
Первичное лечение сердечной недостаточности обычно заключается в регулярном приеме лекарств, поддержании здорового образа жизни и тщательном контроле за своим состоянием. Если болезнь прогрессирует, пациенту может потребоваться и хирургическое лечение сердечной недостаточности.
Какие лекарства используются для лечения застойной сердечной недостаточности?
Строгое соблюдение рекомендованного врачом графика приема и дозировки лекарственных препаратов – важное условие для поддержания собственного здоровья. Чаще всего для лечения сердечной недостаточности назначаются:
- Ангиотензин-превращающие ферменты (АПФ);
- Блокаторы рецепторов ангиотензина II (БРА);
- Бета-блокаторы;
- Дигоксин;
- Мочегонные препараты;
- Расширители кровеносных сосудов;
- Калий или магний;
- Блокаторы кальциевх каналов;
- Лекарства для поддержания работы сердца.
Диагностика сердечной недостаточности
Электрокардиография (ЭКГ) помогает врачам выявлять признаки гипертрофии и недостаточности кровоснабжения (ишемии) миокарда, а также различные аритмии.
ЭКГ с нагрузкой — особая модификация велосипеда (велоэргометрия) или «бегущая дорожка» (тредмил) — дают информацию о резервных возможностях насосной функции сердца.
Эхокардиография (ЭхоКГ). С помощью этого метода можно не только установить причину сердечной недостаточности, но и оценить сократительную функцию желудочков сердца.
Рентгенологическое исследование органов грудной клетки при сердечной недостаточности выявляет застой крови в малом круге кровообращения и увеличение размеров полостей сердца (кардиомегалия).
Радиоизотопные методы исследования сердца, в частности, радиоизотопная вентрикулография, позволяют с высокой точностью у больных сердечной недостаточностью оценить сократительную функцию желудочков сердца, объем вмещаемой ими крови. Данные методы основаны на введении и последующем распределении в организме радиоизотопных препаратов.
Позитронно-эмиссионная томография – ПЭТ — позволяет с помощью специальной радиоактивной «метки» выявлять зоны жизнеспособного миокарда у больных сердечной недостаточностью.
Причины ОСН
К потере сердцем способности сокращаться может привести перегрузка сердечной мышцы, например, из-за повышенного давления, уменьшения количества функционирующих мышечных волокон, нарушения сердечного ритма или невозможности адаптироваться к физическим и эмоциональным нагрузкам.
Ведущие причины ОСН — кардиальные, связанные с патологиями самого сердца:
- Острый коронарный синдром (ОКС) — состояние, вызванное внезапным нарушением кровоснабжения сердца. Развивается при тромбозе артерий, которые кровоснабжают сердечную мышцу, сужении сосудов сердца, вызванных наличием атеросклеротических бляшек или спазмом. Проявляется инфарктом миокарда — необратимым некрозом сердечной мышцы и прединфарктным состоянием, которое не сопровождается полным прекращением кровоснабжения миокарда, но может закончиться инфарктом. Ведущие симптомы ОКС — выраженная боль за грудиной и специфические изменения на электрокардиограмме (ЭКГ).
- Гипертонический криз. Обусловлен стойким повышением артериального давления (АД) и сопровождается определенными симптомами: головной болью, тошнотой и рвотой, одышкой, зрительными расстройствами, иногда судорогами, загрудинными болями из-за недостаточного кровоснабжения миокарда.
- Внезапные аритмии и блокады сердца. Угрожающими для жизни считаются: полная невозможность проведения сердечного импульса к желудочкам сердца от предсердий, когда каждый из них сокращается в своем ритме (АВ-блокада), уменьшение частоты сокращений сердца (ЧСС) до 40 уд/мин и ниже, пароксизмальные тахикардии, остановка сердца. «Предвестники» опасных аритмий — ЧСС менее 50 и более 110 уд/мин, частые внеочередные сердечные сокращения, мерцательная аритмия.
- Тяжелые пороки клапанов сердца. Появляются на фоне ревматизма и других патологий соединительной ткани, атеросклероза, ишемической болезни (ИБС) и при тяжелых инфекциях. Различные пороки приводят к перегрузке сердца давлением или объемом, при которых возникает препятствие для выброса крови в кровеносную систему. При инфарктах миокарда возможны разрывы сухожильных структур митрального и трехстворчатого клапанов с формированием клапанной недостаточности.
- Острые миокардиты. Это тяжелые поражения сердечной мышцы воспалительного характера, вызываемые вирусами или бактериями.
- Тампонада сердца. Это скопление крови или другой жидкости между листками наружной оболочки сердца, при котором невозможны адекватные сердечные сокращения и наполнение сердца кровью. Тампонада бывает при ранениях и травмах сердца, расслоении и разрыве аневризмы (выпячивания) аорты, инфарктах миокарда с разрывом стенки сердца (трансмуральный инфаркт), перикардитах на фоне инфекций и онкозаболеваний. Скопление 500 мл жидкости в полости перикарда приводит к остановке сердца.
- Хроническая сердечная недостаточность (ХСН) в стадии декомпенсации.
Экстракардиальными причинами ОСН выступают:
- Тромбоэмболия легочной артерии (ТЭЛА) и ее ветвей. Источник ТЭЛА — тромбозы вен нижних конечностей при тромбофлебитах, в послеоперационном периоде, при длительной обездвиженности тела и конечностей на фоне травм (чаще всего).
- Острые нарушения кровообращения головного мозга, при которых происходит выброс вазоактивных гормонов (они поддерживают высокое давление в сосудах легких).
- Пневмоторакс — скопление воздуха в грудной полости при болезнях легких и вследствие травм грудной клетки. При напряженном пневмотораксе с каждым вдохом-выдохом объем воздуха в грудной клетке увеличивается, легкое на пораженной стороне спадается, сердце смещается в противоположную сторону. При этом нарушается венозный возврат к сердцу и сократительная функция миокарда.
Факторы риска
Среди факторов, увеличивающих риск развития острой сердечной недостаточности:
- невыполнение рекомендаций по лечению ХСН;
- физическое перенапряжение и эмоциональный стресс;
- тяжелые острые инфекции и пневмонии;
- увеличение ОЦК (объема циркулирующей крови) при избыточных внутривенных капельных введениях лекарственных средств (при болезнях почек, у пациентов с ХСН);
- почечная недостаточность;
- злоупотребление алкоголем;
- передозировка лекарств с кардиотоксическим эффектом;
- бронхиальная астма.
Симптомы хронической сердечной недостаточности
- Одышка – это проявление кислородного голодания мозга. Она появляется при физической нагрузке, а в далеко зашедших случаях и в покое.
- Непереносимость физической нагрузки. Во время нагрузки организм нуждается в активном кровообращении, а сердце не в состоянии это обеспечить. Поэтому при нагрузке быстро возникает слабость, одышка, боль за грудиной.
- Цианоз. Кожа бледная с синеватым оттенком вследствие недостатка кислорода в крови. Цианоз наиболее выражен на кончиках пальцев, носа, мочках ушей.
- Отеки. В первую очередь возникают отеки ног. Они вызваны переполнением вен и выходом жидкости в межклеточное пространство. Позже жидкость скапливается в полостях: брюшной и плевральной.
- Застой крови в сосудах внутренних органов вызывает сбой в их работе:
- Органы пищеварения. Чувство пульсации в эпигастральной области, боль в желудке, тошнота, рвота, запоры.
- Печень. Быстрое увеличение и болезненность печени, связанны с застоем крови в органе. Печень увеличивается и растягивает капсулу. В движении и при прощупывании человек испытывает боль в правом подреберье. Постепенно в печени развивается соединительная ткань.
- Почки. Уменьшение количества выделяемой мочи, повышение ее плотности. В моче обнаруживаются цилиндры, белки, клетки крови.
- Центральная нервная система. Головокружение, эмоциональное возбуждение, нарушение сна, раздражительность, повышенная утомляемость.
Диагностика
Для установления диагноза ОСН нужен осмотр врача-кардиолога с оценкой жалоб, данных объективного осмотра, измерения АД, пульса, выслушивания сердца и легких, пальпации. Для подбора правильного лечения врачу необходимо выявить причинные факторы патологии, ее вид и степень тяжести. Для этих целей назначают:
- ЭКГ в 12 отведениях. Электрокардиограмму необходимо провести в максимально быстрые сроки для определения нарушений ритма, проводимости и исключения инфаркта.
- Определение сатурации крови (насыщения кислородом) с помощью пульсоксиметра.
- Рентгенографию грудной клетки. В ряде случаев подтверждает венозный застой в легких и отек, плевральный выпот, пневмонию.
- Эхо-КГ. Это УЗИ сердца, которое дает возможность уточнить размеры камер сердца, толщину миокарда, состояние клапанов, а также определить сократимость миокарда и фракцию сердечного выброса.
- Холтеровское мониторирование — суточная непрерывная регистрация ЭКГ с помощью специального аппарата для выявления опасных нарушений ритма.
- Коронарографию, компьютерную томографию, МРТ, чреспищеводную ЭхоКГ — дополнительные инструментальные исследования, которые назначают перед оперативным вмешательством на сердце.
- Лабораторные методы диагностики.
С помощью лабораторных методов диагностики чаще всего определяют:
- общие характеристики крови – тромбоциты, лейкоциты, эритроциты, уровень гемоглобина и сахара крови, микроэлементов (калия, натрия и магния), биохимических показателей обмена (мочевины, креатинина, билирубина и трансаминаз);
- показатели свертываемости крови, в том числе D-димер и МНО, которые характеризуют риски тромбозов и адекватность терапии противосвертывающими препаратами;
- специфические маркеры поражения сердечной мышцы: уровень тропонинов Т и I, креатинфосфокиназы (КФК-МВ-фракции);
- уровень специфических натрийуретических пептидов для подтверждения диагноза СН (острой и хронической, систолической и диастолической);
- газовый состав крови (кислород, углекислый газ).
Виды сердечной недостаточности
Хроническая сердечная недостаточность – следствие сердечно сосудистых заболеваний. Она развивается постепенно и медленно прогрессирует. Стенка сердца утолщается за счет роста мышечного слоя. Образование капилляров, обеспечивающих питание сердца, отстает от нарастания мышечной массы. Питание сердечной мышцы нарушается, и она становится жесткой и менее эластичной. Сердце не справляется с перекачиванием крови.Тяжесть заболевания. Смертность у людей с хронической сердечной недостаточностью в 4-8 раз выше, чем у их сверстников. Без правильного и своевременного лечения в стадии декомпенсации выживаемость на протяжении года составляет 50%, что сравнимо с некоторыми онкологическими заболеваниями.Механизм развития ХСН:
- Снижается пропускная (насосная) способность сердца – появляются первые симптомы болезни: непереносимость физических нагрузок, одышка.
- Подключаются компенсаторные механизмы, направленные на сохранение нормальной работы сердца: укрепление сердечной мышцы, увеличение уровня адреналина, увеличение объема крови за счет задержки жидкости.
- Нарушение питания сердца: мышечных клеток стало намного больше, а количество кровеносных сосудов увеличилось незначительно.
- Компенсаторные механизмы истощены. Работа сердца значительно ухудшается – с каждым толчком оно выталкивает недостаточно крови.
Виды хронической сердечной недостаточностиВ зависимости от фазы сердечного сокращения, в которой возникает нарушение:
- Систолическая сердечная недостаточность (систола – сокращение сердца). Камеры сердца сокращаются слабо.
- Диастолическая сердечная недостаточность (диастола – фаза расслабления сердца) сердечная мышца не эластична, она плохо расслабляется и растягивается. Поэтому во время диастолы желудочки недостаточно заполняются кровью.
В зависимости от причины, вызвавшей заболевание:
- Миокардиальная сердечная недостаточность – сердечные заболевания ослабляют мышечный слой сердца: миокардит, пороки сердца, ишемическая болезнь.
- Перегрузочная сердечная недостаточность – миокард ослаблен в результате перегрузки: повышенная вязкость крови, механические препятствия оттоку крови из сердца, гипертензия.
Острая сердечная недостаточность (ОСН) – опасное для жизни состояние, связанное с быстрым и прогрессирующим нарушением насосной функции сердца.Механизм развития ОСН:
- Миокард сокращается недостаточно сильно.
- Резко уменьшается количество выбрасываемой в артерии крови.
- Замедленное прохождение крови через ткани организма.
- Повышение давления крови в капиллярах легких.
- Застой крови и развитие отеков в тканях.
Тяжесть заболевания. Любое проявление острой сердечной недостаточности является опасным для жизни и быстро может привести к летальному исходу.Существуют два типа ОСН:
- Правожелудочковая недостаточность. Развивается при повреждении правого желудочка в результате закупорки концевых ветвей легочной артерии (тромбоэмболия легочной артерии) и инфаркте правой половины сердца. При этом уменьшается объем крови, перекачиваемой правым желудочком из полых вен, несущих кровь от органов в легкие.
- Левожелудочковая недостаточность вызвана нарушением кровотока в коронарных сосудах левого желудочка. Механизм развития: правый желудочек продолжает накачивать кровь в сосуды легких, отток из которых нарушен. Легочные сосуды переполняются. При этом левое предсердие не в состоянии принять увеличенный объем крови и развивается застой в малом круге кровообращения.
Варианты течения острой сердечной недостаточности:
- Кардиогенный шок – значительное снижение сердечного выброса, систолическое давление менее 90 мм. рт. ст, холодная кожа, вялость, заторможенность.
- Отек легких – заполнение альвеол жидкостью, просочившейся сквозь стенки капилляров, сопровождается тяжелой дыхательной недостаточностью.
- Гипертонический криз – на фоне высокого давления развивается отек легких функция правого желудочка сохранена.
- Сердечная недостаточность с высоким сердечным выбросом – кожа теплая, тахикардия, застой крови в легких, иногда высокое давление (при сепсисе).
- Острая декомпенсация хронической сердечной недостаточности – симптомы ОСН выражены умеренно.
Вспомогательные средства
Сердечная недостаточность – серьезное заболевание, которое лечится на протяжении долгих лет. Для поддержания пациента, помимо вышеназванных мероприятий и лекарственных препаратов, кардиологи применяют более сильные средства. К ним относятся статины и препараты, предотвращающие образование факторов, которые приводят к высокой свертываемости крови. Если болезнь запущена, врачи предпринимают экстренные меры и осуществляют хирургическое вмешательство. В процессе операций имплантируют электрокардиостимуляторы, проводят особую ресинхронизирующую терапию. В самых крайних случаях, когда жизнь пациента находится под угрозой, осуществляется пересадка сердца.
Таким образом, чтобы обезопасить себя от столь серьезного заболевания, при первых подозрениях на сердечную боль, нужно сразу же обращаться к кардиологу. Чем раньше будут проведены необходимые исследования, тем выше вероятность полного излечения от недуга. При диагностировании сердечной недостаточности старайтесь соблюдать все предписания врача, следить за рационом питания, не отказываться от физических нагрузок. Только при соблюдении схемы лечения, можно не допустить развитие болезни до более серьезных стадий.
Сердечная недостаточность 3 степени
Сердечная недостаточность 3 степени, характеризуется постоянным присутствием одышки, повышенной отечность по всему телу. Кожные покровы и слизистые оболочки приобретают синий цвет. Навязчивый кашель, появившийся на второй стадии развития болезни, усугубляется. К нему присоединяется выделение кровянистых мокрот. При прослушивании легких, отчетливо слышаться хрипы. Пациент испытывает слабость и аритмию.
Пропустив лечение в первой и второй степени сердечной недостаточности, нельзя надеяться на полное выздоровление на последней стадии болезни. При грамотном подходе и безусловном соблюдении врачебных рекомендаций, пациент может испытать кратковременное облегчение. Но абсолютное выздоровление уже невозможно. Завершающая стадия сердечной недостаточности ведет к необратимым серьезным изменениям в сердечной, легочной, нервной системе человека. Третья самая страшная степень недуга характеризуется чередованием бессонницы и сонливости, депрессивными проявлениями и психологическим возбуждением. У больного отмечается спутанность сознания. Из-за общего ослабления защитных функций организма, к общему состоянию присоединяется инфекционное поражение какого-либо органа, которое приводит к летальному исходу.
Таким образом, чтобы не допустить тяжелой формы развития сердечной недостаточности, важно при первых симптомах обращаться к врачу. Своевременно начатое лечение, наверняка, поможет не только преодолеть начало болезни, но и приведет к полному выздоровлению
В процессе лечения, пациенты должны придерживаться строгой диеты питания, заниматься посильными физическими нагрузками и принимать соответствующие лекарственные препараты. Помните, что 1 и 2 степени недуга, это еще не приговор. Первые симптомы можно преодолеть, возвратив себе нормальное самочувствие.