Внематочная беременность
Содержание:
ЭКО: основные этапы процедуры
Репродуктологи знают, что беременность без труб – случай крайне редкий. При таком состоянии зачать ребенка поможет исключительно метод экстракорпорального оплодотворения.
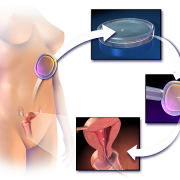
ЭКО – это современная репродуктивная технология, благодаря которой можно забеременеть без труб. Ее суть состоит в оплодотворении яйцеклетки сперматозоидом в лабораторных условиях. Там же, в пробирке, проходят и начальные этапы развития эмбриона, после чего его переносят в полость матки. В ходе консультации специалист подробно расскажет, как делают ЭКО без маточных труб.
Основные этапы экстракорпорального оплодотворения:
- Обследование будущих родителей. По статистике, в 30-40% случаев в парах, которые не могут зачать ребенка, проблемы есть у обоих партнеров. Среди обязательных анализов, которые необходимо сдать будущей матери, — сдача крови на резус-фактор, TORCH-инфекции, ВИЧ и сифилис, а также гепатит В и С. Еще проводят цитологию мазков из цервикального канала, выполняют анализ на гормоны и УЗИ органов малого таза. По показаниям могут быть назначены дополнительные манипуляции (определение уровня сахара в крови, кольпоскопия, консультации узких специалистов).
- Стимуляция овуляции. Суть состоит в назначении пациентке гормональных препаратов, вызывающих созревание сразу нескольких фолликулов в яичниках.
- Забор созревших яйцеклеток. После созревания их извлекают путем пункции фолликула. Процедура проходит под контролем УЗ-аппарата.
- Оплодотворение. При ЭКО без маточных труб оно проходит по классической схеме: полученные яйцеклетки и сперматозоиды помещают в специальный инкубатор в питательный раствор, где и проходит сам процесс оплодотворения. Иногда может применяться ICSI – введение сперматозоида непосредственно в цитоплазму созревшей яйцеклетки. Спустя 16-18 часов проводится оценка эффективности оплодотворения. Если результат успешен, переходят к следующему этапу.
- Перенос эмбрионов в матку пациентки. Для повышения вероятности успеха могут предварительно провести вспомогательный хэтчинг, то есть намеренное истончение оболочки эмбриона. Перенос оплодотворенных in vitro эмбрионов при ЭКО без труб не имеет особенностей, не вызывает трудностей и проводится стандартно под контролем УЗИ.
Спустя 10-14 дней после «подсадки» эмбриона проводят тест на определение количества ХГЧ в крови – хорионического гонадотропина человека, одного из гормонов, указывающих на произошедшее зачатие.
ЭКО – единственный метод, с помощью которого можно забеременеть без труб. Более того: современные технологии делают возможным материнство даже после онкологического заболевания. Если при выявлении злокачественной опухоли, до начала терапии, сдать на хранение яичниковую ткань, то в дальнейшем, на стадии ремиссии, этим материалом можно воспользоваться для зачатия.
Виды внематочной беременности
Если изменилась скорость сокращения фаллопиевых труб и движения в них ресничек, то зародыш будет продвигаться очень медленно и закрепится в маточной трубе. Эта беременность будет называться трубной. Если локализация будет ближе к широкой части маточной трубы, то исход будет более благоприятным.
В некоторых случаях яйцеклетка вообще не попадает в полость трубы и остаётся на яичнике (яичниковая беременность), либо же закрепляется на одном из органов брюшной полости (абдоминальная беременность). Абдоминальная беременность считается одной из самых опасных, поскольку достаточно трудно определить локализацию плодного яйца. Болевые ощущения в данном случае слабо выражены, но кровотечение в дальнейшем развивается серьёзное, что угрожает жизни женщины.
Порой зародыш двигается достаточно быстро, успевает пройти по маточным трубам и практически покидает матку. В последний момент он может закрепиться на шейке матки (шеечная беременность), что в дальнейшем может привести к её разрыву. Но данный вид считается более благоприятным по сравнению с яичниковой и абдоминальной беременностями. Эти три вида встречаются крайне редко. В большинстве случаев развивается именно трубная беременность.
Расшифровка данных
Расшифровкой результатов анализа в клинике «МедПросвет» занимаются квалифицированные врачи, которые при необходимости дают пациенту соответствующие рекомендации. В бланке анализа указан результат и референсные значения (положительно или отрицательно).
Рассматриваемое исследование основано на иммуноферментном анализе (ИФА) – методике, выявляющей в крови пациента специфические антитела (IgG, IgM) к конкретному возбудителю или его антигену. Положительный результат исследования не всегда означает наличие болезни. В подобной ситуации рекомендуется ряд дополнительных тестов для подтверждения/опровержения диагноза. Отрицательный результат (отсутствие антител) является нормой.
Сдать анализы крови на вирусы можно без предварительной записи ежедневно:
- пн.-сб.: 08:30—13:00 (первый забор), 13:00—17:00 (второй забор)
- вс.: 09:30—14:00.
Для получения результатов анализов по электронной почте необходимо оставить письменное согласие на отправку у администраторов медицинского центра.
Причины
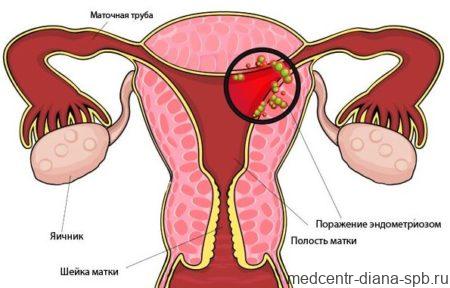
Увеличение количества случаев эктопической беременности связывают с ростом производства абортов, повышением числа воспалительных болезней женской репродуктивной сферы и генитального эндометриоза, применением внутриматочных спиралей, увеличением стрессов и эндокринных расстройств. На долю воспалительных заболеваний, послуживших причиной развития внематочной беременности, приходится 40-80%. У 2% пациенток, прошедших через процедуру ЭКО, диагностируют развитие данной патологии.
Все причины возникновения эктопической беременности условно делятся на 2 группы.
- факторы, нарушающие транспортную функцию яйцеводов (перистальтика, извитость и удлинение труб, сужение и непроходимость);
- нарушения развития плодного яйца.
Факторы риска
Условно предрасполагающие факторы можно разделить по степени уменьшения вероятности возникновения эктопической беременности на 3 группы:
Наиболее серьезные:
- воспалительные болезни внутренних половых органов (эндометрит, сальпингит, оофорит);
- непроходимость труб (спаечная, хирургическая стерилизация, опухоли матки и придатков, сдавливающие яйцеводы);
- внематочная беременность в прошлом;
- операции на яйцеводах;
- аномалии развития матки и труб (внутриматочная перегородка, двурогая матка, генитальный инфантилизм).
Менее серьезные:
- вредные привычки;
- возраст (чем старше женщина, тем выше риск развития патологии);
- беспорядочная половая жизнь;
- оперативное вмешательство на органах живота;
- эндометриоз;
- гормональные расстройства;
- стимуляция овуляции;
- скрытые половые инфекции;
- ношение ВМС;
- прием оральных гестагенсодержащих контрацептивов (мини-пили, экстренная контрацепция).
3. Вероятные:
- перенесенные аборты;
- хромосомные аномалии в яйцеклетке;
- плохое качество спермы;
- кесарево сечение в прошлом;
- гиподинамия;
- стрессы, психические травмы.
Первый пренатальный скрининг
Скрининг первого триместра включает проведение биохимического анализа крови матери на синдром Дауна, а также ультразвукового исследования. Тест выполняют с 11-й по 14-ю акушерскую неделю. Скрининг первого триместра состоит из 2 этапов:
- УЗИ плода для определения возможных патологий. Во время ультразвукового обследования врач измеряет размеры верхней челюсти, носовой косточки, воротникового пространства. Также оценивают скорость сердечных сокращений, эхоструктуру кишечника, особенности кровотока в венозном протоке. Несоответствие показателей нормам может быть первыми признаками синдрома Дауна при беременности.
- Биохимический скрининг крови матери. Исследование крови на синдром Дауна при беременности подразумевает определение уровня специфического плацентарного белка PАPP-А, а также одной из фракций хорионического гонадотропина (Бета-ХГ).
Для повышения точности результатов рекомендовано проходить обе части обследования в один день, так как при определении риска учитываются показатели воротникового пространства плода, зафиксированные при УЗИ.
Анализ полученных данных не дает точного ответа на вопрос «Есть ли синдром Дауна у плода?», только степень риска патологии. Тест нельзя считать основанием для постановки диагноза. При высоком риске женщинам рекомендуют наблюдение в генетическом центре и прохождение более точные инвазивные диагностические процедуры (биопсию хориона, амниоцентез).
В медицинском центре «МедПросвет» УЗИ диагностику плода проводят по предварительной записи. Сдать кровь для скрининга можно в любой день, без оформления записи. Чтобы повысить точность теста, акушеры-гинекологи рекомендуют планировать сдачу крови на день проведения УЗИ.
Рекомендации по использованию INEXSCREEN
Для получения точного результата при использовании теста INEXSCREEN нужно следовать некоторым правилам:
- Активировать тест следует сразу после открытия упаковки.
- Мочу рекомендуется применять, как только она получена, иначе результаты будут неверными. Гормон ХГЧ при контакте с воздухом окисляется и переходит в другую форму, а это влияет на конечный ответ.
- Инструкцию по использованию необходимо изучить и опираться на полученные данные после результата.
В любом случае если имеются опасные симптомы — режущие боли внизу живота или кровянистые выделения — необходимо обратиться к врачу.
Тест на беременность до задержки менструации достоверность
Зачем будущим папам и мамам как можно раньше и с максимально высокой достоверностью знать о возможном наступлении беременности? Чем раньше будет диагностирована беременность, тем быстрее будет принято решение о будущем плода и возможности сохранения беременности. Ведь, даже если принято решения не сохранять беременность, на более ранних сроках возможно применение самых щадящих методов ее прерывания с целью избегания порой опасных инвазивных (травматичных, грозящих бесплодием и воспалительными процессами и пр.) методов.
Если же решено беременность вынашивать, то практически у каждой женщины появляется необходимость в том, чтобы срочно изменить образ жизни с целью обеспечения минимального риска для плода. Женщина должна немедленно, прямо на раннем сроке беременности, если не было возможности сделать это заранее, прекратить курить, употреблять алкоголь, питаться продуктами химического происхождения, больше спать, меньше переутомляться, больше бывать на свежем воздухе, витаминизировать свою пищу и приступить к приему специализированных для беременных женщин поливитаминно-минеральных комплексов.
Помимо этого, вся семья, в которой должен будет родиться ребенок, должна скорректировать свои планы на ближайшие несколько лет. Чем раньше начнется этот процесс, тем более успешным и менее болезненным он будет. Ведь женщина некоторое время окажется нетрудоспособной. Возможно, есть смысл поехать отдыхать до родов, так как после рождения ребенка в течение длительного срока эта возможность будет ограничена. Конечно, и финансовые вопросы также потребуют определенной коррекции.
В результате по-настоящему ранняя диагностика беременности приобретает характер бесценной. Однако при этом она является совершенно доступной благодаря тестам на беременность до задержки менструации. К тому же эти тесты легко применять в домашних условиях.
У некоторых женщин возникает впечатление, что если пойти в лабораторию, посидеть в очереди, сдать там анализы, потом еще раз прийти за результатами, то такая диагностика будет очень точной и достоверной. На самом деле чувствительность теста на беременность до задержки менструации на уровне 10 мМЕ/мл позволяет с достоверностью до 99,9% определить беременность на максимально раннем сроке (7-й день после зачатия).
Это связано с тем, что к моменту начала ожидаемых месячных (т.е. к первому дню их задержки в случае беременности) уровень хорионического гонадотропина в крови обычно превышает 100 мМЕ/мл. В моче уровень гормона в 2 раза меньше, то есть составляет около 50 мМЕ/мл. Если чувствительность теста составляет 10-20 мМЕ/мл, то он может определить беременность намного раньше, чем возникает задержка менструации.
Еще одно важно преимущества теста на беременность – быстрота получения результата (2-15 минут), простота и безопасность в использовании, отсутствие необходимости в специальных условиях хранения (достаточно хранения при комнатной температуре) и высокая точность. К тому же, высокочувствительные тесты можно использовать в любое время суток, необязательно для этого собирать утреннюю порцию мочи. Разнообразие форм тестов на беременность до задержки менструаций также позволило женщине выбрать именно ту, которая наиболее удобна, понятна и проста для нее
Разнообразие форм тестов на беременность до задержки менструаций также позволило женщине выбрать именно ту, которая наиболее удобна, понятна и проста для нее.
Все они обладают высокой чувствительностью, просты в использовании, позволяют определить беременность в самые ранние сроки с 99,9% вероятности.
Принцип действия тестов на беременность основан на определении хорионического гонадотропина человека (ХГЧ) — особого гормона, который образуется при беременности.
ББ-тест – это французский тест для определения беременности с высокой степенью чувствительности — определяет ХГЧ в моче при его концентрации от 10 МОл, что позволяет определить беременность уже за несколько дней до предполагаемой менструации. Для самого точного результата рекомендуется брать утреннюю порцию мочи, и четко придерживаться инструкции: опускать до указанной красной линии, не глубже, и дожидаться результата 5 минут, положив тест-полоску горизонтально.
— А почему возникает непроходимость маточных труб? В чем причина?
Причин много. Чаще всего, непроходимость маточных труб связана с воспалительными процессами. К ним приводят аборты, заболевания, передающиеся половым путем.
Гинекологи со мной согласятся, когда мы убеждаем женщину не делать аборт, подумать о будущем своей семьи, о планировании ребенка, нас не слушают, а потом уже поздно: функция труб нарушена, на маточных трубах рубцы. То же самое касается и инфекционных заболеваний.
Не зря мы просим женщин вести себе за правило посещать гинеколога хотя бы раз в полгода. Иногда воспалительный процесс проходит настолько незаметно, что пациентка ничего не чувствует. К примеру, бессимптомно протекает хламидиоз. Пока суть да дело. а микробы уже заполнили маточные трубы, развиваются. Организм, конечно, борется. Но, спустя несколько лет, когда женщины задумывается о планировании ребенка, выясняется «скрытые инфекции» уже оставили свой след в виде непроходимых маточных труб, рубцов. Если бы женщина взяла себе за правило регулярно посещать гинеколога, ущерб, нанесенный организму, можно было бы минимизировать.
Оперативные вмешательства на органах малого таза тоже могут стать причиной непроходимости маточных труб – удаление трубы после внематочной беременности, миомы матки, удаление кист яичников (но это мы можем помочь и предложить альтернативный вариант), даже кесарево сечение и аппендицит.
Непроходимость маточных труб — в чем причина:
-
инфекции передаваемые половым путём (хламидиоз, уреаплазмоз, микоплазмоз, генетальный герпес, вирус папилломы человека, сифилис, гонорея, трихомониаз)
-
полипы матки
-
механические повреждения слизистой матки и маточных труб (при абортах, операциях на маточных трубах)
-
воспаление соседних органов
-
сдавливание трубы извне
-
функциональные расстройства
-
хирургическая перевязка маточных труб
- врожденные дефекты
— Зависит ли непроходимость маточных труб от возраста?
Конечно, нет. У нас есть пациентки, которым в детстве вырезали аппендицит, в 12 лет вместе с трубами, есть те, у которых в 20 лет убрали кисту, есть те, у кого трубы непроходимыми стали после одного аборта, а есть у кого только после 5-6 абортов. Непроходимость маточных труб не зависит от возраста, скорее от образа жизни. Не даром гласит народная мудрость: «Блюсти себя надо смолоду».
— А что делать? Есть симптомы, можно выяснить это заболевание самостоятельно?
Непроходимость маточных труб может проявляться:
-
бесплодием,
-
синдромом тазовых болей
-
альгоменореей (болезненные менструации)
-
белями или
- развитием внематочной беременности
Непроходимость маточных труб выявляют, когда пациенты обращаются за помощью к врачу-репродуктологу и проходят обследование на бесплодие, либо устанавливается внематочная беременность. Диагностировать заболевание можно разными способами – с помощью УЗИ, рентгена или лапароскопии. В МЦРМ «Меркурий» мы выбрали самую щадящую и безболезненную процедуру ЭГСС.
Непроходимость маточных труб, как лечить
-
при функциональных нарушениях прибегают к консервативному лечению, в процессе которого снимается нервное напряжение и восстанавливается гормональный фон
-
частичная непроходимость может быть вылечена операцией лапароскопией
- при полной непроходимости маточных труб единственным эффективным способом познать радость материнства-является экстракорпоральное оплодотворение (ЭКО)
— Посоветуйте, есть ли простые правила для того, чтобы избежать непроходимости маточных труб?
-
Для того, чтобы избежать неприятностей, лучше обязательно после лечения воспаления и инфекций пройти обследование на проходимость маточных труб.
-
Прерывание беременности и гинекологические операции следует делать только при отсутствии какого-либо воспалительного процесса половых органов.
-
При отсутствии постоянного полового партнера методом выбора контрацепции являются презервативы, так как они защищают не только от нежелательной беременности, но и от инфекций.
-
Количество абортов должно быть сведено к минимуму, в крайнем случае, лучше вовремя использовать экстренную контрацепцию.
-
Раз в полгода приходите на прием к гинекологу.
Прописная истина гласит «Лучше предотвратить. Чем лечить!» . Будьте здоровы!
Непроходимые трубы в Тюмени, Ишиме, Тобольске, Сургуте, Нижневартовске, Надыме, Увате, Ханты-Мансийске, Нефтеюганске, Салехарде
Как подтвердить
В зависимости от того, на каком этапе развития находится внематочная беременность, определяют методы диагностики. Один из простых и доступных методов — ультразвуковое исследование. Только при обнаружении развивающегося эмбриона вне полости матки можно достоверно говорить о внематочной беременности. Все остальные УЗИ-признаки — косвенные. Установить диагноз только на основании их нельзя.
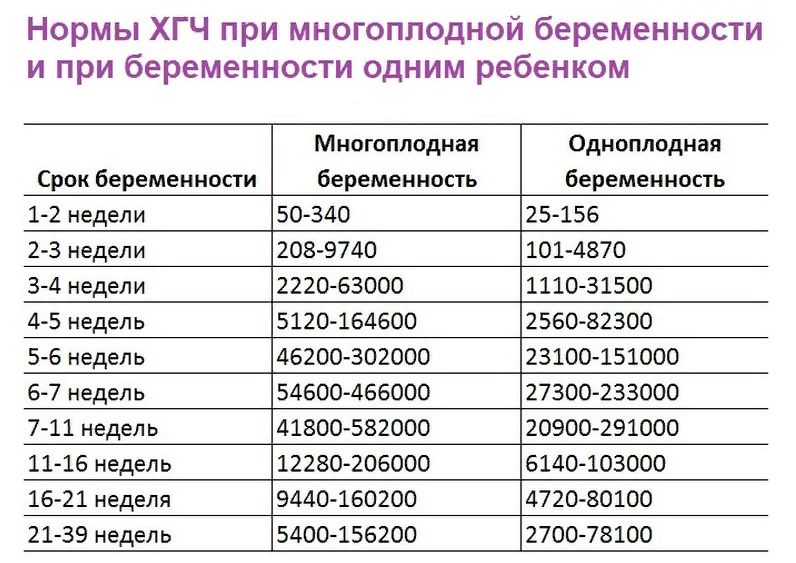
Дополнительно для диагностики определяют уровень ХГЧ. При значении выше 1500 мМЕ/мл плодное яйцо должно быть в матке. Если при таком ХГЧ по УЗИ в полости матки нет плодного яйца, высок риск внематочной беременности. Если ХГЧ меньше 1500 мМЕ/мл и плодного яйца нет в матке, необходимо наблюдение в динамике.
Девушки с подозрением на внематочную беременность должны быть под круглосуточным наблюдением врачей. Состояние может резко ухудшиться в любой момент в случае начала внутрибрюшного кровотечения.
Что это за анализ крови на реакцию Вассермана (RW)?
 Реакция Вассермана в своем первозданном виде сравнительно редко используется в реальной клинической практике, что обусловлено наличием более точных современных вариаций этого обследования. Однако пациенты могут легко заметить, что во всех бланках по-прежнему фигурирует термин «RW». Такое название остается в качестве своеобразной дани традиции. На самом деле в практике используются уже более усовершенствованные и высокоточные методики по типу РМП, RPR и тому подобное.
Реакция Вассермана в своем первозданном виде сравнительно редко используется в реальной клинической практике, что обусловлено наличием более точных современных вариаций этого обследования. Однако пациенты могут легко заметить, что во всех бланках по-прежнему фигурирует термин «RW». Такое название остается в качестве своеобразной дани традиции. На самом деле в практике используются уже более усовершенствованные и высокоточные методики по типу РМП, RPR и тому подобное.
Что показывает реакция Вассермана? Суть данного лабораторного теста заключается в возможности определения в крови пациента специфических белков (антител) к возбудителю заболевания — бледной трепонеме (Treponema pallidum).
Как проверяют оригинальную реакцию Вассермана? В исследуемый образец биологической жидкости добавляется искусственно синтезированный аналог возбудителя, который добывается из тканей бычьего сердца. Предполагается, что если в крови больного присутствует антитела к трепонеме (иммуноглобулины, которые вырабатываются в организме для борьбы с инфекцией), тогда они формируют осадок.
Реакция Вассермана — скрининговый тест. Благодаря низкой стоимости и простоте выполнения он может применяться для массового обследования населения. Но для установления окончательного результата показаны более специфичные исследования.
Как отличить внематочную беременность от обычной
Есть несколько признаков, которые косвенно могут указывать на то, что беременность внематочная:
- Боль в нижней части живота. Порой и при физиологической беременности могут появляться тянущие ощущения, но в данном случае они могут быть в области прикрепления зародыша. Если боль локализуется справа или слева, это тревожный признак, особенно если она возникает в момент движения.
- Болезненные ощущения могут отдавать в другие области. При прогрессирующей беременности они распространяются в область прямой кишки, на поясницу, в область крестца.
- Могут появляться выделения, несколько отличные от менструальных. Они либо мажущие, либо, наоборот, водянистые. Ещё одно отличие заключается в том, что эти выделения не слишком обильные, но длительные.
В том случае, когда происходит разрыв трубы, симптомы становятся более яркими. Боль в даном случае становится острой и настолько сильной, что может развиться болевой шок. Появляются кровянистые выделения, но они тоже могут быть необильными, поскольку основное кровотечение — внутреннее.
Когда объём крови в сосудах значительно снижается вследствие её потери, появляются характерные для этого признаки:
- Резко снижается артериальное давление.
- Появляются тошнота и рвота.
- В тяжёлом случае женщина может несколько раз потерять сознание.
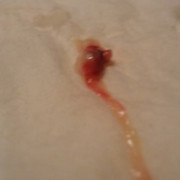
Что такое внематочная беременность? Симптомы и признаки это состояния. Что происходит?
Внематочная беременность имеет патологический характер, из-за «неправильности» процесса, а если быть точнее, — «непопадания» оплодотворенного яйца в область матки. В силу определенных причин, после оплодотворения яйцеклетка прикрепляется вне полости матки, где и начинается ее непродолжительное развитие.
В зависимости от места, где закрепляется плодное яйцо, внематочную беременность подразделяют на:
- трубную (прикрепилась на фаллопиевой трубе);
- яичниковую (прикрепилась на яичнике);
- брюшную (закрепилась набрюшной полости);
- внематочную беременность, которая развивается в рудиментарном роге матки (случается редко).
Очередность в данном перечне типов соответствует той частоте, с какой происходят случаи патологий. Кроме этого в практике медицины встречается и еще один чрезвычайно редкий (к счастью) вид внематочной беременности, который называют гетероскопической беременностью. В данной ситуации речь идет о нормальной и маточной, и одновременно о внематочной беременностях. В данном случае у женщины овуляция произошла сразу с двумя яйцеклетками за один месячный период, и сразу две оплодотворились. Однако одно из плодных яиц прикрепилось, как и положено, в матке, а второе – в неправильном для него месте, яичнике, трубе или каком-то другом.
Если не определить вовремя внематочную беременность по признакам, последствия ее могут быть чрезвычайно серьезными – от полного бесплодия, до гибели женщины. Хотя эмбрион обычно замирает при внематочной беременности, дальнейшее его развитие все же не исключено. А поскольку для вынашивания плода маточная труба совершенно не предназначена и не способна растягиваться вместе с ростом эмбриона, в определенный момент случается ее разрыв. В такой ситуации обязательно должна быть произведена экстренная госпитализация и срочное хирургическое вмешательство.
При своевременном выявлении патологии плодное яйцо может быть удалено, в том числе не хирургическим путем, при этом сохранив возможность женщины к наступлению беременности и нормальному вынашиванию малыша в последующем.
Причины
В норме оплодотворение (слияние яйцеклетки женщины и сперматозоида мужчины) происходит в маточной трубе. Сразу после слияние образовавшееся плодное яйцо за счет поступательного сокращения маточных труб продвигается в полость матки. Здесь оно фиксируется к стенке (происходит имплантация) и дальше развивается.
Если плодное яйцо по каким-то причинам остается в маточной трубе или выталкивается в обратную сторону, в брюшную полость, и крепится к яичникам и другим внутренним органам, возникает внематочная беременность. Ее опасность в развитии внутреннего кровотечения. Происходит это за счет того, что плодное яйцо по мере своего роста может травмировать окружающие ткани. В итоге происходит разрыв маточной трубы, угла тела матки (если эктопическая беременность расположена в дополнительном роге). Несвоевременное оказание медицинской помощи может стоить жизни женщины.
Группа риска
Внематочная беременность чаще развивается у женщин, которые:
- перенесли операции на органах малого таза и брюшной полости (удаление аппендицита, кист яичников и пр.);
- перенесли воспалительные заболевания половых органов (аднекситы, хламидиоз, гонорею и пр.);
- имеют аномальное строение половых органов (двурогую матку, неполную перегородку в матке и пр.);
- страдают от гормональных нарушений.
Причины развития внематочной беременности до конца не изучены. Иногда она возникает у девушек, которые не имеют никаких провоцирующих факторов для аномального прикрепления плодного яйца.
Какие признаки указывают на непроходимость маточных труб
Патология может никак не проявлять себя на протяжении многих лет и даже десятилетий. Зачастую встречается именно скрытое течение этого заболевания. Если в анамнезе присутствуют инфекционные или неинфекционные воспалительные процессы органов репродуктивной системы у женщины, то отмечаются следующие симптомы непроходимости маточных труб:
- болезненные ощущения в нижних отделах живота;
- патологические изменения во влагалищных выделениях (изменение цвета, запаха);
- болезненные менструации;
- интенсивнаяи значительная потеря веса (при опухолевых процессах).
Все эти признаки являются косвенными, и для постановки достоверного диагноза и определения причинытребуются дополнительные исследования.
Жалоба пациенток на невозможность забеременеть наиболее характерна и распространена при этой патологии и является ориентиром для появления подозрений у гинеколога на трубную непроходимость.
Почему развивается патология?
Непроходимость маточных труб – этополиэтиологическое заболевание, т.е. существует множество причин и предрасполагающих факторов, способствующих его возникновению.
Статистика практической гинекологии сообщает, что самым распространенным фактором нарушения проходимости является образование спаек в полости малого таза и/или в просвете самих фаллопиевых труб.
Спайки развиваются по многим причинам:
- после перенесенных инфекционных и/или воспалительных болезней органов репродуктивной системы женщины (сальпингит, оофорит и др.);
- после оперативных вмешательств в полости малого таза, на внутренних половых органах;
- хронические воспалительные болезни матки, маточных труб;
- врожденные пороки формирования и аномального строения органов репродуктивной системы и малого таза.
Также объемные опухоли фаллопиевых труб, яичников, матки или других близлежащих органов могут способствовать сдавлению и нарушению проходимости труб.
Виды заболевания
Существует множество видов трубной непроходимости. Эту патологию классифицируют в зависимости от:
Стороны поражения:
- одностороннее (слева или справа);
- двустороннее.
Уровня обтурирования просвета в:
- интрамуральном участке;
- перешейке;
- извилистой части;
- областиворонки.
Степени закрытия просвета:
- частичная непроходимость маточных труб;
- полная непроходимость маточных труб.
Причины непроходимости маточных труб:
- анатомическая непроходимость (из-за механического перекрытия просвета: при отеке слизистого слоя, сдавлении опухолью, вследствие роста и увеличения объема полипа и т.д.);
- функциональная непроходимость (не наблюдается структурных изменений со стороны труб).
Чем грозит и на что влияет непроходимость маточных труб
Прогноз этого заболевания напрямую зависит от его причины. При воспалительных процессах состояние будет постепенно ухудшаться, нарастать болезненный синдром и другие проявления.
При опухолевом процессе все обстоит гораздо серьезнее. Неконтролируемый рост опухоли, перерождение новообразования из доброкачественного в злокачественное зачастую ведет к летальному исходу.
При отсутствии лечения трубной непроходимости с большой вероятностью оплодотворение и дальнейшая беременность станут невозможны.
Диагностика непроходимости маточных труб
Диагностические мероприятия включают:
- рентгенологическое исследование органов малого таза с контрастом;
- УЗИ (наиболее распространенное обследование, на котором видно состояние маточных труб и их непроходимость);
- Эндоскопическое обследование (наиболее информативное и показательное). Это может быть:
- Гистероскопия — введение специального аппарата с камерой в полость матки с дальнейшим ее продвижением к яйцеводам.
- Лапароскопия при непроходимости маточных труб— введение эндоскопа (камеры) в полость таза.
Все эти способы дают наглядное представление о состоянии репродуктивных органов женщины, в частности маточных труб. Позволяют не только определить наличие непроходимости, но и выявить причину развития патологии.
После получения необходимых данных специалист проводит анализ на проходимость маточных труб. При подтвержденном диагнозе подбирается индивидуальное лечение.
Диагностика при внематочной беременности
На ранних сроках определить патологию в развитии плода помогут различные анализы. Кроме того, процедура УЗИ показывает внематочную беременность. Определить недуг на ультразвуковом обследовании на первых неделях будет сложно, но уже после пятой недели УЗИ определяет внематочную беременность.
К сожалению, не всегда УЗИ при внематочной беременности является эффективным способом диагностирования патологического развития плода. Как правило, внутри матки образуется ложная имитация плодового яйца. Такое яйцо пустое, и оно появляется из-за деформации полости матки в ходе беременности. По сути, это просто скопление жидкости в матке, которое сконцентрировано в одном определенном месте. В некоторых случаях врач может заметить даже сам плод, который находится внутри несвойственно расширенной трубы. Естественно, на УЗИ будут видны осложнения, если такие уже начали развиваться (разрывы труб, которые сопровождаются обильными внешними и внутренними кровотечениями).
Откуда берется внематочная беременность, как часто это происходит, прогноз?
Оплодотворение в норме происходит в ампулярном отделе фаллопиевой трубы, а затем зигота продвигается к матке, где имплантируется в слой эндометрия. Но по разным причинам оплодотворённая яйцеклетка может не достигать полости матки и прикрепляется в месте, не предназначенном для развития плода.

В этом случае говорят о внематочной беременности, которая диагностируется в 1,5-2% случаев всех беременностей в мире. Из них в 97% плодное яйцо фиксируется внутри придатков, в 0,7% прикрепляется к шейке матки, 0,5% — к яичнику, 1% — к широкой связке матки, в остальных случаях имплантируется в брюшной полости.
Закрепление эмбриона вне матки опасно тем, что эти органы не предназначены для вынашивания растущего плода, им просто не выдержать такой нагрузки — со временем они лопаются. А эмбрион не может полноценно развиваться, потому что не формируется обмен веществ с матерью. Такую беременность не сохранить — вынашивание не длится более 5-6 недель.
Результатом становится:
- Самопроизвольный выкидыш;
- Операция по удалению органа или его части;
- Самостоятельный разрыв органа;
- Гибель беременной.
Причины
Причины возникновения синдрома Дауна при беременности на данный момент не установлены. Ученым не удалось выявить связь между развитием заболевания и образом жизни, наличием вредных привычек или уровнем образования у родителей. Показатели риска синдрома Дауна при беременности повышаются, если:
- возраст матери больше 35 лет или отца больше 40;
- зачатие произошло в близкородственном браке;
- один из родителей имеет синдром Дауна.
Исследования в Индии указывают на связь вероятности рождения ребенка с хромосомной аномалией с возрастом бабушки по материнской линии. Чем она старше, тем выше риск.
Советы гинеколога: на какие симптомы нужно обратить особенное внимание
Каждой женщине, ведущей половую жизнь, независимо от того, предохраняется она или нет, нужно внимательно следить за менструальным циклом. Но статистика показывает, что более половины женщин на осмотре у гинеколога не может вспомнить дня начала последних месячных. Пользуйтесь обычным календарем, отмечая дни цикла.
Также должны насторожить тянущие боли внизу живота и схваткообразное напряжение мышц. Измерьте температуру тела. При ректальном измерении через анус температура такая же, как и при беременности – 37 град. Общая температура также увеличится выше 37 град. С. При этом наблюдается токсикоз по утрам, головокружение..
Молочные железы увеличиваются и становятся более яркой окраски. Грудь набухает и приподнимается, при надавливании немного болит.