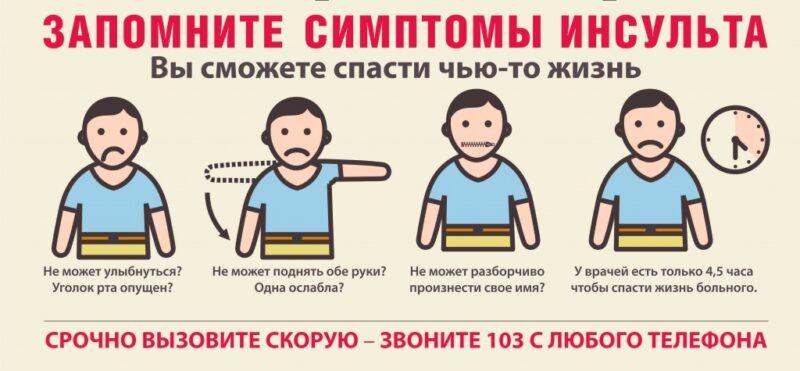
Признаки клинической смерти
Содержание:
Основные этапы и способы первой помощи
Перед тем как принять меры по оказанию первой помощи, надо быть уверенным в наступлении состояния временной смерти. Если все нижеперечисленные симптомы присутствуют, необходимо переходить к оказанию экстренной помощи. Следует убедиться в следующем:
- у пострадавшего отсутствует сознание;
- грудная клетка не совершает движений вдоха-выдоха;
- пульса нет, зрачки на свет не реагируют.
При наличии симптоматики клинической смерти, необходимо вызвать реанимационную бригаду скорой помощи. До приезда медиков, надо максимально поддерживать жизненные функции потерпевшего. Для этого следует нанести прекардиальный удар кулаком по груди в область сердца. Процедуру можно повторить 2-3 раза. Если состояние пострадавшего остается неизменным, тогда надо переходить к искусственной вентиляции легких (ИВЛ) и сердечно-легочной реанимации (СЛР).
СЛР делятся на два этапа: базовый и специализированный. Первый выполняется человеком, который находится рядом с пострадавшим. Второй – обученными медицинскими работниками на месте или в стационаре. Алгоритм действий выполнения первого этапа следующий:
- Уложить пострадавшего на ровную, твердую поверхность.
- Положить руку ему на лоб, слегка запрокинув голову. При этом подбородок выдвинется вперед.
- Одной рукой зажать пострадавшему нос, второй – вытянуть язык, попробовать задуть воздух рот в рот. Частота – около 12 вдыханий в минуту.
- Перейти к непрямому массажу сердца.
Для этого выступом ладони одной руки, надо надавить на область нижней трети грудины, а вторую руку положить сверху первой. Вдавливание грудной стенки производится на глубину 3-5 см, при этом частота не должна превышать 100 сокращений за минуту. Надавливание выполняется без сгибания локтей, т.е. прямое положение плеч над ладонями. Нельзя одновременно вдувать и сдавливать грудную клетку. Надо следить за тем, чтобы нос был плотно зажат, иначе легкие не получат необходимого количества кислорода. Если вдувание производится быстро, воздух попадет в желудок, провоцируя рвоту.
Терминальное состояние включает 4 периода:
- предагонию;
- терминальную паузу;
- агонию;
- клиническую смерть.
Предагония. Систолическое артериальное давление снижается до 60 мм Hg и ниже. Наблюдается тахикардия, сменяющаяся брадикардией. Дыхание глубокое и частое, затем редкое и поверхностное. Могут наблюдаться патологические типы дыхания (Чейн – Стокса, Биота, Куссмауля). Сознание спутанное, заторможенное, возможно возбуждение, судороги. Олигоанурия. Кожные покровы и видимые слизистые серого оттенка (бледные с цианотичным оттенком). Длительность периода – от нескольких минут до суток.
Терминальная пауза. Пауза в дыхании, обычно сопровождающаяся замедлением пульса, вплоть до его полной остановки. Длительность – от нескольких секунд до 5 минут.
Агония. Артериальное давление не определяется, пульс прощупывается только на сонных артериях, аритмии, брадикардия. Брадипноэ. Сознание отсутствует. Длительность агонии – от нескольких минут до 6 часов.
Клиническая смерть. Характеризуется остановкой дыхания и кровообращения. Это обратимая стадия умирания. Продолжительность клинической смерти от нескольких секунд до 5 минут. Продолжительность зависит от длительности предшествующих периодов терминального состояния: чем длительнее они были, тем короче период клинической смерти. На продолжительность клинической смерти влияет предшествующий прием препаратов, угнетающих ЦНС, а также температура окружающей среды.
Диагноз клинической смерти базируется на сочетании трех признаков:
- отсутствие дыхания (апноэ);
- отсутствие кровообращения;
- отсутствие сознания (кома).
Диагностика
Первичное обследование пациента предполагает анализ анамнестической информации (времени начала заболевания, наличия предрасполагающих факторов), выявление объективных признаков. Но с учетом полиморфизма причин судорог лишь по клиническим данным установить верный диагноз не представляется возможным. Поэтому пациенту рекомендуют пройти комплексное обследование:
- Томографию . Для выявления ишемически-геморрагических, воспалительных очагов предпочтительнее делать МРТ мозга. КТ головы хорошо визуализирует опухоли, повреждения и аномалии костей черепа, расширение желудочковой системы. Сосудистые дефекты – мальформации, тромботическую окклюзию, аневризмы – диагностируют при помощи неинвазивной КТ- или МР-ангиографии церебральных артерий.
- Электроэнцефалографию . Исследование биопотенциалов головного мозга дает возможность выявить патологическую активность в виде локальных или генерализованных разрядов (пики, острые волны, комплексы «спайк-волна»). Нарушения оценивают при выполнении провокационных проб – фотостимуляции, гипервентиляции. Для лучшего документирования пароксизмов рекомендуют проводить видео-ЭЭГ-регистрацию с миографией.
- Лабораторные анализы . Причины некоторых судорог устанавливаются на основании анализа крови с определением биохимических показателей (электролитов, глюкозы, почечных, печеночных проб), токсикологического исследования. Подозрение на инфекционную этиологию эпилептиформных пароксизмов требует выполнения серологических тестов (ИФА, РИФ), молекулярно-генетического анализа (ПЦР). Часто проводят клинический и бактериологический анализ ликвора.
Для исключения вероятной кардиальной патологии делают ЭКГ, при токсикозах беременности назначают общий анализ мочи, структурную патологию почек и печени выявляют по результатам УЗИ. Диагностика судорожного синдрома осуществляется врачом-неврологом, но исходя из предполагаемых этиологических факторов, могут привлекаться специалисты смежного профиля. Необходимо дифференцировать первичные и симптоматические эпилептические приступы, отличать их от других пароксизмальных состояний – синкопе, мигрени, тремора и пр.
Первая помощь при судорогах
Стадия 1 – Оторопь. Длительность: около недели
Приблизительно неделю с момента получения известия о смерти человек пребывает в каком-то отупении, тумане. Он совершает действия, назначения которых не может себе до конца уяснить. Периоды застоя сменяются гиперактивностью. Словно человек пытается не думать о том, что случилось. Нередко в разговоре он может отзываться о самом себе в третьем лице, как бы деперсонализируя свою личность.
В серьёзных случаях скорбящий может попытаться «уйти» вслед за умершим – включить газ, наглотаться таблеток снотворного. Если вы знаете, что ваш близкий восприимчивая личность, то постарайтесь не оставлять его наедине с собой, со своими мыслями. Чаще говорите с ним обращаясь по имени, провоцируйте на самый простейший разговор. Физиологически человек может чувствовать озноб и списывать это на «присутствие духа умершего». Просто начните растирать ему конечности, приготовьте горячий напиток. Вполне естественны на этой стадии слёзы – он станут своего рода болеутоляющим.
Классификация
По механизму образования судороги относятся к быстрым гиперкинезам, в структуре которых преобладает фазный компонент. Они подразделяются на эпилептические и неэпилептические, первичные (идиопатические) и симптоматические (вторичные). По характеру преимущественного вовлечения скелетной мускулатуры существует несколько видов судорожных сокращений:
- Тонические . Резкое и длительное (до нескольких десятков секунд) напряжение мышц, вызванное поступлением нервного импульса большой продолжительности. Ведет к «застыванию» конечностей или тела в вынужденном положении.
- Клонические . Мышечные спазмы носят кратковременный и нерегулярный характер с быстрым чередованием периодов сокращения и расслабления. Оказывают локомоторный эффект, сопровождаясь двигательными актами.
- Смешанные . Судорожные приступы, характеризующиеся сменой тонического компонента клоническим или наоборот, называются смешанными. В большинстве случаев они носят генерализованный (распространенный) характер.
Тонические спазмы лежат в основе атетоза, разновидностью клонических являются миоклонии – внезапные и резкие (длительностью до секунды) сокращения мышц-сгибателей. Исходя из группы затронутых мышц, судороги бывают сгибательными (флексорными), разгибательными (экстензорными), смешанными. Важным критерием, нашедшим место в клинической классификации, является распространенность судорог, что позволяет выделить два типа пароксизмов:
- Парциальные (фокальные) . Возникают по причине локальной активности, охватывающей группу двигательных нейронов. Сопровождаются сокращениями клонического или тонического характера. Бывают простыми (без утраты сознания), сложными, вторично-генерализованными.
- Генерализованные . Возбуждение сразу охватывает всю кору без наличия изолированного очага, поэтому в припадок вовлечены мышцы всего тела. Пароксизмы бывают клоническими, тоническими, тонико-клоническими. Также выделяют миоклонические, атонические приступы.
Отдельные состояния сочетают в себе признаки фокальных и генерализованных пароксизмов или же имеют неуточненный характер. В педиатрической практике выделяют афебрильные и фебрильные судороги, неонатальные, инфантильные пароксизмы. Международной классификацией для некоторых судорожных приступов учитывается прогноз (доброкачественные, тяжелые).
Первичные усилия при СЛР направлены на:
- компрессию груди;
- вдувание воздуха в легкие и вентиляцию;
- подготовку и введение лекарственных препаратов;
- установку и поддержание внутривенного доступа.
Протоколы и этапы сердечно-легочной реанимации (СЛР) В настоящее время согласно рекомендациям ERC выделяют алгоритмы базовых реанимационных мероприятий (BLS) для неспециалистов и спасателей и расширенных реанимационных мероприятий (ALS) для медицинских работников. После 8 лет у детей действуют взрослые протоколы.
- Реанимационные мероприятия немедленно начинает тот, кто первым оказался рядом с пострадавшим. Не следует тратить время на попытки поиска помощников, оставив умирающего без внимания. Сразу необходимо начать СЛР. Если реанимирующих двое, один из них начинает СЛР, а второй вызывает помощников и затем подключается к проведению СЛР.
- Реанимационные мероприятия оказывают на месте, где обнаружен пострадавший. Нельзя пытаться куда-либо его переносить.
- Массаж сердца проводят без предварительной дифференциальной диагностики механизмов прекращения кровообращения.
Для проведения СЛР используют реанимационный алфавит Петера Сафара. В этом комплексе выдержана последовательность действий реаниматолога, по их английскому названию обозначается соответствующими буквами.
A – Airway – обеспечение проходимости дыхательных путей.
B – Breathing – искусственная вентиляция легких (ИВЛ)
доступным способом, например при дыхании «рот в рот».
C – Circulation – обеспечение гемоциркуляции – непрямой массаж сердца.
D – Drugs – введение лекарственных средств. E – Electrocardiography – регистрация ЭКГ.
F – Fibrilation – проведение при необходимости
электрической дефибрилляции (кардиоверсия).
G – Gauging – оценка первичных результатов. H – Hypothermy – охлаждение головы.
I – Intensive care – проведение интенсивной терапии постреанимационных синдромов.
Элементарное поддержание жизни BLS (проводится немедицинским и медицинским персоналом).
Этап А (airwey) – обеспечение проходимости дыхательных путей.
Этап В (breathe) – искусственное дыхание. Этап С (circulacion) – наружный массаж сердца.
Согласно рекомендациям Европейского совета по сердечно-легочной реанимации наружный массаж сердца у взрослых предшествует ИВЛ и алгори трансформируется в «CAB».
Базовый комплекс реанимационных мероприятий (BLS)
Околосмертные переживания
В 1970-х годах американский врач, психолог Реймонд Моуди провёл исследование, которое показало, что большинство людей, перенесших клиническую смерть, испытывает сходные ощущения. Моуди перечислил их следующим образом:
- Слышатся звуки, похожие на жужжание, гудение.
- Возникает чувство умиротворения, отступает боль.
- Ощущается отстранённость, присутствует феномен выхода из собственного тела.
- Происходит путешествие через туннель.
- Возникает ощущение полёта, парения в небесах.
- Видятся другие люди. Часто это покойные родственники.
- Происходит встреча с духовным существом, от которого исходит яркий свет.
- Видятся картины прошедшей жизни.
- Возвращаться к жизни не хочется.
Чаще всего реанимированные испытывают от двух до шести перечисленных ощущений.
Клиническая смерть

Клиническая смерть это – обратимый, условно кратковременный период умирания, этап перехода от жизни к смерти. В этом периоде останавливается сердечная деятельность и функции дыхания, полностью исчезают все внешние признаки жизнеспособности.
В то время как гипоксия (кислородное голодание) не вызывает необратимые изменения в наиболее чувствительных к ее органов и систем.
Этот терминал государство период, за исключением редких случаев и казуистика, в среднем длится не более 3-4 минут, максимум 5-6 минут (при исходно низкой или нормальной температуре тела)
Признаки клинической смерти
– Потеря сознания
– Отсутствие пульса на магистральных сосудах
– Отсутствие дыхания
– На ЭКГ наличие желудочковых комплексов
Длительность клинической смерти
Определяется сроком, в течение которого верхние отделы мозга (подкорковое вещество и в частности кора) могут сохранить жизнеспособность в условиях отсутствия кислорода (гипоксии). Описывая характер клинической смерти, В.А. Неговский говорит о двух периодах.
- Первый период клинической смерти длится около 3-5 минут. Это время, в течение которого высшие отделы мозга остаются жизнеспособными в течение гипоксии (недостаток питания органов, в частности – мозга) под нормотермией (температура тела – 36,5 ° С). Вся мировая практика показывает, что сверх этого периода возрождение людей возможно, но приходит в результате декортикации (смерти коры головного мозга) или даже децеребрации (смерти всех отделов головного мозга).
- Но это может быть клиническая смерть, с которой врачу приходится сталкиваться при содействии или при особых обстоятельствах. Второй термин клиническая смерть может длиться в течение нескольких десятков минут, и реанимационные (методы восстановления) будет очень эффективными. Второй термин клинической смерти происходит, когда особые условия создаются, чтобы замедлить процесс дегенерации головного мозга при гипоксии (пониженным содержанием кислорода в крови) или аноксии.
Продолжительность клинической смерти увеличивает гипотермию (искусственное охлаждения тела), к поражению электрическим током, утопление.
В клинической практике это может быть достигнуто за счет физических эффектов (гипотермия головы, гипербарическая оксигенация – дыхание кислородом при повышенном давлении в специальной камере), использование фармакологических веществ, создающих анабиоз ( резкое снижение метаболизма ), гемосорбции (аппаратное очистка крови) , переливание свежей ( не консервированной ) крови и другие. Если реанимация не проводится или не увенчалась успехом происходит биологическая смерть, которая является необратимым прекращением физиологических процессов в клетках и тканях .
Алгоритм сердечно-легочной реанимации
В основе мероприятий, проводимых пациентам с остановкой кровообращения и дыхания, лежит концепция «цепочки выживания».
Она состоит из действий, последовательно выполняемых на месте происшествия, при транспортировке и в медицинском учреждении.
Самым важным и уязвимым звеном является первичный реанимационный комплекс, поскольку через несколько минут от момента остановки кровообращения развиваются необратимые изменения в головном мозге.
Оказание первой неотложной помощи
Продолжить ИВЛ , ОМС доступ в центральную вену альтернатива: внутрисердечное ввода или эндотрахеальную Адреналин 1% -1,0 ( эндотрахеально 2,0 )
альтернатива: эндокардиальная стимуляция Атропин 0,1 % -1,0 ( при брадикардии , допускается трижды , с интервалом 10 мин . , Общая доза не более 3 мл ) Гидрокарбонат натрия 4% 1 мг / кг ( только в / в) на каждые 10 мин . реанимации
эффекта нет тогда повторно: Адреналин 1% -1,0 ( эндотрахеально 2,0 )
альтернатива: эндокардиальная стимуляция
Послереанимационная поддержка
– ЭКГ
– мониторинг
– Вспомогательная аппаратная ИВЛ с 50 % -100 % кислородом
альтернатива: вспомогательная ИВЛ мешком ” Амбу ” альтернатива: интубация трахеи
– Надежный постоянную связь с центральной или периферийной веной
– Коррекция КЛБ ( гидрокарбонат натрия в / в 4 % 200,0 – 400,0 мл ) альтернатива: лактат натрия
– Преднизолон 90-120 мг в / в
– Фуросемид 2,0-4,0 мл в / в альтернатива: маннитол 200,0 в / в
– При возбуждении тиопентал натрия в / в до снятия судом , но не более 1 г альтернатива: сибазон 2,0 , допускается оксибутират натрия в / в
– Коррекция ритма сердца
– Коррекция АД ( при необходимости допамин в / в капельно )
– Патогенетическая терапия основного заболевания (причины клинической смерти) .
Записывать
Велма Томас из Западной Вирджинии, США, удерживает рекордные сроки восстановления после клинической смерти. В мае 2008 года у Томаса случилась остановка сердца в ее доме. Медики смогли установить слабый пульс после восьми минут СЛР. Ее сердце останавливалось дважды после того, как она была доставлена в больницу, и ей поместили систему жизнеобеспечения. Врачи попытались снизить температуру ее тела, чтобы предотвратить дополнительную травму головного мозга. Она была объявлена клинически мертвой через 17 часов после того, как врачи не смогли определить активность мозга. Ее сын Тим Томас заявил, что «ее кожа уже начала затвердевать, руки и пальцы ног сгибались, они уже были натянуты». Ее отключили от системы жизнеобеспечения, и готовились похороны. Однако через десять минут после отключения системы жизнеобеспечения она ожила и выздоровела. Скептически оценивает этот случай доктор Стивен Новелла, доктор медицинских наук, клинический невролог из Медицинской школы Йельского университета.
ВИДЫ СМЕРТИ
Естественная смерть наступает в старости от физиологического угасания метаболизма и прекращения функций организма.
Насильственная смерть является результатом несчастных случаев (травма, отравление), убийства и самоубийства.
Патологическая смерть, или смерть от болезней, возникает в результате несовместимых с жизнью изменений в организме:
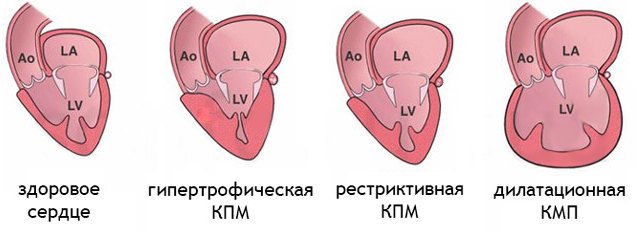
внезапная, или скоропостижная, смерть — вариант патологической смерти, наступающей неожиданно на фоне кажущегося здоровья при скрыто протекающих патологических процессах. Причиной внезапной смерти обычно являются инсульт, инфаркт миокарда, кардиомиопатии, массивное кровотечение из аорты при разрыве ее аневризмы и т. п.
Вопросами трансплантации органов и тканей занимается медицинская наука — трансплантология.
Биологическая смерть
Патологическая анатомия.
Биологическая смерть проявляется рядом признаков. К ним относятся охлаждение трупа, трупное высыхание, трупные гипостазы, трупные пятна, трупное окоченение, посмертный аутолиз и трупное разложение, гниение тканей и трупное разложение.
Охлаждение трупа до температуры окружающей среды начинается спустя некоторое время после остановки дыхания и кровообращения. Это происходит в связи с прекращением обмена веществ, образования энергии и тепла.
Трупное высыхание начинается в результате отдачи влаги в окружающую среду. При этом мутнеет роговица глаз, на коже появляются желто-бурые «пергаментные» пятна.
Трупные пятна развиваются в результате посмертного гемолиза эритроцитов: плазма крови, содержащая гемоглобин, выходит из вен и пропитывает ткани, после чего трупные гипостазы уже не исчезают при надавливании.
Трупное окоченение начинается через 2—6 ч после смерти. Оно появляется в мышцах лица и. постепенно распространяясь на мышцы туловища и нижних конечностей, через 24—32 ч захватывает всю мускулатуру. Мышцы становятся очень плотными, теряют растяжимость и эластичность. Скорость и характер трупного окоченения зависят от различных причин — температуры окружающей среды, характера болезни и состояния больных перед смертью. Так, у истощенных, ослабленных болезнью умерших, а также у маленьких детей трупное окоченение может быть выражено слабо. У недоношенных плодов трупное окоченение вообще не развивается. После смерти от некоторых инфекционных болезней (столбняк, холера) трупное окоченение развивается быстро и выражено очень резко. Через 2—3 сут трупное окоченение исчезает.
Посмертный аутолиз и трупное разложение развиваются в погибших тканях трупа. Эти изменения раньше возникают в органах, содержащих много протеолитических ферментов, — в печени, поджелудочной железе, желудке.
Гниение тканей обусловлено гнилостными процессами в результате разложения бактерий кишечника в тканях трупа. Они расплавляются, приобретают грязно-зеленую окраску и зловонный запах.
Трупное разложение характеризуется тем, что образующиеся в результате гниения газы пропитывают ткани трупа, накапливаются в полостях. Труп раздувается, иногда до огромных размеров.
Общие проявления биологической и клинической смерти
Как известно из вышесказанного, биологическая смерть характеризуется непоправимыми, некробиотическими изменениями в органах и тканях, и знаменует окончательное умирание организма, остановку всех физиологических процессов жизнедеятельности. Первыми структурами, которые страдают от гипооксигенации являются нейроны коры головного мозга.

Другие ткани могут сохранять жизнеспособность определенное время даже после умирания мозга: сердце, кожа, печень, почки. Однако, эта особенность применяется лишь трансплантологами, так как с момента смерти мозга человек уже считается мертвым.
Известны также случаи применения ИВЛ – искусственной вентиляции легких в надежде на успех реанимационных мероприятий. Но не стоит строить иллюзий – после смерти мозга человек, пусть даже и на искусственной вентиляции легких, с наличием жизненных показателей гемодинамики, все равно считается живым трупом и шансов на оживление здесь, увы, нет.
Среди ранних признаков выделяют:
- Симптом льдинки: помутнение и высыхание роговицы глаза
- Симптом глаза кошки: при сдавлении глазного яблока в латеральных отделах его макулярный аппарат – зрачок образует узкую щель в вертикальном направлении, похожую на зрачок кота
Среди поздних признаков выделяют:
- Появление трупных пятен на теле
- Трупное окоченение
- Трупное охлаждение
- Высыхание слизистых оболочек и кожи
- Постепенное разложение (аутолиз)
Критерии эффективности массажа сердца:
- Изменение цвета кожи: она становится менее бледной, серой, цианотичной.
- Сужение зрачков (если они были расширены) с появлением реакции на свет.
- Появление пульсового толчка на сонной и бедренной артериях, иногда на лучевой артерии.
- Определение артериального давления на уровне 60–70 мм рт. ст. при измерении на плече.
- Иногда появление самостоятельных дыхательных движений.
При наличии признаков восстановления кровообращения, но при отсутствии тенденции к сохранению самостоятельной сердечной деятельности массаж сердца проводят либо до достижения необходимого эффекта (восстановление эффективного кровотока), либо до стойкого исчезновения признаков жизни с развитием симптомов мозговой смерти.
При отсутствии признаков восстановления даже редуцированного кровотока, несмотря на массаж сердца в течение 30 мин, больного следует признать умирающим и реанимационные мероприятия можно прекратить.
БИОЛОГИЧЕСКАЯ СМЕРТЬ
Биологическая смерть наступает вслед за клинической и представляет собой необратимое состояние, когда оживление организма как целого уже невозможно.
Биологическая смерть представляет собой некротический процесс во всех тканях, начиная с нейронов коры головного мозга, некроз которых происходит в течение 1 часа после прекращения кровообращения, а затем в течение 2 часов происходит гибель клеток всех внутренних органов (некроз кожи наступает лишь через несколько часов, а иногда и суток).
- ДОСТОВЕРНЫЕ ПРИЗНАКИ БИОЛОГИЧЕСКОЙ СМЕРТИ
Достоверными признаками биологической смерти являются трупные пятна, трупное окоченение и трупное разложение.
Трупные пятна — это своеобразное сине-фиолетовое или багрово-фиолетовое окрашивание кожи за счет стенания и скопления крови в нижерасположенных участках тела. Они начинают формироваться через 2-4 часа после прекращения сердечной деятельности. Начальная стадия (гипостаз) — до 12-14 часов: пятна исчезают при надавливании, затем в течение нескольких секунд появляются вновь. Сформировавшиеся трупные* пятна при надавливании не исчезают.
Трупное окоченение — уплотнение и укорочение скелетных мышц, создающее препятствие для пассивных движений в суставах. Проявляется через 2-4 часа от момента остановки сердца, достигает максимума через сутки, разрешается через 3-4 суток.
Трупное разложение — наступает в поздние сроки, проявляется разложением и гниением тканей. Сроки разложения во многом определяются условиями внешней среды.
- КОНСТАТАЦИЯ БИОЛОГИЧЕСКОЙ СМЕРТИ
Факт наступления биологической смерти может устанавливаться врачом или фельдшером по наличию достоверных признаков, а до их сформирования — по совокупности следующих симптомов:
- отсутствие сердечной деятельности (нет пульса на крупных артериях, тоны сердца не выслушиваются, нет биоэлектрической активности сердца),
- время отсутствия сердечной деятельности достоверно больше 25 минут (в условиях нормотермии),
- отсутствие самостоятельного дыхания,
- максимальное расширение зрачков и отсутствие их реакции на свет,
- отсутствие роговичного рефлекса,
- наличие посмертного гипостаза в отлогих частях тела.
предыдущая
к содержанию
следующая
А так же в разделе «БИОЛОГИЧЕСКАЯ СМЕРТЬ »
- РЕАНИМАТОЛОГИЯ: ОСНОВНЫЕ ПОНЯТИЯ
- ОСНОВНЫЕ ПАРАМЕТРЫ ЖИЗНЕННО ВАЖНЫХ ФУНКЦИЙ
- ШОККЛАССИФИКАЦИЯ, ПАТОГЕНЕЗ
- ГИПОВОЛЕМИЧЕСКИЙ ШОК
- НАРУШЕНИЯ МИКРОЦИРКУЛЯЦИИ
- ШОКОВЫЕ ОРГАНЫ
- ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
- ТЕРМИНАЛЬНЫЕ СОСТОЯНИЯ
- СМЕРТЬ МОЗГА
- РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ
- НЕПРЯМОЙ (ЗАКРЫТЫЙ) МАССАЖ СЕРДЦА
- МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ ПРИ БАЗОВОЙ РЕАНИМАЦИИ
- ОСНОВЫ СПЕЦИАЛИЗИРОВАННОЙ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ
- ПРОГНОЗ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ И ПОСТРЕАНИМАЦИОННАЯ БОЛЕЗНЬ
- ПРОБЛЕМЫ ЭВТАНАЗИИ
Общая характеристика
Различные судорожные синдромы занимают третье место по общей заболеваемости в популяции после сердечно-сосудистой патологии и сахарного диабета. На их долю отводится 20% всех неврологических расстройств. Патологическая симптоматика чаще возникает в детском (до 15 лет) и пожилом возрасте. Судороги ощущаются как непроизвольные спастические сокращения скелетной мускулатуры – отдельных мышечных групп или всего тела – различной интенсивности, кратковременные или длительные. Они возникают спонтанно либо провоцируются острой патологией, действием внешних факторов. Выраженные судорожные подергивания мышц конечностей и туловища нарушают опорно-двигательную функцию, влекут за собой падения и травмы. Спастическое напряжение болезненно, часто сопровождается выгибанием или поворотом тела, девиацией головы и глаз в одну сторону. Тонико-клонические приступы проявляются нарушениями сознания и дыхания, недержанием мочи, некоторые предваряются очаговой неврологической симптоматикой. Единичные эпизоды имеют благоприятный прогноз, но частые судороги нарушают привычную активность, снижают качество жизни пациента.
https://youtube.com/watch?v=dF8nxXn4ekU
Как предупредить появление мышечного спазма
Профилактика мышечных судорог, если они не связаны с серьезными заболеваниями, проста и доступна для каждого. Она включает разумный распорядок дня с регулярной, дозированной физической нагрузкой, полноценным отдыхом и питанием.
Рацион должен включать достаточное количество белка, клетчатки, витаминов и минералов, дефицит которых может привести к развитию спазмов различных видов мышц. В зимне-весенний период рекомендовано принимать минерально-витаминные комплексы. Количество питьевой воды также должно быть достаточным – от 1,5 до 3 л в сутки, в зависимости от времени года, вода лучше слабоминерализованная.
При повторяющихся спазмах и мышечных судорогах посещение врача обязательно.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Источник