Эхокардиография при дмпп
Содержание:
К каким докторам следует обращаться если у Вас Аневризма межпредсердной перегородки:
Кардиолог
Кардиохирург
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Аневризмы межпредсердной перегородки, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Описание ревматической болезни сердца
Ревматическая болезнь сердца может развиться после одного приступа острой ревматической лихорадки (ОРЛ), но чаще всего она ассоциируется с повторяющимися эпизодами ОРЛ.
Среднегодовая частота острой ревматической лихорадки у детей в возрасте 5-15 лет составляет 15,2 случая на 100 000 населения в Фиджи по сравнению с 3,4 случая на 100 000 населения в Новой Зеландии, и это менее 1 случая на 100 000 населения в Соединенные Штаты.
Ранее ОРЛ была самой распространенной причиной замены или реконструкции сердечного клапана. В настоящее время эта болезнь является относительно редко встречающейся, поскольку по частоте возникновения отстает от стеноза аорты из-за дегенеративного кальцифицированного заболевания, заболевания бикуспидального аортального клапана и пролапса митрального клапана.
Факторы риска:
- Бедность.
- Перенаселенность.
- Сокращение доступа к медицинской помощи.
- Молекулярно-генетические факторы. Семейные исследования ревматической болезни сердца указывают на связь между развитием ОРЛ и подтипами человеческого лейкоцитарного антигена (HLA) -DR.
Клиническая картина, диагностика и прогностическое заключение хронической РБС очень сходно с ОРЛ, но существуют некоторые особенности развития патологического процесса:
- Экстракардиальные проявления болезни становятся менее выраженными.
- Кардиальная патология в виде сердечных пороков является более тяжелой.
- Возрастные ревмокардиты чаще осложняются сердечной недостаточностью, при этом чем больше склеротические изменения, тем выраженнее СН.
- Клинические показатели (лабораторные и иммунологические) медленно приходят в норму.
Ревматическая лихорадка
Без лечения антибиотиками инфекционное заболевание горла, возникшее из-за стрептококка группы A (гемолитического стрептококка) может вызвать ОРЛ. У восприимчивых людей иммунная реакция возникает через две-три недели после нелеченной инфекции горла. Этот ответ может затронуть головной мозг, кожные покровы, суставы и сердце, при этом чаще всего возникает воспаление.
Острая ревматическая лихорадка может быть недиагностирована, и это приводит к неспособности предотвратить или распознать ревматическую болезнь сердца. В результате существенно возрастает риск развития различных осложнений, и в первую очередь — пороков сердца.
Влияние РБС на клапаны сердца
Сердце — это четырехкамерный насос, разделенный на две половины. Каждая камера в нормальном состоянии плотно закрывается клапаном. Клапанные створки открываются и закрываются только в одном направлении, так что кровь не может течь обратно.
РБС часто включает повреждение сердечных клапанов. При этом нарушается нормальное открытие и закрытие клапанных створок. Это мешает правильному потоку крови через сердце. Без специфического лечения состояние поврежденного клапана незамедлительно продолжает ухудшаться, и в конечном итоге развивается сердечная недостаточность и смерть.
Немного статистики
Острая вовлеченность сердца в ревматическую лихорадку вызывает панкардит с воспалением миокарда, перикарда и эндокарда.
- Кардиты встречаются примерно у 40-50% пациентов при первой атаке.
- Перикардит возникает у 5-10% пациентов с ОРЛ.
- Изолированный миокардит встречается редко.
Диагностика
Осмотр пациента с аускультацией (выслушиванием) сердца выявляет шумы в сердце.
ЭКГ выявляет гипертрофию миокарда правого желудочка, блокаду правой ножки пучка Гиса, аритмии разной степени тяжести, резкое отклонение электрической оси сердца влево.
Рентгенография органов грудной клетки выявляет расширение ствола легочной артерии, увеличение сердца, усиление лёгочного рисунка.
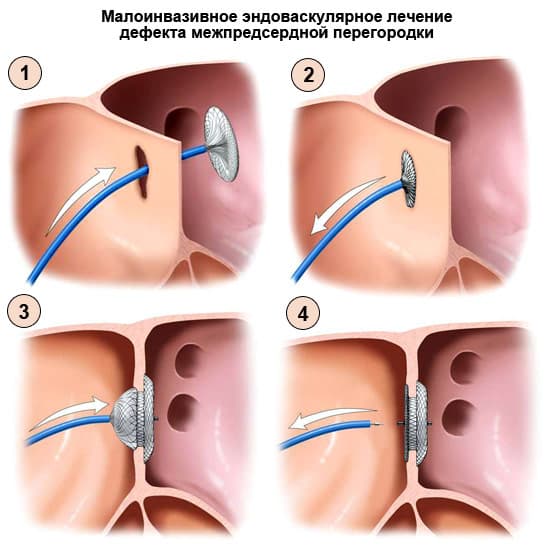
Трансторакальная эхокардиография позволяет не только визуализировать дефект межпредсердной перегородки и уточнить его характер (первичный, вторичный, дефект венозного синуса), но также оценить направление сброса крови через дефект и его гемодинамическую значимость (Qp/Qs)
Чреспищеводная эхокардиография у взрослых позволяет получить детальную информацию о краях дефекта, что важно для выбора метода оперативного лечения. Зондирование камер сердца и атриография используется при недостаточной информации от вышеописанных методов исследования или как часть уже оперативного лечения
Профилактика
Профилактические действия для предотвращения аневризмы МПП направлены на профилактику большого спектра заболеваний сердца.
К ним относят:
- Здоровое питание. Нужно употреблять больше свежих фруктов и овощей, содержащих растительные жиры. А вот животные жиры наоборот рекомендуется снизить;
- Восстановления нормального режима сна и отдыха. Для поддержания нервной системы и нормального психического здоровья, необходимо давать организму достаточное время на восстановление, в виде полноценного сна и отдыха;
- Занятия спортом. До тридцати минут в сутки рекомендуют уделять тренировкам. Особенно физкультуре или ЛФК. Это эффективно, потому что улучшается работа сердца, снижается лишний вес;
- Стрессоустойчивость. Эмоциональные нагрузки, нервные расстройства и беспокойства – всё это влияет на повышение сердцебиения. Они плохо влияют на работу сердца. Следует избегать негативных факторов, и слишком сильных эмоциональных впечатлений;
- Час в день на пешие прогулки. Проводите до 60 минут в день, гуляя пешком на свежем воздухе.
Открытое овальное окно в сердце у новорожденного
При проведении УЗИ сердца (эхокардиографии) врач может выявить различного рода структурные аномалии. Часто родители начинают паниковать, услышав о том, что обнаружено незакрытое «окошко», отверстие, маленькая «дырочка» в сердце у новорожденного. Так, разъясняя диагноз, называют порой открытое овальное окно.
Насколько это опасно? Что нужно знать и что делать? Обо всем по порядку.
Что такое овальное окно в сердце у новорожденного
У малыша, находящегося еще в утробе матери, многие органы и системы организма работают не так, как после рождения. Это касается и системы кровообращения. Основные различия связаны с особенностями газообмена крови: у плода эту функцию выполняет плацента, а после рождения — легкие.
У всех деток на этапе внутриутробного формирования в перегородке, разделяющей предсердия, находится открытое овальное окно. Это отверстие закрывается клапаном и пропускает кровь из правого предсердия в левое, обходя нефункционирующие сосуды легких. Закрытие этого отверстия у плода до рождения может привести к его гибели.
Открытое овальное окно у малыша до 1 года жизни — это вариант нормы
Когда малыш появляется на свет и делает первые вдохи, его легкие расправляются воздухом.
Увеличивается легочной кровоток, в левом предсердии возрастает давление. Когда уровень давления становится больше в левом предсердии, чем в правом, происходит функциональное закрытие овального окна посредством клапана.
Это значит, что кровь перестает сбрасываться через это сообщение.
Однако у каждого четвертого человека такое заращение не происходит, и овальное отверстие остается открытым.
Причины возникновения
Внимание! Открытое овальное окошко у новорожденного в сердце считается вариантом нормы!
Среди причин, по которым дырочка не закрывается в последующем, выделяют:
- генетические факторы, а именно наследственная предрасположенность к нарушению развития соединительной ткани;
- неблагоприятная экологическая ситуация;
- недоношенность плода (у младенцев, родившихся преждевременно, овальное окошечко чаще остается открытым);
- курение во время беременности;
- злоупотребление алкоголем;
- прием нестероидных противовоспалительных препаратов во время гестации.
У младенцев, родившихся преждевременно, овальное окошечко чаще остается открытым
Незакрытое овальное окно в сердце у новорожденного: симптомы
К врожденным дефектам открытое овальное окно не относится. Клинически проявляется очень редко. Чаще «дырочка» выявляется при плановом выполнении УЗИ сердца.
Симптомы могут появляться при определенных условиях, когда давление в правом предсердии повышается, и кровь просачивается в левые отделы через функционирующее отверстие между предсердиями сердца у новорожденных. К таким условиям относятся:
- плач;
- крик;
- кашель;
- натуживание;
- физические нагрузки;
- купание малыша.
При этом может определяться:
- незначительное посинение губ, носа;
- бледность;
- учащенное сердцебиение;
- шум в области сердца.
Заподозрить наличие функционирующего отверстия у новорожденного можно, если:
- малыш часто болеет простудами, бронхитами, пневмониями;
- наблюдается отставание в развитии ребенка;
- малыш плохо переносит физическую нагрузку, что часто сопровождается одышкой.
Когда закрывается окошко в сердце у новорожденного
Родителей часто интересует вопрос, когда зарастает «дырка» в сердце у новорожденного?
В норме у половины здоровых детей овальное окошко закрывается в период от двух месяцев и до года. У 25% малышей открытым отверстие может оставаться в течение 3–5 лет (по разным данным примерно у 6% из них диаметр овального окна – более 7 мм). У 25% открытое отверстие не зарастает и сохраняется всю жизнь.
Открытое овальное окно в сердце у грудничка
У младенца отверстие окончательно закрывается во время первого года, когда постепенно срастаются края клапана и отверстия. Поэтому когда выявляют функционирующее овальное окно в сердце у грудничка, это расценивают не как патологию, а считают нормой.
https://youtube.com/watch?v=94axUqciWb0
В последующем возможны три варианта течения процесса:
- спонтанное закрытие;
- сохранение постоянного размера;
- увеличение дефекта со временем.
Вероятность заращения овального окна больше, когда размер его не превышает 4 – 5 мм. Сохранению постоянного размера отверстия и даже его увеличению могут способствовать:
- внезапное изменение величины сбрасываемой крови, возникающее при физических перегрузках и задержке дыхания;
- повышенная растяжимость перегородки;
- потеря сократительной способности перегородки.
9.2. ТЕТРАДА ФАЛЛО
Тетрада Фалло — врождённый порок сердца, характеризующийся наличием четырёх компонентов: 1) большого высокорасположенного ДМЖП; 2) стеноза лёгочной артерии; 3) декстропозиции аорты; 4) компенсаторной гипертрофии правого желудочка.
Распространённость
Тетрада Фалло составляет 12-14% всех врождённых пороков сердца.
ГЕМОДИНАМИКА
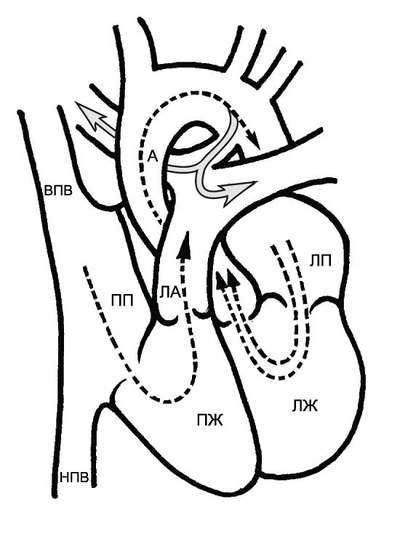
При тетраде Фалло аорта располагается над большим ДМЖП и над обоими желудочками, в связи с чем систолическое давление в правом и левом желудочках одинаковое (рис. 9-2). Главный гемодинамический фактор — отношение между сопротивлением кровотоку в аорте и в стенозированной лёгочной артерии.
Рис. 9-2. Анатомия и гемодинамика при тетраде Фалло. А — аорта; ЛА — лёгочная артерия; ЛП — левое предсердие; ЛЖ — левый желудочек; ПП — правое предсердие; ПЖ — правый желудочек; НПВ — нижняя полая вена; ВПВ — верхняя полая вена. Короткая стрелка указывает на дефект межжелудочковой перегородки, длинная — на подклапанный стеноз лёгочной артерии.
• При небольшом сопротивлении в лёгочных сосудах лёгочный кровоток может быть вдвое больше кровотока в большом круге кровообращения, и насыщение артериальной крови кислородом может быть нормальным (ацианотичная тетрада Фалло).
• При значительном сопротивлении лёгочному кровотоку возникает сброс крови справа налево, в результате чего возникают цианоз и полицитемия.
Стеноз лёгочной артерии может быть инфундибулярным или комбинированным, реже клапанным (подробнее об этом см. в главе 8 «Приобретённые пороки сердца»).
При физической нагрузке происходит увеличение притока крови к сердцу, но кровоток через малый круг кровообращения не возрастает из-за стенозированной лёгочной артерии, и избыточное количество крови сбрасывается в аорту через ДМЖП, поэтому цианоз усиливается. Возникает гипертрофия, что приводит к усилению цианоза. Гипертрофия правого желудочка развивается вследствие постоянного преодоления препятствия в виде стеноза лёгочной артерии. В результате гипоксии развивается компенсаторная полицитемия — увеличивается количество эритроцитов и гемоглобина. Развиваются анастомозы между бронхиальными артериями и ветвями лёгочной артерии. У 25% больных обнаруживают правостороннее расположение дуги аорты и нисходящей аорты.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Жалобы
Основной жалобой взрослых больных тетрадой Фалло является одышка. Кроме того, могут беспокоить боли в сердце без связи с физической нагрузкой, сердцебиение. Больные склонны к лёгочным инфекциям (бронхиты и пневмонии).
Осмотр
Отмечают цианоз, степень выраженности которого может быть различной. Иногда цианоз настолько выражен, что синеют не только кожные покровы и губы, но также слизистая оболочка полости рта, конъюнктива. Характерно отставание в физическом развитии, изменение пальцев («барабанные палочки»), ногтей («часовые стёкла»).
Пальпация
Обнаруживают систолическое дрожание во II межреберье слева от грудины над участком стеноза лёгочной артерии.
Аускультация сердца
Выслушивают грубый систолический шум стеноза лёгочной артерии во II-III межреберьях слева от грудины. II тон над лёгочной артерией ослаблен.
Лабораторные исследования
Общий анализ крови: высокий эритроцитоз, повышение содержания гемоглобина, СОЭ резко снижена (до 0-2 мм/ч).
Электрокардиография
Электрическая ось сердца обычно смещена вправо (угол α от +90° до +210°), отмечают признаки гипертрофии правого желудочка.
Эхокардиография
ЭхоКГ позволяет обнаружить анатомические составляющие тетрады Фалло.
Рентгенологическое исследование
Отмечают повышенную прозрачность лёгочных полей из-за уменьшения кровенаполнения лёгких. Контуры сердца имеют специфическую форму «деревянного башмака сабо»: уменьшенная дуга лёгочной артерии, подчёркнутая «талия сердца», закруглённая и приподнятая над диафрагмой верхушка сердца. Дуга аорты может быть справа.
ОСЛОЖНЕНИЯ
Наиболее часто возникают инсульты, ТЭЛА, выраженная сердечная недостаточность, инфекционный эндокардит, абсцессы мозга, разнообразные аритмии.
ЛЕЧЕНИЕ
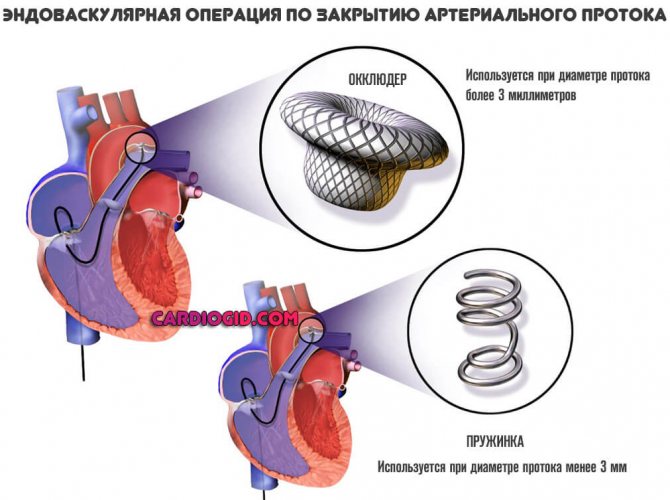
Единственный метод лечения — хирургический (радикальная операция — пластика дефекта, устранение стеноза лёгочной артерии и смещение аорты). Иногда хирургическое лечение состоит из двух этапов (первым этапом ликвидируют стеноз лёгочной артерии, а вторым проводят пластику ДМЖП).
Причины
- Синдром Дауна — пациенты с синдромом Дауна чаще страдают РАС, особенно определенного типа, который затрагивает стенку желудочка . Примерно половина пациентов с синдромом Дауна имеют дефект перегородки.
- Аномалия Эбштейна — около 50% людей с аномалией Эбштейна имеют связанный шунт между правым и левым предсердиями, либо дефект межпредсердной перегородки, либо открытое овальное отверстие .
- Алкогольный синдром плода — примерно у каждой четвертой пациентки с алкогольным синдромом плода имеется РАС или дефект межжелудочковой перегородки .
- Синдром Холта-Орама — типы ASD, связанные с osteium secundum и osteum primum, связаны с синдромом Холта-Орама.
- Синдром Лютембахера — наличие врожденного ASD наряду с приобретенным митральным стенозом
Осложнения
Но у взрослых пациентов возможны следующие нарушения здоровья:
- Изменение скорости сердечных сокращений (чаще аритмии).
- Тромбоэмболические осложнения. Вероятность формирования тромбов возрастает при сообщении между предсердиями, что обуславливает образование завихрений крови. Тромбы опасны, когда они доставляются в головной мозг, то провоцируют инсульт, который может повлечь за собой летальный исход.
- Артериальную гипотензию – хроническое понижение давления при больших размерах патологии.
- Нарушение целостности МПП.
| Негативный фактор | Пояснение |
Размер |
Чем больше площадь аневризмы, тем выше вероятные риски нарушения ее целостности. |

Физические нагрузки |
Причиной такой травмы чаще становятся резкие тяжелые или интенсивные нагрузки для неподготовленного человека. У лиц с регулярными дозированными тренировками подобное происходит значительно реже. |

Вредные привычки |
Табакокурение, пристрастие к алкогольным и энергетическим напиткам, частое потребление пищи, приготовленной в ресторанах быстрого питания (лишний вес также вреден) повышают риски прободения МПП. |

Стрессы и повышенный эмоциональный фон |
Это более характерно для подростков, на которые ложится нагрузка при гормональной перестройке. К этому добавляется излишняя эмоциональность, неудержимость в активном отдыхе (спорт, дискотеки и т. д.), хроническое недосыпание и различные переживания, характерные для подросткового периода. |

Старение |
Естественные процессы изнашивания тканевых структур, перепады АД, наличие различных хронических заболеваний (включая тромбозы и холестериновые отложения) могут стать причинами разрыва МПП в зоне аневризмы. |
Виды патологии
Существует разделение патологии по количественным и качественным показателям: числу, локализации и размерам перегородочных отверстий. Но самой распространенной классификацией ДМПП признано деление по характеру недоразвитости ткани:
- Первичная аномалия. Сообщение между предсердиями сохраняется на фоне недоразвития или расщепления створок, атриовентрикулярного канала. Располагается чаще в нижнем секторе, обладает большим диаметром до 5 см.
- Вторичная аномалия. Располагается чаще по центру или в венозных устьях, отличается маленькими размерами до 2 см.
- Комбинированное нарушение. Сочетаются между собой и с другими тяжелыми сердечными пороками.
- Трехкамерное сердце. Образуется, когда перегородочная пленка совсем отсутствует или максимально недоразвита. В этом случае предсердия образуют общую полость.
У новорожденных нередко диагностируют так называемое «открытое овальное окно», которое также считается патологическим сообщением между предсердиями. Связывается этот дефект с замедленным развитием сердечной ткани, но он не является истинным ДМПП, так как в большинстве случаев регрессирует самостоятельно. Ткани догоняют в развитии, просвет затягивается в течение первого месяца жизни ребенка. Если этого не происходит, требуется медицинское вмешательство.
Методы диагностики ВПС
Диагностика ВПС основывается на сборе данных анамнеза (наличие пороков развития, в том числе врожденных пороков сердца, генетических заболеваний у ближайших родственников; информация о беременности и наличии этиологических факторов у родителей).
При сборе жалоб обращают внимание на отставание ребенка в развитии, плохую прибавку в весе, плохой аппетит, вялое сосание из груди либо бутылочки, отказ от груди, цианоз, частые респираторные инфекции.
Физикальное обследование
При физикальном обследовании обращают внимание на цвет кожных покровов, определяют пульс и АД (на правой руки и любой ноге), выполняют аускультацию сердца, легких, обращают внимание на наличие периферических отеков, проводят пульсоксиметрию, определяют диурез.
Инструментальная диагностика
Однако, ведущую роль в диагностике и подтверждении, дифференциальной диагностике ВПС играют инструментальные методы обследований: рентгенологическое обследование органов грудной клетки, электрокардиография, эхокардиография, МРТ, КТ, катетеризация полостей сердца.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Симптомы
Как и любая другая болезнь, аневризма межпредсердной перегородки у маленьких детей имеет свои симптомы. Обычно, малыши до года не чувствуют никаких симптомов. Да и при их наличии узнать о них родителям будет крайне сложно, ведь ребенок примерно до 2 лет не сможет внятно объяснить, то с ним происходит и что его беспокоит.
- Кашель. Если у ребенка наблюдается сильный лающий кашель, а других признаков ОРЗ нет, то в этом случае родителям стоит взять на заметку такой симптом;
- Одышка. Если малыш не страдает избытком лишнего веса, а его все же беспокоит одышка, то это свидетельствует лишь об одном, что существуют сбои в работе сердца;
- Храп. Конечно такой безобидный симптом не может свидетельствовать об аневризме мпп, но если он сопровождается с вышеперечисленными симптомами в сумме, то скорее всего ребенка стоит показать кардиологу.
Дети постарше, примерно начиная с 3 лет, уже могут объяснить родителю, что его беспокоит, при аневризме ребенок будет жаловаться на болевые ощущения в области груди или спине, а также при глотании.
Помимо симптомов, которые указывают на наличие аневризмы перегородки у ребенка, существуют симптому, которые говорят о разрыве аневризмы. В этом случае нельзя упустить никакую мелочь, действовать необходимо быстро, иначе такая ситуация может привести к летальному исходу.
- Симптомы разрыва аневризмы:
- Резкое и значительное снижение давления. При разрыве аневризмы кровь свободно вытекает из сосуда, от чего давление на стенки резко падает;
- Возникновение очень резкой и сильной боли в области сердца или лопаток;
- Затрудненное дыхание;
- Тахикардия;
- Появление бледности кожи;
- Ребенок перестает реагировать на различные раздражители;
- Ребенок не шевелится и не говорит.
МПП не имеет специфической симптоматики, поэтому заболевание трудно обнаружить. Для разных групп возрастов признаки различаются:
- До 3 лет. Заторможенное развитие, недобор по весу, плохой иммунитет, общее недомогание. Иногда можно наблюдать увеличение объёмов правого желудочка и перегрузку малого круга кровообращения.
- До 7 лет. Отставание в росте, быстрая утомляемость, слабость, усиление первого тона при прослушивании, редко аритмия.
- Подростковый период. Усиление второго тона при прослушивании, бледность кожи, увеличение лёгочного ствола и правого предсердия, выпячивание в зоне сердца, снижение пульса и АД.
- У взрослых наблюдается одышка, сердечная недостаточность, головокружение, высокая утомляемость.
В любом возрасте МПП характеризуется загрудинными болями. Боли могут разной силы и характера, обычно, острые и ноющие.
Признаки аневризматического состояния у детей и взрослых различаются. Интенсивность симптоматической картины зависит и от степени патологического процесса. У взрослых людей МПП может не иметь никаких клинических проявлений.
Часто приобретенный малый порок обнаруживается случайно в ходе проведения комплексного обследования. Возможно появление таких признаков, как одышка, учащенное сердцебиение, повышенная усталость.
Аневризма межпредсердной перегородки у детей имеет различные проявления и зависит от возраста ребенка:
- У грудничка до 3 месяцев: медленное увеличение массы тела, заторможенность в физическом и умственном развитии.
- От 3 до 7 лет: быстрая усталость, аритмия, при прослушивании сердца отмечается усиление первого тона.
Аневризматическое выпячивание у подростков имеет следующие общие проявления:
- учащение сердечного ритма;
- повышенная усталость, возникающая после незначительной физической нагрузки;
- патологический характер сердечного ритма;
- дискомфортные ощущения в грудине;
- приступы головокружения;
- повышенное потоотделение;
- тошнота;
- обморочные состояния;
- возникновение частой боли в животе;
- продолжительная головная боль;
- сильная сонливость.
Диагностика
Аневризма МПП определяется на ультразвуковой диагностике.
Зная, что такое аневризма межпредсердной перегородки, можно спрогнозировать возможные осложнения. Для их обнаружения проводится расширенная диагностика — ЭХГ, КТ.