Жидкость в среднем ухе
Содержание:
ТОП-10 причин опухоли ушей
Наиболее часто страдают породы собак, у которых висячие уши.
Объясняется это плохой вентиляцией дермы и тем, что выраженная патология часто
скрывается от владельца до последнего.
Опухло ухо у собаки,
из-за чего:
- Ушной клещ.
- Отит (воспаление наружного уха).
- Аллергические реакции (в т.ч. на корм).
- Травматические повреждения (гематомы).
- Инородные тела.
- Бактерии, грибки, дрожжи (малассезиоз).
- Гипотиреоз (плохая работа желез внутренней
секреции). - Онкозаболевания (доброкачественные и
злокачественные новообразования). - Иммунные патологии, врожденные аномалии.
Какая именно причина лежит в основе опухания уха и изменения
самочувствия собаки – скажет ветеринарный врач после осмотра, обследования,
анализов. Лечение зависит от диагноза, степени осложнения, течения болезни и
вовлечения в патологический процесс периартикулярных (смежных) тканей.
Характер течения
Прозрачные выделения — признак асептического воспаления и травм. Течение без цвета и запаха является симптоматическим проявлением экссудативного отита, при котором серозный выпот скапливается в барабанной полости. Он оказывает определенное давление на барабанную перепонку, она разрывается, а жидкость вытекает из уха наружу. При аллергическом раздражении кожи ушного прохода появляются пузырьки, которые самопроизвольно вскрываются, а из уха течет прозрачная жидкость. Перелом основания черепа проявляется истечением ликвора, который также является прозрачным. Если заболевание не лечить, то произойдет вторичное инфицирование. Выделения при этом становятся гнойными, они плохо пахнут, а состояние больного ухудшается.
Желтая жидкость, истекающая из ушей – тревожный признак, сигнализирующий о серьезном заболевании органа слуха. Причиной желтых выделений являются грибы и бактерии. Стрептококковая и стафилококковая инфекция вызывает гнойный отит с перфорацией барабанной перепонки и воспалением окружающих тканей. У больных повышается температура, возникает слабость, головная боль, тошнота. Если эти симптомы игнорировать, у пациента может развиться мастоидит, абсцесс мозга и сепсис. Если из уха течет желтая густая жидкость, возможно это вытекает из уха сера. При нагревании и повышении температуры серная пробка может таять и вытекать наружу.
Коричневатые выделения из уха — признак нарушения целостности капилляров. Кровоизлияние и деструкция тканей обусловлены острым воспалением уха, образованием опухолей, разрывом ушной перепонки, буллезным отитом, мирингитом. Кровь с гноем указывает на полипы или запущенную инфекцию. Подобные изменения ушного секрета происходят при попадании внутрь насекомого или являются результатом травмы уха. Кровь выделяется и темнеет при свертывании. Затем она смешивается с серой, что и придает ей столь необычный оттенок.
Черные выделения из ушей появляются при наличии у больного отомикоза, вызванного плесневыми и дрожжеподобными грибками. Этот симптом заболевания сопровождается сильным зудом внутри уха и болью.
Если течение из ушей игнорировать и не лечить, могут возникнуть серьезные осложнения:
- Тугоухость,
- Перфорация барабанной перепонки,
- Абсцесс мозга,
- Сепсис,
- Инвалидность,
- Смерть.
Методы лечения отита
Сильная, «стреляющая» боль в ухе, характерная для острого отита, обычно заставляет нас сразу же приступить к лечению заболевания. Однако крайне желательно, чтобы лечение отита происходило под руководством врача.
Если прошло два дня, а ухо по-прежнему Вас беспокоит, необходимо обязательно показаться ЛОРу. Есть вероятность, что заболевание может перейти в следующую стадию, при которой в среднем ухе начинают скапливаться гнойные выделения. Накопившийся гной может прорвать барабанную перепонку. Этого желательно избежать. Если всё же гной необходимо удалить из барабанной полости, то лучше, чтобы это осуществил врач, сделав аккуратный прокол барабанной перепонки, так называемый парацентез.
Оставленный без надлежащего лечения, отит может стать хроническим. В этом случае боль в ухе перестаёт быть мучительной. Долгое время больной вообще может не чувствовать боли. Это объясняется тем, что при хроническом отите барабанная перепонка остаётся перфорированной, и через это отверстие гной может вытекать в слуховой канал, не создавая избыточного давления в барабанной полости. Постоянный очаг воспаления и нарушенная целостность барабанной перепонки способствуют развитию тугоухости.
Ещё одна опасность: неправильное лечение может привести к образованию спаек и рубцов в барабанной полости, нарушающих работу слуховых косточек и перекрывающих слуховой канал. Это так называемый адгезивный отит, который приводит к стойкому снижению слуха и появлению шума в ушах.
Возможны и другие осложнения. Своевременное обращение к врачу позволит избежать осложнений и сохранить остроту слуха. Обычный курс лечения отита продолжается десять дней
Консультация специалиста
В поликлиниках «Семейного доктора» Вас встретят квалифицированные и опытные ЛОР-врачи, готовые помочь и взрослому, и ребёнку. Вам нужно лишь выбрать наиболее удобно расположенную для Вас поликлинику.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Диагностика
Диагностикой и лечением заболеваний, проявляющихся ушными выделениями, занимается ЛОР-врач. Перед постановкой диагноза он собирает анамнез, выслушивает жалобы, осматривает больного и назначает необходимые анализы.
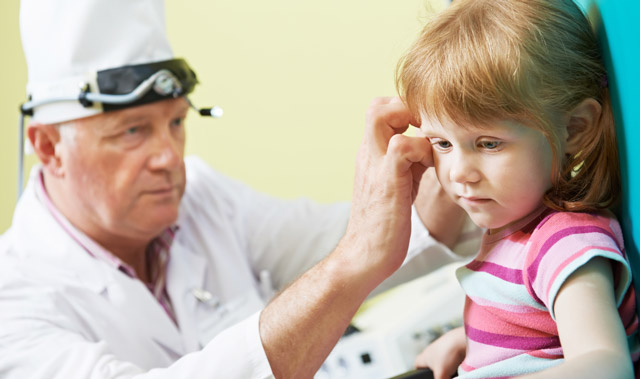
Чтобы определить, болит ли ухо у грудничка, необходимо нажать на козелок. Это действие передает давление на барабанную перепонку, и если она воспалена, возникает боль. Малыш постоянно плачет, не берет грудь, не спит. Такой диагностический метод применим только грудным детям, поскольку у них еще не сформировалась до конца костная часть слухового анализатора.
Лабораторная и инструментальная диагностика включает:
- Общеклинический анализ крови выявляет признаки воспаления — лейкоцитоз со сдвигом формулы влево, повышение СОЭ.
- Бактериологическое исследование вытекшего из уха позволяет определить возбудителя патологии и его чувствительность к антибактериальным средствам.
- Отоскопия – инструментальная методика, позволяющая осмотреть наружный слуховой проход и барабанную перепонку для определения целостности структур и воспалительных процессов с помощью отоскопа, рефрактометра и ушных воронок.
- Аудиометрия – исследование остроты слуха с помощью специального оборудования.
- Тимпанометрия – измерение давления внутри уха.
- КТ и рентгенография — вспомогательные методы, выявляющие нарушение костных структур, наличие новообразований и прочие изменения.
Профилактика
Следующие советы могут снизить риск развития среднего отита:
- Предотвратите простуду и другие болезни. Научите своих детей часто и тщательно мыть руки, и не делиться едой и напитками. Научите своих детей кашлять или чихать в руку. Если возможно, ограничьте время, которое ваш ребенок проводит в детском групповом коллективе. Постарайтесь оставить ребенка дома, когда он болен.
- Избегайте пассивного курения. Старайтесь пребывать в помещениях для некурящих.
- Грудное вскармливание вашего ребенка. Если возможно, кормите грудью своего ребенка не менее шести месяцев. Грудное молоко содержит антитела, которые могут обеспечить защиту от ушных инфекций.
- Если вы кормите из бутылочки, держите ребенка в вертикальном положении. Избегайте подпирать бутылки во рту вашего ребенка, пока он лежит. Не кладите бутылку в кроватку с ребенком.
- Поговорите со своим врачом о вакцинации. Спросите своего врача о том, какие прививки подходят вашему ребенку. Сезонные прививки от гриппа, пневмококковые и другие бактериальные вакцины могут помочь предотвратить инфекции уха.
Диагностика и лечение
Если основной беспокоящий симптом – это шум в ушах, то стоит записаться на прием к отоларингологу. Первым делом этот специалист проведет первичный осмотр и опрос, и решит, находится ли вопрос в его компетенции. Второй вариант – обратиться к , который затем будет направлять к нужным специалистам.
Шум в ухе – это сопутствующий симптом многих заболеваний, поэтому может понадобиться консультация самых разных узкопрофильных специалистов: от до эндокринолога.
Некоторые стандартные диагностические процедуры:
- Аудиометрия.
- УЗИ сосудов.
- Лабораторные тесты.
- Томография и рентгеновское обследование.
В некоторых случаях звон в ушах проходит самостоятельно – в таком случае специфического лечения не требуется. Если выявлено конкретное заболевание – то в подавляющем большинстве случаев медикам удается избавить пациента от всех симптомов. Как правило, для выздоровления требуется лечение основного заболевания.
Важно понимать, что при наличии нехарактерных симптомов, диагностика может затянуться, и придется посещать врачей, которые уже никак не связаны с органами слуха. Это типичная ситуация, так как шум в ушах может быть вызван десятками разных заболеваний – даже в этой статье перечислены далеко не все патологии
Если возникают затруднения с постановкой диагноза – рекомендуется проходить все обследования в одном месте, чтобы врачам было проще ориентироваться в результатах анализов. Более сложное лечение предусмотрено для хронических заболеваний или для изменений, связанных с профессиональной деятельностью. Если изменения в ухе необратимы, то существуют методы, которые позволяют снизить выраженность шума в ушах и повысить качество жизни пациента.
Если диагностировано воспалительное заболевание – то первым делом назначают препараты для снятия воспаления. Затем устанавливают возбудителя или причину патологического процесса. Обычно самую сильную боль вызывает именно воспаление – но современные медикаменты позволяют достаточно быстро вылечить отит.
- Боль в плечевом суставе
- Онемение ног
Клиническая картина
Интересно, что пациенты при этом заболевании как правило болевых ощущений не испытывают, но жалуются на периодически возникающую или постоянную заложенность уха, надоедливый шум в ушах, а в некоторых случаях ощущение переливания или перекатывания жидкости. При проведении отоскопии, отомикроскопии, или видеомикроскопии хорошо видно, что барабанная перепонка втянутая и имеет мутный оттенок. Довольно часто видны известковые бляшки, которые просвечивают сквозь фиброзный и эпидермальный слои барабанной перепонки (что подтверждает мирингосклероз). При идиопатическом гематотимпануме, который является разновидностью экссудативного отита, барабанная перепонка имеет синий цвет. При хроническом тубоотите отмечается кондуктивный характер снижения слуха, обусловленный непроходимостью слуховых труб. Но при этом нарушений вестибулярного аппарата не наблюдается. Достаточно часто при рецидивирующем тубоотите происходит рубцовая облитерация барабанной полости, что означает полную неподвижность слуховых косточек и барабанной перепонки, которые оказываются припаянными к медиальной стенке.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25 или воспользуйтесь формой обратной связи
Записаться
Из уха течет прозрачная жидкость
Прозрачная жидкость, вытекающая из уха, свидетельствует о слабовыраженном воспалении или отсутствии такового. Наличие жидких выделений, не имеющих цвета характерно для начальной стадии среднего экссудативного отита.
Если исключен отит, наличие жидких выделений из уха без цвета, может быть проявлением аллергических реакций в области кожных покровов наружного слухового прохода. Такое проявление аллергии может сопровождаться аллергическим ринитом и конъюнктивитом.
Самая опасная причина течения прозрачной жидкости из ушей – травмы головы и шей, приводящие к истечению спинномозгового ликвора. Если, даже после незначительных травм, выделяется бесцветная жидкость из уха, необходимо, как можно раньше обратиться к врачу.
Что делать если у Вас шум в ухе?
Шум в ушах – это очень серьезный повод для того, чтобы незамедлительно обратиться к специалисту врачу-оториноларингологу в специализированную ЛОР клинику, в Москве это можно сделать в ЛОР клинике номер 1.
Для уточнения причин возникновения шума ЛОР врач соберет подробный анамнез заболевания, проведет эндоскопический осмотр всех ЛОР органов и в том числе осмотр уха на предмет выявления в слуховом проходе серной пробки или инородного тела, как причины возникновения шума.
Если слуховой проход свободен, будет осмотрена барабанная перепонка и состояние барабанной полости на наличие жидкости за барабанной перепонкой, а также осмотр носоглотки, в том числе ее глубоких отделов, где располагаются устья слуховых труб на наличие причин дисфункции слуховой трубы (ее закрытия).
Для проведения дифференциальной диагностики между экссудативным отитом или дисфункцией слуховой трубы и нейросенсорной тугоухостью (сосудистыми причинами) будет проведена тимпанометрия (определение подвижности барабанной перепонки и слуховых косточек и определение давления в барабанной полости) и аудиометрия. При необходимости будут назначены дополнительные методы исследования: ЯМРТ головного мозга, КТГ среднего уха, носоглотки, УЗИ сосудов шеи и головы и т.д., рекомендована консультация невролога, сурдолога, отоневролога, онколога и т.д.
Диагностика заболевания
Как правило, при появлении шума в ушах пациенты начинают искать врачебную помощь. Основными жалобами пациентов бывают — нарушение сна, снижение концентрации, раздражительность, невыносимость шума, снижение работоспособности.
При снижении качества жизни пациента и полном снижении работоспособности пациента можно говорить о декомпенсированном тиннитусе. Известны случаи в истории, когда невыносимость шума в ушах приводила к самоувечию со стороны пациента. Самый известный и показательный случай произошел с Винсентом Ван Гогом – голландский художник постимпрессионист отрезал себе ухо из-за невыносимого ушного шума.
Основная задача при диагностике заболевания это выявление основной причины, вызвавшей шум. Так как заболевание может быть связано не только с патологией лор-органов, то необходима консультация терапевта, невролога, психиатра и стоматолога.
При осмотре пациента, врач в обязательном порядке выполняет аускультацию магистральных сосудов шеи. Пациенту необходимо провести аудиометрию, тимпанометрию, вестибулярные пробы, доплеровское сканирование сосудов шеи и головы, ЭХОКГ, МРТ головного мозга.
Каковы факторы риска развития инфаркта миокарда?
Крайне необходимо учитывать факторы, предрасполагающие к возникновению ишемического синдрома. Между здоровой 20-летней девушкой и 50-летним мужчиной с сахарным диабетом и стажем курения более 20 лет, существует огромная разница.
Факторы, повышающие риск развития инфаркта миокарда включают:
Возраст – мужчиныстарше 40 лет и женщины старше 50.
Пол – у мужчин выше риск коронарного синдрома, чем у женщин, хотя это заболевание убивает огромное количество женщин ежегодно.
Наследственность – если у ближайших родственников есть заболевания коронарных сосудов, то вероятностьзаболевания миокарда существенно возрастает. Особенно он высок, если больные родственники это мужчины старше 50 или женщины старше 60 лет.
Курение – люди уверены, что курение плохо влияет на легкие, но смертельная опасность несоизмеримо выше у курильщиков. Я настоятельно рекомендую всем пациентам старше 40 лет избавляться от этой опасной привычки, которая может привести к смерти
Вместо курения приобретите привычку ежедневно гулять на свежем воздухе, делать зарядку, ловить рыбу или выгуливать собаку. Для более полной картины советую Вам обратить внимание на готовую презентацию о курении.
Повышенное кровяное давление и сахарный диабет тоже существенно повышают возможность появления ишемической болезни.
Высокий холестерин – нарушение обмена холестерина из-за неправильного питания, образа жизни или избыточной массы тела и наследственности повышают смертность среди заболевших.
Пациенты с атипичными проявлениями, но высоким риском развития ишемической болезни требуют более серьезного отношения, чем заболевшие с классическими симптомами, но низким риском коронарной болезни. Существуют также другие заболевания сердечно-сосудистой системы.
Когда болевые проявления не связаны с коронарными проблемами?
- Острая и кратковременная болезненность, которая длится несколько секунд.
- Покалывание, которое усиливается при глубоком дыхании, движениях или надавливании на болезненную область, обычно, связано с проблемами мышечного или костного каркаса грудной клетки, но не с сердцем.
- Боль, место которой вы можете указать одним пальцем, может быть вызвана межреберной невралгией, травмой или другим заболеванием несердечного происхождения. Боль в грудной клетке посередине при вдохе также часто не связана с инфарктом миокарда
Что делать, если у Вас признаки коронарного синдрома? Я надеюсь, что эта статья поможет Вам правильно оценить при необходимости признаки сердечного приступа. Запомните несколько обязательных правил:?Если Вас беспокоит непонятный дискомфорт в груди, обследуйтесь!?Если у Вас высокий риск появления инфаркта миокарда и некоторые из признаков ишемической болезни– обследуйтесь!?Если у Вас высок риск появления коронарного спазма и классические симптомы сердечного приступа – немедленно вызывайте врача или бригаду «Скорой помощи»!?Всегда лучше пройти дополнительное обследование по поводу несерьезного дискомфорта в груди, чем остаться домас серьезным заболеванием сердца.
Актуальные проблемы здоровья: Советы и секреты от врача-эксперта
Как стать здоровым и радоваться жизни снова?
О сайте
Терапевтическое лечение
Для проведения успешной терапии в первую очередь необходимо установить причину возникновения шума в ушах. После обследования пациента врач устанавливает, является ли тиннитус объективным или субъективным. В случае субъективного шума врач должен определить локализацию проблемы. Проблема может локализоваться в наружном ухе, в среднем ухе или внутреннем ухе. Нередко при обследовании выявляются опухолевые заболевания периферической или центральной нервной системы. В зависимости от локализации проблемы назначается соответствующая терапия. Бывает, что установить причину возникновения субъективного шума в ушах бывает невозможно. В таком случае подбираются специальные слуховые аппараты, которые генерируют сигналы для маскировки патологического ушного шума.
Причины появления шума в ушах
Субъективные:
- Пресбиакузис – возрастные изменения, связанные с атрофией головного мозга и слухового анализатора;
- Бароакустическая травма – возникает на фоне сильного шума;
- Онкологические заболевания головного мозга;
- Болезнь Меньера;
- Ототоксические препараты (например: фуросемид, аминогликозиды);
- Заболевания центральной нервной системы (рассеянный склероз и др.).
Объективные:
- Заболевания височно-нижнечелюстного сустава;
- Сосудистые заболевания головного мозга и шеи: аневризмы, аномалии развития, атеросклероз сосудов;
- Онкологические заболевания;
- Патология клапанов сердца;
- Анемия – снижение количества эритроцитов в крови.
Тиннитус может быть как острым (продолжительность заболевания меньше трех месяцев), так и хроническим (длительность симптомов больше трех месяцев).
Виды отита
Отит наружного уха может быть:
- ограниченный (воспаление волосяного фолликула приводит к кратковременному образованию фурункула и болезненности в этой области);
- диффузный (бактериальное, грибковое или аллергическое поражение всего слухового прохода, сопровождающееся экземой, зудом, отеком).
Патология среднего уха чаще возникает как осложнение заболеваний верхних и нижних дыхательных путей, на фоне инфекции вирусного и бактериального характера (грипп, ОРВИ, скарлатина, корь, ангина). Это обусловлено строением среднего уха, его сообщением с носоглоткой через слуховую трубу (тубарный путь). Инфицирование происходит при кашле, чихании, сморкании.
Наиболее часто такому заболеванию подвержены дети. Это связано с морфологическими особенностями строения слуховых органов у детей. У ребенка, в отличие от взрослого человека, евстахиева труба, соединяющаяся с носоглоткой, гораздо короче и шире, а барабанная перепонка толще. Наружная ткань, выстилающая весь объем среднего отдела, не сформировалась окончательно и не выполняет свою защитную функцию. Все это обеспечивает благоприятную среду для размножения патогенных микроорганизмов.
Риску рецидивов способствуют также гипертрофия глоточной миндалины, частые заболевания верхних и нижних дыхательных путей, ослабление иммунитета.
Воспаление внутреннего уха (лабиринтит) — тяжелое заболевание, обычно не развивается самостоятельно. Оно возникает как осложнение абсцесса среднего уха, как следствие общего тяжелого инфекционного поражения организма (туберкулез) или в результате травмы. Характерными признаками начала такого патогенеза являются шум в ухе, ухудшение слуха, головокружение, потеря равновесия, тошнота, рвота.






