Измерение артериального давления. правила и ошибки
Содержание:
Лечение
Первоочередной задачей лечения артериальной гипертензии считается максимальное предупреждение возникновения осложнений: фатальных и нефатальных сердечно-сосудистых заболеваний, цереброваскулярных болезней и хронической болезни почек.
После оценки возможности возникновения сердечно-сосудистых осложнений определяется индивидуальная тактика лечебных мероприятий для пациента, принимается решение о необходимости применения антигипертензивной терапии.
К примеру, пациентам с выявленным нормальным высоким артериальным давлением, при отсутствии подтверждения артериальной гипертензии по сведениям измерения в течение суток артериального давления и/или при его самоконтроле, антигипертензивная фармакотерапия не применяется, таким пациентам предлагается проведение немедикаментозной профилактики и уменьшение влияния факторов риска. И наоборот, больным с высоким и очень высоким сердечно-сосудистым риском, независимо от степени повышения артериального давления, антигипертензивная терапия назначается незамедлительно.
Пациентам с артериальной гипертензией рекомендуются мероприятия по модификации образа жизни:
- Полный отказ от курения, которое относится к одному из ведущих факторов риска сердечно-сосудистых заболеваний атеросклеротической этиологии. Курение сопровождается резким повышением артериального давления, увеличением частоты сердечных сокращений.
- Нормализация массы тела, которая сопровождается достоверным понижением артериального давления.
- Ограниченное употребление алкогольных напитков. Мужчинам рекомендуется ограничить его употребление до 20–30 г в сутки (по этанолу), а женщинам с артериальной гипертензией – до 10–20 г в сутки. Общее употребление алкоголя в неделю не должно превышать 140 г у мужчин и 80 г у женщин.
- Дозированное увеличение физической активности. Систематические аэробные (динамические) нагрузки дают положительный результат, как для профилактики артериальной гипертензии, так и для лечения, снижения сердечно-сосудистого риска и смертности. Рекомендуются умеренные аэробные нагрузки (ходьба, легкая пробежка, поездка на велосипеде, плавание, фитнесс) продолжительностью не менее 30 минут в течение 5–7 раз в неделю. Изометрическая силовая нагрузка не рекомендуется из-за опасности повышения артериального давления.
- Ограничение употребления поваренной соли до 5 г/сутки у пациентов с артериальной гипертензией сопровождается понижением систолического артериального давления приблизительно на 4–5 мм рт. ст. Ограничение соли может привести к уменьшению числа антигипертензивных фармпрепаратов и доз.
- Рационализация режима питания с увеличением употребления пищи растительного характера, увеличения в рационе калия, кальция (содержатся в овощах, фруктах, зерновых), а также существенным ограничением потребления тугоплавких жиров. Пациентам с артериальной гипертензией необходимо рекомендовать потребление рыбы не реже чем дважды в неделю и ежесуточно 300–400 г овощей и фруктов.
Медикаментозная терапия состоит из 5-ти рекомендованных классов антигипертензивных фармпрепаратов: ингибиторы ангиотензинпревращающего фермента, блокаторы ангиотензина II, антагонисты кальция, β-адреноблокаторы и диуретики.
Пациенты с артериальной гипертензией подлежат обязательному динамическому наблюдению, задачами которого являются: поддержание целевых уровней артериального давления, контроль выполнения рекомендаций лечащего врача по коррекции факторов риска, контроль за соблюдением режима приема антигипертензивных фармпрепаратов, оценка состояния органов-мишеней.
Что такое гипертоническая болезнь?
Это хроническое состояние, при котором кровяное давление повышено. Его отмечают в виде двух чисел, и оптимальное значение — 120/80 мм рт. ст. Первое число — это систолическое давление, которое возникает при выбросе крови из левого желудочка сердца в аорту в момент систолы (сокращения желудочков сердца). Второе число означает диастолическое давление, когда сердечная мышца расслаблена. Кровяное давление повышается при физических нагрузках, эмоциональном возбуждении, но его значение должно быть близким к нормальному в состоянии покоя. Если при нескольких измерениях, выполненных в разное время, систолическое давление превышает 139 мм рт. ст. и/или диастолическое давление превышает 90 мм рт. ст., диагностируют гипертонию.
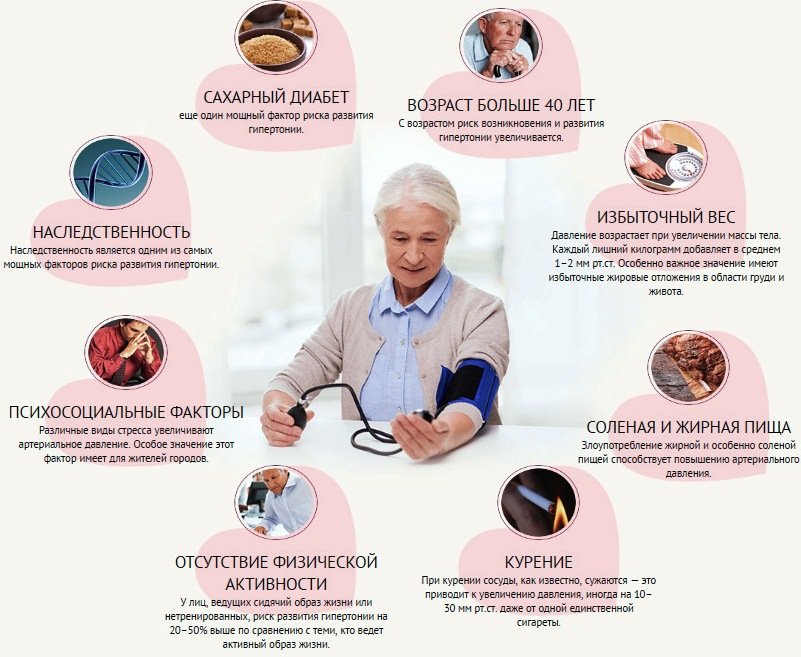
Стойкое повышение кровяного давления связывают с несколькими факторами, среди которых лишний вес и недостаточная физическая активность, неправильное питание, вредные привычки, высокий уровень стресса.
Предисловие
В регуляции артериального давления у человека участвует ренин-ангиотензиновая система (РАС). Работа РАС тесно связана с электролитами, они поддерживают гомеостаз, что необходимо для регуляции сердечной функции, баланса жидкости и многих других процессов. Один из компонентов РАС-системы – гормон ангиотензин II, который вызывает сужение сосудов, повышение артериального давления и является основным регулятором синтеза альдостерона, образующегося в клубочковой зоне коры надпочечников, единственного поступающего в кровь минералокортикоида человека. Конечным результатом такого действия является увеличение объема циркулирующей крови и повышение системного артериального давления.
Периодизация и очередность
Систолический и диастолический периоды цикличной деятельности сердца обеспечивают нормальную функцию всего организма. Структура цикла обязательно включает состояние напряжения предсердий и желудочков, а также общей паузы или периода покоя. Так, продолжительность сердечного цикла длится всего 0,8 сек:
- сократимость предсердий 0,1 с;
- сократимость желудочков 0,3 с;
- состояние пассивности – 0,4 с.
Пассивность мышечных структур предсердий длится 0,7 с, а желудочков – 0,5 с. Предсердия выполняют функцию резервуара, где скапливается нужный объем крови, для последующего ее выброса в сосудистые структуры.
Ключевыми аспектами разделения сердечного цикла являются перепады или изменения артериального давления любой природы, периоды закрытия или закрытия сердечных клапанов.
Предсердное возбуждение
Предсердное возбуждение или систола предсердий – один из этапов сердечного цикла. Перед периодом систолы кровь продвигается к предсердиям, постепенно заполняет их. Необходимое количество кровяной массы остается в камерах предсердия, а остальное транспортируется в желудочки. Тогда же возобновляется систолический период – стенки камер приходят в тонус за счет напряжения гладкой мускулатуры, пропорционально давление повышается на несколько единиц мм.рт.ст.
Общая продолжительность фазы составляет 0,1 с. Систола приходится на конец фазы диастолического периода желудочков. Учитывая относительную тонкость мышечной мускулатуры предсердий, особых усилий для наполнения соседних камер сердца не требуется.
Желудочковое возбуждение
Систола желудочков характеризуется двумя основными периодами – возбуждения (напряжения) и выхода крови из полости камер (изгнания). Общая продолжительность напряжения составляет 0,08 с, составляет две подфазы сокращений:
- Асинхронное. Совпадает с началом систолического периода, по завершению которого происходит резкое повышение давления внутри полости. Обе фазы накладываются друг на друга – пока продолжается одна, завершается вторая. На протяжении всего периода давление отсутствует или выражено мало. Длительность периода 0,05 с.
- Изометрическое. Представляет собой фазу закрытых сердечных клапанов, которая характеризуется увеличением давления в полостных структурах до 140 мм.рт.ст вплоть до раскрытия полулунных клапанов. Начало фазы совпадает с увеличением внутрижелудочкового давления, а конец – с началом повышения аортально-легочного давления. Продолжительность периода – 0,03 с.
Стадия изгнания при систоле желудочков сохраняется в течение 25 с, приходится на момент открытия полулунных клапанов и до окончания систолы, а также включает в себя:
- период стремительного изгнания (0,12 с);
- период замедленного изгнания (0,13 с).
Стадия изгнания при систоле желудочков сохраняется в течение 25 с
Анализируя весь цикл сердечной деятельности, следует выделить общую и механическую систолу. Под общей понимают такую часть сердечного цикла, при которой в миокарде возникает сокращение. Механическая включает только изометрическое сокращение и изгнание, поэтому характеризует стадию повышения давления в желудочках и магистральных сосудах.
По ходу сокращения сердца и функции полулунных клапанов, клиницисты различают 4 тона сердца: Iили систолический (0,11 c), IIдиастолический (0,07 с), IIIсоответствует наполнению желудочков и вибрации их стенок, хорошо выслушивается у детей, IVтон регистрируется при сокращении предсердий.
Общая диастолическая пауза
Диастолический период знаменуется расслаблением стенок желудочков, продолжается 0,4 с. Время покоя сочетается с кратковременно продолжающейся диастолой предсердий, поэтому клиницисты объединяют обе эти фазы, обобщая термином общей диастолической паузы. За время общего расслабления кровь выходит из полостей.
Та фаза, которая начинается с мышечного расслабления стенок желудочков и завершается закрытием полости клапанами, называется протодиастолической с продолжительностью около 0,04 с.
Завершение протодиастолической фазы начинается периодом изометрического расслабления длительностью около 0,08 с. В это время клапаны все еще перекрывают полость желудочка, но при уменьшении аортального давления клапаны открываются, сердечные камеры свободно наполняются кровью. Эти периоды знаменуются фазой медленного наполнения продолжительностью 0,08 с, кровь поступает в предсердия, желудочки. Во время расслабления стенок желудочков кровь поступает в полость из предсердий, наступает пресистолическая фаза диастолы длительностью 0,1 с. Таким образом, завершается цикл и начинается снова.
Диагностика
Обычно диагностика ведется в трех направлениях:
измерение кровяного давления. Выполняется с интервалом в несколько часов или на протяжении 2-3 дней для того, чтобы определить степень гипертонии и ее стадию;
выявление причин болезни
Важно определить, является ли артериальная гипертензия первичной или вторичной (вызванной другими заболеваниями). Во втором случае может потребоваться специфическое лечение;
контроль общего состояния здоровья
При обследовании контролируют состояние сердца, сосудов головного мозга, глазного дна, почек. Из-за повышенного кровяного давления работа этих органов нарушается. При диагностике важно оценить их состояние.
На первом приеме врач проведет опрос, соберет детали анамнеза, которые относятся к заболеванию. Будет нужна информация о том, как долго пациент страдает от гипертонии, каким является уровень артериального давления, есть ли симптомы болезней сердца, апноэ, сильный храп, были ли у человека или его близких родственников инсульты, заболевания периферических артерий, подагра, диабет, болезни почек. Врач обязательно задаст вопросы об образе жизни: физической активности, вредных привычках, режиме питания, приеме лекарств.
Для пациентов с артериальной гипертензией проводят следующие обследования:
- измерение артериального давления. Его измеряют несколько раз в состоянии покоя (за полчаса до измерения исключают физическую активность, употребление кофеина, курение), измерения проводят в разное время суток;
- общее обследование: измерение роста и веса, окружности талии, прощупывание живота, оценка пульсации периферических артерий;
- анализ мочи. Важны уровни альбумина и креатинина — отклонение от нормы указывает на нарушение работы почек и требует проведения УЗИ;
- анализ крови для контроля уровней калия, креатинина, липидов, назначают УЗИ почек. Оценка уровня липидов нужна для контроля липидного обмена, чтобы исключить риск осложнений со стороны сердечно-сосудистой системы;
- ЭКГ выполняют при выявлении гипертрофии левого желудочка для контроля состояния сердца.
Дополнительно врач может направить пациента на кардиологическое или неврологическое обследование, на обследование органов дыхательной системы.
Общий принцип диагностики в медицине
Диагностика заболеваний в медицине осуществляется по принципу: от симптома – к синдрому, от синдрома – к диагнозу. Предположим, мы находимся в лесу в пасмурную погоду, и необходимо определить направление на Юг. Смотрим на сосны и видим, куда сконцентрированы их кроны. Направление концентрации крон – это симптом направления на Юг. Однако на южном направлении может располагаться более высокий лес, затеняющий тот, где мы находимся. Поэтому кроны могут сгуститься в ином направлении, например на Юго-запад. Симптом – это один из признаков объекта (в нашем случае, направления на Юг). Он неоднозначно отображает объект в силу не всех известных факторов. Далее видим муравейник. Его расположение относительно дерева – еще одно свидетельство направления на Юг. Это другой симптом. Муравейник по разным причинам также может быть не точно на Юге. Вышло солнце из-за облаков. По нему, зная время суток, можно приблизительно определить искомое направление. Еще один симптом. Сопоставив все три симптома, можно более точно определить путь на Юг. Это уже синдром. Однако, чтобы совсем точно выйти в нужном направлении, требуется компас. Направление его стрелки есть диагноз. Компас является инструментальным средством определения направления. Если его нет, то путь прокладывается ориентировочно в результате выявленного по нескольким симптомам синдрому.
В медицине сначала выявляются симптомы – это жалобы пациента, например, загрудинные боли слева. Данный симптом является признаком разных заболеваний. Чтобы найти причину жалобы пациента, необходимо установить другие симптомы. Например, есть ли у пациента одышка при подъеме по лестнице. Наличие одышки нацеливает доктора на синдром – нарушения сердечно-сосудистой системы. Другими словами, некоторое количество симптомов (загрудинная боль слева и одышка) позволяют предположить синдром (нарушения сердечно-сосудистой системы).
Путь к диагнозу требует выполнения дополнительных инструментальных исследований, результаты которых могут как опровергнуть, так и уточнить предполагаемый синдром до окончательного описания причины жалобы пациента – диагноза, выявляющего патологические изменения исследуемого органа.
Нормы давления
| Возраст | Норма артериального давления |
|---|---|
| Грудничок | От 60 на 40 до 90 на 50 |
| От 1 месяца до 1 года | От 80 на 74 до 112 на 40 |
| От 2 до 3 лет | От 100 на 60 до 112 на 74 |
| От 3 до 5 лет | От 100 на 60 до 116 на 76 |
| От 6 до 9 лет | От 100 на 60 до 122 на 78 |
| От 10 до 12 лет | От 110 на 70 до 126 на 82 |
| От 13 лет и старше | От 110 на 70 до 136 на 86 |
Для грудничков
В силу того, что у новорожденного очень эластичные кровеносные сосуды, артериальное давление малыша может быть пониженным. Показатели АД увеличиваются в процессе роста крохи в течении первого года его жизни.
В течении первого года жизни младенца постепенно повышается его сосудистый тонус, следовательно, давление увеличивается до 90 на 74 мм рт. ст. или же 50 на 74 мм рт. ст. Точные показатели нормы у маленьких детей определяются индивидуально с учетом телосложения и массы тела малыша.
Для детей 2-3 лет
При достижении малышом 2-летнего возраста, кровяное давление относительно стабилизируется и его уровень увеличивается в замедленном темпе. Нормой для крохи 2-3 лет является АД, составляющее от 100 на 60 мм рт. ст. до 112 на 74 мм рт. ст.
Дети такого возраста особенно активны и подвижны, они находятся в постоянном движении. В результате учащается частота пульса ребенка, активизируются процессы кровообращения и микроциркуляции.
Влияние на показатели кровяного давления у маленьких детей, оказывают следующие факторы:
- Степень двигательной активности;
- Состояние кровеносной системы;
- Наследственная предрасположенность;
- Состояние и функционирование сердечно-сосудистой системы.
Определить среднюю норму АД у детей от года до 3 лет, можно при помощи формулы: систолическое давление — 90 + возраст малыша, умноженный в два раза, диастолическое давление — 60+ количество полных лет, прожитых маленьким пациентом.
Для детей 3- 5 лет
В возрастной категории от 3 до 5 лет показатели артериального давления у детей практически не изменяются. Небольшие колебания возможны по причине еще не вполне сформированного, активно развивающегося организма. Нормальное давление у ребенка 3-5 лет составляет от 100 на 60 мм рт. ст. до 116 на 76 мм рт. ст.
Еще один фактор, который следует учитывать при измерении давления у малышей — это время суток. В большинстве случаев, максимальные показатели фиксируются в утренние и дневные часы, а ближе к вечеру уровень АД постепенно снижается.
Для детей 6-9 лет
У дошкольников давление стабилизируется и остается практически неизменным. В возрасте 8 лет незначительное повышение верхних показателей — допускается, но лишь в незначительной степени.
Незначительное повышение пределов возрастной нормы возможно, поскольку в 6 −7 лет дети начинают посещать школу, увеличивается их физическая, умственная и психоэмоциональная нагрузка. Если школьник часто жалуется на головную боль, слабость, упадок сил, головокружение, рекомендуется обратиться за консультацией к доктору!
Для детей 10 −12 лет
Возраст от 10 до 12 лет является периодом перехода. Детский организм стремительно растет и развивается, происходят изменения гормонального характера, сопровождающиеся психоэмоциональной нестабильностью. В совокупности эти факторы воздействуют на сосудистые стенки и работу кровеносной системы, что может спровоцировать резкие скачки артериального давления.
Нормальное давление у ребенка 10 лет составляет от 110 на 70 мм рт. ст. У детей в 11 лет — уровень нормы повышается до 126 на 82 мм рт. ст.
Для подростков 13- 15 лет
По мнению специалистов, определить показатели нормы кровяного давления у подростков — особенно сложная задача. На уровень АД оказывают влияние следующие моменты:
- Физические нагрузки;
- Умственное переутомления;
- Изменения гормонального характера;
- Психоэмоциональная нестабильность;
- Частые стрессовые ситуации;
- Недостаточная двигательная активность.
Средние показатели нормы давления ребенка в 14 лет составляют 110 на 70 мм рт. ст. Допускается и повышение показателей АД до 136 на 86 мм рт. ст. Насторожить родителей подростка должны резкие перепады кровяного давления, особенно при наличии сопутствующих болезненных симптомов. При подобной клинической картине нужно обратиться за врачебной консультацией, пройти медицинское обследование у специалиста, который при необходимости назначит оптимальное лечение.
Правила измерения артериального давления на приеме у врача*
- Перед измерением артериального давления следует дать пациенту возможность отдохнуть несколько минут.
- Измерять артериальное давление следует в положении пациента сидя, как минимум дважды, рекомендованный интервал между измерениями 1-2 минуты. При значительной разнице в результате первых двух измерений необходимо измерить артериальное давление в третий раз. После чего можно либо отбросить выскакивающий показатель, либо рассчитать среднее артериальное давление
- Если у пациента аритмия, например, фибрилляция предсердий, повысить точность измерения можно выполнив повторные замеры.
- Для измерения артериального давления следует использовать стандартную манжету: ширина 12-13 см, длина 35 см. Следует помнить, что для пациентов с худыми или полными (с окружностью плеча более 32 см) руками необходимо использовать манжеты соответствующих размеров.
- Манжета располагается на уровне сердца вне зависимости от положения пациента. Если используется аускультативный метод измерения систолического и диастолического артериального давления, то фиксируются 1 и 5 фазы тонов Короткова.
- Если у пациента артериальное давление измеряется в первый раз, то следует измерить давление на двух руках, для выявления возможной разницы. За основу принимают более высокие цифры АД
- У пациентов пожилого возраста, у пациентов с сахарным диабетом, у других пациентов с подозрением на ортостатическую гипотонию артериальное давление следует измерять после пребывания в положении стоя через 1 и 3 минуты
- При измерении артериального давления сфигмоманометром следует определить частоту сердечных сокращений пропальпировав пульс в течение не менее 30 секунд
*По материалам ESH/ESC 2013 Рекомендации по лечению артериальной гипертензии
См. также:
Признаки боли в сердце
Признаки того, что болит именно сердце:
1. Локализация. Боли в верхней части грудной клетки, за грудиной чаще всего говорят о коронарном синдроме или перикардите. Но возможны и несердечные причины: патология пищевода, реберный хондроз. Боли в области верхушки сердца (чуть ниже левого соска) чаще не обусловлены сердечной патологией.
2. Иррадиация. При коронарном синдроме боль отдает в челюсть, левую лопатку, плечо и шею. При перикардите болевой синдром усиливается на высоте вдоха. Если же боль отдает в подмышечную область, это признак патологии позвоночника. При расслоении аорты боль разлитая – она иррадиирует едва ли не во все части тела одновременно.
3. Кожа. Если на ней есть сыпь, причиной боли с высокой вероятностью является опоясывающий лишай.
4. Начало. При стенокардии боль начинается постепенно и усиливается. В случае расслоения аорты или пневмоторакса она возникает внезапно.
5. Характер. Классические боли при стенокардии – сжимающие. При пролапсе митрального клапана они длительные, ноющие, не проходят после нитроглицерина.
6. Длительность. При стенокардии боль длится до 5 минут, реже – до 20 минут. Если она не проходит в течение этого времени, возможен инфаркт миокарда. Однако если боли продолжаются больше суток, и другие симптомы не появляются, причиной может быть перикардит или плеврит.
7. Обстоятельства. Боли в сердце часто возникают на фоне физической нагрузки или стресса. Если же они появляются или усиливаются в положении лежа на спине, с высокой вероятностью это воспаление пищевода (рефлюкс-эзофагит), хотя может быть и перикардит. Сильная боль при дыхании может свидетельствовать о поражении плевры или попадании воздуха в средостение (например, при разрыве пищевода).
Осложнения высокого кровяного давления
Высокое кровяное давление может вызвать незаметное, но прогрессирующее повреждение организма в течение нескольких лет, прежде чем у человека начнутся осложнения.
Некоторые осложнения высокого кровяного давления включают в себя:
- сексуальную дисфункцию;
- повреждение артерий и других кровеносных сосудов;
- сердечный приступ;
- сердечную недостаточность;
- ишемическую болезнь сердца;
- микрососудистое заболевание;
- ненормально утолщенную стенку левого желудочка, которая называется гипертрофией левого желудочка;
- ишемический или геморрагический инсульт;
- аневризму и разрыв артерии;
- потерю зрения;
- заболевания почек, в том числе почечную недостаточность;
Авторы другого исследования утверждают, что высокое кровяное давление может повысить риск деменции.
Лечение гипертонической болезни
Артериальная гипертензия — болезнь, которую нельзя окончательно вылечить, но можно контролировать. Терапия и изменение образа жизни позволяют остановить развитие гипертонии, уменьшить частоту и тяжесть кризов и убрать симптомы. Но самое главное — снизить риски для сердечно-сосудистой системы, головного мозга, почек.
Лечение начинают с коррекции образа жизни:
- отказ от курения;
- отказ от употребления алкоголя или существенное ограничение количества спиртного;
- диета: рацион корректируют, уменьшают потребление соли (менее 3,75 г в сутки), увеличивают количество овощей и фруктов (в идеале нужно 5 порций в день), цельнозерновых, молочных продуктов, продуктов со сниженной жирностью, ограничивают потребление калорий. Если нет противопоказаний и заболеваний почек, увеличивают употребление продуктов, содержащих калий (шпинат, фасоль, тыква, рыба, молоко, кефир, йогурт и другие);
- увеличение физической активности. Рекомендуют умеренные нагрузки, способствующие снижению веса и укреплению сердечно-сосудистой системы.
Артериальное давление при лечении снижают до целевых значений (ниже 130/80 мм рт. ст.), чтобы уменьшить риск осложнений. При таком снижении нужен постоянный контроль врача. Используемый для домашних измерений тонометр должен регулярно калиброваться
Для пациентов с диабетом, беременных женщин, пожилых и ослабленных людей применение антигипертензивных препаратов требует особой осторожности
Для лечения гипертонии могут использоваться:
- адренергические модификаторы. Снижают активность симпатической нервной системы и уменьшают кровяное давление, но могут вызывать сонливость, заторможенность, и поэтому применяются редко;
- ингибиторы АПФ. Уменьшают периферическое сосудистое сопротивление, часто назначаются больным с диабетом;
- блокаторы рецепторов ангиотензина II. Имеют действие, схожее с ингибиторами АПФ, а поэтому не назначаются вместе с ними. Не назначаются при беременности;
- бета-блокаторы. Обеспечивают снижение артериального давления за счет замедления сердечного ритма;
- блокаторы кальциевых каналов. Снижают общее периферическое сосудистое сопротивление, могут провоцировать рефлекторную тахикардию;
- прямые вазодилататоры. Оказывают прямое действие на кровеносные сосуды, применяются при тяжелой гипертонии;
- диуретики. Уменьшают объем плазмы крови, что позволяет снизить артериальное давление, но при этом могут спровоцировать гиперкалиемию.
Важно! Назначать лекарства и их дозировки должен терапевт или кардиолог после обследования. Прием лекарств без назначения врача может быть опасным
Если врач назначает прием лекарств, периодически нужно проходить контрольные осмотры, чтобы оценивать эффективность лечения и корректировать его
Важно скорректировать образ жизни, восстанавливать нормальное состояние здоровья так, чтобы для контроля течения гипертонической болезни требовалось минимальное количество медикаментов