Симптомы болезни — повышение артериального давления
Содержание:
Показания и симптомы, при которых точно стоит проверить сосуды шеи и головы
Показаниями к исследованию сосудов головного мозга могут являться:
- Наличие у пациента высокого внутричерепного давления;
- Мигрени;
- Гипотония;
- Нарушение правильной циркуляции крови в мозге, вследствие которого у больного наблюдаются такие проблемы, как:
- Ухудшение памяти, зрения и слуха;
- Снижение работоспособности;
- Головные боли.
- Факторы риска по здоровью, к которым можно отнести:
- Атеросклероз;
- Наследственность;
- Ожирение;
- Пониженное давление;
- Сильноепристрастие к курению или алкоголю.
- Опухолиили травмы головного мозга;
- Пороки сердца;
- Подготовка к операции на сердце;
- Возрастклиента больше 50 лет;
- Инфаркт миокарда, который перенес больной;
- Наличие хотя бы одного инсульта в анамнезе пациента.
Здесь мы уже подробно освещали вопрос о болезнях сосудов головного мозга.
В группу риска сосудистых заболеваний головы, в первую очередь, попадают люди старше 50 лет. С возрастом эластичность сосудов снижается, в их стенках развиваются дегенеративные процессы, которые приводят к аневризмам, стенозам, тромбозам и новообразованиям. Первыми симптомами, которые потребуют анализа состояния кровеносных сосудов, могут быть:
Учащение головных болей, головокружения. Снижение остроты и четкости зрения без видимых причин. Снижение слуха, проблемы с речью
Ухудшение памяти, когнитивных и мнестических функций, рассеянное внимание, расстройство координации. Предобморочные состояния, шум в ушах, «мушки» перед глазами. Онемение, покалывание в области лица и шеи, судорожные подергивания (фасцикуляции)
Тремор (дрожание рук в покое или при участии мелкой моторики кистей). Повышенные цифры артериального давления
Онемение, покалывание в области лица и шеи, судорожные подергивания (фасцикуляции). Тремор (дрожание рук в покое или при участии мелкой моторики кистей). Повышенные цифры артериального давления.
Подобные жалобы могут быть признаками ряда серьезных заболеваний, в число которых входят:
- Болезнь Альцгеймера. Характеризуется злокачественным, необратимым снижением памяти, человек становится рассеянным, мнительным, постепенно развивается деменция и разрушение ядра личности. Дебют заболевания может протекать в виде несвойственной утомляемости, проблем с кратковременной памятью, цефалгиями.
- Сахарный диабет. Это заболевание очень многогранно, в зависимости от стадий, гормонального уровня и характера терапии, оно имеет разные проявления. Такие жалобы, как тревога, тремор, обморочное или предобморочное состояние, могут быть признаками гипогликемии. Кроме прочего, на почве сахарного диабета со временем повышается уровень холестерина и атеросклероз сосудов.
- Атеросклероз. Патология, при которой основной деструктивный процесс запускается в сосудистых стенках. При повышении в липидограмме (анализе крови) уровня холестерина, он накапливается в клетках эндотелия, вызывая воспаление и облитерацию. Приводит это к стенозу, окклюзии или полной облитерации сосуда. Нарушение гемодинамики ведет к ишемии и всем вышеперечисленным жалобам.
- Новообразования, сосудистые мальформации (опухолевые изменения) или аневризмы.
- Инсульт или прединсультное состояние.
Сосуды головы проверить в домашних условиях невозможно, поэтому при наличии симптомов, следует как можно скорее обратиться к доктору, которые подберет самый подходящий метод обследования кровяного русла.
Чем может помочь сосудистый хирург
Еще один врач, который лечит различные болезни сосудов — сосудистый хирург. Это специалист, который проводит диагностику, лечение, а также занимается профилактикой различных патологических процессов, происходящих в венах и артериях.
Обратиться к врачу данной специальности необходимо при наличии таких симптомов:
- болевой синдром в нижних или верхних конечностях;
- видимое увеличение и изменение цвета сосудов;
- образование уплотнений в подкожных слоях, покраснение кожных покровов;
- долгое время не заживающие раны;
- изменение цвета и некроз тканей на ногах.
Сосудистый хирург проверяет движение крови по сосудам, назначает ряд исследований и устанавливает точный диагноз.
После первичного осмотра пациент может быть направлен на обследование, которое обычно включает:
- клинику и биохимию крови;
- коагулограмму;
- ультразвуковое сканирование сосудистых просветов;
- ангиографию;
- сонографию.
В большинстве случаев к врачу этой специальности больные обращаются на последних стадиях болезни, поэтому лечение проводится более кардинальными способами. Какой из методов будет выбран для устранения патологии зависит от самочувствия больного и наличия показаний и противопоказаний.
Врач может предложить одну из следующих хирургических манипуляций:
- стволовую и пункционную склеротерапию (при деформировании венозных стенок нижних конечностей);
- оперативное вмешательство с применением малоинвазивных технологий;
- эхосклеротерапию (удаление поврежденных сосудов с использованием дополнительного сканирования).
Лечение может проводиться с применением методики гравитационной хирургии. Этот способ оперативного вмешательства позволяет восстанавливать варикозно измененные вены.
Сосудистый хирург не только лечит патологию, а и проводит контроль восстановления пациента во время реабилитационного периода, подбирает подходящие физиотерапевтические процедуры, а также профилактические меры для предупреждения рецидивов.
При появлении подозрений на заболевания сосудов необходимо сразу же обращаться за медицинской помощью. Чем раньше врач проведет обследование и назначит лечение, тем больше вероятность устранить болезнь без применения радикальных методик. Откладывание визита к специалисту и самостоятельное применение медикаментозных средств и методов народной медицины может негативно сказаться на течении патологических процессов.
Из этой статьи вы узнаете: как называется врач по венам, артериям и их заболеваниям. Какими проблемами занимаются сосудистые и общие хирурги; какой врач лечит сосудистые заболевания головного мозга и сердца.
Название доктора, занимающегося заболеваниями сосудов, — сосудистый хирург. Однако при некоторых болезнях кровеносных сосудов оказывать помощь могут кардиохирурги, интервенционные кардиологи, общие хирурги, нейрохирурги.
Строго говоря, патологией, связанной с сосудистыми заболеваниями, занимаются врачи и других специальностей. Примером может быть невролог, лечащий цереброваскулярные заболевания, развитие которых происходит из-за нарушений кровотока по сосудам головного мозга. В такой же роли может выступать и кардиолог, который лечит ишемическую болезнь сердца, возникшую из-за сужения сосудов сердца.
Врачи, которые занимаются лечением сосудов
На чем специализируется врач?
Сосудистый хирург – специалист в сфере ангиологии и флебологии, врач, занимающийся диагностикой, подбором оптимального метода терапии в лечении патологий кровеносных сосудов, профилактикой венозных заболеваний. В его арсенале присутствуют малоинвазивные методы оперативного вмешательства, позволяющие устранять патологию сосуда при минимальном размере разрезов. Такой подход снижает степень травматичности и способствует сокращению реабилитационного периода.
Основные направления деятельности сосудистого хирурга
- Диагностика патологий магистральных сосудов: варикоцеле, тромбоз, варикозное расширение вен, тромбофлебит, атеросклероз нижних конечностей, тромботические поражения почечной артерии.
- Проведение консервативной терапии, направленной на устранение дегенеративных процессов.
- Профилактика артериальных и венозных заболеваний у пациентов из группы риска.
- Малые и полноценные хирургические операции, направленные на устранение патологии.
- Протезирование поврежденных сосудов.
- Наблюдение и лечение врожденных патологий кровеносных сосудов: артериальных или венозных мальформаций, гемангиом.
- Мониторинг онкологических новообразований, располагающихся вблизи от магистральных сосудов или на них.
Своевременное обращение к сосудистому – ангиохирургу позволит избежать проблем в будущем. Даже если варикозное расширение вен не успело сформироваться, специалист тоже сможет помочь и подобрать эффективные меры профилактики. Здоровье ваших ножек и сосудов – приоритет деятельности ангиохирурга.
Чем может помочь врач?
Хирург вскроет фурункул, промоет раствором антисептика, наложит повязку с лекарствами. Повязку нужно будет периодически менять. Обычно после этого заживление наступает быстро. Иногда нужен курс антибиотиков — но только по назначению врача, самодеятельность тут навредит.
Если фурункул находится на лице или успел вызвать осложнения, показано стационарное лечение — придется ложиться в больницу. Фурункулез тоже лечат в стационаре. Помимо хирургического лечения, при фурункулах применяют физиотерапию. Врач может назначить лечение инфракрасным излучением, лазером, ультрафиолетовыми лучами.
Обследование у терапевта
Чтобы выставить диагноз гипертоническая болезнь, терапевт должен провести комплексное обследование. Это поможет установить причину подъема давления и выставить окончательный диагноз.
- Сначала врач расспрашивает пациента, выявляет, есть ли у него наследственная предрасположенность к гипертонии.
- Он должен измерить АД, определить частоту сердечных сокращений и осмотреть больного, пропальпировать брюшную полость для поиска опухолей, способных передавить крупные сосуды.
- После специалист должен обязательно направить больного на дополнительные обследования, которые помогут точно выявить причину повышенного давления.
А также читайте на нашем сайте: Причины возникновения, основные симптомы и лечение гипертонии у мужчинДиагностический алгоритм включает исследования:
- общий анализ крови;
- общий анализ мочи;
- биохимия (определение креатинина, мочевины, триглицеридов, калия);
- уровень гормонов щитовидной железы;
- УЗИ почек;
- сахар крови;
- рентгенография шейного отдела позвоночника;
- определение уровня холестерина;
- ЭКГ;
- обследование глазного дна.
Кроме этих исследований, могут быть назначены другие диагностические процедуры узкими специалистами, которых привлекают для установления окончательного диагноза. Это необходимо, если есть подозрения на другие заболевания, проявляющиеся также подъемом АД.
https://youtube.com/watch?v=UHfrXKaTSN8
Альдостерома
Альдостерома – это тоже опухоль надпочечника, но выделяющая в избыточном количестве другой гормон – альдостерон. Альдостерома – опухоль доброкачественная и небольших размеров, около 2 см.
Избыток альдостерона в организме вызывает задержку жидкости, потерю с мочой калия, снижение уровня калия в крови, воздействует на стенки сосудов. Артериальное давление при альдостероме повышено постоянно и плохо поддается лечению обычными антигипертензивными препаратами. Очень характерным для этой опухоли (хотя и не у всех пациентов) является снижение в крови уровня калия, что опасно развитием аритмий. Несмотря на задержку жидкости в организме, отеков при альдостероме обычно нет.
Кроме односторонней опухоли надпочечника встречается такое состояние, как гиперплазия (увеличение) одного или обоих надпочечников. Если увеличенные надпочечники вырабатывают слишком много альдостерона, то это заболевание называется идиопатический гиперальдостеронизм. Он проявляется так же, как и альдостерома.
Какие болезни лечит хирург?
- По данным ВОЗ сосудистый хирург чаще всего принимает пациентов, страдающих от атеросклероза. Если в прошлом столетии это было заболевание исключительно у людей пожилого возраста, то сегодня атеросклероз существенно помолодел. Из-за некачественного питания и злоупотребления фастфудом (в среде студентов это особенно распространено) в крови человека повышается уровень вредного холестерина. Он скапливается в просветах сосудов и формирует холестериновые бляшки на стенках сосудов. Как следствие, сужается просвет кровеносного сосуда и нарушается кровоток.
- В большинстве случаев пациент продолжительное время не подозревает о развитии атеросклероза, так как протекает бессимптомно. Лечение осложняется тем, что патологию обнаруживают на запущенной стадии, когда дегенеративные процессы уже не обратимы. Поэтому посещение сосудистого хирурга в профилактических целях – важный шаг для сохранения здоровья сосудистой системы.
- Также в списках посетителей сосудистого хирурга находятся люди с заболеваниями, поражающими артерии. Это может быть сужение или расширение сосудистого русла, воспаление или расслоение стенки артерии, стеноз сонных артерий.
- Обращаются к специалисту и с проблемными венами, особенно в нижних конечностях. Сосудистый хирург назначает комплексное лечение или проводит оперативное вмешательство при варикозном расширении вен, тромбозе, флебите, эмболии вен.
- Пациенты с хронической ишемией мозга и нарушением церебрального кровообращения так же могут получить медицинскую помощь у сосудистого хирурга. Все патологии, связанные с нарушением кровотока, являются сферой профессиональной деятельности врача. Он работает с последствиями разрыва аневризмы, кровоизлияний, артериальной газовой эмболии пред и пост инфарктными и инсультными состояниями.
- На консультацию к сосудистому хирургу записываются и пациенты с гипертонией, вегето-сосудистой или нейроциркуляторной дистонией, ишемической болезни сердца. В этом случае специалист оценивает состояние кровеносных сосудов и назначает лечение, в зависимости от причины развития нарушений.
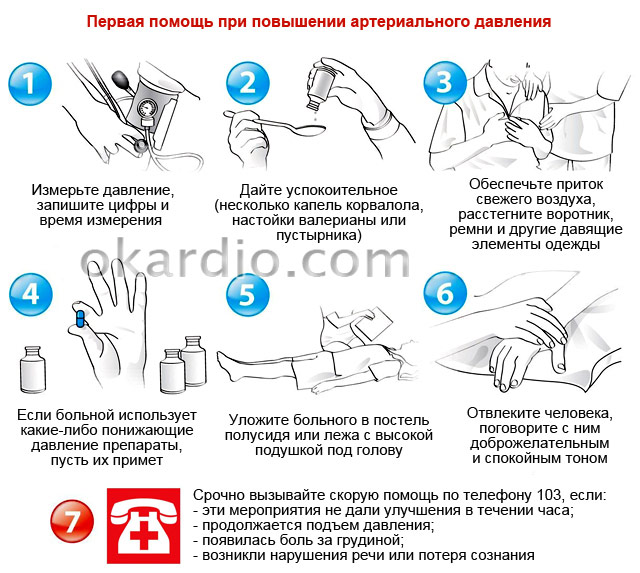
Симптомы гипертонии
Повышенное артериальное давление может проявляться в виде таких симптомов, как:
- слабость;
- головокружение;
- головные боли;
- снижение работоспособности.
Однако эти симптомы могут восприниматься человеком просто как признаки утомления. К тому же на первой стадии гипертония может протекать бессимптомно.
Отдельно выделяется внезапное повышение давления – гипертонический криз
, который также можно рассматривать как осложнение гипертонической болезни. При гипертоническом кризе происходит резкое нарушение кровообращения в наиболее важных органах – головном мозге, сердце, почках. Симптомами гипертонического криза являются:
- сильная головная боль;
- потемнение в глазах;
- тошнота и рвотные позывы;
- стенокардия, ощущение усиленного сердцебиения;
- холодный пот, слабость, дрожание рук.
Симптомы гипертонии I-й стадии Возможны подъемы артериального давления в пределах 160-180/95-105 мм рт. ст. После отдыха давление обычно нормализуется. Дополнительных симптомов может не быть, однако могут наблюдаться шум в ушах, тяжесть в голове, слабые головные боли, плохой сон, снижение работоспособности, иногда – головокружение и кровотечения из носа.
Симптомы гипертонии II-й стадии
Давление повышается до значений в пределах 180-200/105-115 мм рт. ст. При этом повышение давления оказывается более устойчивым, чем в случае I-й стадии. Гипертония II-й стадии проявляется головными болями и стенокардией, следует ожидать также головокружения и гипертонические кризы. Снижается кровоснабжение, головного мозга, почек и сетчатки. Возможны инсульты.
Симптомы гипертонии III-й стадии
Артериальное давление регистрируется в пределах 200-230/115-130 мм рт. ст. При таком давлении вероятность инфарктов и инсультов значительно возрастает. В деятельности сердца, головного мозга и почек происходят необратимые изменения.
Меры профилактики
Что делать, чтобы не заболеть? Прежде всего, следует обратить внимание на причины повышения давления или развития гипертонии, постараться их искоренить или не допускать их появления. А именно:
А именно:
- Нормализовать массу тела при лишнем весе поддерживать ее на оптимальной отметке;
- Не употреблять много кофе, крепкого зеленого чая, специй, и не пересаливать еду;
- Бороться с вредными привычками, в идеале – их искоренить;
- Проводить время на свежем воздухе (достаточно будет получасовой ежедневной прогулки);
- Выполнять минимальные физнагрузки (утренняя зарядка, ее вполне хватит);
- Игнорировать неправильную еду (минимизировать или исключить потребление быстрых углеводов, жареной, копченой и соленой пищи, алкоголя);
- Проводить досуг активно (охота, рыбалка, дайвинг, велотуризм, коньки, горный спорт, скейтбординг и т.д.).
Также стоит придерживаться правильных привычек в питании. Употреблять в пищу больше нежирных продуктов, богатых клетчаткой и витаминами (овощи, мясо птицы, телятина, говядина).
Отдельное внимание следует уделить морепродуктам. Насыщение организма йодом – важная составляющая профилактики заболевания
В идеале желательно, чтобы ваш ежедневный рацион на 30% состоял из богатых йодом продуктов.
Методы лечения гипертонии
Основная цель лечения гипертонии – снизить риск развития наиболее опасных осложнений (инсульт, инфаркт миокарда, хроническая почечная недостаточность и нефросклероз). С этой целью предпринимаются меры по снижению артериального давления до нормального уровня и снижению уязвимости органов-«мишеней». Больному необходимо настраиваться, что противогипертоническая терапия будет проводиться пожизненно. Курс лечения на II-й и III-й стадии заболевания обязательно включает медикаментозную терапию. Лечение гипертонии I-й стадии может не требовать медикаментозных средств, а ограничиваться лишь методами немедикаментозной терапии. В любом случае, немедикаментозная терапия при гипертонии очень важна.
Больному гипертонией следует регулярно измерять давление и соблюдать все предписания лечащего врача.
Допустимо ли самолечение
При регулярных колебаниях кровяного давления только квалифицированный специалист может назначить нужную терапию и дать соответствующие рекомендации. Артериальное давление имеет свойство повышаться по различным причинам, и в некоторых случаях даже сам врач не может определить точный диагноз, дать оценку состоянию человека и выбрать оптимальный метод терапии. В таких случаях используется комплексное обследование и собирается консилиум.
Самолечение может привести к серьезным необратимым последствиям. Не зная причины повышения АД и механизма действия того или иного препарата, больной может навредить своему здоровью.
Диагностика заболеваний почек
Опрос и общий осмотр пациента в стоячем и лежачем положении с пальпацией и перкуссией (постукиванием) области почек — начальный этап выявления почечной патологии. Далее поставленный доктором первичный диагноз должен быть подтвержден или опровергнут лабораторными и инструментальными методами.
В лабораторную диагностику заболеваний почек могут входить:
- общий анализ крови для определения актуального уровня кальция, креатинина, фосфата, электролитов и мочевины;
- общий анализ мочи;
- биохимический анализ крови;
- определение уровня C-реактивного белка;
- проба мочи по Нечипоренко;
- проба мочи по Зимницкому (при необходимости).
Часто назначаемые инструментальные методы:
- ангиография;
- УЗИ;
- КТ;
- МРT;
- сцинтиграфия;
- биопсия почки.
О чем говорят данные лабораторной диагностики заболеваний почек
Общий анализ крови — о наличии патологических изменений могут говорить повышенное значение скорости оседания эритроцитов (СОЭ), увеличенное содержание лейкоцитов, низкий уровень гемоглобина.
Биохимический анализ крови — на нарушение выделительной функции могут указывать повышенное содержание мочевой кислоты, креатинина, мочевины.
Общий анализ мочи — одно из ключевых исследований при диагностике почечной патологии. Рассматриваемые параметры: прозрачность, цвет, запах, рН-фактор, относительная плотность; наличие лейкоцитов, эпителиальных клеток, солей, эритроцитов, глюкозы, белка, бактерий. Например, повышенный белок в моче может означать указывать на наличие воспалительного процесса в мочевыделительной системе.
Проба по Нечипоренко проводится для обнаружения скрытого инфекционного процесса, если результаты общего анализа вызывают сомнения. Метод позволяет детально определить содержание и концентрацию в моче эритроцитов, лейкоцитов и цилиндров (белковые образования).
Проба по Зимницкому позволяет выявить патологические изменения в режиме мочеиспускания, определить плотность мочи, собранной в разное время суток.
Как готовиться к анализам
За 2-3 суток до сдачи любого анализа следует отказаться от приема спиртного, физических и душевных перегрузок, посещения бани, сауны.
Анализ крови: последний прием пищи — за 8-12 часов, вода — за 3-4 часа.
Анализ мочи: за 2 суток необходимо исключить из рациона продукты, которые могут изменить цвет мочи (ягоды, свекла, морковь, кофе, крепкий чай, поливитамины и пр.).
Если пациент постоянно принимает лекарства, об этом следует заранее предупредить врача. Некоторые препараты (особенно мочегонные) способны исказить результаты обследования.
В день анализа: пациент собирает утреннюю мочу, накопленную в мочевом пузыре за ночь. До мочеиспускания необходимо осуществить тщательную гигиену наружных половых органов. Биоматериал собирается в одноразовый контейнер (продается в аптеках). Собрать необходимо среднюю порцию мочи, слив первую порцию. Собранную мочу нужно в течение 1-2 часов сдать в лабораторию — позднее биоматериал может стать непригодным для исследования.
При назначении пробы по Зимницкому пациент собирает биоматериал в течение суток и в конце срока измеряет общее количество выделенной мочи.
Важно! Несмотря на обилие околомедицинских сайтов и форумов в интернете, не доверяйте трактовку результатов непрофессионалам. Диагностикой почечной патологии и интерпретацией данных всех обследований должен заниматься только врач!