О чем говорит подъем артериального давления ближе к вечеру
Содержание:
Симптомы высокого кровяного давления при беременности
Симптомы высокого кровяного давления во время беременности могут включать тошноту и головные боли. Во время беременности гипертония является довольно распространенным явлением, и в США она поражает примерно 6–8% беременных женщин в возрасте 20–44 лет. Гипертония во время беременности поддается лечению. Женщины с хроническим высоким кровяным давлением могут иметь здоровых детей, если они внимательно следят за своим кровяным давлением на протяжении всей беременности.
Однако, если беременная женщина не получает лечения, неконтролируемое высокое кровяное давление может вызвать серьезные осложнения для нее и ребенка.
Симптомы и признаки высокого кровяного давления во время беременности включают в себя:
- головные боли;
- тошноту;
- рвоту;
- боль в животе;
- увеличение веса;
- отек;
- признаки проблем с почками, такие как белок в моче (протеинурия);
- сбивчивое дыхание;
- головокружение;
- проблемы со зрением;
Симптомы
Даже при значительном повышении артериального давления у гипертонической болезни долгое время может не быть симптомов. По этой причине нужно периодически измерять кровяное давление (контроль особенно важен для тех, кто старше 35 лет). Измерить давление можно автоматическим электронным тонометром — такие приборы продаются в аптеках.
Среди основных симптомов гипертонии — головная боль, головокружение, тяжесть в голове. Эти проявления связаны со спазмом сосудов и ухудшением кровоснабжения головного мозга. Возможно кровотечение из носа, звон в ушах, снижение зрения, сердечные аритмии. При тяжелом течении гипертонической болезни может появляться слабость, боли в груди, тошнота, рвота, тремор («дрожание» мышц). Среди других симптомов — появление пелены или черных точек перед глазами, проблемы со сном, сильное сердцебиение, шум в ушах.
Рисунок 1. При гипертонической болезни стенки сердца могут гипертрофироваться — а это ухудшает кровообращение.
Если болезнь прогрессирует, острота зрения постепенно снижается, может уменьшаться чувствительность рук или ног, в тяжелых случаях возможен их паралич. В периоды стресса, на фоне нервного перенапряжения или физической активности симптомы могут нарастать. Чаще они проявляются у людей среднего и пожилого возраста. Заболевание протекает тяжелее при наличии лишнего веса, вредных привычек, при склонности к перееданию, при высоком уровне стресса.
Обратиться за консультацией к терапевту или кардиологу нужно при регулярных головных болях, головокружении, проблемах со зрением, если при самостоятельном измерении кровяного давления его значения часто повышены.
Стадии гипертонии
Болезнь развивается постепенно. Всего выделяют три стадии.
- Первая стадия: умеренная гипертоническая болезнь. Кровяное давление нестабильно, его значения могут изменяться в течение дня. На этой стадии состояние внутренних органов и центральной нервной системы остается нормальным, признаков органического поражения нет. Гипертонические кризы случаются редко и протекают относительно легко.
- Вторая стадия: тяжелая гипертония. На второй стадии происходит значительное повышение артериального давления, самочувствие часто ухудшается, гипертонические кризы становятся тяжелыми. На этом этапе из-за постоянно высокого кровяного давления начинаются изменения внутренних органов. Появляются сосудистые нарушения, ухудшается кровоснабжение головного мозга. Артерии сетчатки сужаются. Развивается гипертрофия левого желудочка сердца, и это увеличивает риск тяжелых сердечных патологий. Появляются признаки нарушений работы почек (повышение уровня альбумина в моче, повышение уровня креатинина в сыворотке крови)
- Третья стадия: очень тяжелая гипертония. Кровяное давление становится критически высоким — выше 200 мм рт. ст. для систолического и 125 мм рт. ст. для диастолического. Усиливаются органические поражения, развивается сердечная недостаточность, тромбозы мозговых сосудов, аневризмы, почечная недостаточность и другие тяжелые состояния. Часто происходят тяжелые гипертонические кризы.
Причины высокого артериального давления
Первичное высокое артериальное давление — причина высокого давления не определена.
Вторичное высокое артериальное давление имеет основную причину, например, заболевания почек, или связано с определенным лекарственным средством, которое принимает пациент.
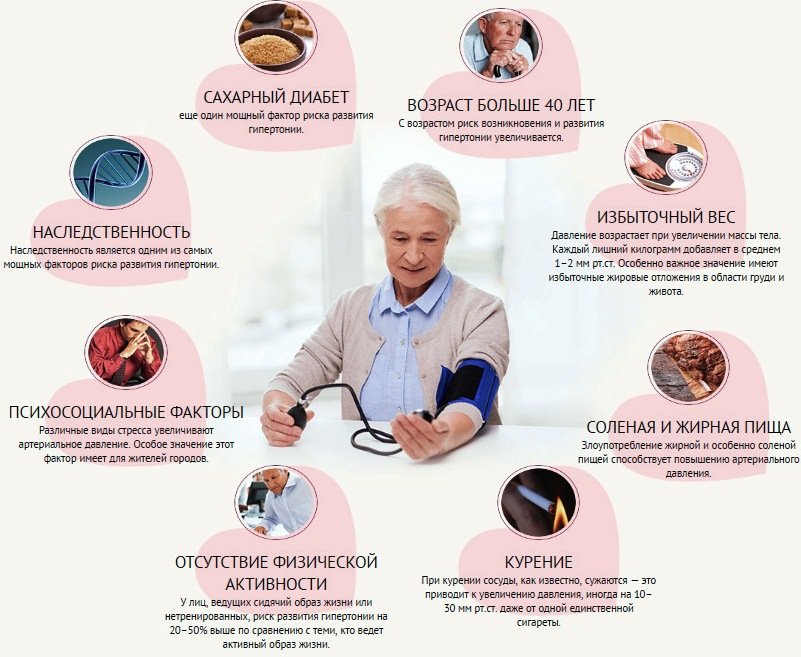
Несмотря на то, что тяжело идентифицировать причины гипертонии, имеются некоторые факторы, которые вызывают развитие этого заболевания. Вот несколько причин высокого артериального давления:
1) Возраст. Чем старше человек, тем выше риск возникновения гипертонии;
2) Наследственность. Если у вас есть близкие родственники с гипертонией, то риск развития этого заболевания у вас высокий.
3) Температура воздуха. Систолическое и диастолическое значение артериального давления изменяется в зависимости от времени года и температуры воздуха. Артериальное давление снижается, когда воздух теплый, и поднимается, когда холодает.
4) Этническое происхождение. Люди с Африки или Южной Азии имеют более высокий риск развития гипертонии, по сравнению с людьми кавказского или индейского происхождения (коренные народы Северной и Южной Америки).
5) Ожирение / избыточный вес. Люди с ожирением более склонны к развитию гипертонии, по сравнению с людьми с нормальным весом.
6) Пол. Высокое артериальное давление чаще встречается у мужчин, чем у женщин. Тем не менее, после 60 лет и мужчины, и женщины имеют одинаковый риск. Женщины в возрасте 18-59 лет имеют больше шансов иметь признаки и симптомы заболевания.
7) Гиподинамия. Недостаток физических упражнений, а также сидячий образ жизни повышают риск развития гипертонии.
8) Курение. Курение вызывает сужение кровеносных сосудов, что приводит к повышению кровяного давления. Курение также снижает содержание кислорода в крови; поэтому сердце начинает работать быстрее, тем самым вызывая повышение артериального давления.
9) Потребление алкоголя. Люди, которые регулярно пьют, имеют высокое систолическое артериальное давление.
10) Высокое потребление соли. Люди, которые употребляют мало соли, имеют более низкое артериальное давление крови.
11) Диета с высоким содержанием жира. Диетологи подчеркивают, что проблема заключается не в том, сколько жира потребляется, а какой тип жиров употребляется. Жиры, полученные из растений, таких как авокадо, орехи, оливковое масло и т.д., а также омега являются полезными, в то время как насыщенные жиры животного происхождения, а также транс-жиры — вредны.
12) Психологический стресс. Стресс может оказывать серьезное влияние на артериальное давление.
13) Диабет. Люди с диабетом имеют высокий риск развития гипертонии. Среди больных сахарным диабетом гипергликемия (повышенное содержание сахара в крови) является фактором риска для гипертонической болезни.
14) Псориаз. Он связан с высоким риском развития гипертонии и диабета. Псориаз – это иммунное заболевание, при котором на коже появляются красные чешуйчатые пятна.
15) Беременность. Беременные женщины имеют более высокий риск развития гипертонии. Это является распространенной медицинской проблемой, с которой сталкиваются женщины во время беременности. Большинство стран делят гипертонию во время беременности на четыре категории:
- Хроническая гипертония;
- Преэклампсия-эклампсия;
- Хроническая артериальная гипертензия;
- Гестационная гипертензия.
Симптомы, указывающие на наличие повышенного ВГД
Итак, врачи советуют обратить внимание на следующие явления, которые могут свидетельствовать об увеличенном офтальмотонусе. Особенно внимательным к здоровью глаз следует быть людям, у которых в семье уже есть родственники, болеющие глаукомой:
- болевые ощущения в висках и над бровями при поднятии глаз вверх, особенно в вечернее время;
- частые головные боли и невозможность избавиться от них даже с помощью лекарственных средств;
- полопавшиеся сосуды на белке глаза;
- сильная усталость глаз к вечеру, неприятные ощущения при взгляде вверх или в стороны;
- затуманивание зрения после ночного сна, когда требуется время, чтобы оно пришло в норму;
- быстрая утомляемость глаз во время зрительной работы;
- снижение четкой видимости при переходе из светлого помещения в более темное.
Вот основные симптомы так называемой гипертонии глаз, на которые врачи советуют обращать внимание, тем более при предрасположенности к глаукоме. Если они повторяются регулярно, то это повод обратиться к специалисту для доскональной проверки органов зрения.
Какие значения давления указывают на наличие патологии
В ситуации, когда ВГД имеет повышенные значения, это знак бить тревогу, так как его увеличение свидетельствует о наличии глаукомы в разных стадиях. Вот таблица, по которой можно узнать о том, насколько Вам угрожает опасность этой болезни
1. Нормой считается значение от 10 до 22 мм рт. ст. (обычно 15-17).
2. Давление от 22 до 25 мм ртутного столба может свидетельствовать о первичных признаках глаукомы, и в этом случае нужно пройти тщательное обследование.
3. Цифра 25-27 мм ртутного столба с большой долей вероятности подтверждает наличие начальной стадии глаукомы.
4. При уровне офтальмотонуса 27-30 единиц можно говорить о том, что глаукома активно развивается.
5. Значение ВГД выше 30 мм рт. ст. означает тяжелую степень развития заболевания.
Напоминаем, изменение давления внутри глаз в течение дня не должно превышать норму 3-4 мм рт. ст. — утром выше, к вечеру ниже. А какие факторы могут послужить поводом для обращения к специалисту, чтобы проверить глазное давление?
Классификация
Артериальная гипертензия (АГ) классифицируется по различным признакам:
- степень повышения давления;
- тяжесть поражения органов-мишеней, т.е. органов и систем, максимально страдающих от повышенного давления;
- причина появления и развития патологии.
Классификация по уровню артериального давления (АД) выделяет несколько стадий артериальной гипертензии:
- оптимальным считается АД, не превышающее 120/80 мм рт. ст., но если АД находится в пределах 139/89, это считается нормой;
- 1-я степень патологии — до 159/99;
- 2-я степень — до 179/109;
- 3-я степень (тяжелая) — выше 180/110.
По причинам развития заболевания различают первичную и вторичную артериальную гипертензию. Первичная АГ называется также эссенциальной гипертензией или гипертонической болезнью. Среди всех случаев АГ на долю этого вида приходится 95% диагностированных случаев. При вторичной (симптоматической) АГ повышение артериального давления — это следствие патологии других органов и систем организма, например, воспалительных заболеваний почек, эндокринных нарушений или проблем с центральной нервной системой (ЦНС).
Клиническая картина
Течение артериальной гипертензии зависит от стадии заболевания, уровня повышения давления и задействованных органов-мишеней.
На начальном этапе болезнь может протекать бессимптомно и обнаруживаться только при плановом измерении артериального давления.
С развитием патологии появляются жалобы на головную боль, тяжесть в затылке, шум в ушах, учащенное сердцебиение, проблемы со сном, снижение работоспособности.
Стойкое повышение давления выше 140/90 мм рт. ст. может стать причиной:
- постоянной одышки, даже при минимальных физических усилиях;
- болей в области сердца;
- повышенного потоотделения, онемения конечностей;
- отеков и выраженной одутловатости лица.
Спазм глазных сосудов проявляется мелкими кровоизлияниями в сетчатку, потерей четкости зрения, мельканием мушек перед глазами.
Каждый из этих симптомов требует незамедлительной консультации у врача-кардиолога.
Формы артериальной гипертензии
Правильное определение формы артериальной гипертензии играет решающую роль в предупреждении развития опасных осложнений и выборе оптимальной терапевтической тактики. Особенно это касается вторичной АГ как следствия дисфункции некоторых отдельных органов и систем организма.
Нефрогенные паренхиматозные артериальные гипертензии
Чаще всего причина вторичной артериальной гипертензии — заболевание почек. Давление может повышаться при пиелонефрите, нефропатиях различной природы, опухолях, туберкулезном поражении почек и других почечных патологиях.
Эта форма гипертензий чаще встречается у более молодых людей. Для нее характерно нормальное давление на начальной стадии заболевания. Развитие заболевания и выраженное поражение тканей вызывают повышение артериального давления на фоне хронической почечной недостаточности.
Нефрогенные реноваскулярные артериальные гипертензии
Причина реноваскулярной АГ — нарушение артериального почечного кровотока, в большинстве наблюдений обусловленного атеросклерозом почечных артерий. Стойкое повышение давление развивается при сужении просвета почечной артерии более чем на 70%. Характерный признак данной формы АГ — повышение давления до 160/100 мм рт. ст. и выше.
Заболевание обычно начинается остро, при этом давление не удается сбить гипотензивными препаратами.
При ультразвуковом исследовании определяют асимметрию почек и нарушение магистрального кровотока. Болезнь часто приводит к инфаркту миокарда и инсульту. При отсутствии адекватной терапии выживаемость в ближайшие 5 лет прогнозируют только 30% людей.
Феохромоцитома
Эта АГ, причиной которой является гормонально активное новообразование надпочечников, встречается примерно в 0,3% симптоматических гипертензий. Периодический выброс в кровь адреналина, дофамина и других гормонов вызывает резкое повышение артериального давления и часто приводит к гипертоническому кризу.
Диагноз ставится на основании результатов гормональных тестов и инструментальных исследований. Феохромоцитома лечится только хирургически.
Первичный альдостеронизм
Заболевание обусловлено излишней выработкой в почках гормона альдостерона — он отвечает за задержку в организме ионов натрия и выведение ионов калия. При нарушении калиево-натриевого баланса образуется излишек калия в клетках. Из-за этого в организме накапливается жидкость и повышается артериальное давление.
Лекарственная терапия при первичном альдостеронизме не дает должного эффекта. Пациенты страдают от судорог, мышечной слабости, жажды. Патология может привести к инсульту, гипертоническому кризу, отеку легких.
Синдром и болезнь Иценко-Кушинга
Синдром и болезнь Иценко-Кушинга — изменение гипоталамуса, следствием которого становится избыточный синтез корой надпочечников глюкокортикоидных гормонов. Один из признаков заболевания — ожирение.
Повышенное из-за гормонального дисбаланса артериальное давление не снижается при приеме снижающих давление препаратов. При подтверждении диагноза на КТ и МРТ надпочечников назначается хирургическое или гормональное лечение.
Коарктация аорты
Одна из редких форм артериальной гипертензии, причина которой — затруднение кровотока в большом круге кровообращения из-за врожденного сужения просвета аорты.
Коарктация (сужение) аорты диагностируют сразу после рождения ребенка или в раннем детском возрасте. В результате сужения главного кровеносного сосуда кровоток ухудшается, что приводит к систолической перегрузке левого желудочка сердца. При измерении артериального давления отмечаются высокие показатели на руках и нормальные или пониженные на ногах.
При значительном стенозе артерии показано хирургическое вмешательство.
Лекарственные формы артериальной гипертензии
Некоторые лекарственные препараты повышают вязкость крови, задерживают в организме соль и воду, вызывают спазм сосудов, и становятся причиной артериальной гипертензии.
Среди этих лекарств — капли от насморка с производными эфедрина, нестероидные противовоспалительные препараты, некоторые гормональные контрацептивы, антидепрессанты, глюкокортикоиды.
Подобные средства следует принимать строго по назначению врача и под его постоянным контролем.
Нейрогенные артериальные гипертензии
Причинами артериальной гипертензии могут быть черепно-мозговые травмы, энцефалит, новообразования в головном мозге. Такой вид АГ называется нейрогенным.
Характерные признаки: судороги, головные боли, тахикардия. Нормализация артериального давления возможна только после успешной терапии основного заболевания.
Чем опасно высокое давления для жизни человека
От высокого давления могут пострадать различные органы:
- Сердечно-сосудистая система: Высокое кровяное давление может привести к затвердению артерий, увеличивая риск закупорки.
-
Сердце: Закупорка может уменьшить приток крови к сердцу, увеличивая риск стенокардии, сердечной недостаточности или сердечного приступа.
-
Мозг: Закупорка артерий может снизить или предотвратить приток крови к мозгу, приводя к инсульту.
-
Почки: Высокое кровяное давление может привести к повреждению почек и хронической болезни почек.
Последствия высокого артериального давления систолического (верхнего) и диастолического (нижнего, в период расслабления сердечной мышцы) — могут быть одинаково опасны для жизни.
Симптомы
Флегмона – заболевание, которое характеризуется постепенным нарастанием симптомов. Это обусловлено необходимостью определенного времени для разрушения здоровых клеток. За счет ферментов, предотвращающих ограничение патологии, воспалительный процесс разливается вокруг очага первичного проникновения микроорганизма.
Клиника флегмоны обусловлена локальным инфицированием и сдавливанием тканей, а также нервных окончаний гноем, который образуется в ходе прогрессирования заболевания. Типичные признаки патологии:
- болевой синдром в области поражения подкожной клетчатки. Пациент указывает на целую зону, а не одну конкретную точку;
- покраснение (эритема) в патологическом участке;
- отечность, которая имеет вид «апельсиновой корочки». На поверхности кожи могут формироваться различные везикулы и пустулы с серозным или гнойным содержимым;
- повышение температуры тела. Выраженность лихорадки зависит от агрессивности возбудителя заболевания и его численности в очаге воспаления;
- учащение дыхания и увеличение числа сердечных сокращений. Клиника флегмоны, сопровождающаяся резким изменением функции сердечно-сосудистой и дыхательной системы, указывает на массивность инфицирования и требует немедленной госпитализации пациента;
- увеличение близкорасположенных лимфатических узлов (лимфаденит);
- головная боль, общее недомогание.
На основе указанных выше признаков врачи клиники «МедПросвет» проводят первичную диагностику флегмоны и подбирают базовое лечение. В 70-75% случаев пациенты с соответствующей проблемой чувствуют себя удовлетворительно. Тяжелая интоксикация возникает при игнорировании заболевания и отсутствии своевременной медицинской помощи.
В зависимости от выраженности процесса выделяются условные стадии флегмоны – серозная, гнойная, гнилостная, некротическая. Болезнь начинается с локального воспаления (серозная). Активация иммунных клеток и бактерий ведет к образованию гноя (гнойная форма). Прогрессирование процесса ведет к образованию большого количества выделений с неприятным запахом (гнилостная форма). При отсутствии своевременного лечения происходит отмирание поврежденных тканей (некротическая форма).
Что такое повышенное давление?
О повышенном артериальном давлении (АД) говорят, когда его систолический и диастолический компоненты становятся выше физиологического порога.
Норма АД согласно данным ВОЗ:
- систолическое (верхнее) – 120-129 мм рт. ст;
- диастолическое (нижнее) – 80-84 мм рт. ст.
Если при измерении АД верхняя цифра составляет 140 и выше, а нижняя – 90 и выше, то такое давление считается повышенным. При этом нужно понимать, патологией считается систематически регистрируемое высокое кровяное давление. Эпизоды его повышения по утрам, при интенсивной физической активности, страхе, стрессе являются естественными для организма.
По наблюдениям медиков очень опасными считаются следующие отметки АД — для верхнего 180, для нижнего 120. При этом высока вероятность развития гипертонического криза.
Классификация
Для классификации заболевания применяют два подхода: по степеням и стадиям. Степени гипертонии различаются тем, до каких значений поднимается артериальное давление, разница между стадиями — в течении заболевания, в количестве, тяжести сопутствующих органических поражений.
Первая степень
Систолическое артериальное давление — более 139 и менее 159 мм рт. ст., а диастолическое находится на уровне 90-99 мм рт. ст. При повышенных значениях нормализовать кровяное давление можно, скорректировав образ жизни. Для этого нужно увеличить физическую активность, скорректировать питание, отказаться от вредных привычек, снизить уровень стресса.
Вторая степень
При второй степени значения артериального давления становятся высокими и составляют 160-179 мм рт. ст. для систолического и 100-109 мм рт. ст. для диастолического. При таких значениях нагрузка на сердце сильно увеличивается. Кровоснабжение головного мозга ухудшается, и это может вызывать головные боли и головокружение, снижение работоспособности. Возникают изменения на глазном дне. Начинается склероз тканей и сосудов почек, выделительная функция нарушается, возможно развитие почечной недостаточности. Состояние сосудов ухудшается. Для лечения нужно изменить образ жизни, а также начать прием лекарств.
Третья степень
Значение систолического давления — выше 180 мм рт. ст., диастолического — выше 110 мм рт. ст. При гипертонической болезни нагрузка на сердце становится слишком высокой и провоцирует необратимые изменения. Давление нужно постоянно снижать с помощью лекарств. Без этого возникает угроза острой сердечной недостаточности, аритмии, стенокардии, инфаркта миокарда, других тяжелых состояний. Пациентам с гипертонией третьей степени нужно постоянно находиться под наблюдением у врача. Необходим непрерывный прием лекарств, снижающих кровяное давление.
| Артериальное давление | Систолическое (мм рт. ст.) | Диастолическое (мм рт. ст.) |
|---|---|---|
| В норме | < 130 | < 85 |
| В норме, т.н. предгипертония | 130–139 | 85–89 |
| 1 — лёгкая степень гипертонии | 140–159 | 90–99 |
| 2 — умеренная степень гипертонии | 160–179 | 100–109 |
| 3 — тяжёлая степень гипертонии | ≥ 180 | ≥ 110 |
Тошнота и рвота
Желудочные расстройства в виде тошноты и рвоты – симптомы не только заболеваний пищеварительной системы. Их отмечают женщины в случае повышенного артериального давления:
- до 160/100 – 25%;
- до 180/120 – 65%;
- до 200/120 и более – 85%.
Эти статистические данные говорят о том, что тошнота и рвота являются клиническим критерием, по которому без тонометрии можно заподозрить выраженный гипертонической криз.
Особенности тошноты и рвоты при этом такие:
- Рвота возникает внезапно без предшествующей тошноты.
- После рвоты остается тошнота.
- Периодическое повторение рвотных приступов.
- Очередное срыгивание не приносит облегчения состояния.
- Сначала рвота может быть обильной съеденной пищей, а если желудок пуст – слизью с примесями желчи.
Неукротимая многоразовая рвота говорит о серьезных нарушениях мозгового кровообращения на фоне сильного повышения давления. Это тревожный симптом, который должен стать поводом для оказания неотложной помощи. В противном случае при напряжении во время очередного рвотного приступа давление будет еще больше повышаться. Это грозит кровоизлиянием в мозг (геморрагический инсульт).
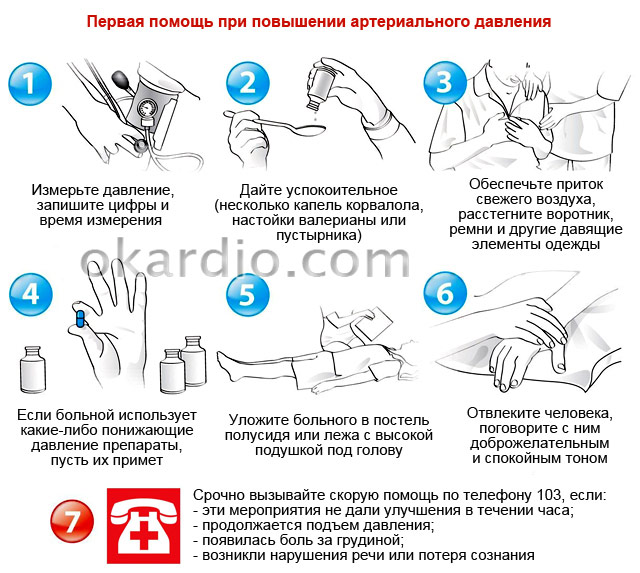
Нормы давления
| Возраст | Норма артериального давления |
|---|---|
| Грудничок | От 60 на 40 до 90 на 50 |
| От 1 месяца до 1 года | От 80 на 74 до 112 на 40 |
| От 2 до 3 лет | От 100 на 60 до 112 на 74 |
| От 3 до 5 лет | От 100 на 60 до 116 на 76 |
| От 6 до 9 лет | От 100 на 60 до 122 на 78 |
| От 10 до 12 лет | От 110 на 70 до 126 на 82 |
| От 13 лет и старше | От 110 на 70 до 136 на 86 |
Для грудничков
В силу того, что у новорожденного очень эластичные кровеносные сосуды, артериальное давление малыша может быть пониженным. Показатели АД увеличиваются в процессе роста крохи в течении первого года его жизни.
В течении первого года жизни младенца постепенно повышается его сосудистый тонус, следовательно, давление увеличивается до 90 на 74 мм рт. ст. или же 50 на 74 мм рт. ст. Точные показатели нормы у маленьких детей определяются индивидуально с учетом телосложения и массы тела малыша.
Для детей 2-3 лет
При достижении малышом 2-летнего возраста, кровяное давление относительно стабилизируется и его уровень увеличивается в замедленном темпе. Нормой для крохи 2-3 лет является АД, составляющее от 100 на 60 мм рт. ст. до 112 на 74 мм рт. ст.
Дети такого возраста особенно активны и подвижны, они находятся в постоянном движении. В результате учащается частота пульса ребенка, активизируются процессы кровообращения и микроциркуляции.
Влияние на показатели кровяного давления у маленьких детей, оказывают следующие факторы:
- Степень двигательной активности;
- Состояние кровеносной системы;
- Наследственная предрасположенность;
- Состояние и функционирование сердечно-сосудистой системы.
Определить среднюю норму АД у детей от года до 3 лет, можно при помощи формулы: систолическое давление — 90 + возраст малыша, умноженный в два раза, диастолическое давление — 60+ количество полных лет, прожитых маленьким пациентом.
Для детей 3- 5 лет
В возрастной категории от 3 до 5 лет показатели артериального давления у детей практически не изменяются. Небольшие колебания возможны по причине еще не вполне сформированного, активно развивающегося организма. Нормальное давление у ребенка 3-5 лет составляет от 100 на 60 мм рт. ст. до 116 на 76 мм рт. ст.
Еще один фактор, который следует учитывать при измерении давления у малышей — это время суток. В большинстве случаев, максимальные показатели фиксируются в утренние и дневные часы, а ближе к вечеру уровень АД постепенно снижается.
Для детей 6-9 лет
У дошкольников давление стабилизируется и остается практически неизменным. В возрасте 8 лет незначительное повышение верхних показателей — допускается, но лишь в незначительной степени.
Незначительное повышение пределов возрастной нормы возможно, поскольку в 6 −7 лет дети начинают посещать школу, увеличивается их физическая, умственная и психоэмоциональная нагрузка. Если школьник часто жалуется на головную боль, слабость, упадок сил, головокружение, рекомендуется обратиться за консультацией к доктору!
Для детей 10 −12 лет
Возраст от 10 до 12 лет является периодом перехода. Детский организм стремительно растет и развивается, происходят изменения гормонального характера, сопровождающиеся психоэмоциональной нестабильностью. В совокупности эти факторы воздействуют на сосудистые стенки и работу кровеносной системы, что может спровоцировать резкие скачки артериального давления.
Нормальное давление у ребенка 10 лет составляет от 110 на 70 мм рт. ст. У детей в 11 лет — уровень нормы повышается до 126 на 82 мм рт. ст.
Для подростков 13- 15 лет
По мнению специалистов, определить показатели нормы кровяного давления у подростков — особенно сложная задача. На уровень АД оказывают влияние следующие моменты:
- Физические нагрузки;
- Умственное переутомления;
- Изменения гормонального характера;
- Психоэмоциональная нестабильность;
- Частые стрессовые ситуации;
- Недостаточная двигательная активность.
Средние показатели нормы давления ребенка в 14 лет составляют 110 на 70 мм рт. ст. Допускается и повышение показателей АД до 136 на 86 мм рт. ст. Насторожить родителей подростка должны резкие перепады кровяного давления, особенно при наличии сопутствующих болезненных симптомов. При подобной клинической картине нужно обратиться за врачебной консультацией, пройти медицинское обследование у специалиста, который при необходимости назначит оптимальное лечение.
Повышенное верхнее давление: причины, симптомы
Верхнее (систолическое) давление отражает сократительную активность миокарда во время систолы. Его повышение может быть обусловлено различными причинами:
- врождёнными пороками и приобретённой сердечной патологией – коарктация аорты, ОАП, блокада атриовентрикулярного узла, недостаточность клапанов на входе в аорту;
- ионные отклонения – накопление натрия и кальция в крови;
- атеросклероз крупных и мелких сосудов;
- почечные патологии воспалительного, аутоиммунного характера;
- сахарный диабет;
- дегидратация организма.
С течением времени повышенное верхнее давление приводит сначала к гипертрофии, а после — к изнашиванию миокарда, формированию сердечной недостаточности. Стенка аорты становится ригидной из-за постоянного травмирования возрастающим напором крови. Также отмечаются гемодинамические нарушения внутренних органов вследствие неадекватного распределения крови по сосудам.
Данный вид гипертензии чаще регистрируется у женщин. Проявляется регулярными головными болями, дискомфортом в сердце, усталостью, нарушением памяти, шумом в ушах, снижением зрения.
Высокое давление у молодых людей
В молодом возрасте гипертензия чаще возникает под воздействием других заболеваний (патологии почек и почечных артерий, опухоли гипофиза, нарушения работы надпочечников, патологии репродуктивной системы у женщин), но могут развиваться и первые стадии гипертонии. В последнее время наблюдается тенденция «омоложения» гипертонии: стойкое повышение АД без видимых причин все чаще определяют у людей в возрасте 40–50 лет.
Диагностика гипертонии у молодых людей связана с рядом проблем:
- высокая вероятность агрессивных («злокачественных») форм гипертонической болезни — стремительного развития заболевания, частые гипертонические кризы (повышение АД более 220/120 мм рт. ст.);
- позднее выявление заболевания — повышенное АД длительно не сопровождается симптомами, а частота обращения к врачам в молодом возрасте меньше, чем в пожилом;
- отсутствие профилактических осмотров — отказ от периодической проверки основных функций организма;
- подверженность факторам риска гипертонии — молодые люди больше подвержены стрессовым факторам, чаще курят, злоупотребляют алкоголем и не соблюдают рекомендаций по питанию.
В молодом возрасте пациенты недостаточно серьезно относятся к своему здоровью, поэтому даже после выявления гипертонической болезни отказываются от приема препаратов и продолжают вести привычный образ жизни. Это нередко становится причиной ранних осложнений заболевания и тяжелого течения патологии в будущем.
Выводы
Высокое артериальное давление является распространенным состоянием здоровья, которое может вызвать серьезные осложнения, если человек не получает лечения. Некоторые люди ошибочно полагают, что гипертония вызовет заметные симптомы, такие как головные боли, кровотечения из носа и головокружение. Тем не менее, это обычно не происходит, пока не наступит гипертонический криз. Обычно симптомов нет, поэтому многие люди не знают, что у них высокое кровяное давление, пока не возникнут серьезные осложнения со здоровьем. Единственный способ оценить артериальное давление — это измерить его
Это важно делать регулярно, особенно для людей с показаниями выше нормального уровня. У женщин может развиться высокое кровяное давление во время беременности
Беременным женщинам необходимо проконсультироваться с врачами о способах предотвращения или снижения высокого кровяного давления.