Лечение судорог икроножных мышц: первая помощь, методы лечения
Содержание:
Причины
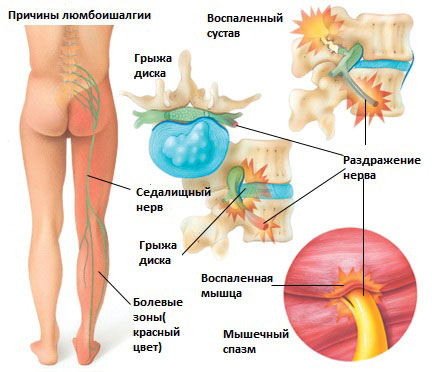
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Первая помощь при судорогах в ногах
Если свело икры утром и требуется помощь, можно прибегнуть к следующим действиям:
Необходимо потянуть носок вверх к голове
В этом случае мышцы растягиваются, не давая возможности к сокращению;
В случае, если спазмы не успокаиваются, есть необходимость сделать массаж
Важно проводить осторожно, без слишком сильных надавливаний;
Привести положение тела к такой позе, в которой конечность, которую сводит, находится выше головы. Это необходимо для уменьшения притока крови и снижения мышечной активности;
Встать с кровати и походить;
Принять тёплый компресс
Отлично подойдёт смоченное полотенце;
Принять тёплую ванну для расслабления мышц.
Спазм икроножной мышцы лечение
Лечение должно быть комплексное и в первую очередь направлено на исключение провоцирующего фактора.
- Обратитесь к врачу
- Дайте ноге покой, минимум на 8-12 часов
- Нанесите противовоспалительную мазь
- Включите в свой рацион воды богатые минералами «Donat» (Mg), Vitautas (Ca, Mg, K) или подобные. Вполне вероятно, что их нехватка минералов привела к спазму мышечного волокна.
В этот период можно:
- Пропить или проколоть противовоспалительные препараты (около 7-10 дней)
- Использовать аппаратные метолы лечения (магнит, ультразвук, гидротерапия и тд)
- Гирудотерапия (лечение пиявками)
- Применить миорелаксанты (мидокалм), но, только после консультации со спортивным врачом.
При приеме миорелаксантов все координационные и силовые тренировки противопоказаны!
- Массаж – можно только при назначении врачом. В некоторых случаях он противопоказан!
- Выполнять силовые упражнения на большие мышцы, которые не затрагивают икроножные мышцы. Этим человек стимулирует выработку нужных гормонов (соматотропин, тестостерон), которые не только вызывают анаболизм в организме, но и способствуют более быстрому восстановлению мышц. В том числе и икроножных.
- Растяжка. Должна присутствовать постоянно.
- Сауна. При спазме мышц может помочь сауна. Тепло прогревает ткани и улучшает в них кровообращение, тем самым способствуя скорейшему выздоровлению.
- Использование компрессионной одежды – только при назначении врача.
- Пересмотрите свой рацион питания и поменяйте обувь.
Все эти методы хорошо снимают спазм икр, особенно если они делаются в комплексе. Но, если эта травма часто вас беспокоит попробуйте поменять технику бега, модель кроссовок и рацион питания.
Реабилитация спортсменов при спазме икр
Если у вас есть спортивный врач – проконсультируйтесь у него.
 На следующий день после травмы нужно сходить в бассейн и поплавать. Вода хорошо разгружает мышцы, мягко их массажирует и безболезненно растягивает мышцу, тем самым увеличивая их амплитуду. Плавать нужно 7-10 дней после спазма!
На следующий день после травмы нужно сходить в бассейн и поплавать. Вода хорошо разгружает мышцы, мягко их массажирует и безболезненно растягивает мышцу, тем самым увеличивая их амплитуду. Плавать нужно 7-10 дней после спазма!
- В первые дни прикладывать холод не рекомендуются. После второго дня можно прикладывать тепло на болезненное место.
- Можно наложить тейп. Но, делать это должен специалист – спортивный врач.
- Начинайте спортивную нагрузку не ранее чем через 48 часов.
Тренировка должна начинаться с ходьбы. Для начала пройдите спокойно 2 минуты, затем ускорьте шаг на 10 секунд. Если болевые ощущения не нарастают и не вызывают сильного дискомфорта продолжайте нагрузку в таком формате:
- 50 секунд ходьба -15 секунд легкий бег
- 40 секунд ходьба -20 секунд легкий бег
- 30 секунд ходьба – 30 секунд легкий бег
- 20 секунд ходьба – 40 секунд легкий бег
При отсутствии болей или нарастания неприятных ощущений в икроножных мышцах Продолжайте физическую нагрузку в формате 20 секунд ходьба – 40 секунд лёгкий бег 15-20 минут.
- После этого нужно хорошо растянуть икроножные мышцы.
- Наложите противовоспалительную мазь и очень легко промассируйте икры, не касаясь места спазма.
- Можно наклеить противовоспалительный пластырь (олфеновый или долобене-пластырь).
- В некоторых случаях рекомендовано тейпирование.
На следующий день (4 день после травмы) беговую тренировку лучше пропустить. Сделайте тренировку на велосипеде или велотренажере около 30-40 минут.
Важно! Правильно выставите высоту сиденья, чтобы икроножная мышца не участвовала в нагрузке, только бёдра. В третий тренировочный день (5 день после травмы) начните тренировку так же, как и в первый день:
В третий тренировочный день (5 день после травмы) начните тренировку так же, как и в первый день:
- 50 секунд ходьба -15 секунд легкий бег
- 40 секунд ходьба -20 секунд легкий бег
- 30 секунд ходьба – 30 секунд легкий бег
- 20 секунд ходьба – 40 секунд легкий бег
При нормальном состоянии продолжайте равномерный и лёгкий бег без ходьбы до 30 минут. После этого растянитесь и наложите противовоспалительное средство.
Стоит почитать: Как накачать икры?
После этого можно возвращаться к тренировочному графику, но с меньшим объемом, без ускорений и бега в гору. Тренируйтесь так 7 дней.
Если вовремя тренировки боль помешала вам продолжать бег остановитесь и не нагружайте ногу ещё 2 дня. Включите методы лечения, которые перечислены выше. Каждые 2-3 дня пробуйте тренироваться как описано для первой тренировки. После того как боль уйдет можно двигаться по расписанному графику.
Почему сводит судорогой икроножные мышцы ночью?
Прежде чем узнать о лечении судорог икроножных мышц ночью, поговорим об их причинах. Основным механизмом судорожного синдрома является уменьшение поступления кислорода в ткани. Когда работа мышц опережает приток крови и кислородное снабжение, мышцы сокращаются. Это не происходит при нормальном состоянии ног, даже при значительном напряжении. Но если кровоснабжение мышц ног скомпрометировано, а именно, наращиванием холестериновых бляшек в артериях, мышцы будет сводить спазмами .
Судороги икр во время упражнений или ходьбы называются хромотой, что свидетельствует о наличии заболеваний периферических артерий. Но такое состояние обычно характерно в активное время суток. Иногда во время зевания или потягивания могут развиться спазмы мышц живота! Во время же сна мышцы не выполняют никакой работы.
Почему же сводит судорогой икроножные мышцы ног ночью? В основном, причиной судорог в икроножных мышцах ночью является дисбаланс в организме.
Дисбаланс может проявляться за счёт нарушения водно-электролитного равновесия при сильном потоотделении при перегревании, высокой температуре тела, бесконтрольном употреблении мочегонных средств.
Отчего сводит ноги судорогой ночью? Последствия
- Представьте, что вы проснулись посреди ночи с внезапными, очень сильными судорогами в икроножных мышцах. Эта боль настолько интенсивная, что вы кричите и плачете.
- Ваши крики будят близкого человека, который находится поблизости.
- Судороги в стопах и голенях ночью способны полностью прогнать Ваш сон и вызвать бессонницу.
- Наутро Вы проснетесь с тянущими болями в ногах, которые нарушат Вашу трудоспособность и настроение, возможно, на весь день.
Так пациенты описывают свои симптомы при обращении за медицинской помощью. 50% взрослого населения испытывали такие неприятные ощущения. Давайте обсудим судороги икроножных мышц ночью, причины и лечение этого состояния более подробно.
Явные причины ночных судорог в икроножных мышцах часто отсутствуют. Болезненные сокращения в голенях, стопах и пальцах ног могут появляться и исчезать внезапно при незначительном напряжении мышцы. Вот основные жалобы, которые предъявляют пациенты страдающие судорогами ног по ночам: непроизвольные спазмы в мышцах голеней, возникающие на протяжении всей голени, включая стопу, внезапные, острые, длящиеся иногда по несколько минут, часто возникают во время ночного сна.
Медицине до сих пор не вполне ясно почему судорога сводит икры ног по ночам. Поэтому такие мышечные спазмы часто называют идиопатическими. Это означает, что у больного нет никакой видимой причины для возникновения подобного состояния. Тем не менее, наиболее частыми известными причинами для хронических судорог в ногах являются следующие:
- Диабет
- Обезвоживание
- Электролитный дисбаланс (например, недостаток фосфора , калия, натрия, магния )
- Проблемы с нервами ( у больных с болезнью Паркинсона или периферической нейропатией )
- Мышечная усталость ( вследствие высокой интенсивности тренировок , или изменения режима тренировки )
- Заболевания периферических сосудов
- Гемодиализ ( при почечной недостаточности )
- Стеноз в нижнем отделе позвоночника
- Венозная недостаточность (когда вены не могут полноценно качать кровь обратно к сердцу , в случае врожденного дефекта венозных клапанов )
- Беременность
- Лекарства с их побочными эффектами (противовоспалительные средства, ингаляторы, остеопороз, некоторые антидепрессанты, клоназепам , другие средства от бессонницы, химиотерапия и диуретики )
- Гипопаратиреоз.
Важно знать, страдаете ли вы от какого-либо из этих факторов риска, провоцирующих спазмы в икрах ног. Тогда вылечить заболевание будет намного проще
Если у вас отсутствуют причины для развития судорожного синдрома в ногах, то нужно идти несколько по другому пути. К сожалению, в настоящее время нет радикального лечения мышечных спазмов в ногах. В прошлом больным предлагали различные витаминные комплексы, употребление в пищу бананов и пр., но все эти рекомендации оказались неэффективными. Используемый ранее хинин сейчас запрещен в связи с его высокой токсичностью по сравнению с приносимой пользой.
Почему в возрасте за 50 судороги икроножных мышц учащаются?
В пожилом возрасте начинается перестройка обмена веществ из-за снижения гормонального фона. Это приводит к тому, что кальций “вымывается” из костных структур и мышечных клеток. Кальций – элемент , ответственный за сократительную стабильность мышц. Естественно, что при его внутриклеточном недостатке резко увеличивается риск появления судорожных спазмов. Поэтому ночные судороги ног у пожилого, причины, лечение преследуют одну цель восстановление кальциевого баланса. Как это сделать, читайте дальше.
Классификация стадий артериальной недостаточности нижних конечностей
- 1 стадия (человек в состоянии свободно пройти около километра);
- 2 стадия (в силах пациента одолеть без боли около 200 метров);
- 3 стадия (человек может продвинуться меньше чем на 50 метров, его начинают сильно беспокоить «боли в состоянии покоя», при которых даже во время ночного отдыха больной испытывает потребность опустить стопу на пол несколько раз за ночь);
- 4 стадия (развиваются некротические изменения в пальцах стопы).
На последней стадии заболевания возможна ампутация.
Симптомы атеросклероза нижних конечностей:
- хромота;
- быстрая усталость при ходьбе;
- боли при ходьбе в икроножных мышцах и мышцах бедра;
- чувство сжатия мышц;
- онемение ног и непрекращающееся чувство холода в конечностях;
- в стадии обострения заболевания возможно изменение цвета кожи на больной ноге, она становиться бледно-синюшного оттенка.
Более тяжелая стадия заболевания характеризуется следующими симптомами:
- усиливающаяся хромота;
- постоянно немеют ноги;
- не прощупывается пульс при пальпации в подколенной ямке, на лодыжке и бедре;
- боли не только при ходьбе, но и в состоянии покоя;
- бессонница по ночам, из-за того, что болят и немеют ноги;
- цианоз кожи, кожа становится буро-красного цвета, выпадают волосы на коже ног, расслаиваются ногти, появляются язвочки на пятке и пальцах.
Хронической артериальной недостаточностью нижних конечностей страдает 2-3% населения, при этом на долю облитерирующего атеросклероза артерий приходится 80-90%. К сожалению, в настоящее время ХОЗАНК сильно помолодел. Если раньше от этих заболеваний страдали мужчины пожилого возраста, то сейчас они поражают даже молодых людей и девушек. Высока вероятность развития заболеваний данной группы у курильщиков. При выкуривании 20 сигарет в день риск заболеванием ХОЗАНК увеличивается в 4-6 раз. Каждый год в результате облитерирующего атеросклероза сосудов ног умирают десятки тысяч людей.
Первая помощь при эпилепсии
| Что нужно сделать, если вы находитесь рядом с больным? | Чего не стоит делать? |
| Помощь во время первой фазы эпилептического приступа: падение больного и начало тонических судорог. | |
|
|
| Помощь во время клонических судорог и завершения приступа | |
|
|
В каких случаях нужно вызвать «Скорую помощь»?
- приступ эпилепсии случился повторно;
- после окончания судорожного припадка больной не приходит в сознание более 10 минут;
- приступ продолжается более 3 – 5 минут;
- приступ произошел у маленького ребенка, пожилого человека, ослабленного больного, страдающего другим тяжелым заболеванием;
- приступ произошел впервые в жизни;
- во время приступа больной сильно прикусил язык, получил серьезные травмы, есть подозрение на кровотечение, вывих, перелом, черепно-мозговую травму или другое серьезное повреждение.
План обследования
Перед тем, как идти к врачу, стоит оценить свой питьевой режим и питание. Если в течение 2-х недель после увеличения объёма употребляемой воды и коррекции рациона положительных изменений не произошло, стоит обратиться к врачу. Он оценит состояние и направит к профильному специалисту при наличии необходимости.
Диагностические мероприятия:
- УЗИ вен нижних конечностей;
- общий анализ мочи;
- исследование крови на содержание магния, кальция, калия и натрия;
- рентгеновский снимок или магнитно-резонансная томография позвоночника, особенно нижних отделов;
- оценка уровня гормонов щитовидной железы;
- биохимическое исследование крови на содержание глюкозы, а также гликированного гемоглобина.
По результатам врач ставит предположительный или окончательный диагноз. В первом случае пациент перенаправляется к профильному специалисту.
Записаться на прием к врачу терапевту можно по телефону
или с помощью системы онлайн-записи на сайте
Варианты лечения
Проще всего избавиться от ощущения, что ноги сводит, при обезвоживании. Нужно употреблять достаточное количество чистой воды, и со временем боли исчезнут. Чай, кофе, морсы и другие напитки не могут заменить воду, так как в них нет нужных минеральных веществ и есть много побочных компонентов.
Вода, особенно минеральная, спасёт и при дефиците минеральных веществ.
Дополнительно стоит включить в рацион:
- бананы, авокадо и миндаль (содержат магний);
- молочные продукты;
- шпинат и брокколи (богаты кальцием);
- томаты, картофель и морковь (в них много кальция).
Если исправить ситуацию натуральными средствами не получается, подключают приём препаратов, содержащих необходимый элемент.
При обнаружении варикозной болезни вен нижних конечностей требуется консультация флеболога или сосудистого хирурга. Лечение подбирается исходя из стадии. Это могут быть препараты, повышающие тонус вен, ношение компрессионного трикотажа. Для любой стадии рекомендовано ограничивать время нахождения стоя или сидя, подкладывать подушку под ноги, когда человек лежит, а также поддерживать физическую активность: минимум 30 минут в день 6 раз в неделю прогулки пешком. При неэффективности консервативной терапии применяется хирургическое лечение.
При гипотиреозе часто назначается приём гормональных препаратов. Как и при диабете, пациенты принимают их всю жизнь.
Дегенеративные заболевания позвоночника лечат физиотерапией, массажем, гимнастикой. Реже назначается хирургическое вмешательство.
Паралич, парез, гемипарез, парапарез, монопарез
Мы занимаемся лечением параличей, парезов, гемипарезов, парапарезов, монопарезов. В первую очередь, речь идет о поиске и лечении причины пареза (паралича). Это основное условие успеха. По мере регенерации нервной системы возобновляется подчиненность мышц сигналам, исходящим из головного и спинного мозга и симптомы паралича постепенно ослабевают. Мы применяем хорошо зарекомендовавшие себя методики лечения пареза (паралича), многие из которых Вы сможете выполнять самостоятельно на дому. Это
- магнитная стимуляция,
- электромиостимуляция,
- гимнастика, массаж,
- различные психотехники для самостоятельного применения при лечении паралича.
Паралич, парез – это состояние слабости тех или иных групп мышц, связанное с отключением мышц от нервной системы. Причиной паралича, пареза может быть страдание головного, спинного мозга или периферических нервов, с утратой способности передавать нервные импульсы от мозга к мышцам.
Парез – это паралич конечностей различной степени выраженности. Степень пареза (паралича) определяется в баллах:
- 0 баллов — произвольные движения отсутствуют. Полная плегия (иначе “паралич”)
- 1 балл — степень пареза, когда сокращения мышц присутствуют, но практически незаметны, движения в суставах нет
- 2 балла — движения возможны в горизонтальной плоскости (не требуется противодействия силе тяжести), движения в суставе стеснены
- 3 балла — движение в суставе значительно стеснено, но мышцы противодействуют силе тяжести (конечность можно поднять).
- 4 балла — объемы движения полные, но сила мышц заметно снижена
- 5 баллов — объем движения полный, сила мышц нормальная, полноценная.
Гемипарез (гемиплегия) – это ослабление мышечного тонуса в одной (правой или левой) половине тела. Соответственно различают правосторонний и левосторонний гемипарез конечностей.
Верхний парапарез (верхняя параплегия) – это мышечная слабость или потеря функций верхних конечностей.
Нижний парапарез (нижняя параплегия) – проявляется в виде слабости или утраты функции мышц нижних конечностей.
Монопарез (моноплегия) – это слабость мышц одной из конечностей.
Вялый парез (паралич) – это состояние патологической расслабленности мышц, без их напряжения или укорочения.
Спастический парез (паралич) – это сочетание слабости движений в конечности с одновременным непроизвольным напряжением мышц.
Возбуждение передается мышцам от головного мозга по «двухэтажному» двигательному пути:
Верхний этаж двигательного пути- головной мозг, оттуда нервный импульс отправляется к спинному мозгу. При поражении головного мозга возникает центральный парез (паралич). Для него характерно:
- слабость конечностей,
- постепенное нарастание спастичности пострадавших конечностей.
Нижний этаж двигательного пути находится в спинном мозге. От спинного мозга возбуждение передается на периферические нервы, обеспечивающие движения мышц. С поражением нижнего этажа двигательного пути связан периферический парез (паралич). Такой паралич характеризуется:
- слабостью и похуданием мышц пострадавших конечностей
- непроизвольные сокращения мышц.
Виды и симптомы эпилепсии
Большой судорожный припадок
Фазы большого судорожного припадка
| Название фазы | Описание, симптомы |
| Фаза предвестников – предшествует приступу |
Можно сказать, что аура – это начало эпилептического припадка. В головном мозге пациента возникает очаг патологического возбуждения. Он начинает распространяться, охватывает все новые нервные клетки, и конечным итогом становится судорожный припадок. |
| Фаза тонических судорог |
|
| Фаза клонических судорогКлонус – термин, обозначающий быстрое, ритмичное сокращение мышц. |
|
| Фаза расслабления |
Фаза расслабления наступает из-за того, что очаг патологической активности мозга «устает», в нем начинается сильное торможение. |
| Сон | После выхода из состояния сопора пациент засыпает. Симптомы, которые возникают после пробуждения:Связанные с нарушением кровообращения в головном мозге во время приступа:
Эти признаки могут сохраняться в течение 2 – 3-х дней.Симптомы, связанные с прикусыванием языка и ударами о пол и об окружающие предметы вот время приступа:
|
Абсанс
АбсансПроявления абсанса
- Во время приступа сознание пациента отключается на короткое время, обычно на 3 – 5 секунд.
- Занимаясь каким-то делом, больной неожиданно останавливается и замирает.
- Иногда лицо пациента может немного побледнеть или покраснеть.
- Некоторые больные во время приступа запрокидывают голову, закатывают глаза.
- После окончания приступа пациент возвращается к прерванному занятию.
Другие виды малых эпилептических приступов
- Бессудорожные приступы. Происходит резкое падение мышечного тонуса, в результате чего пациент падает на пол (при этом судороги отсутствуют), может ненадолго терять сознание.
- Миоклонические приступы. Происходит кратковременное мелкое подергивание мышц туловища, рук, ног. Часто повторяется серия таких приступов. Пациент не теряет сознания.
- Гипертонические приступы. Происходит резкое напряжение мышц. Обычно напрягаются все сгибатели или все разгибатели. Тело больного принимает определенную позу.
Джексоновские приступы
Признаки Джексоновской эпилепсии
- Приступ проявляется в виде судорожных подергиваний или ощущения онемения в определенной части тела.
- Джексоновский приступ может захватывать кисть, стопу, предплечье, голень и пр.
- Иногда судороги распространяются, например, от кисти на всю половину тела.
- Приступ может распространяться на все тело и переходить в большой судорожный припадок. Такой эпилептический приступ будет называться вторично генерализованным.
2.Как остановить судороги в мышцах?
Есть несколько способов остановить мышечные судороги. Попробуйте, что лучше подойдет именно вам:
- Растяжение и массаж мышц;
- Теплый душ или ванна, которые помогут расслабить мышцу. Грелка тоже может помочь;
- Лед или холодный компресс (не прикладывайте лед прямо к коже, заверните его в ткань);
- Обезболивающие лекарства, такие как ибупрофен или напроксен.
Если ваш врач назначает какие-то лекарства от судорог, всегда принимайте их строго по назначению. При склонности к судорогам пейте много жидкости.
Если вы подозреваете, что причиной судорог в мышцах стали лекарства, обязательно проконсультируйтесь с врачом до приема следующей дозы. И если вы принимаете какой-то препарат без назначения врача, сразу же прекратите прием и обратитесь к специалисту.
Мышечные спазмы: теория о переутомлении
Управление положением тела в пространстве и контроль за работой мышц осуществляются при помощи разнообразных проприоцепторов – сенсорных рецепторов. В частности, каждая поперечно-полосатая мышца снабжена специальными рецепторами — мышечными веретенами. Они расположены внутри мышцы параллельно обычным (экстрафузальным) мышечным волокнам. Каждое мышечное веретено состоит из интрафузальных мышечных волокон разных типов. К нему подходят кровеносные сосуды и нервные волокна: одно афферентное волокно типа Ia и одно или несколько афферентных волокон типа II, в совокупности представляющих систему афферентной иннервации: от периферии тела к центральной нервной системе (ЦНС). Систему эфферентной иннервации (от ЦНС к периферии) мышечного веретена составляют гамма-мотонейроны. Цель мышечного веретена — сообщать ЦНС о рассогласованиях между растяжением экстрафузальных и интрафузальных мышечных волокон, что позволяет контролировать сокращение мышцы.
Сухожилия человека от чрезмерного растяжения защищают другие проприоцепторы — сухожильные органы Гольджи. Большинство из них размещается в местах соединения сухожилий с мышцами. Сухожильные органы Гольджи расположены последовательно по отношению к мышце и иннервируются афферентными нейронами Ib. Часть из них ассоциированы с мышечными веретенами и работают в комплексе с ними.
Сухожильные органы Гольджи слабо реагируют на пассивное растяжение мышц. В основном они ориентированы на контроль растяжения сухожилий при активном сокращении скелетной мускулатуры. При этом меняется положение коллагеновых волокон, присоединенных к мышечному волокну. Это приводит к деформации нервных окончаний, расположенных в органе Гольджи, и, соответственно, к изменению проводимости на их мембранах — то есть, к формированию генераторного потенциала. Амплитуда потенциала зависит от исходного состояния растяжения и от частоты стимуляции волокна.
Генераторный потенциал распространяется вдоль нервного волокна и инициирует потенциал действия (предположительно в области перехвата Ранвье), при помощи которого происходит возбуждение тормозных нейронов спинного мозга. Эти нейроны прямо или опосредованно образуют синапсы с несколькими разновидностями мотонейронов, что позволяет в нужный момент отключить сокращение мышц и избежать перерастяжения. Таким образом, изменение длины мышц контролируется с помощью мышечных веретен, а уровень их натяжения — с помощью сухожильных органов Гольджи.
При интенсивной физической активности, накапливающейся усталости, неправильной осанке, укороченных мышцах работа проприоцепторов может нарушаться, что приводит к развитию мышечных спазмов. Согласно одной из гипотез, в результате интенсивных физических нагрузок значительно возрастает афферентная активность мышечного веретена. Это приводит к ограничению процессов торможения, запускаемых сухожильными органами Гольджи. В результате нарушается система контроля за альфа-мотонейронами, которые иннервируют мышечные волокна скелетной мускулатуры. То есть, перестает срабатывать механизм, предназначенный для торможения процессов сокращения мышцы в ответ на физическое перенапряжение.