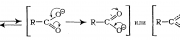
Спондилез поясничного отдела позвоночника: чем характеризуется патология?
Содержание:
Причины

Общими причинами развития остеоартрита фасеточных суставов поясничного отдела позвоночника являются следующие:
- Дегенеративные изменения в суставах и износ суставов с течением времени.
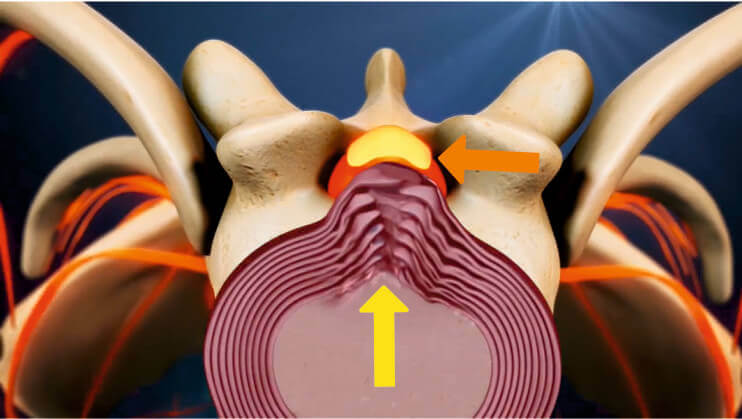
- Дегенерация диска может привести к уменьшению расстояния между позвонками, что будет увеличивать нагрузку на фасеточные суставы, ускоряя износ этих суставов.
- Движения туловища назад (экстензии) могут приводить к давлению на фасеточные суставы, что может привести к дегенеративным изменениям.
- Внезапное падение или травма, такая как авария, на автомобиле, могут привести к повреждению фасеточных суставов, увеличивая и ускоряя износ суставов.
- Генетические факторы могут влиять на вероятность развития дегенеративного заболевания суставов.
- Повторяющиеся стрессовые травмы, такие как подъем или перенос тяжелых предметов, могут вызвать раздражение суставов и развитие дегенерации.
Симптомы
Симптомы спондилоартроза поясничного отдела позвоночника будут зависеть от того, какой именно двигательный сегмент поврежден больше всего и степени воздействия на близлежащие нервные структуры.
Симптомы могут варьироваться от легких, до тяжелых и могут имитировать симптомы патологии диска:
- Боль в спине или радикулярная боль с иррадиацией в ягодицу, в ногу и простирающаяся вниз, позади колена, реже в переднюю части ноги или в стопу.
- Боль и болезненность локализуются на уровне вовлеченного в патологический процесс фасеточного сустава.
- Мышечный спазм и вынужденные изменения в позе.
- Потеря движений, таких как невозможность разгибаться, наклонять туловище в сторону или сохранять вертикальное положение тела в течение длительного периода времени.
- Могут быть нарушения ходьбы и стояния при выраженном патологическом процессе
- Сидение обычно более комфортно.
- Изменение нормальной поясничной кривизны или лордоза.
- Развитие стенозоподобных симптомов.
- Скованность в суставах после периода отдыха.
- Боль после избыточной активности и облегчение боли после отдыха.
- Может отмечаться некоторая отечность на уровне патологически измененных фасеточных суставов.
- Мышечная слабость в нижних конечностях или симптомы синдрома конского хвоста при развитии спинального стеноза
Профилактика заболевания
Меры профилактики направлены на разгрузку и укрепление шейного отдела позвоночника:
- Чередование труда и отдыха.
- Выбор оптимального положения для шеи во время работы.
- Периодический самомассаж мышц шеи.
- Бережное отношение к позвоночнику.
- Ношение обуви на невысоком каблуке.
- Регулярные занятия тем видом спорта, который приносит радость и приятное расслабление.
Шейный отдел позвоночника является очень хрупким местом, поскольку он подвергается большой нагрузке во время выполнения работы. Именно по этой причине необходимо относиться к нему бережно.
Список литературы:
- https://prooporu.com/bolezni-sustavov/spondilez/shejnogo-otdela.html
- https://revmatolog.net/bolezni/spondiloartroz-shejnogo-otdela-pozvonochnika-lechenie
Диагностика
Деформирующий спондилез пояснично-крестцового отдела позвоночника обнаруживается при проведении рентгенологического исследования. На полученных изображениях хорошо заметны костные наросты, визуализирующиеся, как клювовидные выступы и заострения. Для патологии высокой степени тяжести характерно формирование костной скобы, соединяющей соседние позвонки. При таком образовании полностью исключено какое-либо движение в пораженном сегменте.
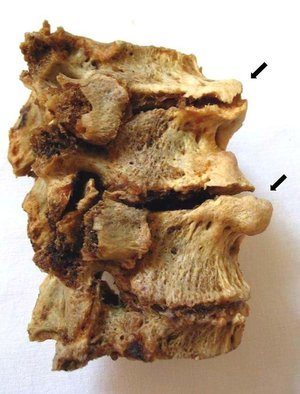
При диагностировании спондилеза очень важно дифференцировать его от других заболеваний. Например, остеохондроз также сопровождается образованием костных наростов
Но, в отличие от него, при спондилезе поясничного отдела поражаются не более 3 сегментов. Также особенностью этой патологии становится отсутствие интенсивного болевого синдрома, несмотря на окостенение связок. Характерным отличием спондилеза от остеохондроза является и сохранение высоты межпозвоночного диска.
Симптомы спондилеза
Примерно у трети людей спондилез развивается без каких либо симптомов и диагностируется уже на стадии появления осложнений. Общим симптомом заболевания является локализованная боль в пораженном отделе, усиливающаяся при длительной статической нагрузке, ходьбе, неудобной позе. В случае, если межпозвоночная грыжа ущемляет нерв, боль может отдавать в конечности или даже вызывать их слабость и миелопатию (повреждение спинного мозга).
Спондилез шейного отдела позвоночника
Из-за особенностей расположения спондилез шейных позвонков в большинстве случаев сопровождается сосудистыми нарушениями. Это проявляется в шумах, головной боли, потере равновесия, проблемах со зрительными органами и кровяным давлением. В некоторых случаях боль может сохраняться даже в состоянии покоя. Многие пациенты не догадываются, что постоянные боли в шейном отделе вызывает неправильное положение головы и тела. При длительном сидении в одной позе человеку необходимо разминать шею и плечи каждые 10-15 минут, а каждый час-полтора совершать небольшую прогулку, свободно опустив руки вдоль туловища.
Помимо медикаментозного лечения, эффективного лишь на начальных этапах заболевания, при лечении спондилеза шейного отдела применяются следующие методы:
- иглоукалывание;
- щадящая мануальная и вакуумная терапия;
- электростимуляция;
- магнитопунктура;
- гирудотерапия;
- вытяжение позвоночника;
- лазеротерапия
Спондилез поясничного отдела
При спондилезе поясничного отдела в первую очередь крайне важен рациональный режим, не допускающий чрезмерные нагрузки и переохлаждение позвоночника. Помимо этого, в зависимости от индивидуальных особенностей и стадии заболевания, возможны следующие терапевтические процедуры:
- парафино-озокеритовые аппликации;
- электрофорез;
- диатермия;
- лечебный массаж и гимнастика;
- ультразвук;
- лечебные грязи;
- радоновые ванны
Для облегчения боли в пояснице следует прилечь и подложить под нее валик.
Очень часто спондилез сопровождается образованием межпозвоночных грыж поясничного отдела, приводящих к неврологическим нарушениям. Это может проявляться в виде болей, ухудшении работы внутренних органов, онемении и слабости в конечностях.
Для восстановления межпозвоночных дисков необходимо, в первую очередь, улучшить кровообращение и увеличить поступление крови в больные участки. Делается это при помощи сочетания лечебной физкультуры и медикаментов, способствующих улучшению кровообращения, снимающих спазмы и благотворно влияющих на восстановление костной и хрящевой ткани.
При устойчивом болевом синдроме назначают паравертебральные новокаиновые блокады поясничного отдела позвоночника.
Спондилез грудного отдела позвоночника
Спондилез грудного отдела встречается крайне редко. Но так как эта часть крепко зафиксирована ребрами, он протекает бессимптомно, и боли появляются уже после формирования осложнений: межпозвоночной грыжи и остеофитов.
Лечение спондилеза грудного отдела включает:
- медикаментозное лечение;
- массажи и щадящую мануальную терапию;
- физиотерапию;
- иглоукалывание;
- лечебную гимнастику
Как диагностируют
Устный опрос и осмотр — важная мера, но основываясь только на этом, специалист не сможет утвердить диагноз. Для составления клинической картины потребуется проведение инструментальной диагностики. Самые актуальные методы приведены ниже:
- Рентген. Рентгеноскопия позволяет оценить состояние позвонков, а также обнаружить остеофиты. Если присутствуют костные шипы, значит, хрящ был разрушен или изношен и кости таким способом компенсируют недостаток ткани.
- МРТ или КТ. Позвоночник – сложная структура, и сразу разобраться в ней не всегда возможно. Рентгенография позволяет увидеть лишь общую картину, без подробной детализации. Чтобы оценить состояние поперечного сечения позвоночника, а также осмотреть кости на предмет целостности, проводят КТ или МРТ. Магнитно-резонансная томография позволяет лучше рассмотреть и мягкие ткани.
- Инъекции. Используются в качестве теста или для сбора дополнительной информации. В пораженную область, через шприц, вводят специальное вещество, чтобы оценить реакцию на него. Так врач сможет выяснить не только локализацию боли, но и её частотность, а также интенсивность. Особенно этот способ эффективен в тех случаях, когда у пациента присутствует частичное или полное онемение.
- Сдача анализов. Этим диагностическим способом невозможно обнаружить спондилоартроз. Анализы сдаются для исключения возможных патологий, включая инфекционные заболевания или раковое новообразование.
После того, как будет выполнена комплексная диагностика, врач сможет составить клиническую картину и поставить правильный диагноз. Но сложность есть во всем. У лиц, старше 50 лет, не всегда присутствуют характерные симптомы спондилоартроза, особенно шейного или поясничного отдела. Возможно, потребуется проведение вторичной диагностики через некоторое время.
Лекарства
Существует несколько групп лекарств, которые помогают притормозить дегенеративный процесс и купировать неврологическую симптоматику. Лекарственные средства не способны полностью избавить пациента от подобных заболеваний, они оказывают чисто профилактическое и симптоматическое действие. Причем независимо от того, какой этиологический фактор посодействовал развитию неблагополучных дистрофических процессов в позвоночных тканях. К сожалению, на сегодняшний день еще не изобретен такой препарат, который смог бы навсегда устранить злополучные дегенеративно-дистрофические патологии костно-хрящевых элементов опорно-двигательного аппарата.
В неврологии и ортопедии спондилез всех видов (анкилозирующий, деформирующий и пр.), другие дегенеративные недуги, которые дислоцируются в грудном отделе, лечат посредством препаратов следующих категорий:
- нестероидные противовоспалительные средства (НПВС) от боли и воспалений – Ибупрофен, Индометацин, Напроксен, Мелоксикам и др;
- медикаменты из серии миорелаксантов против мышечных спазмов – Мидокалм, Тизанидин, Баклофен;
- средства для нормализации метаболизма в тканях (хондропротекторы, поливитамины) – Флексиново, Витабс артро, Кокарнит, Румалон, Афлутоп и пр.;
- препараты, улучшающие микроциркуляцию на пораженном уровне – Бетагистин, Агапурин;
- инъекционные растворы для осуществления паравертебральных блокад – околопозвоночные уколы Новокаина, Лидокаина, Меркаина, Дипроспана, Дексаметазана и др. (применяются только при нестерпимых болях, когда другие лекарства не могут справиться);
- антидепрессанты, которые уменьшают возбуждение ЦНС, производят седативный эффект, выравнивают психологический баланс и нормализуют качество сна – Амитриптилин, Доксепин, Дулоксетин.
Медикаментозные средства имеют огромное значение в момент обострения таких заболеваний. Однако учтите, что лекарственные препараты прописывает исключительно врач на основании тяжести диагноза, имеющихся жалоб, статуса здоровья пациента.
Стоит понимать, что каждое из перечисленных лекарств обладает как положительными свойствами, так и может крайне неблагополучно отразиться на здоровье человека. Неправильно подобранное лекарство и его бесконтрольный прием не только могут вызвать сильный сбой внутренних органов и систем, но и запустить тяжелые аутоиммунные процессы, даже стать причиной внезапного смертельного исхода. Поэтому не ставьте свою жизнь под такую угрозу, доверьте выбор лекарственной терапии высококвалифицированному врачу.
Основные методы лечения
Лечение деформирующего спондилеза поясничного отдела позвоночника направлено на улучшение самочувствия пациента за счет ослабления симптоматики. Патология входит в группу дегенеративно-дистрофических заболеваний, которые вылечить невозможно ни консервативными, ни хирургическими методами.
В терапии практикуется комплексный подход, используются фармакологические препараты и физиопроцедуры. Целью лечения становится:
- устранение болезненных ощущений;
- при необходимости купирование воспалительного процесса и отека;
- предупреждение прогрессирования деструктивных изменений;
- укрепление мышц, расположенных в поясничном отделе позвоночника.
Оперативное вмешательство показано только при резком ухудшении состояния пациента. Это происходит при формировании крупных остеофитов, сдавливающих чувствительные нервные окончания.
https://youtube.com/watch?v=itT0Lhs31XY
Медикаментозное
Пока не синтезированы препараты, способные снижать плотность остеофитов, уменьшать их размеры. В терапии деформирующего спондилеза используются лекарственные средства для увеличения объема движений в пояснице, нормализации метаболических процессов. Следует регулярно принимать препараты, предупреждающие рецидивы основного заболевания: противоревматические, антипсориатические. Если спондилез спровоцировали патологии внутренних органов, то требуется вылечить их полностью или добиться стойкой ремиссии. Как и в терапии всех заболеваний опорно-двигательного препарата, пациентам назначаются противовоспалительные нестероидные средства (НПВС):
- Диклофенак;
- Мелоксикам;
- Ибупрофен;
- Нимесулид;
- Пироксикам;
- Кеторолак;
- Индометацин.
Но их мощное противовоспалительное воздействие при спондилезе часто остается невостребованным. Дело в том, что эта патология очень редко сопровождается воспалительным процессом. Он возникает при сдавливании остеофитами расположенных поблизости мягких тканей. А это происходит только при высокой степени тяжести болезни. НПВС применяются для устранения боли в пояснице и купирования отека.
Физиотерапевтические процедуры
Клиническая эффективность физиопроцедур не уступает обезболивающему действию НПВС, миорелаксантов или анальгетиков. На начальном этапе лечения применяется электрофорез с раствором новокаина. Под действием электрического тока препарат проникает в поврежденные участки поясницы, быстро устраняя болезненные ощущения. Предупредить дальнейшее распространение дегенеративных изменений позволяет регулярное проведение таких физиотерапевтических процедур:
- магнитотерапия;
- УВЧ-терапия;
- бальнеологическое лечение;
- диадинамические токи.
Пациентам рекомендованы ежедневные занятия лечебной физкультурой или гимнастикой, йогой. Это помогает нормализовать кровообращение в мышцах и позвоночнике. Постоянные тренировки способствуют образованию мышечного корсета и стабилизации элементов позвоночного столба.
Терапия спондилеза проводится только амбулаторно. Ее успех на 90% зависит от выполнения пациентом врачебных рекомендаций и понимания природы заболевания. Чтобы исключить распространение патологических процессов, следует изменить привычный образ жизни.
Если причиной обострения основного заболевания, например, остеохондроза, становится профессиональная деятельность, то необходимо задуматься о смене места работы. Врачи рекомендуют вести активный образ жизни, избегая любых серьезных физических нагрузок.
Причины заболевания
Причины, приводящие к развитию такого заболевания, как спондилоартроз шейного отдела позвоночника, подразделяются на две группы.
Внутренние факторы
- Возраст.
- Врождённые изменения позвоночника. Иногда встречается неправильное формирование позвонковых дуг или их асимметрия.
- Наследственная предрасположенность.
- Сопутствующие заболевания. Артриты, эндокринные нарушения и аутоиммунные болезни могут послужить спусковым механизмом для прогрессирования болезни.
Внешний вид сустава при спондилоартрозе
Внешние факторы
- Травматизация.
- Нагрузка высокой степени на позвоночник при выполнении работы или занятиях спортом.
- Нарушения осанки, приводящие к систематическому перераспределению нагрузки и её увеличению на шейный отдел позвоночника.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 — выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Виды спондилеза. Шейный и поясничный спондилез
В зависимости от локализации заболевания (пораженных позвонков) различают шейный спондилез, грудной спондилез и поясничный спондилез, или спондилез поясничного отдела позвоночника.
Наиболее распространенной формой спондилеза является шейный спондилез, который, помимо болей в шее и затылке, может вызывать головные боли, , шум и , ухудшение зрения.
Все эти симптомы значительно снижают качество жизни. Кроме того, шейный спондилез способствует развитию плечелопаточного периартрита, который характеризуется болями и ограниченной подвижностью в плече.
Наряду с шейным спондилезом, значительное распространение имеет также поясничный спондилез (спондилез поясничного отдела). Это связано с тем, что на поясничный отдел позвоночника приходится наиболее значительная нагрузка.
Поясничный спондилез поражает пятый и четвертый позвонки поясничного отдела позвоночника. В сочетании с остеохондрозом поясничный спондилез может вызвать защемление нервных окончаний, вызывая тем самым радикулит поясничного отдела позвоночника. В этом случае поясничный спондилез проявляется не только болями в пояснице, но и такими симптомами, как онемение в бедре и ноге, боли при ходьбе (перемежающаяся хромота), боли в ягодице, по поверхности бедра и голени.
Причины развития
Развитие спондилеза у человека – многофакторный процесс. Выделяют следующие причины появления дегенеративных изменений в позвонках
- естественные возрастные изменения в суставных тканях;
- генетическая предрасположенность к заболеваниям шеи.
- курение и злоупотребление алкоголем;
- длительное сидение за компьютером, неестественные положения головы и шеи в случае выполнения каких-либо работ, перенапряжение;
- хлыстовые травмы шеи и позвоночника;
- частые переохлаждения.
Помимо этого во многом влияет положение шеи во время сна. Неправильно подобранная кровать и подушки могут вызывать различные патологии шейного отдела.
Хлыстовые травмы шейного отдела являются наиболее опасными. Они могут привести не только к спондилезу, но и параличу в данной области.
Что может спровоцировать патологию?
- поражение гноеродными бактериями,
- туберкулез,
- тиф,
- аутоиммунные процессы соединительных тканей,
- инфекционные заболевания мягких тканей,
- заражение стафилококком,
- травмы позвоночного столба,
- сахарный диабет,
- ослабленный иммунитет.
Виды спондилита позвоночника
Разновидности заболевания зависят от их возбудителей, которые бывают специфическими и неспецифическими. К первой группе относятся все разновидности, появление которых спровоцировано определенным возбудителем, тогда как виды второй категории могут быть определены попаданием в организм любого гноеродного микроорганизма. Специфические виды:
- Туберкулезный тип — спровоцирован попаданием патогенной бактерии в губчатое вещество, которое находится внутри позвонка. Инфекция быстро размножается, выделяя токсины, что провоцирует уничтожение костных структур.
- Актиномикотическая разновидность — чаще всего проявляется как вторичный синдром. Основным показателем этого типа является образование свищей с крошковатой отделяемой субстанцией.
- Бруцеллезный спондилит — характеризуется обилием мелких поражений позвонков.
- Сифилитический вид — чаще всего происходит поражение шейного отдела позвоночника. Проявляется довольно редко и знаменуется распадом гуммы и появлению неврологических симптомов.
- Псориатический спондилит — возникает после псориаза, в виде осложнения.
К неспецифическим типам относят:
- Болезнь Бехтерева (носит название анкилозирующего спондилита) — развивается из-за иммунной агрессии организма со связочным и суставным тканям.
- Ревматоидный (гнойный спондилит) — поражает нервную систему, отличается сильной болью, образованием абсцессов и свищей.
- Реактивный спондилит — проявляется как реакция на другие инфекционные заболевания.
- Асептический спондилит — возникает как результат травмы позвоночника.
На какие симптомы обратить внимание?
Недифференцированный недуг не может быть вылечен. Специфический и неспецифический спондилез чаще всего проявляются одинаково. На заболевания часто указывают такие проявления:
- сильные боли при резких движениях,
- самопроизвольные переломы,
- замедленный рост,
- нарушения сна,
- резкое снижение массы тела,
- скованность движений,
- развитие вторичных инфекций,
- образование наружных свищей и абсцессов,
- деформация позвоночника и грудной клетки.
Кто болеет болезнью Бехтерева
Довольно долго ББ ошибочно считали характерной исключительно для мужчин и стариков, но оказалось совсем не так. Действительно, мужчины болеют в три раза чаще, и у них превалирует тяжёлое течение заболевания, но женщин тоже поражает этот недуг, правда, он совсем не мешает продолжению рода. А по большому счёту проявления заболевания не имеют гендерных различий. Заболеть анкилозирующим спондилитом можно в любом возрасте, не имеется у ББ возрастных предпочтений.
Впечатление, что процесс развивается только у взрослых, неверное. Диагностика очень сложна, поэтому ребёнок успевает вырасти, и только тогда выясняется, что это не простой артрит, а болезнь Бехтерева. В большинстве случаев диагноз заболевания ставится в среднем на восьмом году страданий — специфических и характерных только для этой болезни признаков нет, а симптоматика долго может быть смазанной и очень разнообразной. На начальном этапе артрита отмечается очень высокая чувствительность к обычным нестероидным противовоспалительным препаратам, что тоже не способствует продолжению диагностического поиска, ведь боль уходит, создавая впечатление выздоровления.
Анкилозирующим спондилитом болеет не более 1% населения, причём в каждой возрастной когорте число больных практически одинаково, это отнюдь не болезнь старения, как схожий по ведущим симптомам остеоартроз. На севере болеют в два раза чаще, чем в южных регионах, но пока неизвестно почему. У больных ББ выявляются гены HLA-27, ARTS1 и IL23R. С другой стороны, наличие этих генов совершенно не обещает непременной ББ, заболевает каждый 5–7 из имеющих «подозрительный» ген HLA-27, а остальные живут без проблем.
Почему именно этот ген задействован в механизме развития ББ и что он контролирует или постёгивает, пока не удалось определить. Носитель гена HLA-27 должен иметь близких родственников, страдающих спондилитом, и только тогда вероятность заболеть составит 12%, не очень много, но всё-таки шестикратно выше, чем только при носительстве HLA-27 без больных в семье.
В объяснении механизма развития заболевания пока склоняются к типовому для всех ревматологических процессов объяснению: какой-то воспалительный агент вызывает активацию иммунитета, но иммунные клетки почему-то сбиваются с курса и атакуют собственные ткани. Атака не разовая, а многолетняя хроническая, и что поддерживает эту войну против себя самого, тоже не понятно.
Классификации
В медицинской практике спондилит разделяют на две большие группы. Классификация проводится с учетом возбудителя воспалительной инфекции:
- специфическая форма спондилита – это вторичное осложнение после туберкулеза, сифилиса и других инфекций этого ряда;
- неспецифическая форма спондилита — когда возбудителями являются стрептококки или стафилококки.
Виды специфического спондилита
- Туберкулезный – развивается после внедрения микобактерий туберкулеза в позвонки грудного отдела. При прогрессировании патологии костная ткань плавится под воздействием токсинов, деформирование сегментов осложняется формированием выраженного кифоза (горба). Гнойные массы накапливаются в позвонках и при попадании в спинномозговой канал оказывают компрессию на спинной мозг, что проявляется неврологической симптоматикой. Нарушение иннервации грозит параличом нижних конечностей, сбоем в работе органов малого таза.
- Актиномикотический – вызывается грибком, создавая обширное поражение позвоночника. Характерным симптомом для данного вида спондилита является формирование мелких серых зерен (друзов), которые выделяются из свищей, образующихся в позвоночнике.
- Бруцеллезный – локализуется в поясничном отделе, бруцелла формирует мелкие очаги дегенеративного поражения, которые просматриваются на рентгеновском снимке.
- Тифозный – поражение распространяется не только на позвонки, но и на межпозвоночный диск. Деструкция тканей осложняется формированием абсцесса (гнойной полости) чаще в позвонках грудного отдела.
- Сифилитический – редко встречающийся вид спондилита, локализуется в шейном отделе позвоночника. Активное прогрессирование осложняется сдавлением спинного мозга гнойными массами, что чревато развитием неврологических симптомов.
Неспецифический спондилит
- Болезнь Бехтерева – системная патология, входящая в данную группу, чаще поражает мужчин от 20 до 40лет. Сопровождается ночными болями, гнойным воспалением в позвонках поясничного отдела. Деформирование позвонков приводит к укорочению поясничного отдела и формированию выраженного кифоза. Кроме того, воспаляется сосудистая оболочка глазного яблока, стенки артериальных сосудов, развивается артрит периферических крупных сочленений.
- Гематогенный гнойный спондилит развивается стремительно. Острая боль на фоне высокой температуры сопровождает воспаление костной ткани. Возбудитель попадает к месту поражения гематогенным путем (с кровью или лимфой) из удаленных очагов инфекции.
- Ревматоидная форма является следствием хронического аутоиммунного процесса, который имеет системное течение. Под агрессию иммунных клеток попадают сердечно-сосудистая, мочевыделительная системы, а также глаза и кожа.
- Болезнь Кюммеля – асептический спондилит, причиной которого является травма позвоночника, приводящая к образованию некротических участков. Частая локализация – грудной отдел позвоночника.
Лечение спондилеза пояснично-крестцового отдела
Терапия этого патологического состояния — крайне длительный и сложный процесс. Стоит отметить, что полностью вылечить это нарушение невозможно. Терапия может проводиться как консервативными, так и оперативными методами. Медикаментозные препараты применяются для купирования симптоматических проявлений. Когда встает вопрос, как лечить спондилез пояснично-крестцового отдела позвоночника, в первую очередь назначаются нестероидные противовоспалительные средства. Они способствуют устранению воспаления тканей, отека и болевого синдрома.
Купировать имеющиеся симптомы помогут кремы и гели с раздражающим действием. Если диагностирован спондилез пояснично-крестцового отдела позвоночника, лечение может быть дополнено глюкокортикостероидами. Это гормональные препараты, поэтому их используют в случаях, когда НПВС не оказывают должного эффекта. Данные лекарственные средства имеют массу противопоказаний, поэтому применять их можно только по рекомендации врача.
Лечение спондилеза пояснично-крестцового отдела позвоночника нередко предполагает применение миорелаксантов. Эти препараты способствуют устранению спазма мышц в пояснице. Данный эффект способствует снижению компрессии нервных окончаний и устранению неприятных ощущений. Должно быть предписано и применение необходимых для обмена веществ в нервных волокнах витаминов группы В.
После затухания острой симптоматики назначается консультация у физиотерапевта, так как пациенту требуется лечебная гимнастика. Начинать следует с небольших нагрузок в утреннее время. Физиотерапевт подбирает необходимый комплекс упражнений. Длительность гимнастики не должна превышать 20 минут. Нагрузки должны наращиваться постепенно. Только так можно укрепить мышечный каркас и снизить воздействие на поврежденные элементы позвоночного столба. Для усиления эффекта рекомендуются занятия в бассейне и скандинавская ходьба.
Для улучшения местного кровообращения, снятия мышечного спазма 2 раза в неделю пациент должен посещать массажный кабинет. Кроме того, физиотерапия оказывает благотворное влияние при лечении патологий позвоночника. Нередко применяются такие методы, как:
- УВЧ;
- электрофорез;
- радоновые ванны;
- грязелечение;
- электромиостимуляция;
- лазеролечение.
При неэффективности консервативного лечения может быть показано оперативное вмешательство. Существует несколько вариантов операций, применяющихся при спондилезе поясничного отдела. Наиболее часто выполняется резекция позвонков.
При значительном повреждении прибегают к полному удалению позвонка и межпозвоночного диска с их дальнейшим протезированием. Такие оперативные вмешательства являются довольно травматичными. После их проведения пациентам необходим курс реабилитации, однако затем пациент возвращается к полноценной жизни без боли. В настоящее время протезирование пораженных элементов — наиболее эффективный метод устранения симптомов, вызванных защемление нервных окончаний.
Причины
Врожденные причины кроются в патологиях дисплазии, нарушениях формирования опорно-двигательного аппарата. Также это могут быть асимметрия фасеточного сустава, нарушенное слияние дуговой области позвонка с его телом.
Врожденные аномалии позвоночника
Другой причиной появления болезни является врожденный порок шейного отдела позвоночника, который возникает чаще всего из-за родовой травмы или генетической предрасположенности.
Травмы поясничного отдела
Травма в области поясничного отдела – патология приобретенного характера. Такое возникает вследствие поднятия, переноса очень тяжелых предметов с неподготовленным позвоночником. Также может быть вызвано таким заболеванием, как радикулит.
Генетическая предрасположенность
Немаловажным фактором возникновения деформирующего спондилоартроза поясничного отдела позвоночника является наследственность. От генетики зависит, насколько быстро будут развиваться дегенеративные изменения в позвонках. Отмечается, что женщины страдают этим заболеванием намного чаще, нежели представители сильной половины.
Постоянные статические напряжения
Нахождение в постоянном статическом напряжении – часто встречающаяся причина болезни. К этому относится длительное пребывание в неудобном сидячем положении за компьютером. Это перегружает позвоночный столб.
Лечение спондилеза
К сожалению, невозможно полностью избавиться от спондилеза поясничного отдела позвоночника. Лечение проводится с помощью витаминов, физиотерапевтических процедур и лекарств, которые избавляют от боли. На тяжелой стадии болезни проводится операционное вмешательство. Патология сильно усложняет жизнь: появляется недержание мочи и кала, пациент подвергается сильным болям
Поэтому важно определить, чем лечить спондилез, чтобы качество жизни не ухудшилось значительно
Главными задачами терапии являются:
- укрепление спинных мышц;
- избавление от воспаления;
- снятие болевых ощущений.
https://youtube.com/watch?v=91tBeun3GkQ
Для снятия болезненности можно применять нестероидные противовоспалительные препараты
Но делать это необходимо крайне осторожно, так как они могут негативно повлиять на работу кишечника. Неправильная работа органов пищеварения усиливает симптомы заболевания и увеличивает количество остеофитов

Особое место в терапии спондилеза занимают физиологические процедуры. Они отличаются анальгезирующим и укрепляющим эффектом. Физиотерапия также помогает укрепить мышцы спины, снимает боль, улучшает кровообращение, замедляет негативные изменения.
Самыми популярными процедурами для лечения данной патологии являются:
- электрофорез;
- фонофорез;
- аппликации парафиновые;
- иглоукалывание;
- лечение грязями.
Не менее эффективной является специальная лечебная физкультура. Для укрепления мышечной ткани делают упражнения в положении лежа
Важно проводить занятия под присмотром врача, так как излишние нагрузки в таком случае недопустимы
Вот несколько упражнения, которые помогают справиться с болевыми ощущениями.
- Примите положение лежа (на животе), вытяните обе руки вперед. Напрягите ноги и поднимайте их одновременно с руками. В этом положении необходимо задержаться на 5 секунд, затем опустить конечности на пол.
- Встаньте на четвереньки. Поднимите левую ногу и правую руку на несколько секунд. Затем опустите их и поднимите правую ногу и левую руку.
- Лягте на спину, руки разведите в стороны, ноги согните в коленях. Медленно наклоняйте согнутые колени в одну и другую стороны, отрывая поясницу от пола.
Очень важно прислушиваться к своим ощущениям во время занятий. Если у вас появилась резкая боль, лучше остановиться процедуру, отдохнуть, а затем повторить упражнение снова в более низком темпе. https://www.youtube.com/embed/UaJo2YMzwiA
Народные средства
Несмотря на то что большинство врачей указывают на малоэффективность домашних средств при спондилёзе позвоночника, лечение настойками и другими народными лекарствами распространено среди пациентов. Такие меры приносят эффект только на некоторое время, к тому же могут стать причиной более серьезных проблем. Поэтому применять их желательно только в комплексе с традиционной терапией после консультации врача.
Также иногда для избавления от болевых ощущений пациенты прибегают к помощи мануальных терапевтов без достаточного опыта в данной сфере. Помните, что нетрадиционные методы лечения в сочетании с лечением травами могут не только не помочь справиться с проблемой, но и провоцировать осложнения.