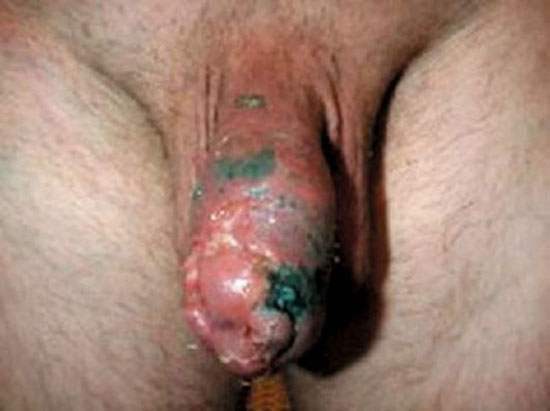
Доброкачественные опухоли полости рта
Содержание:
Причины рака десны
Статистика знает ежегодную заболеваемость раком полости рта — почти 9 300 россиян, но неведомо число заболевших раком десны или языка. Близкие по локализации процессы несхожи по прогнозу, к примеру, по агрессивности «две большие разницы» опухоль десны за зубом мудрости и под всем остальным зубным рядом, общее — причины, приводящие к злокачественной трансформации.
До 2000-х годов опухоли ротовой полости считались принадлежностью алкоголиков и заядлых курильщиков, а раковые процессы этой зоны именовали «маргинальными». Злоупотребление алкоголем и табаком всех видов — курение или жевание, и сегодня стоят первыми в ряду факторов риска.
В 2000-е годы резко возросла популяция молодых и никогда не куривших интеллигентных пациентов, ведущих трезвый и здоровый образ жизни. Было понятно, что у этой когорты не общепринятая первопричина рака, и её нашли — инфицирование вирусом папилломы человека 16 типа. В отличие от рака шейки матки, также ассоциированного с ВПЧ-инфицированием, карциномы ротовой полости не считаются маркерами неразборчивых связей, для инициации болезни довольно однократной встречи с ВПЧ-16.
К современным факторам риска относят также фоновые процессы в слизистой оболочке — лейкоплакию и эритроплакию, изначально доброкачественные, но с большим потенциалом к пролиферации, что способно в отдалённом будущем привести к карциноме.
Третья причина рака десны — хроническая травма слизистой протезами, а также вяло текущий воспалительный процесс, поддерживаемый не удаленными своевременно разрушенными частями зуба.
Несоблюдение гигиены полости рта тоже входит в причинный список, правда современные иностранные учёные скептично относятся к этому фактору, предполагая, что все люди чистят зубы дважды в сутки. Как показывают целенаправленные опросы и осмотры стоматологов, в нашем государстве не во всех социальных группах однозначно с гигиеной, и для россиян эта причина пока актуальна.
В отличие от опухолей всех остальных зон полости рта, которыми мужчины болеют в несколько раз чаще, рак десны не имеет гендерной привязки — оба пола болеют одинаково. Рост заболеваемости начинается после 40 лет жизни, каждое последующее десятилетие жизни отмечая удвоением числа заболевших.
Диагностика онкологии десен
Онкопатология ротовой полости относится к визуальной, то есть диагностируемой при обычном осмотре без использования какого-либо оборудования.
Во время первичного осмотра из ранки соскабливаются клетки для цитологического анализа, либо при отсутствии язвы опухоль пунктируют тонкой иглой. При возможности специальным инструментом «откусывается» часть опухоли — это биопсия для гистологического анализа. Диагноз рака устанавливается исключительно по результату биопсии, цитология позволяет только заподозрить заболевание.
После морфологического подтверждения проводится УЗИ полости рта, разъясняющее взаимоотношения новообразования с окружающими тканями, в первую очередь, с костью и сосудами, по КТ уточняется состояние всей анатомической области.
Дальше — поиск метастазов: УЗИ шеи, КТ легких или МРТ.

Методы диагностики
Помимо стандартных методов диагностики (сбор анамнеза, осмотр), для установления диагноза базалиомы кожи лица специалисты используют дополнительные инструментальные и лабораторные методы. К ним относятся:
- Мазок-отпечаток (при наличии на поверхности кожи эрозии или язвы) или соскоба с поверхности опухолевого образования (при отсутствии изъязвления) и последующее проведение цитологического исследования.
- Биопсия. Проводится обычно с целью уточнения диагноза при подозрении на базалиому по итогам проведения цитологического анализа.
Также активно используется дерматоскопический метод. Особенно информативна дерматоскопия при дифференциальной диагностике пигментной формы базалиомы кожи лица и меланомы.
Разновидности остеомиелита челюсти
(в данном разделе разместить несколько фото пациентов с остеомиелитом)
Классификация остеомиелита челюсти делится по способу проникновения инфекции, локализации и типам возбудителя. Каждая из разновидностей имеет свою специфику лечения, диагностики и прогнозирования осложнений. Неправильно поставленный диагноз приводит к затяжным последствиям, которые провоцируют развитие других серьезных недугов.
Наиболее часто встречается одонтогенный остеомиелит, причинами которого стали недолеченные воспалительные заболевания, запущенный кариес и даже стоматит. Инфицирование происходит через кариозную полость, афтозную язву или открытую пульпу, распространяясь на мягкие ткани и далее – в челюстную кость. Из-за специфики в 70% случаев это остеомиелит нижней челюсти, так как на нее приходится основная жевательная нагрузка.
Одонтогенный остеомиелит
Травматический остеомиелит верхней челюсти, как и нижней, является последствием внешнего воздействия. Особую опасность представляют закрытые переломы и трещины, образовавшиеся в результате неправильного срастания костной ткани. Попадание возбудителя инфекции не всегда фиксируется в полости рта – в ряде случаев бактерии проникают через поврежденную скулу.
Травматический остеомиелит
Частным случаем травматического типа является лучевой остеомиелит, представляющий собой поражение здоровой костной ткани злокачественной опухолью. Причиной заражения становится лучевая терапия, из-за которой раковые клетки нередко попадают в патогенную среду гнойного воспаления. На фоне ослабленного радиацией иммунитета развивается воспаление, причем темпы прогрессирования будут заметно выше, чем у других видов.
Лучевой остеомиелит
Отдельно выделяется остеомиелит после удаления зуба. Не до конца удаленная пульпа не является ошибкой стоматолога, по ряду показаний нервные окончания сохраняются, но могут беспокоить пациента в течение нескольких дней. Если боль не утихает дольше недели, то существуют риски возникновения симптомов остеомиелита, что требует повторного приема.
Остеомиелит после удаления зуба
Гематогенный остеомиелит проявляется на фоне общего заражения крови. Спровоцировать его может любой порез, царапина и любая другая ранка в области кровотока. Отличается тип обратным патогенезом – страдает сразу челюстная ткань, а зубы при этом сохраняют все признаки здорового облика. Такая хронология опасна тем, что многие игнорируют первичные симптомы и обращаются за помощью врача, когда зуб уже невозможно сохранить. Не откладывайте лечение на потом и не запускайте болезнь. Вы можете выбрать наиболее подходящую вам клинику с хорошими отзывами и доступными ценами
Гематогенный остеомиелит
Хронический остеомиелит челюсти
Переход остеомиелита в хроническую фазу трудно контролируется даже в клинических условиях. Внешние признаки выздоровления часто говорят о временной ремиссии, которая длится от нескольких месяцев до нескольких лет, после чего острая фаза возвращается с усилением симптомов и более серьезными формами заболевания, имеющими свою классификацию:
- Мультифокальная рецидивирующая форма – частотный случай остеомиелита челюсти у детей. Гнойные выделения отсутствуют, но при этом образуются множественные очаги воспаления. Точная природа до сих пор не изучена, как и периодичность обострения.
- Остеомиелит Гарре (склерозирующая форма) – вялотекущие воспаления с незначительными нагноениями в костных полостях. Боль может не ощущаться, но специфический запах изо рта сохраняется постоянно. Вид диагностируется рентгеном по уплотнениям челюстной ткани.
- Абсцесс Броди – затяжной случай остеомиелита с образованием обширных полостей, заполненных жидким гноем. Болезненность минимальная, что позволяет обойтись без хирургического вмешательства.
- Остеомиелит Оллье – самая редкая разновидность, возбудителем которой являются стафилококки, образующие в тканях челюсти белковые выделения серозной жидкости. Выявление требует точной томографии, клинические симптомы отсутствуют.
- Дезморфиновый остеомиелит – диагностируется у наркозависимых пациентов. Вызывается нарушением кровоснабжения костных тканей и множественными гнойными поражениями, приводящими к деформации овала лица.
Стадии рака слизистой оболочки ротовой полости
Стадию заболевания оценивают с помощью общепринятой международной системы TNM. Оценивают размер и другие характеристики первичной опухоли (T), наличие очагов в регионарных лимфоузлах (N), отдаленных метастазов (M).
Выделяют следующие стадии заболевания:
- Стадия 0 — «рак на месте», на самой ранней стадии в пределах слизистой оболочки.
- Стадия I — опухоль менее 2 см.
- Стадия II — опухоль не более 4 см.
- Стадия III — опухоль более 4 см, могут быть очаги в регионарных лимфатических узлах.
- Стадия IVA, IVB — опухоль может вторгаться в соседние анатомические структуры и/или имеется более обширное поражение лимфоузлов.
- Стадия IVC — имеются отдаленные метастазы.
Возможные последствия челюстной кисты
Не вовремя диагностированная челюстная киста может стать причиной серьёзных зубных проблем, доходящих вплоть до ампутации одного или нескольких зубов. Из последствий клинического характера практикующие стоматологи выделяют следующие:
- Расплавление костной ткани челюсти;
- Воспаление лимфоузлов;
- Переход кисты к острой гнойной форме;
- Появление признаком остеомиелита или периостита;
- Переход гайморита или другого респираторного заболевания в хроническую фазу;
- Множественные абсцессы на щеках, скулах и других частях лица;
- Флегмона шеи с последующим сепсисом;
- Самопроизвольные переломы костной ткани челюсти из-за разрастания кисты.
В зависимости от размеров удалённой кисты и площади поражения, возможны последствия в виде длительного неприятного запаха изо рта на весь период реабилитации. Кроме того процесс заживления дёсен проходит индивидуально, в некоторых случаях болезненные ощущения сохраняются у пациентов в течение полугода после операции.
Методы лечения
Выбор методов лечения рака слизистой оболочки полости рта в первую очередь зависит от стадии заболевания. В клинике Медицина 24/7 применяются наиболее современные подходы. Сложные решения принимаются на врачебных консилиумах с участием различных врачей-специалистов.
При резектабельных злокачественных опухолях основным методом лечения является радикальная операция. Ее объем определяется стадией рака, размерами и расположением новообразования. В ряде случаев может потребоваться удаление части нижней челюсти, языка, других структур. Если раковые клетки распространились в лимфатические узлы, либо есть высокий риск того, что это могло произойти, их также удаляют вместе с окружающими тканями. Затем проводят реконструктивную операцию, чтобы заместить образовавшийся дефект тканей.
Опытные хирурги в клинике Медицина 24/7 выполняют при раке ротовой полости операции любой сложности. Наши операционные оснащены современным оборудованием. Наши врачи стремятся не только удалить всю опухолевую ткань, но и обеспечить наилучший косметический результат.
Лучевая терапия чаще всего применяется в составе адъювантного (послеоперационного) лечения, но иногда, при раке на ранней стадии, к ней прибегают как к альтернативе хирургическому вмешательству. При запущенной злокачественной опухоли облучение помогает бороться с болью и другими симптомами.
Химиопрепараты нередко сочетают с облучением — проводят химиолучевую терапию. Химиотерапию применяют при поздних стадиях, неоперабельном раке слизистой оболочки в составе паллиативного лечения. Также в запущенных случаях используют более современные поколения противоопухолевых препаратов — таргетные препараты, иммунопрепараты.
В клинике Медицина 24/7 применяются все виды противоопухолевых препаратов, в том числе новейших поколений. Мы проводим лечение пациентов с раком слизистой ротовой полости и другими онкологическими заболеваниями на уровне ведущих клиник мира, в соответствии с современными международными стандартами. Наша клиника принимает больных с любыми стадиями злокачественных опухолей.
Материал подготовлен заместителем главного врача по лечебной работе клиники «Медицина 24/7», кандидатом медицинских наук Сергеевым Петром Сергеевичем.
Что такое рак ротовой полости?
Рак полости рта – это атипичное разрастание клеток в тканях ротовой полости. Такие процессы могут затрагивать губы, язык, ротоглотку.
Существует два вида ракового поражения ротовой полости: рак, развивающийся непосредственно во рту, на слизистой оболочке щек, неба, языка, десен и губ (называемый раком полости рта и губ), и рак, развивающийся в глубине ротовой полости в области миндалин, именуемый раком ротоглотки.
Каковы факторы риска развития рака ротовой полости?
Табакокурение в любом виде, жевание табака и систематическое употребление алкоголя – вот наиболее значимые факторы риска развития рака ротовой полости.
Раннее диагностированный рак ротовой полости, наследственная предрасположенность (наличие онкологического заболевания ротовой полости в роду) и возраст старше 40 лет также сильно увеличивают риск развития рака ротовой полости.
Носительство Вируса Папилломы Человека, (вируса, вызывающего рак шейки матки у женщин) известного как ВПЧ (HPV) 16 является серьезным фактором риска развития онкологического поражения ротовой полости, также как и носительство Вируса простого герпеса (HSV-1).
Еще одним фактором риска является кандидоз, а также солнечный свет (ультрафиолет).
25% пациентов имеющих рак ротовой полости не имели ни одного фактора риска развития онкологического заболевания.
Каков коэффициент выживаемости от рака ротовой полости?
Коэффициент выживаемости от рака полости рта удручающий, если он выявлен на запущенных стадиях. Ежегодно от рака ротовой полости умирает около 13000 человек в России, и лишь малая часть больных проживает пятилетний период.
Какие виды лечения рака ротовой полости существуют?
Раннее выявление рака ротовой полости может в значительной степени влиять на выбор того или иного метода лечения.
Лечение рака ротовой полости на ранней стадии обычно заключается в хирургическом удалении пораженных тканей. Если участок, пораженный опухолью уже велик, то хирургическим путем могут быть удалены большая доля языка, нижней челюсти или глотки.
Когда рак дает метастазы или распространяется на прочие органы пациента, лечащий врач может назначить проведение курса химиотерапии или облучения в дополнение к хирургической резекции пораженных тканей.
Как можно снизить риск развития рака ротовой полости?
Пожалуй, единственный эффективный способ снижение риска развития ракового поражениям ротовой полости – это избавиться от факторов риска: не курить, употреблять алкоголь в умеренных количествах.
Если пациент старше 40 лет, при этом курит и систематически употребляет алкоголь, то стоматолог обязан проводить визуальный осмотр ротовой полости такого пациента с применением дополнительного метода скрининга ViziLite Plus (ВизиЛайт Плюс) для более точного выявления возможных потенциально предраковых поражений слизистой оболочки рта и губ.
Если у пациента присутствуют несколько факторов риска, то необходима серьезная консультация у стоматолога на предмет возможного развития рака ротовой полости.
Фазы развития онкологической опухоли
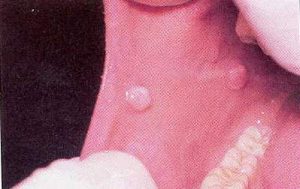
Небольшие образования и язвочки могут преобразоваться в сложные формы недуга
Жизненный цикл злокачественных образований состоит из нескольких фаз:
- Начальной;
- Активной;
- Запущенной.
На начальной стадии, на щеке появляются небольшие уплотнения или язвочки. Они доставляют человеку определенный дискомфорт. Как правило, никто не обращает особого внимания на первые признаки. Однако диагностика болезни в данной фазе значительно повышает успех лечебных мероприятий.
Активная фаза характеризуется появлением болезненных образований. Язвы преобразуются в щели. Человек становится вялым, его мучают сильные головные боли, и происходит стремительная потеря веса
На данном этапе рак слизистой становится очевидным, и любой квалифицированный стоматолог обратит на это внимание
При запущенной фазе болезнь уже, возможно, метастазировалась и повредила другие органы и ткани. Вероятность успешного лечения в этом случае значительно снижается.
Признаки и симптомы рака полости рта
Приведенные ниже изменения в полости рта и вокруг нее могут быть признаками рака. Они также могут быть вызваны другими факторами. Вам следует обратиться к своему медицинскому сотруднику, если у вас появилось что-либо из следующего:
- незаживающая рана, узел или утолщение (область, которая кажется толще или тверже) на губе или во рту;
- белые или красные пятна на деснах, языке или слизистой оболочке рта;
- инфекция во рту, которую не удается вылечить в течение 1 месяца;
- шатающиеся зубы или зубные протезы, которые перестали подходить;
- хронические (длительные) боли во рту или горле;
- кровотечение или онемение губ или рта.
Лечение разных видов глоссита
Лечение того или иного вида глоссита врач назначает в зависимости от причины развития заболевания и его течения.
Катаральный глоссит
Для этой формы глоссита характерны воспаление, отечность и эритема. В основном процессы глоссита локализуются на поверхности языка и не проникают вглубь тканей. Чаще всего такой глоссит развивается после стоматита, либо если недавно были механически повреждены ткани. Также иногда катаральный глоссит возникает на фоне нарушенного метаболизма или диспепсических расстройств ЖКТ.
Для избавления от катарального глоссита нужно в первую очередь активно обрабатывать пораженные участки языка ранозаживляющими, бактерицидными и антисептическими средствами. Также обязательно проводится лечение болезни, спровоцировавшей катаральный глоссит.
Кандидозный глоссит
Кандидозный глоссит достаточно часто возникает после длительного приема курса антибиотиков. Антибиотики нарушают нормальную микрофлору ЖКТ, существенно понижают иммунитет – и в результате этого грибки во рту активизируются и провоцируют воспаление языка.
Для кандидозного глоссита характерно покрытие языка белым плотным налетом с большим количеством поперечных и продольных бороздок. В бороздках иногда виден легкий оттенок самого языка.
В лечении данной формы глоссита в первую очередь очень важно восстановить нормальную микрофлору желудочно-кишечного тракта, в том числе и ротовой полости. Для устранения симптомов заболевания больным прописывают лекарства, разрушающие клетки гриба, и препараты, улучшающую микрофлору ЖКТ
Лучшее лекарство от кандидозного глоссита – средство Нистатин.
Кандидозный глоссит
Гнойно-флегмозный глоссит.
Данная разновидность глоссита протекает весьма тяжело, поскольку воспалительный процесс уходит далеко вглубь тканей языка и распространяет по всей полости рта. Часто отмечается общая интоксикация организма с повышением температуры и ухудшением общего самочувствия. Начинать лечение принято антибиотиками, а на завершающем этапе подключается восстановительная терапия. Если на языке появляются гнойники, не дающие нормально принимать пищу, то гной удаляют хирургически.
Гнойно-флегмозный глоссит
Эрозивно-язвенный глоссит
Данный тип глоссита чаще всего развивается из-за деструктивных процессов в тканях десен, либо из-за заболеваний ротовой полости. При эрозивно-язвенном глоссите на слизистой языка появляются мелкие кровоточащие язвочки, иногда возникает отечность, общая слабость, боль во рту и повышение температуры тела.
Лучше всего эта форма глоссита лечится мазью Сокосерил. Средство наносится на пораженные участки языка с помощью аппликаций. Эта мазь оказывает сильный ранозаживляющий эффект и очень быстро устраняет эрозии и изъязвления. Также необходимо провести лечение заболеваний полости рта, чтобы не допустить рецидива глоссита.
Эрозивно-язвенный глоссит
Срединный ромбовидный глоссит
Лечится ромбовидный глоссит только одним методом – хирургическим удалением утолщенного эпителия. После операции проводится интенсивная восстановительная терапия.
Срединный ромбовидный глоссит
Гунтеровский глоссит
При данной форме глоссита с поверхности языка практически полностью исчезают ворсинчатые сосочки, из-за чего язык выглядит неестественно гладким. Основа этого заболевания – очень серьезные патологии в системе кроветворения, так что здесь необходимо назначение курса лечения, разработанного гематологом и терапевтом – после нормализации общего состояния организма язык также придет в норму.
Гунтеровский глоссит
Атрофический глоссит
Атрофический глоссит характеризуется гладким насыщенным ярко-красным пятном, которое постепенно расползается практически по всей спинке языка. В некоторых случаях во время болезни орган может уменьшиться в размере. Сосочковый слой языка при атрофическом глоссите отекает и воспаляется, что провоцирует сильные боли. Возникает эта форма глоссита из-за гонорейного поражения языка, либо давно протекающего авитаминоза.
Атрофический глоссит лечится довольно легко, и в терапии преимущественно используются препараты с витаминами А и Е для заживления, снятия воспаления и витаминизации.
Лекарства от глоссита, как правило, направлены на снятие воспаления, заживление, обеззараживание и обезболивание.
Атрофический глоссит
Операция для лечения рака полости рта
Если результаты свидетельствуют о наличии признаков рака полости рта ранней стадии, ваш врач может порекомендовать вам операцию. Операция — это наиболее распространенный способ лечения предраковых очагов (очагов, которые еще не переродились в рак) и рака ранних стадий (раковых очагов, которые еще не распространились в другие органы). Врач может принять решение удалить предраковые очаги, чтобы предотвратить их перерождение в рак.
Цели лечения рака полости рта на ранней стадии включают:
- излечение рака;
- сохранение вашего внешнего вида и работы полости рта;
- предотвращение распространения рака.
Тип и масштаб операции зависит от местоположения очага. Ваш медицинский сотрудник сообщит вам, какая область поражена, после чего вы сможете прочитать ниже о назначенных вам процедурах.
Перед операцией вы получите анестезию (лекарство, под действием которого вы уснете). Все эти операции проводятся через открытый рот.
Губа
Очаг и близлежащая кожа будут удалены. На разрез (хирургический надрез) будут наложены швы.
Швы, используемые внутри полости рта и на губе, рассосутся (разрушатся и отпадут) самостоятельно. Другой вид швов, который не рассасывается, будет использоваться на коже. Для их удаления вам назначат последующий прием.
Язык
Очаг будет удален. Масштаб операции зависит от размера очага. Операция по удалению части языка называется частичной глоссэктомией.
На разрез могут наложить рассасывающиеся швы. Иногда вместо этого может использоваться лоскут из искусственной (синтетической) кожи, чтобы временно закрыть ту область, откуда был удален очаг. Этот лоскут пришьют рассасывающимися швами; он отпадет сам через несколько недель.
Твердое нёбо и верхняя десна
Масштаб операции будет зависеть от размера очага и глубины его проникновения. Небольшие очаги, находящиеся на поверхности (поверхностные опухоли), удаляются без последующего наложения швов. На этом месте вырастет новая ткань и заживит рану.
Если очаг крупный и глубокий, возможно, потребуется удалить часть нёба. После этого область закроют лоскутом из естественной или искусственной кожи. При использовании лоскута из естественной кожи его накроют марлей, закрепленной на месте с помощью зубной пластины. Зубную пластину изготовит ваш стоматолог в центре MSK, с которым вы встретитесь перед операцией. Марлю и зубную пластину снимут через 5–7 дней.
При использовании искусственной кожи ее пришьют рассасывающимися швами; она отпадет самостоятельно через несколько недель.
Мягкое нёбо
Очаг будет удален. На разрез наложат рассасывающиеся швы или кожный лоскут. При использовании лоскута из естественной кожи его накроют марлей, закрепленной на месте с помощью швов. Врач скажет, когда прийти на следующий прием для снятия швов.
Дно полости рта
Масштаб операции зависит от размера очага и глубины его проникновения. Небольшие очаги, находящиеся на поверхности, удаляются без последующего наложения швов. На этом месте вырастет новая ткань и заживит рану.
Более крупные очаги удалят и закроют лоскутом из естественной или искусственной кожи. При использовании лоскута из естественной кожи его накроют марлей, закрепленной на месте с помощью швов. Марлю снимут через 5–7 дней. При использовании искусственной кожи ее пришьют рассасывающимися швами; она отпадет самостоятельно через несколько недель.
Слизистая оболочка щек
Очаг будет удален. Разрез закроют с помощью лоскута из естественной или искусственной кожи. При использовании лоскута из естественной кожи его накроют марлей, закрепленной на месте с помощью швов. Марлю снимут через 5–7 дней. При использовании искусственной кожи ее пришьют рассасывающимися швами; она отпадет самостоятельно через несколько недель.
Нижняя десна и область позади зубов мудрости на нижней челюсти
Очаг будет удален. В зависимости от глубины очага врач также может удалить небольшой кусочек костной ткани из нижней челюсти. Операция по удалению небольшого кусочка нижней челюсти называется маргинальной мандибулэктомией.
Разрез закроют с помощью лоскута из естественной или искусственной кожи. При использовании лоскута из естественной кожи его накроют марлей, закрепленной на месте с помощью швов. Марлю снимут через 5–7 дней.
При использовании искусственной кожи ее пришьют рассасывающимися швами; она отпадет самостоятельно через несколько недель. Челюстная кость не будет нуждаться в реконструкции, и форма челюсти не пострадает.