Доброкачественные заболевания молочных желез
Содержание:
Причины возникновения лактационного мастита
Инфекции, которые приводят к заболеванию, – одна из основных причин. К таким инфекциям относятся золотистый стафилококк (в большинстве случаев). Инфекция может попасть в организм женщины через различные ссадины, небольшие ранки и трещины соска, а также при наличии экземы.
Также к причинам и факторам риска относятся:
- лактостаз (застой молока в груди);
- неправильный уход за грудью во время кормления;
- снижение защитных функций организма (снижается сопротивляемость к инфекциям и бактериям);
- заражение от таких возбудителей, как стафилококки, стрептококки, кишечная палочка, микобактерии туберкулеза;
- переохлаждение организма;
- гормональные изменения в организме;
- повреждения молочной железы;
- простудные заболевания;
- сложная беременность и патологии беременности;
- наличие сопутствующих заболеваний во время беременности;
- тяжелые роды.
Инфекции могут проникать в организм через кровь (например, при сепсисе), молочные железы и лимфатические пути.
При первых признаках заболевания необходимо обратиться к врачу. На начальной стадии лечение осуществляется, как правило, медикаментозно и вылечивается через определенный срок. Самолечение приведет только к более серьезным и неприятным последствиям.
Первичный прием
Первичный прием предполагает консультацию и осмотр у специалиста, а также осмысление признаков и причин послеродового лактационного мастита и следующей информации о пациентке:
- жалобы (как давно появилась боль и ее интенсивность);
- анамнез по перенесенным заболеваниям, инфекциям, травмам, операциям и т.д.;
- перенесенные гинекологические заболевания, беременности, особенности течения и т.д.;
- общий осмотр (температура тела, давление, пульс, дыхание, прощупывание лимфатических узлов) и осмотр молочных желез.
Диагностика лактационного мастита включает:
- общий анализ крови;
- микробиологическое исследование выделений из молочных желез, если есть;
- УЗИ молочных желез (при лактационном мастите один из обязательных анализов);
Повторный прием
Повторный прием подразумевает анализ врачом полученной информации и назначение схем лечения. Также врач составляет план индивидуальных посещений и осуществляет контроль лечения.
Что может быть назначено и рекомендовано при мастите?
- Если наблюдается лактостаз, и сам мастит не проявляет себя серьезными признаками, то, как правило, доктор рекомендует регулярно сцеживать молоко. При этом должно наступать облегчение.
- Также может быть назначена новокаиновая блокада пораженного участка (количество сцеживания и необходимость блокад определяется врачом).
- Консервативное лечение также включает прием антибиотиков внутрь.
- Возможно назначение гормонов (в особо тяжелых случаях).
- Хирургическое вмешательство назначается только в тех случаях, когда после начала лечения не наступает улучшение состояния здоровья пациентки, и когда другие методы уже не помогают.
Для срочной консультации вы можете обратиться к нашим специалистам. Грамотное лечение позволит избежать осложнений и перехода лактационного мастита в хроническую форму.
Контрольный прием
Курс лечения подразумевает посещения врача для контроля над состоянием пациентки и, при необходимости, корректировку выбранных методов. Также в индивидуальный план посещений может входить контрольный прием, дату которого определяет врач.
При своевременном обращении к врачу результаты лечения положительны. Сроки определяются индивидуально и зависят от стадии развития заболевания.
Профилактика
Профилактика лактационного мастита включает:
- ношение специального белья для кормящих мам;
- соблюдение техники грудного вскармливания;
- сцеживание остатков молока после кормления;
- соблюдение правил личной гигиены;
- защита от переохлаждения и своевременное лечение инфекционных заболеваний;
- своевременное обращение к врачу.
Точное соблюдение назначений врача даст возможность избежать осложнений и позволит быстро распрощаться с заболеванием.
Важно также помнить, что грамотный уход за грудью во время кормления – это залог не только вашего здоровья, но и здоровья вашего малыша. А профилактика послеродового мастита – это отличный шанс вовсе избежать заболевания.
А профилактика послеродового мастита – это отличный шанс вовсе избежать заболевания.
Мастопатия
Мастопатия занимает лидирующую позицию среди всех патологий молочных желез. Это заболевание имеет несколько видов и характеризуется фиброзно-кистозными изменениями в тканях молочных желез в виде отдельных узлов или плотных мелкозернистых образований различного размера, часто болезненных. Мастопатия – доброкачественное заболевание, однако крайне опасное, поскольку на его фоне зачастую развивается онкология. Среди женщин молодого возраста показатель заболеваемости достигает 30-45% и значительно увеличивается после 40-45 лет.
Выделяют две основных формы мастопатии:
- диффузная – появление мелкозернистых новообразований, разбросанных по всей структуре железы;
- узловая – образование крупных оформленных узлов.
На ранних этапах развития заболевание может протекать бессимптомно. Первое проявление патологии – болезненность молочных желез и их увеличение в объёме, возникающее перед менструацией. Также женщина может наблюдать следующие характерные симптомы:
- Диффузные уплотнения и опухолевые узлы, выявленные при пальпации (уплотнённой может ощущаться вся железа). Они могут быть болезненными, причём боль становится более ощутимой во второй фазе цикла и непосредственно перед менструацией. При длительном течении мастопатии болевой синдром сохраняется на протяжении всего цикла. Причём болевые ощущения могут иррадиировать в область подмышечных впадин, плеч или спину;
- Периодическое появление ноющих болей в области груди;
- Появление трещин на сосках, они становятся менее выпуклыми;
- Выделения из сосков разной степени обильности и различного характера. Они могут быть прозрачными, белого, зелёного или коричневого оттенка, кровянистые. Последние – особенно опасны, поскольку являются тревожным признаком развития онкологического заболевания.
Существует множество факторов, способствующих развитию мастопатии:
- ранняя первая менструация;
- ранняя менопауза;
- нарушение менструального цикла;
- расстройство гормонального баланса;
- гормональная терапия;
- отсутствие в анамнезе беременности и родов;
- продолжительное отсутствие родов;
- более трёх прерываний беременности;
- нерегулярная половая жизнь (или длительное воздержание);
- гинекологические заболевания с повышением уровня эстрогенов;
- непродолжительный период лактации (менее 6 месяцев);
- расстройства эндокринной системы (сахарный диабет, нарушение работы надпочечников, печени, поджелудочной железы и т.д.);
- генетическая предрасположенность;
- заболевания ЖКТ;
- психологический фактор – частые стрессы, неврозы, депрессии;
- травмы в области груди (удары, сдавливания);
- излишняя масса тела;
- неправильный образ жизни (наличие вредных привычек, недосыпание, неправильное питание);
- неблагоприятная экологическая обстановка.
Мастопатию нужно лечить сразу, так как запущенные стадии мастопатии очень опасны.
Лечение гинекомастии
Поскольку гинекомастия вызывает психологическое беспокойство, психосоциальный дискомфорт и страх заболеть раком, пациенты обычно самостоятельно обращаются к врачу для проведения диагностики и получения лечения.
В неосложненных случаях для устранения патологии (особенно ложной и смешанной) достаточно скорректировать диету и вести физическую активность согласно рекомендациям врача. В более тяжелых ситуациях необходимы медикаментозная терапия и/или оперативное вмешательство.
Наиболее широко используемым методом хирургического лечения гинекомастии является подкожная мастэктомия, во время которой осуществляется резекция железистой ткани с проведением липосакции или без таковой. Проведения одной лишь липосакции может быть достаточно, если увеличение груди вызвано в основном избыточной жировой тканью без существенной гипертрофии желез. В целом хирургическое лечение дает неплохой косметический эффект и хорошо переносится пациентами.
Во время осуществления медикаментозной терапии используются три класса препаратов: андрогены (тестостерон, дигидротестостерон, даназол), антиэстрогены (кломифен цитрат, тамоксифен), а также ингибиторы ароматазы, такие как летрозол и анастразол . Гормональная терапия не во всех клинических случаях обеспечивает желаемый результат. Иногда при лечении препаратами тестостерона наблюдается обратный эффект.
Виды заболеваний молочной железы
Все патологии молочных желез можно условно разделить на три больших группы: это болезни, имеющие воспалительный характер (мастит), доброкачественные опухоли (мастопатия) и онкологические заболевания (рак молочной железы).
Мастит
Мастит — воспаление молочной железы, которое обычно появляется во время кормления ребенка грудью. Возбудители заболевания — инфекции, попавшие в железу через трещины в соске (стрептококки, энтеробактерии, стафилококки и т.д.). А появление застоя молока в железах еще больше усиливает воспалительный процесс.
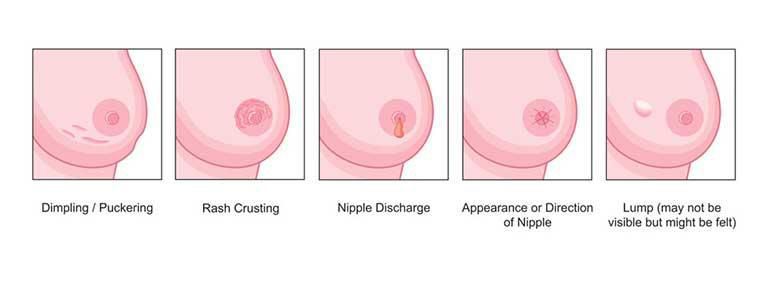
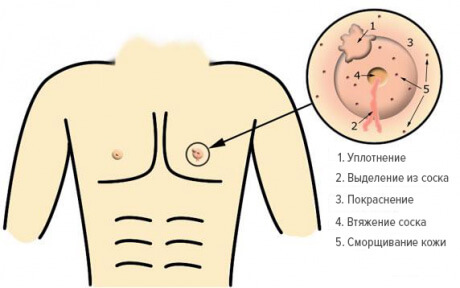
Заболевание сопровождается острой болью в груди, покраснением кожи, набуханием и распиранием молочных желез, появлением уплотнения в груди, ознобом и высокой температурой. Также могут появиться выделения из сосков и увеличиться лимфоузлы в подмышечных впадинах.
Первый «предмаститный» уровень заболевания — это лактостаз. Характеризуется застоем молока в одной из долей молочных желез. Если в течение нескольких дней не производится лечение лактостаза, то через некоторое время болезнь переходит в мастит.
Мастопатия
Мастопатия — это доброкачественная патология молочной железы. Согласно медицинской статистике, мастопатией страдает каждая вторая женщина детородного возраста. Появление недуга в основном связано с гормональными нарушениями.
У женщин пожилого возраста болезненное уплотнение в груди может говорить о появлении злокачественной опухоли.
Общие симптомы мастопатии:
- тупая, ноющая боль в молочных железах накануне менструального цикла (мастодиния или масталгия);
- прозрачные, беловатые, зеленоватые, значительно реже кровяные выделения из сосков;
- болезненное уплотнение в правой или левой груди.
Различают несколько видов заболевания:
- диффузная мастопатия (появление узелков и уплотнений в молочной железе);
- узловатая мастопатия (образование увеличивается в размерах, может быть с горошину или грецкий орех, уплотнение в груди болит уже независимо от менструального цикла);
- фиброзно-кистозная мастопатия (проявляется в виде мелких образований и кистозных узлов, заполненных жидким содержимым: киста, фиброаденома груди и т.д.).
1
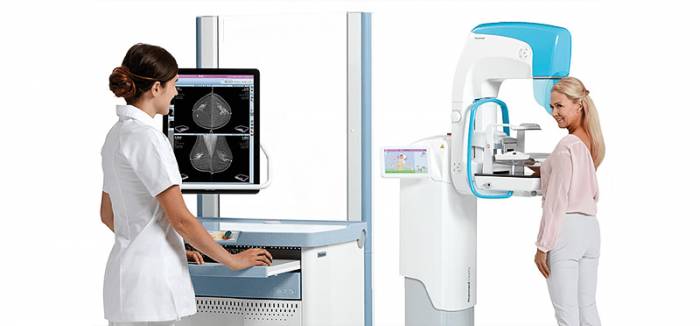
Alpha ST (General Electric) — рентгеновский маммографический аппарат
2
Диагностика заболеваний молочных желез
3
Диагностика заболеваний молочных желез
Стадии карциномы молочной железы
Выделяют 4 стадии протекания заболевания:
- 1 стадия. Размер новообразования – не более 1,5 см, оно имеет границы и неподвижно. Метастазы на этой стадии не образуются, симптомы обычно тоже отсутствуют. Обнаружить патологию можно при правильной диагностической пальпации груди. Прогноз при карциноме молочной железы на 1 стадии положительный, возможно полное излечение.
- 2 стадия. Опухоль стремительно увеличивается в размерах. На этой стадии обычно уже появляются общие признаки онкологии в организме. Возможны метастазы. Несмотря на активное развитие интоксикации организма, прогноз излечения на этой стадии хороший.
- 3 стадия. Карцинома прорастает в близлежащие ткани, процесс метастазирования активен и практически неконтролируем, лимфоузлы сильно воспалены. Полное излечение карциномы на этой стадии почти невозможно, но возможно добиться стойкой ремиссии.
- 4 стадия. На этой стадии симптоматика очень тяжелая. Лечение малоэффективно, так как опухоль неоперабельна и метастазы прорастают во все важные органы и системы организма. Тактика лечения направлена на увеличение продолжительности жизни пациентки.
Данные репродуктивного анамнеза.
Молочные железы женщины в силу своих физиологических особенностей находятся в состоянии постоянной смены процессов пролиферации (деления и размножения клеток ткани молочных желез) и инволюции (обратного развития), связанные с фазами менструального цикла и соответствующим им уровнем половых гормонов.
На клетки эпителия молочных желез оказывают влияния эстрогены и прогестерон, вырабатываемые в яичниках, гормоны надпочечников, а также гормоны передней доли гипофиза (в первую очередь фолликулостимулирующий гормон – ФСГ). В период беременности на процессы гиперплазии ткани молочных желез большое влияние оказывают гормоны, вырабатываемые плацентой.
Болезни молочных желез
Молочная железа у женщин — парный орган, выделяющий молоко для вскармливания грудного ребенка; состоит из 15–20 железистых долек, напоминающих гроздь винограда.
На состояние молочных желез в той или иной степени влияют заболевания органов эндокринной системы. У девушек, так же как и у женщин, при нарушении функции яичников могут развиться доброкачественные опухоли молочных желез. Предрасполагают к их развитию также ушибы и воспалительные процессы в молочной железе и оставшиеся после них рубцы.
Воспалительные процессы в молочной железе чаще развиваются в период кормления ребенка при возникновении трещин на сосках (мастит).
У женщин нередко возникает мастопатия, которая характеризуется появлением в молочной железе (нередко в обеих), чаще в ее верхненаружном отделе, образований различной величины и плотности, на ощупь мелкозернистых или в виде отдельных узлов, часто болезненных. Иногда боли могут появляться до или во время менструации и сопровождаются выделениями из соска. Само по себе заболевание не опасно, но возможность возникновения изменений, вплоть до опухоли, должна настораживать. Ее развитие может быть связано с воспалительными заболеваниями половой системы и абортами, нарушающими функцию яичников и других желез внутренней секреции.
Раз в месяц (в детородном возрасте — на 6–12-й день после начала очередной менструации) проводите самообследование молочных желез
Стоя перед зеркалом, осмотрите молочные железы, обратите внимание: нет ли деформации желез, участков втяжения кожи, ее отечности или красноты, пятен или корочек на сосках, кровянистых выделений из сосков. В положении лежа на спине или на боку тщательно прощупайте все участки ткани молочных желез и подмышечные области, обратите внимание: нет ли в них уплотнений?
При обнаружении каких-либо изменений, особенно уплотнений в молочной железе нужно обратиться к врачу. Для своевременного выявления заболеваний в лечебных учреждениях проводятся флюорография и рентгенография (маммография) этого органа.
Посмотреть полностьюзакрыть
Классификация
В медицинской практике выделяют и различают несколько разновидностей изменения форм грудины у новорожденных:
- воронкообразная (грудина кажется вдавленной, впадающей внутрь тела, в народе она именуется «грудью сапожника»);
- килевидная (в этой ситуации грудина слегка или выраженно выступает вперед и напоминает лодочный киль, в простонародье ее называют «куриной грудью»);
- плоская (грудь сильно сплющена в направлении вперед и назад, а точнее по направлению к переднезадней оси);
- врожденная грудинная расщелина (грудина кажется расщепленной на две независимые области);
- реберно-мышечная патология (это комплексное состояние, которое затрагивает костную ткань, а также касается позвоночника, аппарата мышечных структур и прочих органов, в медицине она именуется синдромом Поланда);
- выгнутая грудь (на практике это явление встречается редко и называется синдромом Куррарино-Сильвермана).
Исходя из степени выраженности поражения грудной клетки у детей, недуг может проявляться в качестве незначительного косметического дефекта или серьезной патологии. Поскольку воронкообразная и килевидная патологии встречаются наиболее часто, следует рассмотреть степени выраженности каждой из них. Так, в случае воронкообразного заболевания встречаются следующие стадии:
- первая – вдавление груди до 2 см, при этом сердце никуда не смещено и работает исправно и налажено;
- вторая – вдавление на расстояние 3-4 см, наблюдается также смещение сердечной мышцы приблизительно на 3 см;
- третья – грудина вдавлена более чем на 4 см, а сердце смещено свыше чем на 3 см.
Килевидная разновидность патологии у грудничков встречается реже и чаще поражает мальчиков. При этом происходит присоединение ребер к грудине под углом в 90 градусов, в результате чего она выталкивается вперед, увеличивается в размере и обретает форму киля. Выделяют три степени этого поражения:
- Выпячивание груди до 2 см над нормальным уровнем поверхности грудины.
- Проявляется в выпячивании грудины в 2-4 см.
- Грудная клетка деформирована настолько сильно, что выступает на 4-6 см.
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Инструментальные и лабораторные методы диагностики
Маммография
Маммография – рентгенологический снимок молочных желез. Выполняется на маммографических аппаратах или специальных приставках к рентгенологическим аппаратам, которые обеспечивают высокое качество снимков, в прямой и боковой проекциях.
Чувствительность метода – 96-98%. Маммография является ведущим методом диагностики ЗМЖ и широко используется в качестве скрининга на рак молочной железы.
Маммография выполняется в первой фазе менструального цикла (до 12 дня). Если речь идет о подозрении на рак молочной железы, исследование проводится независимо от дня цикла.
Всем женщинам в возрасте от 35 до 40 лет рекомендовано проведение маммографии.
- В зависимости от известных факторов риска, женщины в возрасте 40-50 лет должны проходить маммографию ежегодно или один раз в два года, а в возрасте старше 50 лет – ежегодно.
- Женщинам, относящимся к группам риска, рекомендована ежегодная маммография.
Как ускорить рост груди в домашних условиях?
Существует несколько безопасных и надежных способов, способствующих ускорению процесса роста груди. Среди них — особое питание, массаж и физические упражнения, а также применение народных средств и фито-гормонов.
Питание
Важнейшая роль в гармоничном формировании груди отводится питанию. Вся поступающая в организм пища должна быть натуральной и свежей. Всевозможные концентраты и добавки рекомендуется полностью исключить из рациона.
В действительности этот овощ богат растительными эстрогенами, которые стимулируют рост, однако не оказывают влияния на объем грудных желез. В капусте также содержатся витамины и растительная клетчатка, необходимая для гармоничного развития юного организма. Однако употреблять этот овощ в слишком больших количествах нельзя, так как он провоцирует проблемы с пищеварительным трактом — в частности, расстройства и вздутия.
Для полноценного физиологического развития и правильного роста молочных желез девочке необходимо обогащать рацион питания натуральными источниками протеина. Среди них рыба и морские продукты, нежирные части мяса птицы, сыр и кисломолочные продукты. Наиболее полезны и рекомендованы для увеличения размера груди:
- красная фасоль, чечевица, соя и другие продукты из семейства Бобовых;
- бурый рис, ячмень и овсянка;
- кунжутное, оливковое и льняное растительные масла;
- напиток, приготовленный из свежего молока и сока папайи;
- апельсиновый, морковный, яблочный и тыквенный соки;
- авокадо;
- различные виды орехов.
Запрещается употреблять дрожжи и сырое тесто. Эти продукты приводят к увеличению общей массы тела, а также к проблемам с самочувствием — вздутию и диарее. Питание обязательно должно быть здоровым и умеренным. Низкокалорийные диеты пойдут на вред, так как они способствуют ухудшению естественной формы груди и нарушают баланс гормонов в организме. Очень нежелательна резкая потеря веса. Для идеальной формы и размера груди важен баланс между жировой и железистой тканью.
Физкультура и массаж
Занятия спортом в подростковом возрасте помогают девушкам обрести стройную осанку и укрепить мышцы груди. Следует делать акцент на бадминтоне, теннисе и плавании. Существует несложный комплекс упражнений, который следует выполнять ежедневно:
- Расположив локти на уровне грудной клетки, с усилием давить ладонями друг на друга.
- Стоя напротив стены, широко раздвинуть руки и сильно упереться в нее ладонями. Выполнять движения, имитирующие сдвигание стены с места.
- Держа локти на уровне груди, крепко сцепить пальцы в замок и пытаться развести их в разные стороны.
- В лежачем или стоячем положении взять в руки гантели и притягивать их к грудной клетке.
- Отжиматься на вытянутых руках. Для начала можно облегчить это упражнение, выполняя его возле стены или с коленей.
- Взять в руки гантели и поднимать их над головой, стараясь заводить максимально назад.
- Встать около стола и повернуться к нему спиной. Руками опереться о край стола, направляя локти назад. Приседать, сохраняя положение колен под углом в 90 градусов.
- Стоять прямо, имитируя плавание брассом.
- Держать руки на уровне груди, поочередно сгибая и разгибая их в локтях.
- Выпрямить руки и выполнять ими круговые движения вперед, а затем назад.
Чтобы отрастить грудные мышцы, каждое из упражнений следует выполнять ежедневно по 15 раз.
Согласно знаменитой даосской методике, мягкие поглаживания в круговом направлении, выполняемые более тридцати раз, способствуют выработке пролактина — гормона, необходимого для формирования грудных желез.
Растительные экстракты
Значительную пользу в увеличении размера и улучшении формы бюста у девушки-подростка принесут некоторые растительные экстракты — фитоэстрогены. К преимуществам их использования относятся:
- укрепление грудных мышц;
- нормализация гормонального баланса;
- благотворное воздействие на сердечно-сосудистую систему.
Однако принятые в слишком большом количестве растительные гормоны увеличивают не только грудную клетку, но и другие части тела в объеме — ягодицы, бедра и животик — что является очень нежелательным.
Фитоэстрогены, или пищевые эстрогены содержатся в следующих растениях:
- женьшень;
- пажитник;
- черника;
- морковь;
- брокколи;
- красный клевер;
- душица;
- солодка;
- куркума;
- люцерна;
- хмель;
- лен;
- вербена.
Народные средства
Существует немало эффективных народных методов, ускоряющих рост груди:
- Чай из душицы. Его рекомендуется пить за 20 минут до приема пищи.
- Отвар корня мальвы применяется как для внутреннего употребления, так и для компрессов.
- Настой травы манжетки.
- Измельченное льняное семя (1 столовая ложка), добавленное в стакан йогурта или кефира.
- Настой шишек хмеля.
1.Доброкачественные опухоли груди, типы опухолей
При обнаружении любых уплотнений, комочков или изменений в груди во время самообследования, которое рекомендуется периодически проводить всем женщинам, следует немедленно обратиться к хорошему врачу. Но паниковать заранее не стоит. 80% всех уплотнений в молочных железах являются доброкачественными опухолями груди. Это означает, что опухоль не является раком молочных желез. Доброкачественные опухоли груди, как правило, имеют четкие и ровные границы и могут немного смещаться, если на них слегка надавить. Часто такие опухоли образуются одновременно в обеих молочных железах.
Есть несколько распространенных причин появления доброкачественных опухолей груди, в том числе, нормальные физиологические процессы, инфекции, травмы груди, прием некоторых лекарств.
Типы доброкачественных опухолей груди
- Фиброзно-кистозные изменения. У некоторых женщин обычные гормональные изменения в организме могут стать причиной появления фиброзно-кистозных опухолей. Обычно такие опухоли проявляются в виде уплотнений в обеих молочных железах и вызывают увеличение размера и повышение чувствительности груди до начала менструального кровотечения. Иногда появляются выделения из молочных желез. Уплотнения и комки в груди могут быть твердыми или мягкими. Чаще всего фиброкистозные изменения появляются у женщин в возрасте около 40 лет, и в целом это самый распространенный тип доброкачественных опухолей у женщин в возрасте 35-50 лет.
- Простые кисты. Простые кисты груди представляют собой заполненные жидкостью «мешочки», или полости, которые образуются в обеих молочных железах. Кисты могут быть единичными или множественными, и могут отличаться по размеру, который нередко изменяется в течение менструального цикла.
- Фиброаденомы. Фиброаденома – еще один очень распространенный вид доброкачественной опухоли груди у женщин. Она представляет собой твердые комочки округлой формы, которые свободно перемещаются в груди. При нажатии, как правило, не возникает болезненных ощущений. Фиброаденома появляется в результате избыточного формирования долек молочных желез и окружающих их тканей. Чаще всего встречается у женщин в возрасте 20-30 лет.
- Внутрипротоковые папилломы. Это небольшие бородавки, или наросты, в молочных протоках вблизи соска. Как правило, они появляются у женщин в возрасте 45-50 лет и могут стать причиной кровотечений из соска.
- Травматический некроз жировых клеток. Это состояние возникает после внезапной травмы груди, хотя нередко женщины не могут вспомнить конкретный случай, когда произошла травма. В результате в груди образуются жировые уплотнения, как правило, круглой формы, твердые, одиночные и безболезненные.
Какие бывают заболевания груди
В клинической практике маммологи выделяют 4 группы заболеваний молочных желез:
1. Воспалительные: мастит, специфическая инфекция (туберкулез, эхинококкоз и др.).
2. Дисгормональная гиперплазия: мастопатия и гинекомастия.
3. Доброкачественные: аденома, фиброаденома, липома, ангиома и другие.
4. Злокачественные образования (рак, саркома и другие виды опухолей).
Следует отметить, что решающая роль в их развитии в настоящее время отводится прогестерон-дефицитным состояниям, при которых избыток эстрогенов вызывает пролиферацию тканей грудной железы и нарушение рецепторного аппарата. Во многом на это оказывает влияние и возраст.
Возрастные группы пациенток с болезнями груди:
– с 18 до 27 лет: ювенильный возраст,
– с 28 до 34 лет: ранний фертильный возраст,
– с 35 до 47 лет: поздний фертильный возраст,
– с 48 до 54 лет: околоклимактерический,
– старше 55 лет: климактерический возраст.
Болезни молочной железы
- Абсцесс грудной железы,
- Аденоз,
- Фиброаденома,
- Актиномикоз,
- Внутрипротоковый папилломатоз,
- Воспаление соска,
- Галактоцеле,
- Жировой некроз молочной железы,
- Инвазивная протоковая карцинома,
- Киста в молочной железе,
- Лактостаз,
- Листовидная опухоль груди,
- Мастит,
- Мастопатия,
- Пороки развития,
- Рак молочной железы,
- Рак Педжета,
- Саркома груди.
Симптомы и причины
| Клинический симптом | Вероятная причина |
|---|---|
| Боль, болезненность | Изменения гормонального фона, расширение протоков, инфекции, травма |
| Признаки воспаления | Травма, инфекция, злокачественная опухоль |
| Отек или припухлость | Расширение протоков молочной железы, киста, инфекции |
| Узел | Киста, фиброаденома, жировой некроз, липома, травма |
| Увеличение подмышечных л/у | Инфекции, злокачественная опухоль |
| Изменения на коже | Инфекции, онкология |
| Выделения из соска | Изменения гормонального фона, внутрипротоковая папиллома, свищ |
| Втянутые соски | Врожденная аномалия, злокачественная опухоль |
Что делать?
Медицинская практика подтверждает то, что большинство больных с гинекологическими, а особенно в сочетании с эндокринными нарушениями, страдают теми или иными заболеваниями молочных желез. При этом наиболее высокую группу риска их тяжелой патологии составляют женщины с гиперпластическими процессами в половых органах. В зависимости от предполагаемой причины патологии, используются те или иные методы обследования и диагностики груди.
Хотите проконсультироваться с врачом?
Здесь можно записаться в маммологический центр в Москве