Топ-лист: первые признаки беременности до задержки месячных
Содержание:
Осложнения и последствия
Воспаление мочевого пузыря не так безвредно, как может показаться на первый взгляд. У женщин в период гестации, в силу физиологических условий, воспаление очень опастно, так как может вызвать множество осложнений.
Самым большим осложнением может стать распространение инфекции дальше по мочевыводящим путям и возникновения гестационного пиелонефрита. Он же в свою очередь, может привести к таким осложнениям:
- Прерыванию беременности;
- Инфицированию плода в утробе матери;
- Инфекционно — токсическому шоковому соятоянию;
- Острой неостаточности почечной функции;
- Абсцедированию;
- Паранефриту;
- Фетоплацентарной недосточности.
Именно поэтому так важно при первых признаках воспаления мочевого пузыря обращаться за помощью к врачу. Цистит не оказывает никакого влияния на зачатие ребенка, но очень осложняет течение беременности
Рискованно ли возникновение воспаления мочевого пузыря ранних сроках гестационного периода?
Если женщина не занимается самолечением и при начальных симптомах воспаления мочевого пузыря обращается к доктору, то вероятность положительного результата лечения без последствий для нее и ребенка значительно повышается.
, , ,
Рейтинг препаратов
№1 – «Детралекс» (Сердикс ООО, Россия)
- уменьшению болевых ощущений;
- заживлению венозных трофических язв;
- устранению трофических изменения подкожной клетчатки.
Детралекс таблетки покрытые пленочной оболочкой 1000 мг 30 шт.
Производитель: Сердикс ООО, Россия
№2 – «Прокто-гливенол» (Novartis Pharma, Швейцария)
- капилляры становятся менее восприимчивыми;
- тонус сосудистых структур улучшается;
- боль и воспалительный процесс устраняются.
Прокто-гливенол крем ректальный туба 30 г
Производитель: Novartis Pharma , Швейцария
Релиф суппозитории ректальные 12 шт.
Производитель: Bayer , Италия
№4 – «Релиф Адванс» (Bayer, Италия)
- геморрой и трещины в области заднего прохода;
- реабилитационный период после операций;
- период проведения диагностических манипуляций.
Релиф Адванс суппозитории ректальные 12 шт.
Производитель: Bayer , Италия
№5 – «Прокто-Гливенол» (Delpharm, Франция)
- уменьшает сосудистый тонус и проницаемость стенок капилляров;
- подавляет часть эндогенных веществ, образованных в процессах жизнедеятельности;
- выступает в качестве медиаторов при появлении болевого синдрома и воспаления;
- уменьшает дискомфорт и покраснение.
Прокто-Гливенол суппозитории ректальные 400 мг 10 шт.
Производитель: Delpharm , Франция
Постеризан Форте мазь для ректального и наружного применения туба 25 г
Производитель: Доктор Каде ГмбХ, Германия
Постеризан Форте суппозитории ректальные 10 шт.
Производитель: Dr. Kade , Германия
Постеризан мазь для ректального и наружного применения 25 г
Производитель: Доктор Каде ГмбХ, Германия
№9 – «Красавки экстракт» (Stada Arzneimittel, Россия)
Красавки экстракт суппозитории ректальные 15 мг 10 шт.
Производитель: Stada Arzneimittel AG , Россия
№10 – «Гепариновая мазь» (Белмедпрепараты, Республика Беларусь)
- снимает воспалительный процесс;
- устраняет затвердевшие участки;
- улучшает микроциркуляцию;
- снимает умеренные отеки тканей.
Гепариновая мазь для наружного применения 25 г
Производитель: Белмедпрепараты, Республика Беларусь
Анестезол суппозитории ректальные 10 шт.
Производитель: Stada Arzneimittel AG , Россия
Анузол суппозитории ректальные 10 шт.
Производитель: Нижфарм, Россия
№13 – «Релиф Адванс» (Bayer, Греция)
- наносить следует до 4 раз в день после каждого акта дефекации и перед сном;
- перед использованием обязательны гигиенические процедуры;
- курс терапии составляет не менее 7 и не более 10 дней.
Релиф Адванс мазь для ректального и наружного применения 28,4 г
Производитель: Bayer , Греция
№14 – «Релиф Про» (Bayer, Италия)
Релиф Про суппозитории ректальные 12 шт.
Производитель: Bayer , Италия
Выводы
- своевременно лечить нарушения стула (запор, диарею);
- придерживаться диеты с высоким содержанием клетчатки;
- потреблять достаточное количество жидкости – не менее 2 литров в день;
- исключить острые продукты, специи, алкоголь и крепкий кофе;
- увеличить ежедневную физическую активность;
- избегать поднятия тяжестей и сильное натуживание.
https://www.lvrach.ru/2008/03/4912553https://medi.ru/info/11941/https://aif.ru/health/leksprav/1096418https://www.rlsnet.ru/books_book_id_2_page_200.htm
Что происходит в организме в первые дни после зачатия
Узнаем, какие признаки появляются в самом начале оплодотворения. На первой неделе оплодотворенная яйцеклетка перемещается по фаллопиевой трубе, а затем крепится к стенкам матки.
После этого происходит формирование плаценты, которая обеспечивает плод питательными компонентами.
При этом начинает вырабатываться прогестерон, который способствует сохранению беременности. Затем появляется пуповина и формируется сердечно сосудистая система плода.

Вокруг эмбриона возникает пузырь с околоплодными водами. При этом наблюдается значительный приток крови к матке и гормональная перестройка.
Прикрепление зародыша чаще всего происходит к задней стенке матки, так как она более толстая.
Имплантация может быть неудачной из-за следующих причин:
- гормональный сбой;
- неспособность эндометрия к имплантации. Толщина эндометрия должна быть не менее 7 мм;
- наличие миомы.
Если плодной яйцо не закрепится, то начнутся месячные, и оно выйдет с выделениями.
Другие симптомы беременности
Кроме вышеперечисленных проявлений беременности, существует ряд менее вероятных признаков зачатия, которые также возникают на фоне гормональной перестройки. К ним относятся:
- Частые мочеиспускания. Данный симптом может наблюдаться с 6-8 недель вынашивания. Это обусловлено повышенной концентрацией гормонов. Но также причиной частых мочеиспусканий может стать инфекция мочевыделительной системы, чрезмерное употребление диуретических препаратов и диабет;
- Запоры. К расстройству стула может привести высокий уровень прогестерона, который замедляет продвижение еды по пищеварительной системе. Чтобы это предотвратить, нужно пить больше жидкости, употреблять продукты, богатые клетчаткой и заниматься гимнастикой;
- Перепады настроения, раздражительность. Резкая смена настроения и эмоциональная лабильность также обусловлены гормональной перестройкой;
- Обмороки, головокружения. Появление подобных признаков вызвано низкой концентрацией глюкозы, пониженным кровяным давлением и расширением кровеносных сосудов;
- Бессонница. Нередко чувство усталости сменяется нарушением сна и повышенной возбудимостью;
- Тяжесть в тазовой области. После оплодотворения в организме происходит изменение кровообеспечения в малом тазу. При этом женщина может испытывать чувство сдавливания и тяжести;
- Боли внизу живота. Подобный симптом возникает при выкидыше или внематочной имплантации. Если наступившая беременность прервалась, болевые ощущения будут сопровождаться кровянистыми влагалищными выделениями;
- Боль в поясничной области. При оплодотворении женщина может ощущать тянущие боли в пояснице. Также это может свидетельствовать о развитии почечных патологий;
- Приступы головных болей. Изменение гормонального фона характеризуется проявлением неврологической симптоматики, что приводит к спонтанной головной боли;
- Изменение массы тела. Когда организм беременной пытается обеспечить плод необходимыми питательными микроэлементами, женщина может прибавить в весе;
- Расстройство пищеварения. Гормональные изменения могут привести к возникновению таких диспептических явлений, как отрыжка, рвота, изжога и т.д;
- Чувство озноба или жара. Подобные проявления не связаны с нарушением терморегуляции, а вызваны гормональным дисбалансом;
- Повышение аппетита. После оплодотворения обменные процессы в организме ускоряются, что может привести к усилению аппетита;
- Снижение иммунитета. Чтобы беременность проходила без осложнений, в организме происходит снижение защитных функций. Поэтому ОРВИ и простуда также могут стать симптомом зачатия;
- Угревые высыпания. Если раньше у женщины не было проблем с кожным покровом, то после зачатия может появиться угревая сыпь на лице;
- Метеоризм. Увеличение уровня гормонов приводит к расслаблению мускулатуры кишечника, что провоцирует вздутие живота;
- Молочница. Развитие грибкового заболевания может возникнуть на фоне снижения местного иммунитета.
Многие перечисленные симптомы могут указывать не только о наступлении беременности, но и о развитии ряда воспалительных и инфекционных патологий. Поэтому после возникновения любых симптомов женщине нужно проконсультироваться и обследоваться у врача гинеколога, который сможет точно подтвердить или опровергнуть факт беременности.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Самые ранние признаки беременности до задержки
Ниже приведены некоторые из ранних симптомов беременности, которые вы можете испытывать до даты ожидаемых месячных. Но имейте в виду, что первые признаки беременности часто имитируют симптомы ПМС (предменструального синдрома, возникающего за несколько дней (от 2 до 10) до наступления менструации и исчезающего в первые ее дни).
При беременности на ранних сроках до задержки могут определяться следующие симптомы:
1. Болезненная или чувствительная грудь
Одним из самых ранних изменений, которые вы можете заметить во время беременности, является боль в груди. Ваша грудь, нежная на ощупь, может стать более плотной и налитой. Это связано с повышением уровня прогестерона в организме.
Между тем, такой симптом может продолжаться на протяжении всей беременности, а может и спадать после первых нескольких недель.
2. Потемнение области вокруг сосков
Вы также можете заметить, что область вокруг ваших сосков темнеет. Это может произойти уже через одну-две недели после зачатия, и зачастую является первым признаком беременности.
3. Усталость
Усталость часто возникает в первые месяцы беременности. Это связано с гормональными изменениями. Кроме того, уровень сахара в крови и артериальное давление в это время ниже обычного.
4. Тошнота
Тошнота, особенно утренняя, обычно начинается между четвертой и шестой неделями беременности. Вы можете испытать слабую тошноту еще до срока наступления месячных. Хотя обычно этот признак – тошноту, испытывают многие женщины на протяжении первых месяцев беременности.
5. Цервикальная слизь
На ранних сроках беременности вы можете заметить изменение или увеличение вагинальных выделений. В течение первого триместра выделяется липкая, белая или бледно-желтая слизь из цервикального канала шейки матки. Это происходит из-за повышения уровня гормонов и вагинального кровотока.
Такое увеличение вагинальных выделений может продолжаться на всем периоде беременности из-за размягчения шейка матки.
6. Имплантационное кровотечение
На 10-14-й день после зачатия у вас могут появиться легкие кровянистые выделения (имплантационное кровотечение) при внедрении оплодотворенной яйцеклетки в слизистую матки. Это обычно происходит примерно за неделю до ожидаемых месячных.
Кровянистые выделения будут незначительные. Через несколько часов или дней они прекратится.
7. Учащенное мочеиспускание
Вы, наверное, слышали, что во время беременности женщинам приходится часто мочиться. Это происходит потому, что ваше тело увеличивает количество крови, которую оно перекачивает, в результате чего почки обрабатывают больше жидкости, чем обычно. Поэтому ваш мочевой пузырь будет переполняться.
Частая необходимость бегать в туалет пописать может служить ранним признаком беременности. Но вместе с тем, этот симптом у некоторых женщин может появиться только во втором или третьем триместре беременности.
8. Базальная температура тела
Базальную температуру тела вы можете измерять одним из вариантов: во рту, во влагалище или в прямой кишке, когда вы полностью находитесь в покое. Но ректальный способ считается самым достоверным.
Обычно измерение проводится утром, сразу после сна, когда организм еще находится в состоянии покоя.
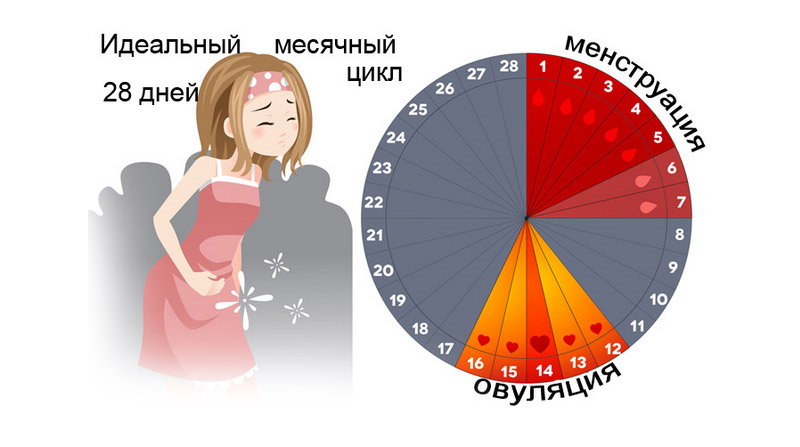
Анализируя динамику базальной температуры, измеренной каждый день в одно и то же время, и записанной в блокнот, можно отследить овуляцию и раннее наступление беременности.
Повышенная в пределах 0,4 градуса базальная температура тела обычно держится в течение 18 дней, в течение которых созревает жёлтое тело. Это происходит потому, что усиливается выработка гормона прогестерона для защиты будущего плода.
Если базальная температура повышена три дня после окончания овуляции, вероятнее всего вы беременны.
Таким образом, повышение базальной температуры в пределах 0,4 – 0,8 градуса после овуляции может быть ранним симптомом беременности.
Однако некоторые факторы, такие как болезнь, стресс, переезды, употребление алкоголя, некоторых лекарств, контрацептивов могут повлиять на точность результата.
9. Вздутие
Если вы ощущаете свой живот раздутым, это может быть симптомом беременности на ранних сроках до задержки. Вздутие живота, запор или газообразование происходит в результате того, что работа вашей пищеварительной системы может замедлиться из-за гормональных изменений.
Симптомы цистита у беременных
Наиболее ярко клинические проявления выражены при остром процессе, возникшем внезапно спустя короткое время после действия провоцирующего фактора (переохлаждения, перенесенного ОРЗ и пр.). Беременная жалуется на частые мочеиспускания с императивными позывами, вызывающие дискомфорт или боль. Интенсивность ощущений зависит от распространенности воспаления, степени морфологических изменений и варьируется от тяжести внизу живота до слабой, умеренной или сильной боли в конце либо в течение всего акта мочеиспускания, болей в надлобковой области, усиливающихся при пальпации.
Обычно беременная отмечает помутнение мочи, возможно появление примеси крови. При тяжелом течении цистита повышается температура тела, уменьшается количество мочи, нарастают признаки интоксикации: слабость, быстрая утомляемость, потливость. В легких случаях симптомы самостоятельно исчезают через 2-3 дня, однако чаще заболевание длится от 6-8 до 10-15 дней и требует назначения медикаментозной терапии. Для острых послеродовых циститов характерна задержка мочи с болезненностью в конце мочеиспускания и помутнением первой порции.
Уродинамические нарушения при беременности часто обостряют течение хронического бессимптомного цистита, единственными проявлениями которого становятся бактериурия и лейкоцитурия, определяемые лабораторно. О начале рецидива свидетельствует характерное для острого процесса учащенное мочеиспускание, помутнение мочи, дизурические явления. Болезненные ощущения обычно выражены слабо или умеренно. Общеинтоксикационные явления наблюдаются крайне редко. У некоторых беременных хронический цистит протекает непрерывно с наличием постоянных незначительных жалоб.
Какие ощущения могут указывать на беременность до задержки месячных?

На то, что беременность наступила, может указывать и эмоциональное состояние. Многие женщины становятся особенно ранимыми и нервными.
При этом малейшие раздражители способны вызвать слезы. Возможно и смена пищевых пристрастий, например, обострение обоняния.Признаки могут быть и косвенными:
- Женщину бросает то в жар, то в холод.
- Возникает сухость во рту.
- Тянущие болезненные ощущения в поясничном отделе.
- Немного отекают конечности.
- Может возникнуть бессонница.
Могут возникнуть и симптомы, характерные для простуды. При этом появляется заложенность носа.
Такое явление возникает, когда прогестерон задерживает жидкость в организме, а также наблюдается отек слизистой.
Помните, что в первый триместр стоит особенно беречься, так как в это время организм особенно предрасположен к разным инфекциям.
В это время в организме наблюдается значительное снижение иммунитета.
При этом нужно сообщить специалисту, что вы, возможно, беременны. Это повлияет на подбор лекарственных препаратов.
В любом случае при подозрении на интересное положение стоит обратиться к гинекологу, чтобы подтвердить беременность и исключить серьезные проблемы.
Бывают ситуации с замершей беременностью или внематочной. Оба состояния предполагают тяжелые последствия.
Правильное поведение перед переносом эмбрионов
Перенос эмбрионов – это финальная и важнейшая часть протокола ЭКО, требующая правильной подготовки пациентки и высокого мастерства лечащего врача. Перед переносом пациентке следует избегать физических нагрузок, предпочесть пищу, не вызывающую газообразования, выполнить назначения лечащего врача (обычно назначают препараты прогестерона, фолиевую кислоту и некоторые индивидуально подобранные препараты).
В процессе наблюдения за развитием эмбриона, лечащий врач находится в постоянном контакте с эмбриологом и будущими родителями, ежедневно обсуждая с ними перспективы переноса. В зависимости от количества эмбрионов и их качества, перенос проводится либо на третий, либо на пятый день жизни эмбрионов. В случае, если эмбрионов мало или они развиваются с отставанием, принимается решение о переносе на 3й день, причем предпочтительнее перенос 2х эмбрионов сразу. В случае, если количество и качество эмбрионов позволяет, их продолжают наблюдать до 5-го дня, до образования т.н. бластоцисты. Процедура проводится при наполненном мочевом пузыре. Важнейшее значение имеет позитивный настрой, доверие к своему врачу и клинике, максимальное спокойствие и уверенность в успехе!
Теории, пытающиеся объяснить скрытую беременность
Имеющиеся в настоящее время доказательства о скрытой беременности ограничены. Некоторые эпидемиологические исследования позволяют лучше понять эту тему, однако это свидетельства являются косвенными и недостаточными для обоснования объяснительных теорий.
Женщины, чтобы определить, беременны они или нет, используют телесные сигналы. В случаях скрытой беременности эти сигналы уменьшены или отсутствуют. Поэтому при отсутствии подсказок беременность даже не предполагается.
Ученые считают, что в основе такой беременности лежит конфликт между родителями и детьми. Чтобы объяснить явление в эволюционных терминах были сформулированы три гипотезы.
- Гипотеза 1. Исследования предполагают, что нарушение механизмов геномного импринтинга связано с нежеланием матери иметь детей.
- Гипотеза 2. Пропущенный аборт. Если плод, у которого выработка ХГЧ близка к порогу отторжения, выживет в начале беременности, он сможет дожить до родов, несмотря на низкий отклик организма матери на беременность.
- Гипотеза 3. Скрытая беременность – адаптивный механизм в стрессовых условиях жизни. Исследования австралийских ученых подтверждают теорию, показывая высокий уровень психосоциального стресса у матерей.
 Нежелание иметь детей
Нежелание иметь детей
Какие анализы сдать после?
Перед тем, как забеременеть после замершей беременности, необходимо исключить вероятность повторения случившегося. Лечение должно соответствовать проблеме, которая вызвала патологию
Поэтому крайне важно пройти полное обследование, которое поможет определить, в чем причина замирания развития плода. По результатам обследования врачи назначают лечение в соответствии с обнаруженными заболеваниями
Проходить обследование рекомендуется после восстановления менструального цикла женщины (обычно это занимает порядка 30 дней после чистки). Но сдавать анализы следует обоим супругам. В полное обследование входит:
- генетическое обследование супругов;
- анализы на ТОRCH-инфекции;
- исследование гормонального фона;
- коагулограмма крови;
- УЗИ гинекологическое;
- спермограмма;
- иммунограмма.
Такого обследования обычно бывает достаточно для определения причин возникновения замершей беременности как на ранних, так и на поздних сроках. Лечащий врач может назначить дополнительные исследования при необходимости. Все эти обследования можно пройти в клинике ЭКО и лечения бесплодия академика В.И. Грищенко.
Замершая беременность не является приговором – в 90% случаев после возникновения такой патологии супруги в ближайшем будущем становятся счастливыми родителями здоровых малышей. Главное – пройти полное обследование и устранить причину патологии. А при необходимости можно пройти процедуру искусственного оплодотворения (ЭКО).
Причины замершей беременности?
Не всегда даже врачам удается с точностью узнать, почему случилась замершая беременность. В современной медицине существует целый ряд причин, которые могут вызывать такую патологию. Все их делят на несколько больших групп:
- Генетические патологии. Именно эти причины наиболее часто провоцируют остановку развития плода. Патологические гены или присутствие лишней хромосомы у эмбриона могут стать причиной развития множества пороков, которые являются несовместимыми с жизнью, что приводит к прерыванию беременности. Часто генетические патологии становятся причиной остановки развития беременности на восьмой-десятой неделе.
- Инфекции. Замершая беременность также нередко может случиться из-за наличия инфекционных заболеваний, так как в период вынашивания ребенка у женщины происходит достаточно серьезный спад иммунной защиты. Особенно опасными для этого периода считаются ТORCH-инфекции, к которым относятся краснуха, цитомегаловирус, герпес и токсоплазмоз. Наибольшую опасность для плода представляет первая «встреча» матери с инфекцией в уже беременном состоянии. Поэтому при постановке на учет беременным настоятельно рекомендуют пройти обследование на такие виды инфекций. Даже, казалось бы, такие простые и привычные заболевания, как грипп или ОРВИ могут стать причиной патологии, особенно на ранних сроках, когда у плода формируются жизненно важные органы. Инфекция может воздействовать непосредственно на плод, вызывая различного вида аномалии, или на плодные оболочки, что приводит к существенному недостатку поступления кислорода или питательных веществ плоду.
- Гормональные нарушения. Гормональный баланс крайне важен для нормального вынашивания ребенка. Поэтому при недостатке прогестерона или избытке мужских гормонов (андрогенов) существенно повышается вероятность невынашивания ребенка. Любые гормональные сбои рекомендуется пролечить еще до наступления беременности.
- Антифосфолипидный синдром. Из-за них же может снижаться образование плацентарных сосудов или их закупорка, что приводит к нарушению получения плодом необходимого питания.
- Тератозооспермия. Эта причина замершей беременности связана с патологиями в семенной жидкости мужчины. При тератозооспермии сперматозоиды имеют неправильное строение, поэтому оплодотворение такой клеткой приводит к аномалиям развития эмбриона.
- Образ жизни. Наличие вредных привычек, а также образ жизни во время вынашивания ребенка (и периода планирования) также могут негативно сказаться на развитии эмбриона, провоцируя его замирание. Употребление алкогольных напитков, курение, стрессы, производственные вредности, режим дня, сидячий образ жизни, несбалансированное питание – все это считается негативными факторами для беременности.
- Другие факторы. Замирание беременности может произойти также из-за резкой смены климата, наличия в анамнезе абортов (особенно если их было несколько).
В некоторых случаях может быть обнаружено сразу несколько причин, которые могли привести к замиранию беременности.
Что происходит в организме женщины?
После овуляции, вне зависимости от того, состоялось зачатие или нет, в плазме крови повышается концентрация гормона прогестерона. Во второй фазе менструального цикла это вещество регулирует все процессы – сначала эндометрий под его воздействием утолщается, становится более рыхлым, готовится к имплантации. Если оплодотворения не было, то через две недели, когда прогестерон падает и начинают преобладать эстрогены, начинается менструация – отторгается тот самый разросшийся эндометрий, который в этот раз «не пригодился».
Если зачатие состоялось, то прогестерон вырабатывается более активно. Еще до имплантации это вещество запускает некоторые биохимические изменения – эндометрий утолщается, гладкая мускулатура матки несколько расслабляется, цервикальный канал плотно закрывается густой слизистой пробкой, чтобы не допустить проникновения в полость матки сперматозоидов, бактерий, вирусов.
«Разъяснительную работу» проводит прогестерон и с женским иммунитетом. Зародыш наполовину состоит из родного генетического материала. Вторая его половина – отцовские гены, именно они и могут быть восприняты бдительной иммунной защитой взрослой женщины как враждебные. Чтобы иммунитет не отторгал эмбрион, прогестерон начинает оказывать на него иммуносупрессивное действие, которое частично подавляет активность антител.
Сразу после имплантации перемены становятся более масштабными. Ворсинки хориона, которыми оболочки плодного яйца соединяются со стенкой матки, начинают вырабатывать свое гормональное вещество, название которого хорошо знакомо всем планирующим беременность — это ХГЧ. Хорионический гонадотропный гормон стимулирует выработку прогестерона. Если в небеременном цикле уровень гормона начнет падать к месячным, то теперь ХГЧ не даст ему это сделать, и месячные в результате не наступят.
Хорионический гормон нарастает по мере роста плодного яйца, при этом темпы увеличения его концентрации довольно четкие – каждые двое суток концентрация ХГЧ в плазме крови вырастает ровно в 2 раза. Если женщина забеременела двойней, то увеличиваться уровень гормона будет не в 2, а в 4 раза относительно прежних значений.
Два гормона вместе воздействуют почти на все органы и системы. Прогестерон повышает аппетит, поскольку в его задачу входит сохранение беременности, а для этого эволюция предусматривает создание питательного жирового и углеводного запаса на случай возникновения ситуаций с дефицитом питания. Слизистые оболочки под действием двух гормонов становятся более рыхлыми и уязвимыми. Органы малого таза начинают лучше снабжаться кровью, повышается нагрузка на сердце и сосуды.
В коре головного мозга формируется новый функциональный центр – центр беременности. Он в течение девяти месяцев должен будет отвечать за согласованность всех процессов, которые призваны помочь в вынашивании плода. Именно этот центр будет регулировать рост матки, молочных желез, контролировать гормональный баланс и компенсировать все неудобства, которые доставит внутренним органам женщины растущий в утробе плод.
Все это происходит примерно за неделю до очередных месячных. И эта последняя неделя вполне может привнести в привычные ощущения женщины что-то новое и необычное. Однако многое зависит от индивидуальной чувствительности, от состояния иммунитета.