Лечение пяточной шпоры в домашних условиях: правда и миф
Содержание:
К каким докторам следует обращаться если у Вас Диффузный (эозинофильный) фасциит:
Ревматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Диффузного (эозинофильного) фасциита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Симптомы пяточной шпоры
Главным проявлением патологии является боль. На первых этапах заболевания она возникает во время ходьбы. По мере развития и усугубления тяжести патологии болевые ощущения становятся сильнее и острее. Особенно характерна для плантарного фасциита «стартовая» боль, возникающая в момент начала движения после длительного перерыва или сна.
Во время осмотра стопы выраженных клинических признаков обычно не наблюдается, в некоторых случаях отмечается незначительная отечность в области пятки. Пальпацией выявляется боль в боковых участках пяточной кости и в середине пятки со стороны подошвы.
Интенсивность боли и выраженность симптомов патологии могут различаться и не зависят от величины костного образования. Так, даже мелкий нарост в области пяточного бугра может вызывать острую жгучую боль и стать причиной полной нетрудоспособности пациента, в то время, как образование крупного остеофита у другого больного может проявляться лишь незначительным дискомфортом во время ходьбы.
Однако напомним, что любые попытки самостоятельного лечения без консультации компетентного врача чреваты развитием еще более серьезных осложнений и могут привести лишь к ухудшению самочувствия больного. Необходимо понимать, что применение домашних методов лечения вместо полноценной врачебной терапии лишь замедлит выздоровление больного и приведет к прогрессированию заболевания.
Как определить плоскостопие, какой врач проводит диагностику
Прежде всего, важны симптомы плоскостопия (у детей или взрослых), которые включают:
- боль в ногах;
- быстрое утомление ног, особенно в узкой обуви или на каблуках;
- боль в области сводов и пяток;
- отеки в нижней части стопы;
- затруднение и дискомфорт при стоянии;
- боль в коленях, бедрах и пояснице;
- деформация первых пальцев с формированием «косточек» по внутренней поверхности стоп;
- невозможность оторвать пятки от земли.
Кроме того, обувь снашивается с внутренней стороны, сильно деформируется. Все эти жалобы – повод для посещения ортопеда и диагностики плоскостопия.
Для выявления плоскостопия врач попросит встать на пальцы ног и опуститься на пол, посмотрит, касается ли ступня земли. Если врач заметит, что дуги нет или она слабо выражена, он порекомендует следующие тесты:
- Рентгенологическое исследование: рентген позволяет получить изображения костей и суставов стопы. Это также помогает выявить деформации суставов.
- Ультразвуковое сканирование: если врач подозревает какие-либо аномалии в сухожилиях, он порекомендует ультразвуковое сканирование. Это метод визуализации, при котором звуковые волны используются для создания изображений и визуализации поврежденного сухожилия.
- КТ: обследование с помощью компьютерной томографии помогает обнаружить травмы или переломы стопы и лодыжки. Он обеспечивает гораздо более подробные рентгеновские изображения, чем стандартный рентген при плоскостопии.
- МРТ: магнитно-резонансная томография дает более подробные изображения, чем ультразвуковое сканирование и компьютерная томография. В процедуре используются радиоволны и магнитные поля для получения изображений внутренних структур.
2.Острые травмы ног
Сильное повреждение и травма ноги могут произойти от прямого удара, проникающего ранения или падения, а также скручивания, дергания, застревания или ненормального изгиба конечностей. Боль в ноге этом случае может быть сильной и резкой. Вскоре после травмы могут появиться синяки и отеки. Острая травма ног может быть разной:
- Синяки (ушибы) . После травмы лодыжки кровоподтек может распространиться до самых пальцев ног из-за воздействия гравитации.
- Колотые раны. Колотые раны ног могут быть от острых предметов – гвоздей, кнопок, ножей, игл, зубов животных. Колотая рана ноги увеличивает риск инфицирования, потому что ее трудно прочистить и рана обеспечивает тепло и высокую влажность – условия, благоприятные для развития бактерий. Один из распространенных вариантов инфицирования – рана стопы, когда прокол происходит через подошву обуви.
- Травмы связок, поддерживающих суставы;
- Травмы сухожилий, самая распространенная из которых – разрыв ахиллова сухожилия;
- Травмы суставов, вывихи суставов;
- Растяжение мышц. Мышцы стопы и голеностопного сустава могут болеть из-за растяжения. Сильное растяжение способно привести к разрыву мышц;
- Переломы кости. Чаще всего это перелом пальца ноги или перелом лодыжки;
- Дислокация кости, вывих – состояние, когда кость смещается из места своего нормального расположения по отношению к другим костям. Это может произойти в суставах коленной чашечки, бедра, пальца, локтя или плеча;
- Сильные травмы, приводящие к синдрому сдавливания.
Фасцииты: общая информация
Фасциитом называется воспаление фасции – оболочки из соединительной ткани, в которой, как в футляре, размещаются мышцы.
Рис. 1. Фасция в структуре мышечной ткани
Поражаться могут как поверхностные, подкожные, так и глубокие фасции. Поверхностные расположены на волосистой части головы, ладонях, подошвах стоп, глубокие окружают отдельные крупные мышцы или целые их группы.
Рис. 2. Фасциальная система
В зависимости от того, где локализуется патологический процесс, каков его характер, различают фасциит:
- плантарный (подошвенный);
- некротизирующий (некротический);
- диффузный эозинофильный (ДЭФ) или синдром Шульмана;
- паранеопластический;
- пальмарный (ладонный).
Подошвенный фасциит поражает почти 15% всех людей. Чаще всего болеют женщины старше 45 лет. Заболевание распространено среди лиц, деятельность которых сопряжена с продолжительными статическими нагрузками: танцоров, продавцов, легкоатлетов, врачей и т.д. Некротический фасциит встречается немного реже. Он представляет собой тяжелое инфекционное осложнение после травм. Остальные формы еще менее распространены.
Диагностика
Для установления правильного диагноза пациенту необходимо проконсультироваться с урологом и ревматологом. При внешнем осмотре достаточно легко определить наличие патологии. Большой палец ноги опухает, краснеет, болит по ночам или утром. Пациенты жалуются на озноб, повышенную температуру тела. Дебют патологии с поражением других суставов наблюдается редко (зачастую у людей старше 60 лет).
Самый простой метод обследования – общий анализ крови. Он показывает увеличение СОЭ и сдвиг лейкоцитарной формулы влево. Такая диагностика подагры занимает несколько часов и позволяет максимально быстро начать лечение.
Биохимический анализ крови – более обширное исследование биоматериала. Он позволяет определить увеличение серомукоида, фибрина, мочевой кислоты, глобулинов и других веществ.
Пункция состава проводится, когда необходимо исследовать суставную жидкость. Она позволяет определить, есть ли в материале белые кристаллы уратов.
Рентгенограмма используется, когда тофусы скрываются под кожей. Метод заключается в исследовании внутренних структур тела путем просвечивания его рентгеновскими лучами. Полученные на пленке данные позволяют установить точный диагноз.
Для исключения камней в почках используется УЗИ. Ультразвуковая диагностика занимает всего несколько минут и показывает общую картину.
Диагностические маркеры подагры:
- Тофусы с белыми кристаллами.
- Микрокристаллические ураты в синовиальной жидкости.
- Красно-бордовая кожа над пораженным суставом.
- Наличие в анамнезе (сведениях, получаемых при обследовании) нескольких острых приступов.
- Боль и припухлость плюснефалангового сустава.
- Моноартикулярный вид поражения.
- Небольшие узелки, «шишки», бугорки.
- Яркие симптомы воспаления сустава в острой стадии.
Врачи до сих пор не знают, как избавиться от подагры навсегда. Но своевременно пройденная диагностика позволяет свести к минимуму признаки патологии и вести обычный образ жизни.
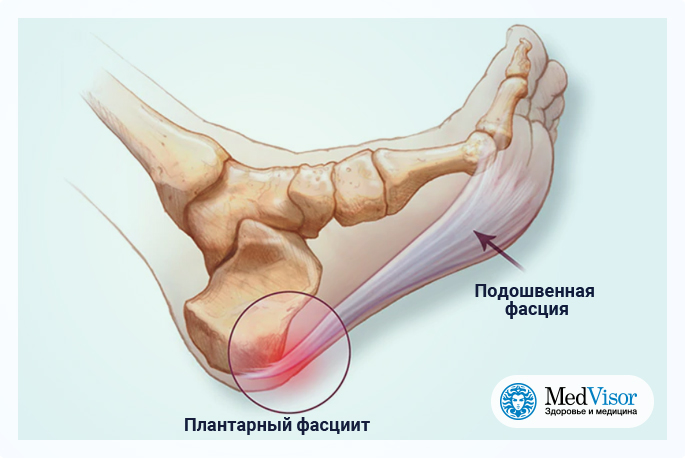
Почему возникает пяточная шпора
Подошвенная фасция несет огромную нагрузку при ходьбе и беге человека, поэтому предрасположена к микротравмам – надрывам. В норме небольшие повреждения заживают самостоятельно и не требуют никакого лечения, однако наличие некоторых предрасполагающих факторов приводит к тому, что надрывы фасции не регенерируют. Из-за этого развивается воспаление и постепенные дегенеративные изменения тканей, вследствие чего образовываются краевые остеофиты пяточной кости — пяточная шпора. Наиболее распространен подошвенный (планарный) фасциит среди людей среднего и пожилого возраста, у женщин он встречается гораздо чаще, чем у мужчин, кроме того к заболеванию предрасположены интенсивно тренирующиеся спортсмены.
- Длительные физические нагрузки на стопу: бег, ходьба, стоячая работа;
- Лишний вес, приводящий к повышенной нагрузке стоп;
- Заболевания позвоночника, нарушающие распределение веса на ступню (сколиоз и др.)
- Ношение обуви без супинатора на абсолютно плоской подошве, такой как сланцы, балетки, а также тесной или сильно стоптанной с внешнего края обуви, которая не может придать амортизацию и устойчивость стопам;
- Растяжение фасции у спортсменов при несоблюдении техники тренировок или резкой повышении их интенсивности;
- Наличие излишней пронации (поворота вперед и внутрь) стоп – плоскостопия;
- Высокий свод стоп;
- Окклюзные (облитерирующие) поражения сосудов ног, нарушающие нормальное кровообращение;
- Воспалительные и дегенеративно-дистрофические заболевания суставов нижних конечностей – артриты, артрозы.
Симптомы пяточной шпоры
Основным симптомом, по которому врачи ортопеды диагностируют пяточную шпору, являются резкие и мучительные болевые ощущения в области пятки и свода стопы, возникающие при наступании на ногу после длительного сидения или ночного сна. Боль усиливается после физических нагрузок или подъема по лестнице, кроме того визуально и на ощупь наблюдается припухлость и наличие плотных образований в области стопы.
Для уточнения диагноза в некоторых случаях может понадобиться рентгенография, которая помогает увидеть краевые разрастания пяточной кости – шпоры, или УЗИ подошвенной поверхности, показывающее отек и утолщение подошвенной фасции. Без лечения заболевание постепенно прогрессирует, человек начинает прихрамывать, из-за увеличения нагрузки на здоровую ногу в ней также может разрастись пяточная шпора. При образовании тяжа в фасции или ее укорачивании возможно развитие сгибательной контрактуры пальцев ног.
Результаты
Функциональный индекс стопы (ФИС) использовался в качестве основного метода оценки через 3 месяца после проведения испытаний. Также его применяли для тестирования через 1, 6 и 12 месяцев тренировок.
Через 3 месяцев занятий специалисты обнаружили, что у пациентов, которые тренировались с высокой нагрузкой, ФИС был на 29 пунктов ниже. Это намного больше, чем минимальное релевантное различие, что подразумевает превосходный эффект силовой программы по сравнению с растяжением подошвы стоп. Важным аспектом является то, что через 6 и 12 месяцев особой разницы между группами не было, что указывало на одинаковый долгосрочный эффект. Однако если попросить пациентов выбрать между двумя типами воздействия, которые имеют аналогичный долгосрочный эффект, то, безусловно, они отдадут предпочтение тому методу лечения, который обеспечит скорейшее уменьшение боли.
После исследования осталось много нерешенных вопросов по поводу того, почему обучение силовой программе эффективно при лечении подошвенного фасциита. Одним из объяснений может быть то, что тренировка с высокой нагрузкой может стимулировать усиленный синтез коллагена, который помогает нормализовать структуру сухожилий, повысить выносливость подошвенной фасции и, тем самым, улучшить результаты лечения пациентов. Другим объяснением может быть то, что упражнение увеличивает амплитуду дорсальной флексии голеностопного сустава наряду с увеличением силы мышц стопы и голени.
Профилактика плантарного фасциита
Разумеется, основная проблема, вызывающая воспаление пяточной фасции, связана с вашим образом жизни:
-
Носите удобную обувь по размеру. Если бегаете на длинные дистанции, это вдвойне актуальный совет. Кроссовки должны быть удобными и хорошо амортизировать;
-
Также следите за состоянием беговой обуви. Как правило, 800 километров – это предел для одной пары обуви;
-
Обязательно включайте в распорядок дня растяжку ног и чаще практикуйте мягкие нагрузки, такие как плавание;
-
Избегайте чрезмерного напряжения в ногах после бега, обязательно делайте заминку и давайте ногам отдых;
-
Если дело в лишнем весе, то постарайтесь как можно быстрее похудеть.
Методы лечения плоскостопия
Лечение плоскостопия зависит от симптомов и первопричины заболевания у взрослых либо детей. В некоторых случаях вмешательств не требуется, если состояние не вызывает боли или каких-либо других трудностей, не прогрессирует. Врач порекомендует конкретные варианты лечения, которые зависят от возраста и причин патологии.
Большинство случаев плоскостопия у детей являются генетическими. Однако их ступни гибкие от природы.
Исправление плоскостопия подразумевает:
- ортопедические стельки на заказ;
- соответствующую обувь, сшитую строго по размеру и особенностям ноги при плоскостопии;
- упражнения, курсы ЛФК;
- курсы физиотерапии;
- хирургический метод – зачастую это единственное лучшее решение для предотвращения серьезных осложнений развития в будущем, ели плоскостопие тяжелое.
Варианты безоперационного лечения для предотвращения развития плоскостопия и его симптомов у взрослых:
- Поддерживающие устройства для свода стопы. Врач порекомендует специально разработанные ортопедические устройства (стельки от плоскостопия), скобы или ортопедическую обувь для свода стопы, чтобы облегчить тяжесть при стоянии и ходьбе. Однако устройства поддержки свода стопы не излечивают болезнь, но помогают уменьшить симптомы.
- Физиотерапия. Физиотерапевт порекомендует определенные упражнения для облегчения боли, вызванной плоскостопием.
- Упражнения на растяжку. Врач порекомендует комплекс упражнений на растяжку, чтобы улучшить гибкость стоп при плоскостопии.
Кроме того, важна потеря веса, занятия физической культурой и полноценный отдых. Если безоперационные методы лечения не избавляют от болей, напряжения и проблем, связанных с плоскостопием, тогда следующим вариантом может быть операция.
Online-консультации врачей
| Консультация психиатра |
| Консультация семейного доктора |
| Консультация кардиолога |
| Консультация оториноларинголога |
| Консультация инфекциониста |
| Консультация нарколога |
| Консультация косметолога |
| Консультация массажиста |
| Консультация сосудистого хирурга |
| Консультация психоневролога |
| Консультация сексолога |
| Консультация иммунолога |
| Консультация ортопеда-травматолога |
| Консультация детского психолога |
| Консультация специалиста в области лечения стволовыми клетками |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Пластырь для лечения пяточной шпоры
Среди средств домашнего лечения пяточной шпоры довольно распространены специальные аптечные пластыри. В частности, перцовый пластырь используют при сильной боли для аппликаций на область пятки в течение нескольких дней.
Какое действие оказывает лейкопластырь в данном случае? Активные компоненты, которыми он пропитан (перец, экстракт белладонны), оказывают местнораздражающий эффект, усиливая кровообращение и лимфоотток в тканях пяточной области. При этом снижаются местный отек и воспаление, а также уменьшается интенсивность боли.
Не менее популярен китайский пластырь для лечения пяточной шпоры. Его терапевтический эффект заключается в стимуляции рефлексогенных зон области пятки наряду с противовоспалительным воздействием на ткани.
Область применения метода
За счет разнонаправленного действия на организм ударно-волновая терапия активно внедряется и используется во многих направлениях медицины:
- Урология. Имеются научные подтверждения эффективности УВТ при лечении эректильной дисфункции, простатита, синдрома хронической тазовой боли, болезни Пейрони, слабости мышц тазового дна.
- Ортопедия. Метод применяют при лечении миофасциальных синдромов, пяточной шпоры, бурсита, воспалительных заболеваний суставов.
- В кардиологии УВТ назначают пациентам с ишемической болезнью сердца.
- В стоматологии метод применяют при лечении пародонтоза.
Кроме того, УВТ отлично подходит для лечения боли различной локализации и этиологии. Также метод все чаще используют хирурги для ускорения реабилитации после проведенных операций.
Тема исследования
Майкл Рэтлефф в своем новом исследовании отталкивался от предположения, что есть некоторые сходства между подошвенным фасциитом и тендинопатией. Из литературы известно, что тренировка с высокой нагрузкой эффективна при лечении последнего заболевания. Потому решено было протестировать данный метод в отношении подошвенного фасциита. В ходе исследования ученые оценивали влияние программы силовой тренировки с высокой нагрузкой по сравнению со стандартным комплексом растяжки.
Главный вопрос перед началом испытания состоял в том, как можно создать интенсивное натяжение подошвенной фасции, которое напоминало бы нагрузки, возникающие на сухожилии надколенника во время приседа на одной ноге. Подход заключался в том, чтобы применить механизм по типу лебедки во время таких приседаний, используя полотенце для дорсального сгибания пальцев ног. Теоретически это спровоцирует натяжение подошвенной фасции во время дорсального сгибания плюснефаланговых суставов, поскольку нагрузка на ахиллово сухожилие сместится на подошвенную фасцию из-за их тесной анатомической связи.
Что такое Диффузный (эозинофильный) фасциит —
Диффузный (эозинофильный) фасциитД(Э)Ф-системное заболевание соединительной ткани с преимущественным поражением глубокой фасции (воспаление с исходом в фиброз), подкожной клетчатки и подлежащих мышц и дермы, сопровождающееся эозинофилией и гипергаммаглобулинемией. ЭФ был выделен в 1975 г. L. Е. Shulman из системной склеродермии как склеродер моподобный синдром.
Эпидемиология
Д(Э)Ф не изучен изза относительной редкости заболевания. Очевидно широкое распространение заболевания, поскольку по данным литературы известно более 100 наблюдений за больными из различных стран мира. В нашей стране первое описание ЭФ относится к 1978 г., всего описано 15 случаев. Среди заболевших ЭФ преобладают мужчины среднего возраста, но болеют дети и пожилые люди.
Патоморфология
Изучена достаточно хорошо благодаря исследованию биоптата кожи, подлежащих тканей и мышц. Эпидермис и верхние слои дермы обычно нормальные, иногда утолщены, отечны. В глубоких слоях дермы и в подкожной клетчатке по соединительнотканным прослойкам обнаруживаются периваскулярные гистиоцитарные инфильтраты с включением отдельных эозинофилов и развитием фиброза. Особенно значительные изменения обнаруживаются в фасции — она утолщена во много раз по сравнению с нормой, инфильтрирована большим количеством лимфоцитов и гистиоцитов с примесью плазматических клеток и эозинофилов. В фасции определяются фибрино идные изменения коллагеновых волокон вплоть до фибриноид ного некроза. В последующем в фасции развивается фиброз. Соединительнотканные прослойки с выраженными признаками воспалительной инфильтрации; иногда наблюдаются признаки повреждения мышечных волокон. В поздних стадиях болезни, при преобладании процессов склероза в пораженных тканях, дифференциальная диагностика с ССД затруднена.
Причины возникновения плоскостопия
У маленьких детей свод обычно не виден из-за сильно развитых мягких тканей стоп и подкожно жировой клетчатки. С возрастом своды постепенно развиваются, формируя правильную постановку стопы.
Плоскостопие возникает по разным причинам, включая:
- травмы или повреждения сухожилия задней большеберцовой мышцы;
- генетическое наследование: плоскостопие может передаваться по наследству от родителей детям;
- проблемы с иннервацией: некоторые состояния, например, расщелина позвоночника, церебральный паралич или мышечная дистрофия, могут вызывать плоскостопие;
- врожденные нарушения: плоскостопие может возникнуть из-за аномалии, присутствующей во время рождения;
- неудобную обувь: ношение узкой или маленькой, жесткой обуви, высоких каблуков в течение длительного времени может вызвать плоскостопие;
- артрит или другие заболевания скелета.
Иногда чрезмерная нагрузка на стопу, мышечный дисбаланс, давление из-за веса тела также могут вызвать уплощение естественного свода стопы.
Лечение фасциита в нашей клинике
Наша клиника достаточно продолжительное время успешно занимается лечением фасциитов различной локализации. Фасциитом называется воспаление фасции – оболочки из соединительной ткани, в которой, как в футляре, размещаются мышцы.
Фасцииты разнообразны и определение заболевания производится исходя из характерных признаков при проведении дифференциальной диагностики. В зависимости от того, где локализуется патологический процесс, каков его характер, различают плантарный (подошвенный), некротизирующий (некротический), диффузный эозинофильный (ДЭФ) или синдром Шульмана, паранеопластический, пальмарный (ладонный).
Общие беспокоящие симптомы: сильные боли, отек, покраснение или синюшность кожи, образование пузырей, язв, некротических участков.
Стратегия лечения прямо зависит от конкретного вида фасциита, особенностей течения заболевания. В нашей клинике собран внушительный арсенал методик и подходов к лечению.
В последнее время мы успешно используем метод ударно-волновой терапии, как один из наиболее эффективных методов в составе комплексной терапии.
Пациент закрепляется за лечащим врачом, который в ходе лечения контролирует процесс, обеспечивает обратную связь с пациентом. Мы всегда просим пациента описывать изменения состояния во время курса лечения и в процессе процедуры, просим совета у пациента в случае его видения некоторых нюансов процесса проведения процедур. Эта связь крайне важна для успешного излечения.
Лечение в клинике «Энергия здоровья»
Если Вас беспокоят боли или дискомфорт в пятке, приходите на прием в клинику «Энергия здоровья». Опытный врач ортопед выслушает и осмотрит Вас, а также назначит необходимые обследования. После постановки диагноза мы предложим современные методики лечения патологии:
- блокады для быстрого устранения боли;
- все виды физиотерапии;
- профессиональный лечебный массаж;
- обучение упражнениям лечебной физкультуры и занятия под присмотром тренера.
Дополнительно мы назначим медикаментозное лечение в соответствии с современными стандартами, а также проконтролируем эффект от терапии.
УВТ при лечении пяточной шпоры
УВТ может быть самостоятельным методом лечения боли при пяточной шпоре, а может применяться в рамках комплексной терапии, например, совместно с магнитно-лазерной терапией (МЛТ). Для проведения процедуры требуется специальное оборудование, которое будет генерировать акустические волны заданной частоты (человеческое ухо их не воспринимает). Их фокусируют с помощью специальной насадки, которую устанавливают в проекции болевого участка.
Действие метода основано на том, что патологически измененные ткани не могут противостоять действию ударной волны, поскольку их мембраны недостаточно эластичны. Из-за этого клетки разрушаются и погибают. Такое же действие оказывается и на патологические образования – остеофиты, рубцовые деформации и др. Под действием ударной волны они разрыхляются и размягчаются. Процедура проводится следующим образом:
- С помощью пальпации определяется место наибольшей болезненности в области пятки. Туда наносят специальный гель, который улучшает проводимость звуковых волн и устанавливают аппликатор аппарата УВТ.
- Одна процедура занимает около 10-15 минут. Во время проведения сеанса пациент может испытывать боль разной степени интенсивности.
- После окончания процедуры гель вытирается, и пациент может покинуть клинику. Никаких особых ограничений не требуется.
Большинство пациентов чувствует облегчение уже после первого сеанса. Но в некоторых случаях, наоборот, происходит обострение болевого синдрома, как правило, он утихает после 2-3 процедуры. Для достижения максимального результата требуется около 5-7 сеансов с интервалом 5-7 дней.
У 85% пациентов удается добиться полного купирования боли только с помощью одной УВТ. В остальных случаях необходимо назначение дополнительного лечения, например, медикаментозной терапии. Подробнее об УВТ читайте здесь.
Гимнастика при пяточной шпоре
Упражнения лечебной физкультуры – это один из важных факторов лечения пяточной шпоры. Оно способствует улучшению кровообращения в пораженной области, а значит – стимулирует восстановление тканей при условии регулярных занятий. Минимальный комплекс включает следующие упражнения:
- приседания: пациент сгибает одну ногу и ставит ее вперед, другую отводит назад, ступни находятся на одной линии, ладони опираются на стену; из этого положения выполняются приседания без отрыва пятки от пола;
- катание предмета: в положении сидя пациент катает ногой небольшой мячик или бутылку с водой в течение 5 минут;
- «ступенька»: ноги ставятся на порог, ступеньку или стопку книг так, чтобы пятки висели в воздухе, производятся наклоны вперед с опорой на стул для растяжения мышц голеностопного сустава; в положении максимального наклона нужно замереть на 5-20 секунд, а потом вернуться в исходное положение;
- сбор предметов: с помощью пальцев ноги необходимо поднимать с пола мелкие предметы: горошины, бусины, фасоль и т.п.; в идеале упражнение выполняется стоя, но допускается и сидячее положение;
- растяжка: пациент садится на стул, кладет ступню одной ноги на колено другой и руками тянет пальцы на себя, одновременно выворачивая стопу наружу; упражнение хорошо растягивает пяточную фасцию;
- заминка: финальное упражнение выполняется с помощью скакалки, резинового эспандера, полотенца, пациент вытягивает ноги вперед в положении сидя, проводит ленту под стопами и тянет их на себя.
Идеальное время для занятий – утренние часы, когда стопы еще не перегружены.
Показания к операции
Оперативное лечение пяточной шпоры показано в следующих случаях:
- дискомфорт в области стопы, сохраняющийся больше 8-12 месяцев;
- жалобы на боли различной степени интенсивности;
- выраженный и прогрессирующий рост экзостоза, подтверждаемый рентгенограммой;
- снижение физической активности;
- негативное влияние заболевания на профессиональную деятельность и привычное качество жизни;
- недостаточный эффект от консервативных мероприятий.
Операция противопоказана в детском возрасте в связи с тем, что у детей окончательно не сформирован опорно-двигательный аппарат, а кости еще не приобрели положенную физиологическую твердость.
Диагностика Фиброзита (фасциитов и апоневрозитов):
При рентгенографии можно обнаружить уплотнение или обызвествление фасции или апоневроза. Лабораторные признаки воспалительного процесса отсутствуют, но могут быть данные, указывающие на поражение мышц (выделение креатинина с мочой, повышенная активность мышечных ферментов — альдолазы, аминотрансферазы, креатинфосфокиназы).
Диагноз фасциитов и апоневрозитов ставят при появлении скованности пораженного участка фасции и множественных болезненных узелков, апоневрозитов — значительного и прогрессирующего уплотнения ладонного и подошвенного апоневрозов с образованием контрактур.
Большую ценность представляет биопсия пораженного участка с морфологическим исследованием биопсированной ткани. Дифференцируют фасцииты преимущественно от заболеваний мышц, при которых наблюдается резкое усиление болей при напряжении соответствующей мышцы и изменение ее тонуса. Однако необходимо помнить, что поражение мышц и фасций часто сочетается. Фиброзные узелки при фасциитах нужно отличать от воспалительных поражений подкожной жировой ткани (целлулалгий и панникулитов), которые расположены более поверхностно и имеют эластическую консистенцию.
Фасциит широкой фасции бедра развивается в результате травмы или профессиональной микротравматизации наружной поверхности бедра (у носильщиков, столяров и др.). Проявляется спонтанными болями и болезненным узелковым уплотнением в области латеральной поверхности бедра. Боли усиливаются при разгибании и отведении бедра. При движениях бедра иногда слышится щелканье (скольжение измененной фасции по поверхности трохантера).
Фасциит поясничной фасции (поясничный фибромиозит) характеризуется наличием плотных болезненных узелков в поясничной области и часто сопровождает хронический люмбаго.
Причины
Пяточная шпора, равно как и вызывающий ее развитие плантарный фасциит – это мультифакторное заболевание. Его возникновение обусловлено комплексным воздействием нескольких причин:
- пожилой возраст (риск появления заболевания повышается после 45-50 лет из-за изменения обмена веществ и снижения кровоснабжения нижних конечностей);
- ожирение (избыточная масса тела является причиной чрезмерной нагрузки на фасцию);
- плоскостопие, неправильная похода (нагрузка на стопу распределяется неравномерно, что приводит к повышенной травматизации отдельных ее участков);
- ношение неправильной с точки зрения ортопедии обуви (чрезмерно тесной, на высоких каблуках и т.п.);
- искривление позвоночника (сколиоз) и некоторые другие заболевания опорно-двигательного аппарата;
- беременность (смещение центра тяжести, изменения в гормональном фоне и обмене веществ);
- особенности профессии, из-за которых человек длительное время находится на ногах (продавцы, официанты, промоутеры, многие рабочие специальности) или вынужден часто носить тяжести;
- профессиональные занятия спортом;
- наследственная предрасположенность;
- нарушения обмена веществ, связанные с повышенным отложением солей в тканях (в частности, подагра);
- сосудистые заболевания, в частности, атеросклероз сосудов нижних конечностей, облитерирующий эндартериит (повышают риск развития шпоры из-за нарушения кровоснабжения тканей и ухудшения процессов регенерации);
- травмы позвоночника, нижних конечностей;
- сахарный диабет;
- заболевания костей и суставов ног (артрозы, ревматоидный и псориатический артрит и т.п.), а также использование гормональных средств для их лечения.
Диагностика плантарного фасциита, как его распознать

Designed by peoplecreations/freepik
Все начинается с визуального осмотра, пальпации пяток, чтобы проверить их чувствительность и найти очаг боли. На этом этапе врач должен исключить иные проблемы – например, трещину в пяточной кости.
Физиологический тест подразумевает сгибание ноги и одновременное ощупывание фасции. Как правило, боль усиливается в момент движения или при шевелении большим пальцем ноги даже без опоры на поверхность. Ещё один характерный признак плантарного фасциита – покраснение и легкая припухлость на пятке.
Терапевт также оценит неврологические параметры:
-
Мышечные рефлексы;
-
Тонус мышц;
-
Координацию и баланс в положении стоя.
Далее могут быть назначена рентгенография стопы, либо МРТ, чтобы исключить структурное повреждение костей, ревматоидный артрит и костные шпоры.
Боль в пятке: к какому врачу обращаться?
Первичный осмотр должен проводить хирург в вашей поликлинике по месту жительства. Далее он скорее всего направит вас к травматологу-ортопеду.
Designed by mayoclinic
Другие домашние средства
Ряд других домашних средств может помочь уменьшить воспаление и боль при подошвенном фасциите:
Лед
Когда впервые появляется боль, необходим покой травмированной ноге в течение нескольких дней. Положите лед на 20 минут , чтобы уменьшить воспаление. Обмотайте ногу, чтобы уменьшить отек. Поднимите эту область, положив ногу на несколько подушек. Это может быть особенно полезно, когда человек спит.
НПВС
Нестероидные противовоспалительные средства (НПВС), такие как ибупрофен, помогают облегчить боль и воспаление. Некоторые люди считают, что несколько недель лечения НПВС улучшают их симптомы.
Стельки для обуви обеспечивают дополнительную поддержку свода стопы. Стельки уменьшат нагрузку на подошвенную фасцию и могут быть особенно полезны для людей, которые проводят большую часть дня на ногах. Мягкие поддерживающие арочные стельки могут также подойти.
Массаж
Некоторые люди считают, что массаж помогает при симптомах. Массируйте свод стопы вокруг поврежденного участка. Если окружающие мышцы стали напряженными из-за боли, массируйте их также. Некоторые люди находят облегчение, массируя свод стопы ледяной бутылкой.
Если растяжки, упражнения и домашние средства не помогают, врач может порекомендовать медицинское лечение. Однако операция требуется редко.
Врач может предложить следующее:
- лечебная физкультура;
- инъекции кортизона;
- экстракорпоральная ударно-волновая терапия;
- мануальная терапия или акупунктура.