Фасциит — лечение в москве
Содержание:
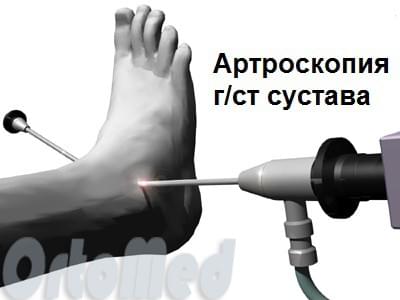
Как проходит процедура лечения плантарного фасциита методом УВТ
Сама процедура выполняется комбинированно с использованием фокусированного и радиального аппликаторов. Радиальная ударная волна чаще всего применяется в начале процедуры. Радиальный аппликатор оказывает воздействие на ткани, расположенные на небольшой глубине и приводит к множеству полезных долгосрочных «тканевых» эффектов (уменьшение воспаления, прорастание капилляров, приток стволовых клеток и т.д.). Данные эффекты проявляются не сразу, а по прошествии достаточно большого срока – от 3-х недель, и развиваются на протяжении нескольких месяцев, приводя к глубокой регенерации ткани.
Плантарный фасциит связан с изначальной фундаментальной причиной — воспалением подошвенной (плантарной) фасции, которая крепится непосредственно к пяточной кости. Боль и ощущение стянутости, а затем и возникновение пяточной шпоры – последствия воспаления фасции. Поэтому лечение плантарного фасциита предполагает комплексную работу не только с подошвенной фасцией но и с самим костным разрастанием. Для работы с подошвенной фасцией нами, как правило, используется фокусированная волна. При воздействии на костное разрастание в нашей практике, используется радиальная волна, так как оно расположено близко к поверхности тела и волна свободно доходит до него.
Фокусированная волна проникает глубоко в ткани, доставая до медиальной поверхности пяточного бугра, где расположены области боли, и вызывая разрыхляющий и обезболивающий эффект. Врач должен найти место наибольшей боли и навести на него фокусное пятно аппликатора аппарата под разными углами, равномерно обработав область боли. От опыта и профессионализма врача зависит эффект от процедуры. Часто воздействие выполняется не только в местах крепления плантарной фасции, но и по всему анатомическому региону, включая голень. Это приводит к уменьшению болей и увеличению диапазона движения уже после первой процедуры. У фокусированной волны эффект как правило, мгновенный, и нарастающий с каждой процедурой, а у радиальной волны эффект отложенный, ощутимый начиная с 3-й недели и далее. При проведении процедур в нашей клинике мы иногда допускаем возникновение умеренных болевых ощущений при проведении процедуры, что должно восприниматься как благо, и признак эффективности при проведении процедуры.
Плантарный фасциит: информация о заболевании
Плантарный фасциит характеризуется дегенеративно-дистрофическими процессами в мягких тканях в месте, где подошвенная фасция (эластичная прочная связка, соединяющая пятку и пальцы, поддерживающая свод стопы и выполняющая амортизационную функцию) крепится к пяточной кости. Ежедневные растяжения могут приводить к микроразрывам этой связки, которые в норме заживают и проходят бесследно. Иногда такие микротравмы не успевают зажить, развивается отек, воспаление и боль. Патология занимает одно из первых мест в ортопедии.
Почему возникает плантарный фасциит до сих пор до конца не изучено. Выяснено, что определенные факторы становятся провокаторами заболевания:
- микротравмы, которые приводят к хроническому воспалению;
- чрезмерная физическая нагрузка, особенно у профессиональных спортсменов;
- деформации стоп, в частности плоскостопие;
- травмы пятки;
- избыточный вес в связке с возрастом больного — чем старше, тем выше риск возникновения плантарного фасциита.
Рисунок 1. Зоны воспаления, приводящие к плантарному фасцииту
Как определить плоскостопие, какой врач проводит диагностику
Прежде всего, важны симптомы плоскостопия (у детей или взрослых), которые включают:
- боль в ногах;
- быстрое утомление ног, особенно в узкой обуви или на каблуках;
- боль в области сводов и пяток;
- отеки в нижней части стопы;
- затруднение и дискомфорт при стоянии;
- боль в коленях, бедрах и пояснице;
- деформация первых пальцев с формированием «косточек» по внутренней поверхности стоп;
- невозможность оторвать пятки от земли.
Кроме того, обувь снашивается с внутренней стороны, сильно деформируется. Все эти жалобы – повод для посещения ортопеда и диагностики плоскостопия.
Для выявления плоскостопия врач попросит встать на пальцы ног и опуститься на пол, посмотрит, касается ли ступня земли. Если врач заметит, что дуги нет или она слабо выражена, он порекомендует следующие тесты:
- Рентгенологическое исследование: рентген позволяет получить изображения костей и суставов стопы. Это также помогает выявить деформации суставов.
- Ультразвуковое сканирование: если врач подозревает какие-либо аномалии в сухожилиях, он порекомендует ультразвуковое сканирование. Это метод визуализации, при котором звуковые волны используются для создания изображений и визуализации поврежденного сухожилия.
- КТ: обследование с помощью компьютерной томографии помогает обнаружить травмы или переломы стопы и лодыжки. Он обеспечивает гораздо более подробные рентгеновские изображения, чем стандартный рентген при плоскостопии.
- МРТ: магнитно-резонансная томография дает более подробные изображения, чем ультразвуковое сканирование и компьютерная томография. В процедуре используются радиоволны и магнитные поля для получения изображений внутренних структур.
Почему возникает подошвенный фасциит
Подошвенный фасциит может возникнуть после травмы. Зачастую это состояние наблюдается у бегунов или людей с избыточным весом.
Толстая масса ткани, называемая подошвенной фасцией, соединяет пальцы с пяточной костью. Воспаление в этой ткани, называемое подошвенный фасциит, может вызвать сильную боль в пятке. Боль может усиливаться при вставании с постели или после длительного сидения. Врачи не до конца понимают, почему некоторые люди страдают от этого состояния, а другие нет. Факторы риска для подошвенного фасциита включают в себя:
- проведение долгого времени стоя;
- ходьбу или бег;
- избыточный вес и ожирение.
Подошвенный фасциит — лечение в домашних условиях
Растяжки и упражнения, которые влияют на мышцы ног и стопы, могут облегчить боль при подошвенном фасциите. Эти упражнения включают сгибание ног, растяжку икроножных мышц, скручивание полотенца между пальцами ног и сбор шариков пальцами ног.
Уменьшить боль поможет
- отдых
- прикладывание льда к пятки
- тугая повязка
Нестероидные противовоспалительные препараты могут уменьшить боль и отечность. Массаж ног также может облегчить боль в ногах. После двух недель отдыха и использования домашних средств человек сможет нормально ходить без боли. Большинство людей полностью выздоравливают в течение года.
Изменения образа жизни
Простые изменения образа жизни могут помочь ноге восстановиться и предотвратить развитие подошвенного фасциита снова. Ношение удобной и поддерживающей обуви уменьшает давление на фасции. Надо заменить спортивную обувь, как только она изнашивается. Когда подошва обуви становится тонкой, она не обеспечивает необходимую поддержку.
Также лучше выбирать низкоударные формы упражнений, чтобы предотвратить травму. Бег трусцой по мягкой поверхности, такой как трава, приводит к меньшим усилиям, чем бег по тротуару. Плавание и йога помогают приобрести силу и гибкость с минимальным воздействием на организм.
Поддержание здорового веса также может уменьшить давление на ноги. Здоровая диета и регулярные легкие физические упражнения являются эффективными способами управления весом.
Почему возникает подошвенный фасциит
Подошвенный фасциит может возникнуть после травмы. Зачастую это состояние наблюдается у бегунов или людей с избыточным весом.
Толстая масса ткани, называемая подошвенной фасцией, соединяет пальцы с пяточной костью. Воспаление в этой ткани, называемое подошвенный фасциит, может вызвать сильную боль в пятке. Боль может усиливаться при вставании с постели или после длительного сидения. Врачи не до конца понимают, почему некоторые люди страдают от этого состояния, а другие нет. Факторы риска для подошвенного фасциита включают в себя:
- проведение долгого времени стоя;
- ходьбу или бег;
- избыточный вес и ожирение.
Тема исследования
Майкл Рэтлефф в своем новом исследовании отталкивался от предположения, что есть некоторые сходства между подошвенным фасциитом и тендинопатией. Из литературы известно, что тренировка с высокой нагрузкой эффективна при лечении последнего заболевания. Потому решено было протестировать данный метод в отношении подошвенного фасциита. В ходе исследования ученые оценивали влияние программы силовой тренировки с высокой нагрузкой по сравнению со стандартным комплексом растяжки.
Главный вопрос перед началом испытания состоял в том, как можно создать интенсивное натяжение подошвенной фасции, которое напоминало бы нагрузки, возникающие на сухожилии надколенника во время приседа на одной ноге. Подход заключался в том, чтобы применить механизм по типу лебедки во время таких приседаний, используя полотенце для дорсального сгибания пальцев ног. Теоретически это спровоцирует натяжение подошвенной фасции во время дорсального сгибания плюснефаланговых суставов, поскольку нагрузка на ахиллово сухожилие сместится на подошвенную фасцию из-за их тесной анатомической связи.
Профилактика
Лучшая операция — та, которая не потребовалась. Застраховаться от всех рисков в жизни невозможно. Каждый из нас может оказаться в непредвиденной экстремальной ситуации, тем более если речь идёт о профессиональных спортсменах или о людях, ведущих активный образ жизни.
Свести риск к минимуму возможно.
Для этого нужно внимательно относиться к здоровью, уметь рассчитывать силы и просто быть внимательнее и аккуратнее. Это касается и людей, связавших жизнь с травмоопасными видами деятельности, и тех, кто не имеет к таковым никакого отношения.
Следите за здоровьем и рационально оценивайте свои возможности.
Клиника и диагностика
Плантарный фасциит проявляется болью в нижней части пятки. Сначала болевой синдром может изменять свое местоположение, но со временем фокусируется вокруг медиальной поверхности пяточного бугра. Чтобы уменьшить боль, человек старается разгрузить ногу – опирается на внешний край стопы, прихрамывает. После нескольких минут ходьбы боль уменьшается, но после отдыха снова усиливается.
Диагноз ставит врач-ортопед или хирург на основании жалоб, клинической картины заболевания. Для подтверждения диагноза выполняется УЗИ и МРТ стоп: определяется утолщение фасции в области пяточной кости свыше 4 мм, ее неоднородная структура.
Что такое Диффузный (эозинофильный) фасциит —
Диффузный (эозинофильный) фасциитД(Э)Ф-системное заболевание соединительной ткани с преимущественным поражением глубокой фасции (воспаление с исходом в фиброз), подкожной клетчатки и подлежащих мышц и дермы, сопровождающееся эозинофилией и гипергаммаглобулинемией. ЭФ был выделен в 1975 г. L. Е. Shulman из системной склеродермии как склеродер моподобный синдром.
Эпидемиология
Д(Э)Ф не изучен изза относительной редкости заболевания. Очевидно широкое распространение заболевания, поскольку по данным литературы известно более 100 наблюдений за больными из различных стран мира. В нашей стране первое описание ЭФ относится к 1978 г., всего описано 15 случаев. Среди заболевших ЭФ преобладают мужчины среднего возраста, но болеют дети и пожилые люди.
Патоморфология
Изучена достаточно хорошо благодаря исследованию биоптата кожи, подлежащих тканей и мышц. Эпидермис и верхние слои дермы обычно нормальные, иногда утолщены, отечны. В глубоких слоях дермы и в подкожной клетчатке по соединительнотканным прослойкам обнаруживаются периваскулярные гистиоцитарные инфильтраты с включением отдельных эозинофилов и развитием фиброза. Особенно значительные изменения обнаруживаются в фасции — она утолщена во много раз по сравнению с нормой, инфильтрирована большим количеством лимфоцитов и гистиоцитов с примесью плазматических клеток и эозинофилов. В фасции определяются фибрино идные изменения коллагеновых волокон вплоть до фибриноид ного некроза. В последующем в фасции развивается фиброз. Соединительнотканные прослойки с выраженными признаками воспалительной инфильтрации; иногда наблюдаются признаки повреждения мышечных волокон. В поздних стадиях болезни, при преобладании процессов склероза в пораженных тканях, дифференциальная диагностика с ССД затруднена.
Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
| Cиндром Шарпа |
| Алкаптонурия и охронотическая артропатия |
| Аллергический (эозинофильный) гранулематозный ангиит (синдром Черджа-Штрауса) |
| Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона) |
| Артропатия при гемохроматозе |
| Болезнь Бехтерева (анкилозирующии спондилоартрит) |
| Болезнь Кавасаки (слизистокожножелезистыи синдром) |
| Болезнь Кашина-Бека |
| Болезнь Такаясу |
| Болезнь Уипла |
| Бруцеллезный артрит |
| Внесуставный ревматизм |
| Геморрагический васкулит |
| Геморрагический васкулит (болезнь Шенлейна — Геноха) |
| Гигантоклеточный артериит |
| Гидроксиапатитная артропатия |
| Гипертрофическая легочная остеоартропатия (болезнь Мари — Бамбергера) |
| Гонококковый артрит |
| Гранулематоз Вегенера |
| Дерматомиозит (ПМ) |
| Дерматомиозит (полимиозит) |
| Дисплазия тазобедренного сустава |
| Дисплазия тазобедренных суставов |
| Диффузный (эозинофильный) фасциит |
| Зоб |
| Иерсиниозный артрит |
| Интермиттирующий гидрартроз (перемежающаяся водянка сустава) |
| Инфекционный (пиогенный) артрит |
| Иценко — Кушинга болезнь |
| Лаймовская болезнь |
| Локтевой стилоидит |
| Межпозвонковый остеохондроз и спондилез |
| Миотендинит |
| Множественные дизостозы |
| Множественный ретикулогистиоцитоз |
| Мраморная болезнь |
| Невралгия позвоночного нерва |
| Нейроэндокринная акромегалия |
| Облитерирующий тромбангиит (болезнь Бюргера) |
| Опухоль верхушки легкого |
| Остеоартроз |
| Остеопойкилия |
| Острый инфекционный артрит |
| Палиндромный ревматизм |
| Периартрит |
| Периодическая болезнь |
| Пигментный виллезанодулярный синовит (синовит геморрагический) |
| Пирофосфатная артропатия |
| Плексит плечевого сустава |
| Пневмокониоз |
| Подагра |
| Пояснично-крестцовый плексит |
| Псориатический артрит |
| Реактивный артрит (артропатия) |
| Ревматизм |
| Ревматическая полимиалгия |
| Ревматоидный артрит |
| Рецидивирующий полихондрит |
| Саркоидоз |
| Синдром (болезнь) Рейтера |
| Синдром Барре — Льеу |
| Синдром Бехчета |
| Синдром Гудпасчера |
| Синдром запястного канала |
| Синдром Марфана |
| Синдром тарзального канала |
| Синдром Титце |
| Синдром Фелти |
| Синдром Шегрена |
| Синдром Элерса — Данло |
| Синовиома |
| Сирингомиелия |
| Системная красная волчанка |
| Системная красная волчанка (СКВ) |
| Системная склеродермия |
| Сифилитический артрит |
| Смешанная криоглобулинемия (криоглобулинемическая пурпура) |
| Смешанное заболевание соединительной ткани |
| Сывороточная и лекарственная болезнь |
| Тендовагинит |
| Туберкулез позвоночника |
| Туберкулезный полиартрит |
| Узелковый полиартериит |
| Хондродисплазия |
| Хондроматоз суставов |
| Шейный плексит |
Виды и степени плоскостопия
Выделяют продольный свод стопы, который формирует арку с внутренней стороны от основания большого пальца до пятки, и поперечный, от основания большого пальца до мизинца. За счет сводов и подвижного сочленения костей стопа пружинит при ходьбе и смягчает удары. Соответственно, выделяют три типа патологии:
- поперечное;
- продольное;
- комбинированное (либо продольно-поперечное) плоскостопие.
Кроме формы важно определение степени плоскостопия. От этого зависит тяжесть проявлений и лечение, развитие осложнений
- 1 степень плоскостопия – нет деформации стопы, но ослаблены связки. Симптомы в виде дискомфорта или боли в ногах могут возникать при длительном пребывании на ногах, в вечернее время. После отдыха все они исчезают, возможно небольшое изменение походки.
- 2 степень плоскостопия – изменения стопы видны внешне, свод резко уменьшен, есть расширение и распластывание стопы. Боль в ногах достаточно выражена, возникает почти постоянно, распространяясь на голени. Походка изменена, возможно развитие косолапости.
- 3 степень плоскостопия – резко выражены изменения стопы, страдают суставы колена и бедра, позвоночника. Наблюдается деформация пальцев, постоянные боли в ногах, вплоть до бедер и ягодиц. Резко нарушена трудоспособность и походка, непродолжительная ходьба вызывает резкий дискомфорт, ношение обычной обуви невозможно.
Для поперечного плоскостопия выделена 4 степень, с высоким углом отклонения.
Лечение Диффузного (эозинофильного) фасциита:
Лекарственные средства эффективны в раннем периоде болезни, однако нередко постепенное развитие процесса приводит к несвоевременному распознаванию и запоздалому лечению. Как и при других заболеваниях из группы ДБСТ, при ЭФ необходимо длительное, нередко многолетнее, комплексное лечение.
Поскольку на первое место в клинической картине болезни выступают признаки воспалительной активности, наиболее показаны ГКС, главным образом преднизолон по 20-30 мг/сут, реже больше (60-70 мг/сут). В подавляющих дозах преднизолон назначают до снижения активности процесса, уменьшения субъективных и объективных признаков болезни. В дальнейшем дозу преднизолона постепенно снижают до поддерживающей, которую нередко приходится назначать в течение многих месяцев и даже лет (до 8 лет, по данным Н. Г. Гусевой и соавт.
Терапия НПВП обычно неэффективна.
При неэффективности лечения ГКС дополнительно назначают цитостатики, преимущественно азатиоприн по 150 мг/сут в течение нескольких месяцев, а при развитии фиброза — Dпени цилламин до 450-600 мг/сут. Длительность приема препаратов определяется наличием воспалительных, иммунных или фиброзных изменений.
В качестве местной противовоспалительной и антифиброзирующей терапии в комплексе лечения включаются курсы аппликаций ДМСО (50 %), фонофореза трилона Б на пораженные области. При снижении активности процесса проводятся ЛФК, курсы массажа.
При торпидном течении болезни и неэффективности терапии, по данным Н. Г. Гусевой и соавт., рекомендуется гемо сорбция. Возможно, что экстракорпоральная терапия показана и в более ранние сроки болезни в связи с повышением активности эозинофилотаксического фактора.
По данным S. Herson и соавт., на ранних стадиях болезни следует назначать преднизолон по 0,35-0,6 мг/кг в сочетании с циметидином в дозе до 1000 мг/сут в качестве бло катора Н2рецепторов.
Таким образом, эффективность лечения зависит от сроков его начала. При раннем распознавании и систематическом лечении почти у всех больных к концу 1го года развивается значительное улучшение состояния или клиническая ремиссия. Однако при позднем распознавании и развитии фиброза результаты лечения намного хуже.
Общая информация
Плантарный фасциит является наиболее частой причиной боли в пятке. Боль от плантарного фасциита чаще всего ощущается утром в момент первых шагов после подъема с постели. Подошвенная фасция — это широкая полоска соединительной ткани на подошве. На начальной стадии из-за повторяющихся нагрузок возникает микрорастяжение подошвенной фасции в месте ее прикрепления к пяточной кости.
Это приводит к воспалительной реакции, которая вызывает болевые ощущения. Факторы риска для развития плантарного фасциита: необходимость длительного стояния на ногах, повышенная масса тела, преклонный возраст, изменения уровня активности и перенапряженные икроножные мышцы.
У подавляющего большинства пациентов плантарный фасциит можно вылечить без операции. Основными компонентами эффективного безоперационного лечения являются: растяжка икроножных мышц с прямым коленом, растяжение подошвенной фасции, изменение активности и ношение комфортной обуви.
Рис. 1: Основной участок боли подошвенной фасции
Методы консервативного лечения
Существует множество различных методов лечения пяточной шпоры, включая такие методы как УВТ, ультразвук, лазеротерапия. Эти методы позволяют снять болевые проявления и снизить воспалительный процесс, возникающий при подошвенном фасциите.
Большое внимание необходимо уделить восстановлению нарушенной биомеханики, так как неправильное распределение нагрузок на различные отделы стопы может быть ключевым фактором развития подошвенного фасциита. Поэтому, кроме пассивных методов лечения необходимо подобрать программу упражнений для увеличения мобильности и функциональности стопы
Другие домашние средства
Ряд других домашних средств может помочь уменьшить воспаление и боль при подошвенном фасциите:
Лед
Когда впервые появляется боль, необходим покой травмированной ноге в течение нескольких дней. Положите лед на 20 минут , чтобы уменьшить воспаление. Обмотайте ногу, чтобы уменьшить отек. Поднимите эту область, положив ногу на несколько подушек. Это может быть особенно полезно, когда человек спит.
НПВС
Нестероидные противовоспалительные средства (НПВС), такие как ибупрофен, помогают облегчить боль и воспаление. Некоторые люди считают, что несколько недель лечения НПВС улучшают их симптомы.
Стельки для обуви обеспечивают дополнительную поддержку свода стопы. Стельки уменьшат нагрузку на подошвенную фасцию и могут быть особенно полезны для людей, которые проводят большую часть дня на ногах. Мягкие поддерживающие арочные стельки могут также подойти.
Массаж
Некоторые люди считают, что массаж помогает при симптомах. Массируйте свод стопы вокруг поврежденного участка. Если окружающие мышцы стали напряженными из-за боли, массируйте их также. Некоторые люди находят облегчение, массируя свод стопы ледяной бутылкой.
Если растяжки, упражнения и домашние средства не помогают, врач может порекомендовать медицинское лечение. Однако операция требуется редко.
Врач может предложить следующее:
- лечебная физкультура;
- инъекции кортизона;
- экстракорпоральная ударно-волновая терапия;
- мануальная терапия или акупунктура.
Применение тейпа
Прежде чем тейпировать стопу, необходимо проконсультироваться с врачом и убедиться в том, что использование тейпа правильное и безопасное. Врач может помочь определить, насколько эффективно будет использование кинезиологической ленты. Некоторым пациентам с наличием сопутствующих заболевание тейпирование может быть противопоказано.
Чтобы прикрепить ленту к ноге, человеку может понадобиться помощник и необходимо рассмотреть возможность использование различных лент.
Процесс тейпирования при подошвенном фасциите:
Поставить ногу перед собой и осторожно согнуть ступню и пальцы ног по направлению к колену.
Нанести подтяжку с растяжением от 75 до 100% к нижней части стопы.
Закрепить концы подъемных полос без натяжения на верхней части ноги.
Повторить это еще два-три раза, чтобы каждая полоска слегка перекрывала предыдущую, чтобы обеспечить охват всей медиальной дуги.
Кинезиологическая лента должна быть удобной и не должна складываться на нижней части стопы. Ленту можно держать на ноге в течение 2-5 дней. Если возникает намокание и отслаивание, то тейп необходимо снять.
Необходимо обязательно следить за кожей вокруг тейпа ленты и выявлять наличие покраснения и зуда, что может указывать на аллергическую реакцию или раздражение. Если появляются такие признаки, то ленту необходимо удалить.
Врач может порекомендовать использовать тейпирование на другие мышцы, которые окружают стопу и лодыжку, чтобы помочь блокировать или расслабить те из них, которые могут способствовать уменьшению нагрузки на подошвенную фасцию.
Диагностика
После изучения истории болезни, жалоб пациента, врач проводит осмотр ноги: наличие высокого свода, площадь болезненности в области пятки, наличие ограничений подвижности в стопе. Для верификации диагноза могут потребоваться инструментальные методы исследования. Рентгенография позволяет получить четкое изображение костных тканей. Это метод исследования дает возможность исключить другие причины болей в пятке,такие как перелом или артроз. Пяточная шпора хорошо визуализируется при рентгенографии.
МРТ очень информативный метод исследования, который позволяет хорошо визуализировать не только костные ткани стопы, но и мягкие ткани (связки, хрящевую ткань), что важно при диагностике повреждений плантарной фасции, ахиллова сухожилия или повреждений хрящевой ткани при артритах. УЗИ исследование также широко применятся для диагностики пяточной шпоры и плантарного фасцита и, хотя по качеству изображения уступает МРТ, но учитывая полную безопасность, может применяться достаточно часто, например, для контроля эффективности лечения
УЗИ исследование также широко применятся для диагностики пяточной шпоры и плантарного фасцита и, хотя по качеству изображения уступает МРТ, но учитывая полную безопасность, может применяться достаточно часто, например, для контроля эффективности лечения.
ПОЧЕМУ МЫ
- Опытные врачи. Лечение проводят спинальные хирурги с большим опытом успешной работы в России и за рубежом, доктора медицинских наук. В Клиническом госпитале на Яузе консультируют ортопеды с мировым именем, в том числе доктора из Германии, Израиля и других стран.
- Диагностика. Высокая точность диагностики обеспечивается высокой квалификацией докторов и применением передового оборудования (цифровых томографов Philips, снижающих лучевую нагрузку и повышающих точность обследования на 45-50%). Результаты нашей лучевой диагностики принимаются во всех клиниках мира.
- Высокие технологии. В лечебном процессе доктора применяют самые современные и эффективные технологии, делая доступными нашим пациентам последние достижения медицинской науки.
- Экспертное оборудование. Все вмешательства выполняются в высокотехнологичном операционном блоке, оборудованном по стандартам лучших европейских клиник (оснащение от мировых лидеров в производстве медтехники — «Karl Storz», «DePuy Synthes», «Joimax », «Medtronic», «Stryker», «Zimmer»).
- Международные стандарты. Лечение проводится со строгим соблюдением медицинских протоколов и соответствует высоким требованиям мировых стандартов и Минздрава РФ.
- Мы ценим ваше время. К вашим услугам — комфортные условия госпиталя премиум-класса в центре Москвы. Лучшие специалисты и технологии избавления от боли в спине без необходимости выезда за рубеж.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Подошвенный фасциит — как лечить
Наиболее эффективным лечением подошвенного фасциита является отдых. Если домашние средства не помогают, врач может рекомендовать дополнительное лечение. Большинство методов лечения нехирургические, но врач может рекомендовать операцию, если другие методы лечения не помогают в течение года.
Ортопедическое лечение
Ортез — это устройство, которое помогает при проблемах с опорно-двигательным аппаратом. Ношение поддерживающей обуви и использование ортопедических изделий, таких как мягкие вставки и опоры для пятки, может помочь при подошвенном фасциите. Они уменьшают давление на стопу при стоянии или ходьбе.
Ночная шина
Люди обычно спят с расслабленными ногами. В этом положении пятка расслабляется, что подтягивает подошвенную фасцию. Это может привести к напряжению икроножных мышц, что усиливает боль в своде стопы. Люди могут применять ночную шину, чтобы держать ногу согнутой ночью.
Лечебная физкультура (ЛФК)
ЛФК может помочь растянуть мышцы, чтобы улучшить диапазон движений и уменьшить боль. Массаж также может уменьшить как боль, так и воспаление.
Противовоспалительные средства
Кортизон является противовоспалительным препаратом. Инъекции кортизона в ткани могут уменьшить боль и воспаление. Однако лучше ограничить количество инъекций, чтобы свести к минимуму риск возникновения побочных эффектов.
Ударно-волновая терапия
Экстракорпоральная терапия ударной волны может помочь в лечении подошвенного фасциита. Данный метод лечения имеет низкий риск, но необходимы дополнительные исследования, чтобы подтвердить, является ли она эффективной.
Операция
Если ни один из этих методов лечения не помогает, врач может рекомендовать операцию. Операция по поводу подошвенного фасциита может иметь осложнения, такие как боль или повреждение нерва. Существует два основных варианта операции:
- Икроножная мышца удлиняется для увеличения амплитуды движений в голеностопном суставе, уменьшая нагрузку на подошвенную фасцию. Хирург будет использовать либо открытый метод, либо минимально инвазивную операцию, что может сократить время восстановления.
- Освобождение подошвенной фасции включает разрез в подошвенной фасции, чтобы уменьшить напряжение. Эту процедуру чаще назначают людям с хорошим диапазоном движений в голеностопном суставе.
Если боль продолжается и домашние средства не помогают, необходимо обратиться к врачу. Игнорирование подошвенного фасциита может привести к постоянной боли и возможному повреждению структур стопы. Врач расспросит о симптомах и истории болезни, а также об образе жизни, которые могли способствовать этой проблеме. Затем врач осмотрит стопу, чтобы найти признаки подошвенного фасциита. Они могут включать в себя:
- болезненность перед пяточной костью;
- боль, которая усиливается при сгибании стопы и надавливании на подошвенную фасцию;
- ограниченная амплитуда движений в голеностопном суставе.
После постановки диагноза врач может рекомендовать варианты лечения.
Статья по теме: Подошвенный фасциит — лечение в домашних условиях.