Острая дыхательная недостаточность
Содержание:
Диагностика и лечение дыхательной недостаточности
Диагностика включает в себя физикальный осмотр пациента, при этом особое внимание обращается на цианоз кожных покровов. Во время осмотра больного врач также выполняет подсчет частоты дыхательных движений и оценку работы вспомогательных групп мышц во время дыхания
Кроме того, пациентам проводят различные инструментальные обследования и диагностические тесты. Обязательно исследуется газовый состав крови, поскольку результаты анализа позволяют определить уровень насыщения углекислым газом и кислородом, а также кислотно-щелочное состояние артериальной крови. Больным может назначаться спирометрия, эта методика помогает определить емкость легких, объем выдоха и другие показатели. С помощью рентгенографии выявляют поражения органов дыхательных путей.
Терапия дыхательной недостаточности направлена на устранение первопричины развития патологии и восстановление нормальной оксигенации крови, а также поддержание оптимальной для функционирования вентиляции легких.
Если у пациента наблюдаются выраженные симптомы гипоксии, то в срочном порядке проводят оксигенотерапию. Носовой катетер или маска применяется, когда больной дышит самостоятельно, при коматозном же состоянии выполняют интубацию, а также искусственную вентиляцию легких.
Медикаментозное лечение проводится одновременно с оксигенотеропией. Пациентам с дыхательной недостаточностью могут назначаться бронхолитики, антибиотики и муколитики. Больным также показаны ингаляции, ЛФК и массаж грудной клетки.
Для диагностики и лечения дыхательной недостаточности обращайтесь в медицинские центры «Президент-Мед» на Коломенской и ВДНХ, а также в городе Видное
Респираторный дистресс-синдром взрослых
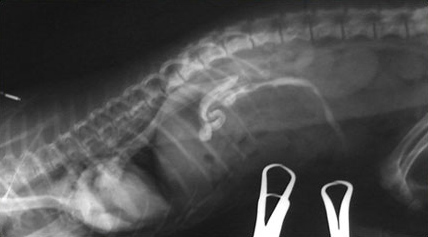
Это состояние известно также как постперфузионный легочный синдром или синдром шокового легкого. Возникает он при различных острых повреждениях легких, проявляется нарушениями внешнего дыхания, некардиогенным отеком легких, гипоксией. На рентгенограмме видна 2-сторонняя легочная инфильтрация.
Причиной могут быть:
- сепсис
- вирусные или бактериальные пневмонии
- травма грудной клетки
- аспирация содержимого желудка
- ожог
- глубокий или длительный шок
- утопление
- жировая эмболия сосудов
- острый геморрагический панкреатит
- кислородная интоксикация
- отравление организма наркотическим веществом
Симптомы и диагностика
Первая симптоматика проявляется спустя 2-4 часа после воздействия на организм повреждающего фактора. Дыхание становится частым и поверхностным, наблюдается одышка и гипоксемия. Полная клиническая картина видна на протяжении 1-2 суток после действия фактора. На коже могут появиться пятна, вероятен и цианоз. При ингаляции кислорода данные симптомы исчезают не во всех случаях. Сбор анамнеза предполагает выявление состояния или болезни, которые спровоцировали респираторный дистресс-синдром:
- лекарственные средства
- перенесенная операция или травма
- сепсис с первичным очагом любой локализации
- гемотрансфузии
- панкреатит
- повышение активности печеночных ферментов или уровня креатинина в крови
- аспирация желудочного содержимого
Аускультативные диагностические методы обнаруживают в части случаев сухие, а в части — влажные хрипы. Иногда аускультативная картина не выявляет отклонений. Что касается лабораторных методов исследования, нужно определить уровень электролитов в плазме крови, провести общий анализ крови, определить уровни мочевины, азота и креатинина в сыворотке крови. Предположительный диагноз во время проведения данных исследований можно поставить, проведя срочный анализ газового состава артериальной крови и рентгенографию грудной клетки. В начале фиксируют острый дыхательный алкалоз.
Фазы течения респираторного дистресс-синдрома взрослых:
- острое повреждение (нет объективных изменений)
- латентная (гипоксемия, тахипноэ, )
- острая легочная недостаточность (рассеянные влажные мелкопузырчатые или сухие хрипы)
- внутрилегочное шунтирование (гипоксемию не удается устранить ингаляциями кислорода, проявляется респираторный и метаболический ацидоз, вероятна гипоксемическая кома)
Лечение
Необходима безотлагательная госпитализация, потому что данное состояние относится к неотложным. Независимо от причины, лечение всегда одно. До госпитализации, если есть дыхательная недостаточность, обеспечивают дыхание человека кислородом. Даже в тех случаях, когда медики сомневаются в диагнозе, применяют газовые смеси с высоким содержанием кислорода и регулярно определяют определять газовый состав артериальной крови, чтобы понять, адекватно данное лечение или нет.
При частоте 30 дыхательных движений в минуту необходима неотложная интубация для продолжения оксигенотерапии и проведения ИВЛ с положительным давлением в дыхательных путях на выходе. В частых случаях вместе с респираторным дистресс-синдромом развивается и гиповолемия. Внутривенно вводят жидкость, чтобы нормализовать выделение мочи, восстановить перфузию периферических органов и нормализовать артериальное давление
Важно проводить мониторинг объема циркулирующей крови
Если врач по анамнезу подозревает сепсис как причину респираторного дистресс-синдрома, не стоит дожидаться результатов бакпосева. Начинают лечение антибиотиками, подобранными эмпирически. Также проводится дренирование и санация закрытых очагов инфекции.
Прогноз и осложнения
При тяжелом респираторном дистресс-синдроме выживаемость составляет, согласно медстатистике, 50%. Нужно учитывать, что при синдроме проявляются такие осложнения как вторичная бактериальная суперинфекция легких и недостаточность многих органов и систем. Часто нарушается функционирование почек.
1.Общие сведения
Любые определения дыхательной недостаточности, будь то острая или хроническая, в конечном счете сводятся к газовому составу крови. Как показано ниже, это вполне логичная и правомерная трактовка.
С биомедицинской точки зрения, процесс дыхания разделяется на дыхание внешнее и дыхание тканевое (клеточное). Безусловный рефлекс внешнего дыхания представляет собой всем известные ритмичные сокращения дыхательной мускулатуры и, соответственно, изменения объема грудной клетки, чем в норме обеспечивается бесперебойная вентиляция легких. Необходимым условием выступает свободная проходимость воздухоносных путей (носо- и ротоглотка, гортань, трахея, бронхи, бронхиолы), по которым пригодная для дыхания человека газовая смесь (воздух) нагнетается к газообменным структурам и тканям легких.
Микроскопические пузырьки, – альвеолы, – образуют стенки т.н. альвеолярных мешочков, срощенных с конечными, самыми мелкими ответвлениями бронхиального древа, – бронхиолами. Совокупность, «гроздь» таких альвеолярных мешочков и тончайших альвеолярных проходов носит название легочный ацинус. Подобно тому, как почечный нефрон является единичной ячейкой ультрафильтрации, ацинус выступает структурной единицей газообмена. Потребление необходимого для жизнедеятельности кислорода и выведение отработанного, «выхлопного» углекислого газа осуществляется в процессе молекулярной диффузии через стенки-мембраны альвеол.
Кислород вовлекается в окислительную реакцию и оказывается в составе стойкого соединения, – химически связывается, – гемоглобином, широко известным железосодержащим белком, который содержится в красных кровяных тельцах (эритроцитах). В связанном виде кислород с током крови поступает ко всем без исключения органам, тканям и клеткам. Процесс перфузии («проливания», пропитывания) тканей оксигенированной кровью составляет энергетическую основу существования высокоразвитой живой материи на Земле.
Недостаток кислорода (гипоксия) подразумевает, прежде всего, дефицит связанного кислорода в крови (гипоксемия) – и приводит к энергетическому голоданию клеток, тканей и органов. Такую ситуацию можно сравнить со сбойной работой электронного прибора в условиях пониженного электрического напряжения, или же с двигателем внутреннего сгорания, который резко теряет в мощности и долговечности при заправке разбавленным топливом. Аналогично, организм не в состоянии полноценно и эффективно функционировать в условиях кислородного голодания тканей.
Незначительный дефицит оксигенации (насыщенности кислородом) может довольно долго оставаться бессимптомным или малосимптомным.
Однако кислородное голодание неизбежно вызывает перегрузку и, если не устраняются причины, запускает лавинообразный каскад дисфункций, нарушений и изменений (которые со временем становятся необратимыми) на всех уровнях и во всех системах организма. Этот сложный, полисимптомный и полиорганный синдром носит название хронической дыхательной недостаточности и, как видно из сказанного, представляет угрозу для всего организма в целом. Иными словами, термин «хроническая дыхательная недостаточность» подразумевает не только и не столько нарушения внешнего дыхания (это не единственная причина), сколько длительную и, как правило, прогрессирующую несостоятельность функций клеточного, тканевого дыхания.
Диагностика болезни
Диагностика острой дыхательной недостаточности начинается со сбора анамнеза
Врачу важно узнать, какие у пациента есть сопутствующие заболевания, и что могло вызвать развитие синдрома
При внешнем осмотре доктор обращает внимание на состояние кожи, амплитуду дыхательных движений, прослушивает грудную клетку с помощью стетофонендоскопа, измеряет пульс, частоту дыхания, давление, температуру
К специфическим диагностическим мероприятиям относятся:
- спирометрия (инструментальный метод, позволяющий оценить состояние органов дыхания и их вентиляционную способность);
- рентген бронхов и легких;
- определение газового состава крови;
- бактериологический анализ мокроты для определения инфекции в органах дыхания;
- бронхоскопия;
- электрокардиограмма.
Обычно этих методов достаточно, чтобы врач определил полную картину заболевания. Дополнительные исследования назначаются для диагностики патологии, которая стала причиной синдрома.
Общая информация про болезнь
Функция дыхания заключается в поддержании газообмена: проникновение внутрь кислорода и выведение углекислого газа. Если по каким-то причинам процесс нарушается, происходит изменение состава газов в крови.
В результате нарушения снижается уровень кислорода и увеличивается количество углекислого газа, что отрицательно сказывается на работе важных органов – сердца и мозга.
При ДН состав газов в крови существенно меняется либо поддерживается значительными усилиями со стороны органов дыхания. Давление кислорода в крови становится менее 65 мм рт. ст., а давление углекислого газа возрастает до более 40 мм рт. ст. Такое состояние является угрозой для жизни и требует неотложной медицинской помощи.
Степени ОДН:
I степень (компенсации) характеризуется отсутствием нарушения газообмена. Сознание сохранено, кожа бледная, при физической нагрузке – параорбитльный и цианоз носогубного треугольника, отмечается участие вспомогательной мускулатуры в акте дыхания. ЧД учащается на 10-30% от нормы, частота пульса в норме или увеличена, PS/ЧД=3:1.
II степень (субкомпенсации). Ребенок возбужден, физическая активность ограничена, кожные покровы бледные, параорбитльный и цианоз носогубного треугольника в покое, выражена одышка и участие в дыхании вспомогательной мускулатуры. Дыхание учащается на 30-50%, частота пульса увеличена, PS/ЧД=2,5-2:1.
III степень (декомпенсации) усугубление дыхательных расстройств ведет к полной декомпенсации на фоне тканевой гипоксии, во время которой исчезают различия между видами дыхательной недостаточности. Ведущие нарушения: смешанный метаболический и дыхательный ацидоз, неврологические изменения, недостаточность сердечно – сосудистой системы. Сознание угнетено до сопорозного, вынужденное положение больного, кожные покровы ЧД увеличивается более чем на 50%, отмечается выражена тахи- или брадикардия, отношение пульса к дыханию 2-2,5:1.
IV cтепень – гипоксемическая кома. Отношение пульса к дыханию 8-9:1. Дыхание апериодическое, “рыбье”, патологические типы дыхания.
Выбор лечебно – тактических мероприятий при ОДН определяется причиной и степенью её тяжести.
Синдром острой бронхиальной обструкции – остро возникшая экспираторная одышка с признаками усиленной работы дыхания и с различной степенью обструктивной дыхательной недостаточности.
Причины развития бронхообструктивного синдрома у детей:
- бронхиальная астма;
- обструктивный бронхит;
- бронхиолит;
- инородное тело бронхов.
Реже синдром бронхиальной обструкции возникает в связи с отёком слизистой оболочки бронхов у детей с сердечной недостаточностью и перегрузкой малого круга кровообращения при токсикозе Кишша или кардите.
предыдущая статья
Витамин D и здоровье детей
следующая статья
Основные дифференциальные показатели у детей
Тяжелый приступ бронхоспазма
Приступ представляет собой состояние острой обструктивной дыхательной недостаточности. Бывает при бронхиальной астме с тяжелым или среднетяжелым течением. Также причиной может быть ингаляция газов (таких как хлор) и боевых отравляющих веществ.
Симптомы
Основным проявлением является затрудненный выдох, что называется в медицине выраженной экспираторной одышкой. Человек занимает вынужденное положение. В части случаев он сидит с упором грудью на спину стула. Выдох становится длиннее, чем обычно, его характеризуют как свистящий, натужный, кряхтящий. Не смотря на то, что выдох удлинен, частота дыхательных движений в норме.
В процессе дыхания участвует вспомогательная мускулатура. Это можно заметить по тому, что больной на вдохе поднимает плечи, на выдохе напряжен пресс. Крылья носа в частых случаях раздуты. В результате этого растет внутригрудное давление, нарушается венозный возврат из большого круга кровообращения.
На выдохе вздуваются вены на висках больного, на шее или на лбу. Типичен «теплый» цианоз. Человек не может быть в полной мере физически активным. Речь прерывается, поскольку сказать фразу только на одном выдохе он не может, начинает задыхаться. Человек может быть возбужден, испуган, типична «дыхательная паника», поскольку все больные боятся задохнуться и умереть.
Диагностика
Для врача имеет значение быстрый сбор анамнеза. Нужно опросить пациента и его родных, уточнив, были ли в прошлом такие состояния, а также о помощи и предыдущем лечении. Пальпация пульса обнаруживает выраженную тахикардию, характерен и парадоксальный пульс. При аускультации легких можно выслушать обилие сухих хрипов, а при крайне тяжелом приступе развивается аускультативный феномен «немых легких». При диагностике важны инструментальные методы исследования. Если не возникает угрожающего жизни состояния, в амбулаторных условиях рекомендуется проведение пикфлоуметрии.
Если пациент находится в стационаре, нужно начать мониторирование газового состава крови и кислотно-щелочного баланса. При соответствующей возможности проводят оценку ФВД, а чаще — пульса, частоты дыхательных движений и насыщения крови кислородом в условиях отделения интенсивной терапии.
Лечение
При неоказании или несвоевременном оказании неотложной помощи развивается «немое легкое», далее следует гипоксическая кома и летальный исход. Прежде всего, нужно обеспечить больному вдыхание свежего воздуха:
- расстегните воротник
- расстегните ремень
- откройте форточки/окна
- исключите воздействие фактора, вызвавшего бронхоспазм
При условии, что у пациента нет «немого легкого», сохранена видимая амплитуда дыхания, нет передозировка бета2-адреномиметиками, используют ингаляции фенотерола, сальбутамола, ипратропия бромида + фенотерола. Лучше всего делать масочную ингаляцию через небулайзер каждый час или пока приступ не будет ликвидирован. Небулайзерную терапию в части случаев проводят вместе с оксигенотерапией.
Глюкокортикоиды дают пациенту внутрь. Эффективен преднизолон в дозе 50 мг. Также можно ввести данный препарат внутривенно в дозе 120-150 мг. Если не удалось купировать приступ, следует безотлагательно отвезти пациента в больницу или отделение интенсивной терапии. Далее назначаются глюкокортикоиды внутрь каждые два часа, в сутки доза должна составить 30- 60 мг в пересчете на преднизолон.
Если ранее человек не принимал пролонгированные препараты теофиллина, вводят 15-20 мл 2,4% раствора аминофиллина внутривенно капельно. При этом рекомендуется контролировать концентрацию в плазме крови препараты. При ниже описанных признаках человека отвозят в отделение интенсивной терапии и проводят там оксигенотерапию и искусственную вентиляцию легких:
- адинамия больного
- состояние угрожающее
- заторможенность
- человек не разговаривает
- спутанность сознания
- признаки «немого легкого» при аускультации
- брадикардия
- гиперкапния и тяжелая гипоксемия
В стационаре больной должен прибывать, пока приступ полностью не прекратится. После стабилизации состояния и показателей ФВД глюкокортикоиды дают человеку внутрь в дозе от 30 мг на протяжении 3 суток. Далее нужно дообследовать человека на влияние аллергических и профессиональных факторов, чтобы предотвратить повторный бронхоспазм.
2.Причины
Вернемся к определению, данному в начале статьи. Кислород ко всем структурам, тканям и клеткам организма доставляется в химически связанном виде, как соединение с железосодержащим гемоглобином, – высокомолекулярным белком красных кровяных телец (эритроцитов).
Непосредственной причиной острой гипоксии как системного кислородного голодания является либо дефицит крови как таковой, либо провал кровяного давления и замедление гемодинамики, либо нехватка связанного кислорода в крови – гипоксемия. В любом случае, сокращение или прекращение оксигенации тканей, т.е. тканевого дыхания (что может случиться даже при сохранности дыхания внешнего, если понимать под ним моторику дыхательной мускулатуры и газообменную функцию легких) так или иначе связана с кислородом крови.
Различают первичную и вторичную ОДН.
Первичная развивается вследствие сбоев, блокировки или затруднений внешнего дыхания. Наиболее частой непосредственной причиной выступает механическая обструкция или обтурация воздухоносных путей различного калибра (гортань, трахея, бронхи, мелкие конечные бронхиолы) вследствие спазма, скопления слизи или гноя, попадания инородного тела, заполнения водой, сдавления извне, стремительного отека (воспалительного, аллергического, токсического, аутоиммунного). К острой дыхательной недостаточности может привести повреждение легких при тяжелой торакальной травме, а также функциональная несостоятельность легочных газообменных тканей и структур.
Внешнее дыхание может угнетаться, кроме того, при болевых и электрошоках, тяжелых ЧМТ, нейромышечных расстройствах, при передозировках наркотиков, миорелаксантов, аналептиков (стимуляторов мозгового дыхательного центра и сосудистого тонуса).
Вторичная острая дыхательная недостаточность развивается по причинам, которые не затрагивают органы внешнего дыхания. К таким причинам относятся кроведефицитные состояния, гемодинамические нарушения и гипоксемия внелегочной этиологии (гиповолемический шок, инфаркт, тромбоэмболия в бассейне легочной артерии, различные виды анемии, сосудистый коллапс, высокогорная болезнь, гиперкапния и пр.).
Диагноз
Важную роль в диагностике Д. н. играют клин, симптомы, а также рентгенол, и инструментальное исследования, которые наряду с данными анамнеза позволяют выявить основное заболевание. При хрон. Д. н. большое значение имеют следующие исследования: спирография (минутный объем дыхания, дыхательный объем, частота дыхания, максимальная вентиляция легких, жизненная емкость легких, резервный объем вдоха и выдоха, объем форсированного выдоха за 1 сек.), пневмотахография (растяжимость легких, коэффициент сопротивления дыхательных путей, работа дыхания), нитрография (равномерность вентиляции легких), капнография (CO2 выдыхаемого и альвеолярного воздуха), миография (функция дыхательных мышц, структура дыхательного акта) и т. д. Большое значение имеет исследование газового состава и кислотно-щелочного равновесия артериальной, венозной и капиллярной крови, особенно при острой Д. н. Комплексное применение нескольких методов позволяет уточнить патогенез Д. н., выявить функциональное состояние аппарата внешнего дыхания и определить леч. тактику (см. Кислотно-щелочное равновесие, Легочная вентиляция, Пневмография, Пневмотахография, Спирография).
Дифференциальный диагноз проводят с сердечной недостаточностью, при к-рой в анамнезе и при обследовании обычно удается выявить заболевание сердца. Сердечная недостаточность начинается с тахипноэ, к-рое более четко связано с физ. нагрузкой и более стабильно, чаще сопровождается чувством сердцебиения. Для аускультативной картины Д. н. более характерны ослабление дыхания или сухие хрипы, а при сердечной недостаточности обычно появляются влажные хрипы в задних и нижних отделах легких, причем их локализация меняется в зависимости от положения больного. При сердечной недостаточности раньше возникают признаки застоя в системе малого и большого круга кровообращения (полнокровие легких, печени, отечный синдром). Состояние больных с сердечной недостаточностью улучшается при применении сердечных гликозидов и мочегонных препаратов. Однако дыхательная и сердечная недостаточность обычно осложняют одна другую, соответственно утяжеляя клиническую картину и затрудняя диагностику,,
Симптомы дыхательной недостаточности
Признаки нарушения газообмена в легких зависят от характера течения (хроническая или острая дыхательная недостаточность), вида и степени тяжести патологии.
Классическая симптоматика недомогания:
- Синюшность кожных покровов.
- Учащение пульса.
- Одышка.
- Снижение артериального давления.
- Головные боли.
- Потеря сознания.
- Бессонница ночью и сонливость днем.
- Нарушения памяти.
- Общая слабость.
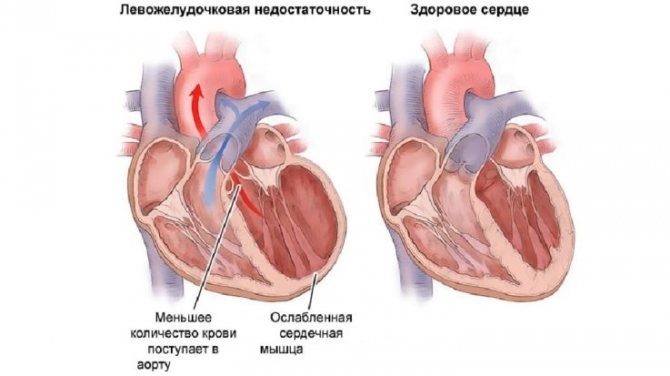
На поздних стадиях развития к дыхательной патологии может присоединиться сердечная недостаточность, в результате чего появляются отеки.
Нарушение нормального газообмена в легких очень опасно для функционирования и жизнедеятельности человека. Без правильного лечения болезни могут развиться такие осложнения, как гипертрофия правого желудочка сердца, легочная гипертензия, а также остановка дыхания вплоть до летального исхода.
4.Лечение
Магистральными направлениями являются восстановление проходимости воздухоносных путей, дыхательных движений, сердечной деятельности, сосудистого тонуса, объема и состава крови. Как правило, больного интубируют и подключают к аппарату ИВЛ (искусственной вентиляции легких), либо применяют кислородную маску, назальный катетер и т.п. Симптоматически вводят бронходилататоры, спазмолитики, анальгетики или анестетики, стимуляторы дыхания, кровезамещающие и другие составы по показаниям.
Принимаются меры по дренированию, устранению инородных тел и скопившихся субстанций, дезинтоксикации, десенсибилизации и т.д.
Прогноз всегда серьезный, – слишком многое зависит от причин, вызвавших ОДН, от сопутствующих обстоятельств и осложнений, от индивидуальных факторов, но главное, – от своевременности и адекватности оказания доврачебной и медицинской помощи.
Причины патологии
Причины острой дыхательной недостаточности разнятся в зависимости от вызывающих заболевание механизмов:
- Центрогенный. Угнетение деятельности центра дыхания связано с отравлениями, электротравмой, инсультом, опухолью или отеком мозга.
- Нервно-мышечный. Если нарушается передача импульсов от нервов к мышцам, может возникнуть паралич дыхательных путей. Причиной такого состояния становятся инфекционные патологии, например, ботулизм, избыточное потребление мышечных релаксантов.
- Торако-диафрагмальный. Ограничивается подвижность органов в зоне грудной клетки. Синдром развивается на фоне пневмоторакса, травмы, при переломе ребер или нарушенной осанке.
- Бронхо-легочный. Нарушается проходимость путей. Причиной может стать попадание инородного тела в органы дыхания, астма, бронхит, ларингоспазм и т.д.

Группа риска
В группу риска пациентов, у которых велика вероятность развития синдрома, относятся больные со следующими патологиями:
- сердечная недостаточность;
- астма;
- частые респираторные заболевания, бронхиты, подверженность пневмонии;
- хронические болезни печени;
- операции, перенесенные на сердце или органах дыхания;
- выраженный сколиоз;
- пациенты, перенесшие инсульт, травмы.
Риск ДН также велик при ожирении, частом курении.
Современные принципы интенсивной терапии
Терапия постреанимационного периода
осуществляется по следующим принципам: экстракраниальные и интракраниальные
мероприятия.
Экстракраниальные мероприятия:
1. Так как уровень мозгового
кровотока становится зависимым от уровня среднего артериального давления, в
первые 15–30 минут после успешной реанимации рекомендуется обеспечить
гипертензию (САД
2. Поддержание нормального уровня
РаО2и РаСО2.
3. Поддержание нормотермии тела.
Риск плохого неврологического исхода повышается на каждый градус > 37 °С.
4. Поддержание нормогликемии
(4,4–6,1 ммоль/л). Гипергликемия ассоциируется с плохим неврологическим
исходом.
5. Поддержание уровня гематокрита в
пределах 30–35%. Проведение мягкой гемодилюции, обеспечивающей снижение
вязкости крови, которая значительно повышается в микроциркуляторном русле
вследствие ишемии.
6. Контроль судорожной активности
введением бензодиазепинов.