Релаксант
Содержание:
Диагностика
Так как симптоматика остеохондроза слабо выражены и часто пересекается с другими патологиями, первичный осмотр лучше провести у терапевта или другого специалиста – невролога, ортопеда. Он расспросит вас о болевых и прочих симптомах, проверит подвижность шеи, состояние кожи, равновесие, рефлексы.
Если поставлен первичный диагноз «шейный остеохондроз«, врач дальше направит вас на дополнительные исследования. Самым эффективным из них является МРТ, потом – компьютерная томография. Рентгеновские исследования по сравнению с первыми двумя гораздо менее эффективны, особенно при запущенной болезни. Состояние мягких тканей проверяется с помощью УЗИ. Если у врача есть подозрение на повреждение кровеносных сосудов, вас могут направить на дуплексное сканирование сосудов.
Так как некоторые симптомы пересекаются с признаками стенокардии и ишемической болезни сердца, может понадобиться консультация кардиолога, который направит вас на ЭКГ и эхокардиографию.
Нестероидные противовоспалительные препараты
Выбор препарата
НПВС эффективны у пациентов с болями в нижней части спины, однако, улучшение общего состояния пациента, связанное с их использованием, незначительно. В качестве препаратов первой линии рекомендуется назначение парацетамола (ацетаминофена) или НПВС*. Первый, незначительно уступая НПВС по эффективности, более дёшев и безопасен в большинстве групп пациентов (не оказывает влияния на свёртываемость крови, регуляцию артериального давления).При острой боли в спине пациентам без повышенного риска нежелательных явлений, НПВС назначаются сроком до 4-х недель. Различий эффективности отдельных препаратов НПВС в рандомизированных клинических исследованиях не показано.
Наиболее приемлемыми препаратами являются ибупрофен (200-400-600мг до 4-х раз в день), и напроксен (200-500мг х 2 раза в день), оба средства хорошо изучены и достаточно безопасны при кратковременном приёме. В нашей стране, в связи с агрессивной рекламой, распространено назначение селективных ингибиторов ЦОГ-2 — оксикамов (мелоксикам, лорноксикам), сульфонанилидов (нимесулид). Наличие на рынке большого количестве дженериков делает эти препараты доступными.
Целесообразно использование препаратов в минимальных дозах, вызывающих достаточное, с точки зрения пациента обезболивающее действие. В рекомендации по приёму препарата каждому отдельному пациенту указывать допустимый диапазон дозировок и максимальную длительность приёма
Для формирования реальных ожиданий важно информировать пациента, что чаще всего приём препаратов уменьшает боль, но не устраняет болевые ощущения полностью. В большинстве случаев, у пациентов без сопутствующих аффективных нарушений, переносимость болей в спине удовлетворительная, степень выраженности болевого синдрома умеренная
Вопросы безопасности
Частое использование НПВС, и длительные курсы приёма препаратов придают большое значение безопасности для пациента. При кратковременном приёме актуальны риски повреждения желудочно-кишечного тракта, нежелательных явлений со стороны сердечно-сосудистой системы, системы крови и аллергические реакции:
Нежелательные явления со стороны желудочно-кишечного тракта
Повреждение желудочно-кишечного тракта является наиболее частым осложнением приёма НПВС. Было показано, что на 1 доллар, потраченный на лечение НПВС, от 0.66 до 1.25 долларов приходится потратить на лечение осложнений со стороны желудочно-кишечного тракта*
Приём препаратов уменьшает защитные свойства слизистой оболочки желудка. Механизм ульцерогенного эффекта НПВС обусловлен двумя независимыми механизмами:
- местным повреждением слизистой оболочки желудка;
- системным истощением цитопротективных простогландинов. НПВС, как слабые кислоты, присутствуют в кислой среде желудочного сока в виде липофильных нейтральных молекул. Они медленно проникают в клетки эпителия желудка и накапливаются в нейтральной среде цитоплазмы. Действие препаратов способствует дезорганизации желудочного сурфактанта, нарушает состав фосфолипидов, гликолипидов и гликопротеинов эпителиальных клеток, разобщает окислительное фосфорилирование, вызывая энергетический дефицит в клетках эпителия.
В руководстве по профилактике язвенных осложнений при использовании НПВС Американской Коллегии гастроэнтерологов (Lanza FL, Chan FK, Quigley EM, Practice Parameters Committee of the American College of Gastroenterology. Guidelines for prevention of NSAID-related ulcer complications. Am J Gastroenterol. 2009;104(3):728.) предложена следующая модель оценки риска:
Профилактика заболевания
Меры профилактики направлены на разгрузку и укрепление шейного отдела позвоночника:
- Чередование труда и отдыха.
- Выбор оптимального положения для шеи во время работы.
- Периодический самомассаж мышц шеи.
- Бережное отношение к позвоночнику.
- Ношение обуви на невысоком каблуке.
- Регулярные занятия тем видом спорта, который приносит радость и приятное расслабление.
Шейный отдел позвоночника является очень хрупким местом, поскольку он подвергается большой нагрузке во время выполнения работы. Именно по этой причине необходимо относиться к нему бережно.
Список литературы:
- https://prooporu.com/bolezni-sustavov/spondilez/shejnogo-otdela.html
- https://revmatolog.net/bolezni/spondiloartroz-shejnogo-otdela-pozvonochnika-lechenie
Причины развития
Развитие спондилеза у человека – многофакторный процесс. Выделяют следующие причины появления дегенеративных изменений в позвонках
- естественные возрастные изменения в суставных тканях;
- генетическая предрасположенность к заболеваниям шеи.
- курение и злоупотребление алкоголем;
- длительное сидение за компьютером, неестественные положения головы и шеи в случае выполнения каких-либо работ, перенапряжение;
- хлыстовые травмы шеи и позвоночника;
- частые переохлаждения.
Помимо этого во многом влияет положение шеи во время сна. Неправильно подобранная кровать и подушки могут вызывать различные патологии шейного отдела.
Хлыстовые травмы шейного отдела являются наиболее опасными. Они могут привести не только к спондилезу, но и параличу в данной области.
Как лечить шейный остеохондроз
Мы настоятельно не советуем прибегать к самолечению, в первую очередь из-за того, что симптомы остеохондроза могут означать совсем другое заболевание: мало того, что выбранные вами препараты не помогут в лечении, они еще могут и повредить. Даже при болевых обострениях не спешите в аптеку за обезболивающим – лучше запишитесь на прием к врачу, а еще лучше – сделайте это заранее, при первых симптомах.
Снятие острой боли
Остеохондроз, особенно на поздних стадиях, сопровождается сильной болью, поэтому первая задача лечащего врача – облегчить ваши страдания. Он назначит вам обезболивающие средства, противовоспалительные препараты, витамины, хондропротекторы для восстановления хрящевых тканей, лекарства для улучшения кровообращения и снижения спазма мышц.
В этой статье мы намеренно не приводим названия конкретных препаратов – их выбор лучше предоставить врачам, которые учтут все возможные последствия и оценят противопоказания.
Лечебная гимнастика при шейном остеохондрозе
Самый простой и доступный, в том числе дома, способ – лечебная гимнастика. При этом она еще и достаточно эффективна, так как укрепляет мышцы шеи, восстанавливает кровообращение в поврежденных участках, компенсируют недостаток движения в обычной жизни. Лечебную физкультуру можно дополнить плаванием, аквагимнастикой.
Существует много методик, в том числе с использованием тренажеров: большинство из них не требуют специального оборудования или каких-то особых условий, но мы советуем вам обратиться в кабинет ЛФК, где вам подберут наиболее эффективные комплексы упражнений и проведут занятия под руководством опытного специалиста.
Подробнее…
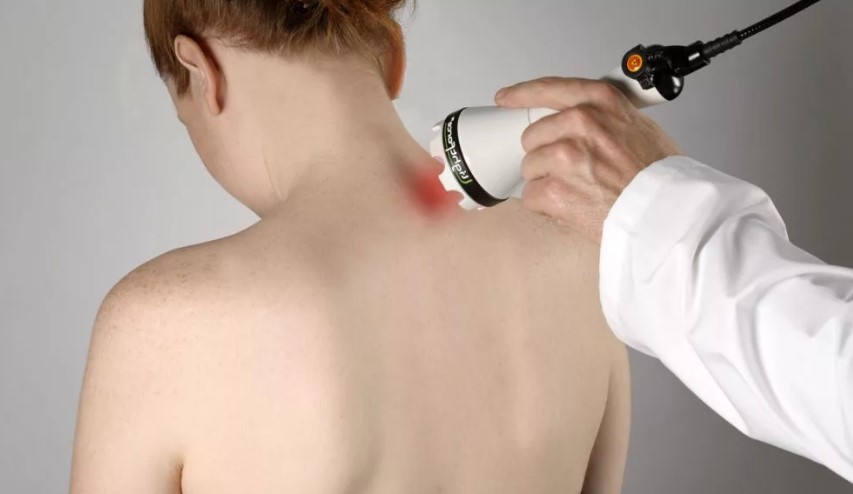
Физиотерапия
Правильное и постоянное применение физиотерапевтических методов способствует улучшению кровообращения в поврежденных участках, снижению воспаления и болевых ощущений, замедляет процесс окостенения.
При остеохондрозе шейного отдела используют электрофорез, магнитотерапию, лазеротерапию, ударно-волновую терапию, лечебные ванны и душ, грязелечение и другие методы.
Массаж шеи при остеохондрозе шейного отдела позвоночника
При остеохондрозе массаж может быть очень эффективен: он улучшает кровообращение, уменьшает вероятность спазмов за счет снижения тонуса мышц, облегчает болевые симптомы и улучшает общее самочувствие больного.
Но массаж и мануальную терапию надо применять крайне осторожно, так как неумелое и грубое воздействие на больные участки тела может лишь навредить. Мы настоятельно советуем сначала проконсультироваться с врачом
Хирургическое лечение
В особо запущенных случаях не исключено даже хирургическое вмешательство: сужение просвета позвоночного столба, образование грыжи межпозвонковых дисков, при спондилолистезе.
Решение о необходимости и способе хирургического вмешательства принимает хирург, он же определяет подготовительные операции, длительность послеоперационного периода и реабилитации.
Причины и факторы риска
Как ни странно, возможность развития остеохондроза у человека обусловлена одним из его эволюционных преимуществ – прямохождении: позвонки давят друг на друга, а с возрастом соединительная ткань деградирует. Как следствие, у пожилых это почти неизбежный процесс. Но есть и множество факторов, способствующие более раннему и интенсивному развитию шейного остеохондроза:
- В первую очередь – это сидячий и малоподвижный образ жизни, часто наблюдающийся в современной жизни (офисные работники, водители и прочие «сидячие» специальности, телевизор, долгие часы за компьютером), отсутствие физических нагрузок
- Напряженные, неестественные позы в процессе работы: например, за компьютером человек часто наклоняется вперед, принимая напряженную позу
- Противоположная причина – слишком высокие, непривычные для данного человек нагрузки; но в зоне риска – даже тренированные спортсмены, например, штангисты;
- Любые причины, нарушающие естественную осанку человека: неудобная обувь, особенно на высоком каблуке, неудачная поза при сне, плоскостопие, ревматизм, сколиоз;
- Излишний вес, что часто вызвано неправильным питанием
- Частые стрессы, сильное нервное напряжение, постоянное переутомление
- Локальное переохлаждение
Читать еще…
Виды бруксизма
Существует две основные разновидности бруксизма, и они тоже влияют на способ лечения.
- Дневной. Этот тип встречается очень редко, поскольку во время бодрствования люди все-таки контролируют движения мышц и челюстей. Однако при постоянном сильном стрессе люди иногда совершают непроизвольные действия — грызут ручки, прикусывают губы, сгрызают свои ногти. В итоге в моменты невероятно сильного напряжения они начинают непроизвольно стискивать зубы. Кажется, что это легко прекратить, но на самом деле человек часто не может остановиться и прекратить это делать.
- Ночной. Чаще всего встречается именно эта разновидность. За ночь у человека обычно происходит несколько приступов скрежета, и зачастую они настолько громкие, что люди вокруг просыпаются. При этом сам человек часто ничего не слышит, и если никто ему не расскажет, он может даже не знать о своем бруксизме.
И если при дневном бруксизме для лечения часто достаточно снятия стресса, но при ночном часто требуется более сложное и комплексное лечение, так как его трудно диагностировать и невозможно контролировать.
Что такое мышечный спазм, его виды и причины
Мышечные спазмы – это непроизвольные сокращения мышечной ткани. В отличие от естественных сокращений (например, в процессе переваривания пищи, при занятиях спортом, глотании воды), спазмы возникают без какой-либо внешней или внутренней причины, в отсутствие желания человека и непредсказуемо.
Как правило, мышечные спазмы в области головы затрагивают область висков, лба, затылка. Непроизвольные сокращения жевательных мышц могут возникнуть вследствие употребления стимулирующих веществ (кофеина, таурина, наркотических средств) или по внутренним физиологическим причинам. Во втором случае речь идет о:
- тризме – спазме, провоцирующем плотное сжатие челюстей;
- бруксизме – непроизвольных мышечных сокращениях, возникающих преимущественно во время сна, в ночное время, и сопровождающихся скрежетом верхнего ряда зубов и нижний.
Спазмы мышц в области шейного отдела позвоночника могут быть как односторонними, так и двусторонними. Часто они связаны с защемлением нервов или патологиями позвоночника (например, грыжей).
Преимущества
Виды спазмов мышц головы:
- эпизодические непроизвольные сокращения мышц: головная, шейная мышечная боль длится не более 14 дней за период 1 месяца;
- хронические спазмы: от 15 дней в месяц и более.
Обычно причинами спазмов мышц головы, челюстей, шеи являются:
- нарушение обмена веществ;
- недостаточная физическая активность;
- заболевания опорно-двигательного аппарата;
- сосудистые патологии;
- дефициты витаминов, микроэлементов;
- стресс: физиологическое, психологическое, эмоциональное перенапряжение;
- переохлаждение;
- повышенная температура тела;
- ожирение;
- генетическая предрасположенность;
- травмы;
- ущемление нервных волокон.
Симптомы и признаки шейного спондилеза
Спондилез является сложным и медленно развивающимся заболеваниям. Признаки патологии появляются постепенно, когда остеофиты занимают все большее пространство. Основные симптомы:
- головная боль, боль в шейном отделе, затылке;
- онемение мышц шеи, слабость в плечах, руках, кистях;
- нарушение координации при движении, слабость в конечностях, вследствие сдавливания нервных структур или недостаточного кровоснабжения;
- спазмы в шее и плечах, ограниченная подвижность после сна;
- покалывание или ползание мурашек;
- тошнота, головокружения и повышение артериального давления;
- хруст при повороте головы
Про симптомы артроза пальцев рук у женщин можно узнать тут.
Как предупредить появление мышечного спазма
Если вам не свойственны боли мышечного типа, вы все равно можете поддержать здоровье нервной системы и мышц, причем не только в области головы и шеи:
- старайтесь придерживаться распорядка дня;
- организуйте рабочее место, сделайте его удобным, чтобы сидеть без перекосов в естественном положении;
- работая за компьютером, устраивайте себе разминку раз в час на пару минут;
- гуляйте на свежем воздухе;
- тщательно проветривайте помещения дома;
- не злоупотребляйте курением, алкоголем;
- занимайтесь спортом хотя бы 1-2 раза в неделю;
- пейте достаточное количество чистой воды;
- поддерживайте ресурсность организма с помощью витаминов и минералов, назначенных вашим эндокринологом;
- регулярно проходите комплексные чек-апы организма, чтобы не допустить развития заболеваний.
В профилактике появления мышечных спазмов положительную роль играет плавание, йога, массаж. Контрастный душ приводит сосуды в тонус и нормализует кровообращение – это тоже очень важный момент для профилактики. Для сна подберите удобную ортопедическую подушку.
Если вас беспокоят мышечные спазмы, провоцирующие боль, не игнорируйте их. Здоровье можно восстановить и поддержать!
Грамотный подбор препарата
Некоторые виды хондропротекторов, применяемых при артрозе
Прежде чем определиться, какие хондропротекторы лучше для лечения гонартроза, нужно знать базовый состав реальных препаратов, предлагаемых аптеками:
- Препараты на основе хондроитина – Структум, Хондролон, Мукосат, Хондроксид.
- Препараты, изготовленные на глюкозамине – Артрон Флекс, Эльбона, Дона.
- Препараты с содержанием гиалуроновой кислоты – Адант, Сингиал, Нолтрекс, Гиалган.
- Лекарства на основе хрящевой ткани животных – Алфлутоп, Румалон.
- Комбинированные препараты – Терафлекс, Терафлекс Адванс, Мовекс Актив, Хондроитин Комплекс, Артрон Комплекс и другие.
При подборе препаратов для лечения коленного артроза, нужно подойти к выбору дифференцированно, то есть руководствоваться тем, что отдельная стадия заболевания требует соответствующего лечения. Учитывать нужно не только медицинский эффект и компоненты препарата, но и то, каким образом действующее вещество будет доставлено в больной сустав. Эффективно обеспечит доставку лекарственного средства к очагу поражения следующая схема приема медикаментов:
- прием хондропротекторов в таблетированной форме;
- внутримышечное введение лекарств Алфлутоп, Дона, Эльбона, Мукосат;
- инъекции препаратов непосредственно в пораженный сустав, которые будут восстанавливать поврежденную хрящевую ткань изнутри. Наиболее часто применяют Нолтрекс, Гиалган, Сингиал;
- наружное нанесение хондропротекторов, в виде мазей – Хондроитина, Хондроксина.
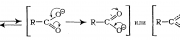
Действующие вещества
Основной компонент лекарства — толперизон. Структура вещества обладает повышенным сродством с нервными структурами и тканями человеческого организма. Воздействие активного компонента положительно влияет на периферическое кровообращение. Частично, замедляется работа спинномозгового центра, ответственного за рефлекторное восприятие.
Основные функции толперизона:
- блокировка и замедление некоторых рефлекторных механизмов;
- уменьшение спастичности скелетной мускулатуры, отдельных групп мышц;
- устранение дискомфорта, выражено снижение чувствительности, включая показатели болевого порога.
Мидокалм-Рихтер не влияет на систему кроветворения и почечную фильтрацию. Активных и опосредованных изменений не наблюдалось.
Политика конфиденциальности
Общество с Ограниченной Ответственностью «Аспект здоровья» уважает Ваше право и соблюдает конфиденциальность при заполнении, передачи и хранении ваших конфиденциальных сведений. Размещение заявки на сайте azklinika.ru означает ваше согласие на обработку данных и дальнейшей передачи ваших контактных данных компании ООО «Аспект здоровья».
Под персональными данными подразумевается информация, относящаяся к субъекту персональных данных, в частности, имя, контактные реквизиты (телефон, адрес электронной почты) и иные данные, относимые Федеральным законом от 27 июля 2006 года № 152-ФЗ «О персональных данных» (далее — «Закон») к категории персональных данных. Целью обработки персональных данных является оказание сайтом azklinika.ru информационно-справочных услуг, а также информирование об оказываемых услугах компании ООО «Аспект здоровья».
Отзыв согласия или запрос на прекращение обработки персональных данных можно отправить в электронном виде по адресу: az2007@yandex.ru
Фармакологические свойства
Габапентин по своей химической структуре практически не отличается от гамма-аминомасляной кислоты, которая является тормозным нейромедиатором ЦНС. Симптоматический антиконвульсант препятствует развитию эпилептических приступов и купирует нейропатические боли, которые возникают по причине патологического возбуждения центральной нервной системы или нейронов.
Нейронтин не влияет на радиолигандное связывание ГАМК с рецепторами, а также не метаболизируется в непротеиногенной кислоте и не ингибирует захват тормозного нейромедиатора. В концентрациях до 100-110 мкМ действующие компоненты не проявляют сродства к глутаматным, каинантным, бензодиазепиновым, глициновым, холинергическим и другим специфическим рецепторам.
Согласно данным исследований in vitro, Габапентин связывается с рецепторами гиппокампа и неокортекса. Нейронтин в данном случае выступает в качестве субъединицы вольтажактивированного дополнительного кальциевого канала. В терапевтических концентрациях предупреждает развитие нейропатической боли, вызванной периферическим воспалением нервных тканей.
Антиэпилептическая активность медпрепарата была установлена в ходе плацебо-контролируемых исследований, которые проводились среди взрослых и детей от 3 лет. Подтверждение противосудорожного действия нейронтина было получено в трех этапах клинических исследований, в которых участвовало более 700 пациентов.
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
- медикаментозное воздействие;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- хирургическое лечение.
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
- нестероидные противовоспалительные препараты (мелоксикам, диклофенак, нимесулид и т.п.): направлены на снятие болевого синдрома и воспаления; применяются в виде таблеток, инъекций, мазей, пластырей;
- стероидные препараты (гидрокортизон, дексаметазон): также используются для снятия воспаления при неэффективности НПВС;
- миорелаксанты (мидокалм): препараты, устраняющие рефлекторные мышечные спазмы, за счет чего уменьшается боль и улучшается кровообращение;
- витамины группы B в виде инъекционных или таблетированных препаратов (мильгамма, нейромультивит): способствуют улучшению проведения нервных импульсов;
- седативные препараты при выраженном болевом синдроме для улучшения сна и уменьшения эмоциональной составляющей боли;
- противоотечные средства при защемлении нервного корешка;
- хондропротекторы: препараты, способствующие восстановлению хрящевой ткани.
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
- физиотерапия:
- лазерная терапия;
- магнитотерапия;
- УВЧ-терапия;
- фонофорез и электрофорез;
- массаж;
- лечебная физкультура;
- иглорефлексотерапия;
- мануальная терапия;
- подводное вытяжение.
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
- улучшает кровоснабжение пораженной области, обмен веществ и процессы регенерации;
- усиливает действие препаратов;
- способствует укреплению мышечного каркаса и стабилизации позвоночного столба;
- снижает нагрузку на позвоночные диски;
- устраняет мышечные спазмы и блоки.
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
- хирургическое удаление грыжи диска (микродискэктомия, эндоскопическая или трансфасеточная операция);
- ламинэктомия: удаление остистых отростков или дужки позвонка, за счет чего снижается нагрузка на корешок спинного мозга;
- нуклеопластика: устранение грыжи путем удаления части ядра межпозвонкового диска.
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента.
Какие бывают хондропротекторы для лечения остеоартроза?
Хондропротективные препараты выпускают в многочисленных лекарственных формах:
Для наружного применения. Гели, мази и кремы с коллагеном, глюкозамином и хондроитином имеют сравнительно невысокую эффективность, поскольку естественный барьер кожи преодолевает порядка 5% действующих веществ. Их лучше использовать для поддержания суставов, практически незащищенных мягкими тканями — коленных, локтевых, плечевых, голеностопных, межпозвоночных суставов шеи. Лучше всего применять наружные хондропротекторы в лечении остеоартроза на ранних стадиях или в качестве вспомогательного лечения.
Для перорального приема. Таблетки, капсулы и саше (порошки) усваиваются организмом человека на 90%. Простота их приема и высокая биодоступность делают их наиболее популярной разновидностью хондропротекторов при артрозе.
Для инъекционного введения. Инъекционные препараты выпускаются для внутримышечного и внутрисуставного введения. Их биодоступность максимальна и достигает 98%
Обратите внимание, что внутрисуставные инъекции может ставить только врач или квалифицированный медработник — при неудачном уколе можно повредить сустав. Для внутрисуставной инъекции при лечении остеоартроза хондропротекторы включают в коктейли с анальгезирующими, витаминными и противовоспалительными средствами, чтобы обезболить укол и максимально “подпитать” хрящ
Как правило, введение препарата в сустав требуется в случаях, когда нужно быстро унять боль — эффект наступает быстрее, чем у пероральных средств.
Существует несколько поколений хондропротекторов для суставов при артрозе. Но чаще всего их различают на основании состава:
- Препараты хондроитинсульфата. Монопрепараты применяются в тех случаях, если у пациента существует индивидуальная непереносимость глюкозамина.
- Препараты глюкозамина сульфата. Также монопрепарат — для тех, кому противопоказан хондроитин.
- Комбинированные хондропротекторы для лечения остеоартроза (обычно — глюкозамин + хондроитин). Считаются наиболее эффективными, поскольку поставляют организму сразу несколько видов полимерных гликозаминогликанов. Некоторые средства — например, артракам — могут дополнительно включать антиоксиданты (аскорбиновую кислоту) для защиты хондроцитов от распада и продления их жизненного цикла, а также профилактики воспаления. Этот тип хондропротекторов при артрозе лучше всего устраняет боль и налаживает метаболические процессы внутри сустава.
При выборе хондропротектора для лечения остеоартроза стоит обращать внимание также на:
Источник хондропротекторных компонентов. Чаще всего, они содержатся в вытяжке из телячьих и говяжьих костей, различных морепродуктов. Если Вы страдаете от аллергии на рыбный белок, лучше выбрать хондропротекторы “наземного” происхождения.
Наличие в составе мукополисахаридов. Эти углеводные компоненты входят в состав синовиальной жидкости и особенно рекомендованы пациентам, у которых она вырабатывается в недостаточных количествах. Однако такие хондропротекторы при артрозе нельзя принимать диабетикам, больным с печеночной и почечной недостаточностью, язвенными и другими болезнями пищеварительной системы.
Нестероидные противовоспалительные компоненты (например, в составе препарата терафлекс)
Такие средства хорошо снимают отеки и болевые ощущения, но с большой осторожностью применяются, если в анамнезе пациента есть гастропатии (гастрит, гастродуоденит, язвенная болезнь и другие). Препараты оказывают отрицательное воздействие на слизистые ЖКТ, поэтому как принимать хондропротекторы при артрозе (целесообразность, дозировка и срок их приема) решает врач индивидуально в каждом случае.
Выводы
- Шейный спондилёз — распространенное возрастное заболевание позвоночного столба.
- Болезнь характеризуется появлением наростов – остеофитов на поверхности позвонков, что ведет к пережиманию нервных корешков и уменьшению циркуляции крови.
- При лечении шейного спондилёза используются консервативные, медикаментозные и хирургические методы терапии, наибольший эффект от которых проявляется при комплексном использовании. Главные цели лечения – уменьшение боли и воспаления с сохранением позвонка.
- Профилактика заболевания, в т.ч. здоровой образ жизни и занятия спортом, позволяют снизить риск развития болезни.
Также рекомендуем прочитать про симптомы и лечение остеоартроза кистей рук в данном материале.
Существует несколько заболеваний, затрудняющих движения шеи, вызывающих головокружения и головные боли. Они существенно ограничивают жизнь и поэтому требуют контроля и адекватного лечения. Одной из таких болезней является спондилоартроз позвоночника в шейном отделе
Важность дифференцировки диагнозов состоит в том, что каждый из них требует своего терапевтического подхода
Спондилоартроз шейного отдела позвоночника доставляет массу неудобств больному