Что такое метроррагия и как ее лечить?
Содержание:
1.Общие сведения
Гиперполименорея – термин сложносоставной, он включает сразу две приставки: «гипер» (сверх) и «поли» (много), что может показаться тавтологией. На самом деле это оправданно, поскольку аномально обильные менструации (меноррагия, гиперменструальный синдром), зачастую оказываются также аномально продолжительными.
Достоверных эпидемиологических сведений нет. Принято считать, что на долю гиперполименореи приходится примерно пятая часть всех регистрируемых дисменорей (нарушений менструального цикла) подросткового возраста, однако в других возрастных категориях частота встречаемости характеризуется слишком большим разбросом в зависимости от состава выборки. В чисто эмпирических оценках практикующих гинекологов данное явление представляется достаточно частым.
Диагностика меноррагии
Меноррагия диагностируется опытным гинекологом после осмотра, сбора анамнеза и проведенного дополнительного обследования.
К субъективным методам диагностики меноррагии относится беседа с пациенткой. По ходу разговора выясняется:
- Анамнез жизни (условия и место проживания, активный или пассивный образ жизни, характер питания и.т.д.);
- Анамнез болезни (когда началось, как долго длится, как часто повторяется, было ли подобное у кого-то по материнской линии и.т.д.);
- Наличие в сосудах тромбов;
- Присутствие или отсутствие беременность;
- Есть ли избыточный вес;
- Наличие болей в области таза;
- Половая активность женщины;
- Использование различных методов контрацепции;
- Рост волос по мужскому типу. Слишком обильное оволосение и рост волос в нетипичных местах, что указывает на доминирование андрогенных гормонов;
- Чрезмерное появление синяков без причины;
- Прием препаратов, способных усилить естественное ежемесячное кровотечение (стероидные гормоны, химиотерапевтические лекарства, антикоагулянты).
На вопросы доктора необходимо отвечать честно и открыто, это облегчит постановку диагноза меноррагия и выбор схемы лечения.
К объективным методам обследования относят:
- УЗИ органов малого таза ‒ процедура, назначаемая женщинам всех возрастов, для визуализации органов половой системы. Может проводиться трансабдоминально (через живот) у девушек, не живущих половой жизнью, и траснвагинально.
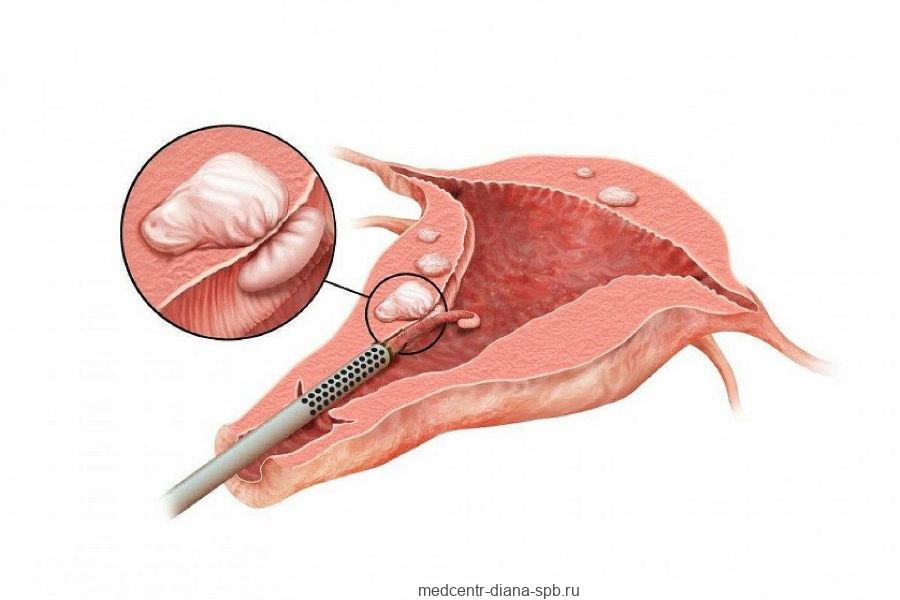
- Гистероскопию. Малоинвазивное обследование полости матки эндоскопическим способом с помощью гистероскопа. По необходимости сразу проводятся диагностические или оперативные манипуляции.
- Кольпоскопию. Диагностический осмотр входа во влагалище, шейки матки и влагалищных стенок с помощь. аппарата кольпоскопа. Это неинвазивный метод, проводится с помощью бинокуляра и осветительного прибора.
Кроме инструментальных исследований проводится лабораторная диагностика меноррагии:
- Общий и биохимический анализ крови. Проводится тест на толерантность к глюкозе при ИМТ(индекс массы тела) больше 25.
- Анализ крови на выявление концентрации половых гормонов. Сдается анализ строго в определенные дни, направление и дату сдачи анализа пациентка определяет на приеме у доктора.
- Сдается коагулограмма ‒ расширенный анализ крови с более детальными показателями.
- Мазок на флору влагалища.
- Исследование выделений бактериологического характера с одновременной антибиотикограммой.
- Прицельная биопсия подозрительных участков, выявленных при инструментальном обследовании.
- ПЦР-диагностика для определения наличия заболеваний, передающихся половым путем.

Постменопаузальные кровотечения
Постменопаузальные кровотечения — это вагинальные кровотечения, возникающие с > 12 мес после менопаузы. Любое кровотечение после менопаузы является аномальной и требует тщательного исследования его причин с целью исключения, в первую очередь, злокачественного новообразования.
Кровотечение у женщины в постменопаузе может иметь негинекологическую причину, а также развиваться вследствие заболеваний нижнего и верхнего отделов генитального тракта, опухолей, экзогенной гормональной стимуляции. Негинекологические причины включают ректальные кровотечения при геморрое, трещинах заднего прохода, ректальный пролапс, опухолях нижних отделов гастроинтестинального тракта. Карункул мочеиспускательного канала в постменопаузе также может вызвать кровотечение.
Дополнительными методами обследования могут быть аноскопия (ректороманоскопия), исследование кала на скрытую кровь, колоноскопия. Вагинальная атрофия является наиболее частой среди причин кровотечений, связанных с нижним отделом генитального тракта. Тонкая слизистая оболочка влагалища в постменопаузе легко травмируется и кровоточит. Травмы и заболевания вульвы, влагалища и экзоцервикса также могут быть причиной влагалищных кровотечений в постменопаузе.
Причины вагинальных кровотечений в постменопаузе, связанные с верхними отделами генитального тракта, включают рак шейки матки, гиперплазию, полипы и рак эндометрия. Наиболее частой причиной влагалищных кровотечений в постменопаузе является применение экзогенных гормонов.
Диагностика
Важно точный анамнез возможных причин и начала кровотечения. Объективное обследование включает осмотр аногенитального участка, влагалища и шейки матки
Выполняют цитологическое исследование эпителия шейки матки, гинекологическое (бимануальное) и пальцевое ректальное исследование, анализ кала на скрытую кровь. Ультрасонография используется для диагностики возможных тазовых и внутриматочных причин кровотечения. Толщина эндометрия в постменопаузе не должна превышать 4-5 мм. При толщине эндометрия > 5 мм подозревают возможную патологию эндометрия.
Биопсия эндометрия в большинстве случаев позволяет определить диагноз причин кровотечения. Фракционное диагностическое выскабливание полости матки, в том числе с гистероскопией, является золотым стандартом диагностики внутриматочной патологии.
Лечение. При подозрении на кишечную причину кровотечения необходима консультация хирурга, гастроэнтеролога, исследования кишок (ректороманоскопия, колоноскопия). Геморройное кровотечение и кровотечение вследствие фистулы прямой кишки, ректального пролапса требуют хирургического лечения в условиях общего хирургического стационара.
При кровотечении вследствие урогенитальной атрофии больному назначают системное или, чаще, местное применение заместительной гормональной терапии (вагинальный крем или суппозитории с эстрогенами — овестин, Эстрожель т.п.).
При наличии гиперплазии эндометрия назначают лечение прогестинами в непрерывном режиме в течение 3-6 мес с последующим сонографическим и гистологическим контролем. Отсутствие эффекта от лечения или наличие атипичной гиперплазии эндометрия является показанием к гистерэктомии. Полип эндометрия подлежит хирургическому удалению при гистерорезектоскопии или выскабливании полости матки.
Вторичная дисменорея
Вторичная дисменорея может быть обусловлена наличием эндометриоза, аденомиоза, миомы матки, цервикального стеноза и тазовых спаек.
Цервикальный стеноз вызывает дисменорея вследствие обструкции потока крови в течение менструации. Стеноз шейки матки может быть врожденным или приобретенным вследствие инфекции, травмы, хирургических манипуляций. Пациентки нередко жалуются на скудные менструации и сильные схваткообразные боли, что уменьшается после выделения менструальной крови. При объективном обследовании могут быть обнаружены выраженные рубцовые изменения шейки матки в области внутреннего зева, иногда приводит к невозможности вхождения зондом в полость матки через цервикальный канал.
Лечение цервикального стеноза заключается в дилатации шейки матки хирургическим путем или с помощью ламинарий. Хирургическая дилатация может быть выполнена как с помощью общей, так и парацервикальной анестезии. Техника операции заключается в постепенном расширении канала шейки матки с помощью расширителей Гегара до достижения возможности введения кюретки в полость матки и эвакуации ее содержимого.
Ламинарии могут быть использованы в условиях амбулатории. Ламинарии вводят в цервикальный канал на 24 час. Ламинария абсорбирует воду из близлежащих тканей и увеличивается в объеме, что ведет к медленному расширению шейки матки. Рецидивы цервикального стеноза достаточно часты. Беременность и влагалищные роды могут быть рекомендованы как дефинитивный метод лечения с устойчивым эффектом.
Диагностика и терапия
Диагностика полименореи заключается в обязательном изучении истории болезни, гинекологическом осмотре, гормональном исследовании и иных диагностических методах, назначенных специалистом при осмотре.
Терапия полименореи должна осуществляться под строгим наблюдением врача и иметь комплексный характер. При заболеваниях маточного органа выписываются противовоспалительные препараты, физиотерапия и сокращающие лекарственные средства. При гормональных нарушениях рекомендуется гормональная терапия циклического характера.
Заниматься самолечением при данной патологии нельзя, это может причинить не лишь усугубление ситуации, но и проблему бесплодия в будущем.
2.Причины
Наиболее вероятные причины гиперполименореи могут быть разделены на гистологические и эндокринные (гормональные). Первая группа включает всевозможные новообразования, которые могут носить доброкачественный, переходной (предраковый) или агрессивно-злокачественный характер: полипы, фибромиомы, рак матки и ее придатков, эндометриоз вообще и аденомиоз в частности, гиперплазия эндометрия и т.д.
Эндокринные нарушения, к которым относятся как аномально низкий, так и избыточный уровень женских половых гормонов (эстрогенов), могут быть связаны практически с любым заболеванием из огромного числа известных эндокринных болезней, причем зачастую причина оказывается экстрагенитальной, т.е. обнаруживается за пределами репродуктивной системы как таковой: в щитовидной железе, гипофизе, печени и т.д. Сюда же следует отнести гормональные дисбалансы в периоды возрастных и физиологических перестроек (становление цикла, беременность, лактация, климакс).
Кроме того, этиопатогенетическое значение имеют воспалительные процессы, наличие внутриматочной спирали, прием оральных контрацептивов, аномалии анатомического строения внутренних репродуктивных органов и некоторые другие факторы (психоэмоциональные, кардиоваскулярные, гематологические и т.п.).
Меноррагия у подростков
Что такое меноррагия мы выяснили. Попытаемся теперь разобраться, почему меноррагия так часто встречается у подростков. Чаще всего меноррагия встречается у подростков в возрасте 13-17 лет. Именно в этот период происходит формирование гормонального фона. Главная причина обильных менструаций у подростков — это дисбаланс гормонов эстрогена и прогестерона. Именно эти гормоны участвуют в процессах созревания и, как следствие, отторжения эндометрия матки.
Меноррагия особенно тяжело переносится в подростковом возрасте. Поэтому как только подросток обнаруживает у себя основной симптом данного заболевания, а именно постоянные обильные менструальные кровотечения, необходимо тут же обратиться к врачу. Обычно эффективность лечения такого нарушения можно оценить только спустя полгода. Такой период необходим для окончательного восстановления менструального кровотечения в нормальном объеме. После прохождения эффективного лечения подросток должен стоять на учете у гинеколога и посещать врача два раза в год.
Метроррагия — лечение
Метод лечения маточных кровотечений зависит, в первую очередь, от причин, которыми они были вызваны.
Лечение преследует три основных цели:
- Гемостаз — остановка кровотечения. Для этого женщинам назначают кровоостанавливающие препараты и средства, сокращающие матку. Врач может также назначить гормональный гемостаз. В этом случае женщине назначаются лекарства, содержащих высокую дозу женских половых гормонов. При сильном кровотечении может быть проведено хирургическое вмешательство — выскабливание тела матки, удаление матки.
- Профилактика возникновения повторных кровотечений. Для этого следует добиться нормализации менструальной функции.
- Восстановление организма. Метроррагия может приводить к значительной потери крови и развитию у женщины вторичной железодефицитной анемии. Для её лечения назначаются железосодержащие препараты и витамины.
Маточное кровотечение само по себе редко представляет опасность для жизни женщины. Однако оно может быть первым признаком опухолей матки или яичников, а также различных гормональных нарушений. Поэтому при появлении симптомов метроррагии нужно, не теряя времени, сразу же обратиться за медицинской помощью.
Gnomik.ru
4.Лечение
Терапевтическая стратегия всегда опирается на результаты диагностики и должна учитывать множество сугубо индивидуальных особенностей. В одних случаях начинать следует с коррекции факторов, связанных с образом жизни (рацион питания, вредные привычки, режим нагрузок и т.д.), в других прибегают к медикаментозным методам (гормональная терапия, специальные витаминные комплексы, гемостатические средства, анальгетики по показаниям), в третьих методом выбора выступает по возможности срочное хирургическое вмешательство вплоть до тотальной экстирпации матки.
В любом случае, явно затяжные и аномально обильные менструации должны послужить тревожным сигналом и поводом для визита к наблюдающему гинекологу.
Диагностика меноррагии (гиперменореи, обильных менструаций).
Для того чтобы
определить основную причину обильных и продолжительных менструаций и поставить
диагноз «меноррагия», «гиперменорея», первым делом, врач
проводит осмотр органов малого таза и взятие специальных мазков из влагалища.
Затем, если есть подозрение на миому матки, проводится УЗИ.
При этом
специалисты нашего медицинского центра настоятельно рекомендуют женщинам вести
менструальный календарь, отмечая не только продолжительность месячных, но и
обильность выделений. Показателем объема потери крови может служить частота
смены тампона или прокладки. Если женщине приходится менять их чаще 1 раза в
час, то менструации считаются очень обильными.
Причины меноррагии и метроррагии
Маточное кровотечение — симптом заболеваний матки, яичников и патологий беременности.
Причины кровотечений вне беременности:
- Травмы, полученные во время гинекологических манипуляций — осмотров, абортов, диагностических выскабливаний, удалений новообразований и т.д;
- Эрозия шейки матки, представляющая собой язву на входе в орган;
- Гормональные нарушения, ставшие следствием разрастания полипов, эндометрия — слизистой оболочки матки и т.д.;
- Воспаления матки, яичников;
- Хронические ИППП;
- Раковые опухоли матки, миомы, кисты яичников.
Причины кровотечений при беременности и после родов
Кровотечение при беременности, даже небольшое, указывает на начало выкидыша, внематочную беременность, замершую беременность или преждевременные роды.
Причины таких осложнений при беременности — патологии матки, шейки шейки, гормональные нарушения, заболевания плода (генетические, ведущие к выкидышу, или инфекционные).
Причины кровотечений во время климакса
После угасания половой функции — при климаксе — меняется гормональный фон женщины. На этой почве развиваются болезни, связанных с недостатком определенных гормонов. Сюда входят различные опухоли, полипы, кисты, разрастания эндометрия, опущение матки и т.д. Симптом всех указанных патологий — выделения с примесью крови.
Причины внезапных и сильных кровотечений
-
- Травма матки. Такие травмы может вызвать грубый секс, особенно при изнасиловании, криминальные хирургические аборты (их делают по знакомству в подпольных условиях, когда гинекологи отказываются оперировать из-за сроков или противопоказаний) и т.д.
- Выкидыш. Если женщина потеряла ребенка и не обратилась в клинику, возможно сильное маточное кровотечение.
- Перекрут полипа, разрыв кисты, разрыв трубы при внематочной беременности. Все эти состояния также сопровождаются сильным маточным кровотечением.
Терапия
Не стоит заниматься самолечением, ведь могут возникнуть серьезные осложнения со здоровьем. Необходимо понимать, что заболевание имеет сложную структуру, поэтому вылечить метроррагии поможет только комплексная терапия.
Основное лечение проходит по схеме:
- Первый этап – остановка кровотечения.
- Второй этап – назначается терапия для основного заболевание, которое и вызывает метроррагию.
- Третий этап – курс поддерживающей терапии, который направлен на предотвращение повторной патологии.
Теперь разберем лечение более подробно. Так как заболевание вызывает анемию, то женщине необходимо использовать в лечении кровоостанавливающие лекарственные препараты. Периодически врачи выписывают направление на анализ крови, это необходимо для того, чтобы проверить уровень гемоглобина.
В качестве кровоостанавливающих средств, врачи назначают инъекционные препараты.
Например:
- Транексам.
- Викасол.
- Этамзилат.
При тяжелом течении, назначают кровезаменители, которые вводятся внутривенно – капельно.
При незначительных кровянистых выделениях, прописывают препарат Дицинон. Если у пациента аллергия на состав лекарства, назначают Транексам.
В последнее время при метроррагии врачи начали использовать гормональный гемостаз, особенно если проблема возникла в возрасте от 18-30 лет.
В терапевтический курс входят комбинированные – оральные контрацептивы, они в своем составе сдержат эстроген.
Можно использовать:
- Ригевидон (противозачаточные таблетки).
- Марвелон (монофазный контрацептивный препарат).
- Фемоден, обладает эстроген-гестагенным спектром действия.
Применение: первый день выпить 4 таблетки, затем снижать дозировку до 1 таблетки на три дня. Если у женщины продолжают идти кровянистые выделения, то курс продлевается до 21 дня.
Важно! Так как в лечении используется гормональный гемостаз, то есть вероятность, что менструация усилится. Поэтому врачи дополнительно назначают утеротонические лекарственные средства
Хирургическое лечение
Не всем проводят хирургическое лечение, чаще всего это те пациенты, которые старше 30-ти лет.
Проводится осмотр полости матки, для этого используется гистероскоп. Этот инструмент помогает провести раздельное выскабливание эндометрия.
Внимание! Диагностическая гистероскопия помогает не только увидеть полость матки, но удалить пораженный эндометрий. После процедуры врачи прописывают ингибиторы фибринолизы, а также нестероидные противовоспалительные препараты
После процедуры врачи прописывают ингибиторы фибринолизы, а также нестероидные противовоспалительные препараты.
Например:
- Диклофенак – нестероидный противовоспалительный препарат, имеет широкий список побочных эффектов и противопоказаний.
- Напроксен, обладает хорошим анальгезирующим и противовоспалительным действием.
- Транексамовая кислота, обладает антифибринолитическим, а также гемостатическим действием.
В возрасте до 35 лет, женщине после выскабливания назначают монофазные контрацептивы. Если процедура проводилась после 35 лет, прописывают препараты с сильным спектром действия.
Например:
- Гозерелин.
- Гестринон (сильный препарат, который оказывает андрогенное и антипрогестероновое действие).
- Даназол.
Помните, каждый препарат имеет свои противопоказания, поэтому перед тем как их принимать, необходимо проконсультироваться с доктором.
Симптомы меноррагии
Симптоматически данное нарушение менструации проявляется как маточное кровотечение длительностью более 7 дней с кровопотерей 100-150 мл в день, часто со сгустками крови, так что женщине приходится менять средства личной гигиены каждый час либо еще чаще. Синдром обильной менструации причиняет много неудобств женщине, сильно ограничивает движения, сказывается на психологическом состоянии.
Кроме обильных маточных кровотечений возможны и другие симптомы гиперменореи:
- периодические и частые головокружения;
- общая усталость, слабость;
- повышенная сонливость;
- обморочные состояния;
- кровотечения из носа, иногда кровоточат десны;
- беспричинное появление синяков и кровоподтеков на теле.
В зависимости от причины меноррагии могут появляться и другие симптомы, характерные для заболевания, которое спровоцировало данное нарушение менструации:
- при наличии новообразований и болезней эндометрия возникают боли в нижней части живота, судороги;
- при женском бесплодии — трудности зачатия;
- при инфекционной этимологии нарушения наблюдается лихорадочное состояние, озноб;
- при признаках дестабилизации гормонального фона — оволосение по мужскому типу, угревая болезнь.
Симптомы олигоменореи
Главным проявлением олигоменореи является промежутков между менструациями. И если олигоменорея у подростков может протекать незаметно, то взрослая женщина может замечать массу неприятных признаков, ее сопровождающих. В первую очередь это гирсутизм — излишнее оволосение по мужскому типу. Растительность появляется на лице, груди, животе, внутренней поверхности бедер — то есть в таких местах, где у прекрасного пола ее быть не должно.
Гирсутизм, как правило, обусловлен избытком в крови мужских половых гормонов, что вызывает также:
- изменение телосложения: женская фигура становится похожей на мужскую;
- избыточный вес;
- акне;
- снижение либидо;
- проблемы с зачатием.
В большинстве случаев именно последний фактор заставляет женщин начать лечение.
Профилактика обильных менструаций (меноррагии, гиперменореи)
Для профилактики меноррагии врачи медицинского центра «Евромедпрестиж» рекомендуют, в первую очередь, воздерживаться от сверхтяжелых физических нагрузок (в том числе и спортивных), а также внимательно относиться к выбору диеты. Если Вы хотите похудеть с ее помощью, лучше всего составлять меню и режим питания с помощью квалифицированного специалиста и периодически консультироваться с ним. В тех случаях, когда самочувствие женщины заметно ухудшается, стоит возобновить нормальный режим питания и обратиться к врачу.
Кроме того, профилактикой обильных и продолжительных менструаций может служить прием витаминных комплексов, содержащих витамины C, группы В, железо и фолиевую кислоту
При этом, однако, важно учитывать общее физическое состояние женщины, возраст, предрасположенность к каким-либо заболеваниям. Неправильный выбор витаминных препаратов, а также их ненормированный прием способен вызвать негативную реакцию организма, поэтому перед их употреблением рекомендуется проконсультироваться с врачом и даже сдать специальные анализы
Женщинам, замечающим у себя увеличение объема менструальных выделений можно также посоветовать больше отдыхать, избегать чрезмерного нервного напряжения, стрессов. Ведение менструального календаряпоможет определить тот момент, когда появляются болезненные нарушения и упростить процесс диагностики и лечения.
Первичная дисменорея
Первичная дисменорея возникает обычно в возрасте около 20 лет. Хотя она не имеет существенной органической причины, первичную дисменорею считают следствием возросшего уровня продукции эндометрием простагландинов Р2А производных арахидоновой кислоты. Кроме того, первичная дисменорея может иметь психогенный компонент вследствие воздействия окружающей среды (мать, сестры, подруги).
Диагностика. Диагноз первичной дисменореи основывается на данных анамнеза и подтверждается отсутствием органических причин боли. Часто боль при дисменорее сопровождает овуляторные циклы и продолжается в течение 1-2 дней менструации. Ассоциированными симптомами нередко является светобоязнь, тошнота, рвота, диарея, головная боль, бессонница. При объективном обследовании не обнаруживается физических аномалий и отмечается генерализованная болезненность при пальпации органов таза.
Лечение. Первым этапом лечения первичной дисменореи является применение антипростагландиновых и нестероидных противовоспалительных препаратов (аспирин, индометацин, ибупрофен, диклофенак, напроксен, мовалис, нимесулид) за 24 ч до начала ожидаемых симптомов и до прекращения менструации.
Другим вариантом лечения является назначение комбинированных оральных контрацептивов тем пациенткам, у которых назначение нестероидных противовоспалительных препаратов является неэффективным или при непереносимости последних. Оральные контрацептивы ликвидируют симптомы первичной дисменореи в 90% случаев. Механизм лечебного действия оральных контрацептивов связан с блокадой овуляции (индукция ановуляции) и уменьшением пролиферации эндометрия, что способствует редукции синтеза простагландинов. У большинства пациенток симптомы дисменореи прекращаются после 1 года применения оральных контрацептивов, причем этот эффект сохраняется после прекращения приема этих препаратов.
Новым классом оральных анальгетиков, которые применяются также для лечения артрита, являются ингибиторы ЦОГ-2 (рофекоксиб и др.).
Хирургическое лечение дисменореи путем дилатации канала шейки матки и неврэктомии — в современной гинекологической практике почти не используется.
Симптомы первичной дисменореи нередко спонтанно исчезают в возрасте около 30 лет. Беременность и роды также приводят к уменьшению или ликвидации первичной дисменореи. Дополнительные методы лечения включают фитотерапию, гомеопатические препараты (Дисменорм, Менальгин, Ременс и др.), иглорефлексотерапию, гинекологический массаж, транскутанную электрическую нервную стимуляцию т.д.
Лечение меноррагии (гиперменореи, обильных менструаций).
терапевтическое
лечение меноррагии (гиперменореи, обильных менструаций)
До обращения к
врачу по вопросу обильных менструальных кровотечений, специалисты центра
«Престиж» рекомендуют женщинам, страдающим менорраргией, попытаться
облегчить свое состояние — найти в своем расписание время для отдыха и
максимально расслабиться. Если ранее врач назначал вам витамины, то они также могут
положительно повлиять на ход менструации. Однако при гиперменорее не стоит
заниматься самостоятельным подбором лечебных препаратов, так как некоторые из
них могут только усугубить ситуацию.
Терапевтическое
(медикаментозное) лечение, которое назначает врач при меноррагии, обычно
состоит из оральных гормональных контрацептивов и различного рода
противовоспалительных препаратов, которые принимаются по отдельности или в
комплексе. Оральные контрацептивы, содержащие как эстроген, так и прогестерон
препятствуют развитию анемии. Вместе с тем, они снижают объем менструальных
выделений, так как препятствуют разрастанию слизистой оболочки матки
(эндометрия).
Использование
противовоспалительных препаратов для лечения различных менструальных нарушений
достаточно широко распространено в гинекологической практике. По статистике,
они снижаю обильность и продолжительность кровотечений примерно на 40 %, однако
при этом у женщин с нарушениями пищеварительной системы может возникать
раздражение слизистой желудка. В целом же, помимо этого противопоказания,
противовоспалительные препараты совершенно безопасны для здоровья и не требуют
больших денежных затрат.
Причины
Все причины этого состояния до сих пор неизвестны, поэтому точный диагноз ставится только у половины пациенток. Но известны факторы, способствующие развитию патологии:
- гормональные нарушения, в том числе связанные со щитовидной железой;
- дисфункция яичников;
- фибромиома, миома, полипы и аденомиоз (разрастание эндометриоидной ткани) матки, слабость мышечного тонуса органа;
- осложнения беременности: выкидыш, внематочная беременность;
- рак женских органов, химиотерапия онкологических опухолей;
- наследственные нарушения свертываемости крови;
- прием лекарственных препаратов, разжижающих кровь (антикоагулянты);
- воспаление тазовых органов;
- заболевания сосудов, связанные с истончением их стенок или повышением хрупкости.
Гиперменорея может быть связана с бесконтрольным применением противозачаточных таблеток. Женщины неправильно выбирают препарат или нерегулярно его принимают, периодически не допивая упаковку или начиная принимать таблетки с опозданием.
Также усиление выделений — побочный эффект ВМС (внутриматочных спиралей), но после адаптации (через 2-4 месяца) цикл нормализуется.