Чем опасна киста копчика?
Содержание:
Методы лечения
Консервативных методов лечения свища прямой кишки нет. Патологический ход в тканях не может быть ликвидирован с помощью лекарств. Поэтому медикаменты могут только предупредить обострение, нагноение, облегчить общее состояние, но не справиться с основной проблемой.
Методы физиотерапии, медикаменты используются для подготовки к операции или как способ восстановления. Обычно врач назначает следующие лекарства для поддержки и профилактики осложнений:
- обезболивающие средства;
- антибиотики системные и местные;
- местные препараты для ускорения заживления;
- лекарства для регуляции функции кишечника.
Курс физиотерапии может включать электрофорез и УФО, магнитная и ультразвуковая терапия.
Хирургическое лечение ориентировано на иссечение свищевого хода и восстановление целостности тканей
Важно отметить, что при обострении заболевания чаще проводится вскрытие абсцесса (острого парапроктита), а сама операция по иссечению свища выполняется планово после того, как будут сняты острые симптомы. Это связано с тем, что в условиях воспаленных тканей обнаружить и правильно иссечь канал сложнее.
Выбор метода хирургического лечения анального свища определяется его расположением, размерами, структурой, количеством разветвлений и отверстий и др. Самыми распространенными являются следующие виды операций:
- Иссечение на зонде. Врач использует зонд в качестве проводника, что позволяет свести к минимуму повреждение близко расположенных здоровых тканей.
- Удаление канала со вскрытием и дренированием затеков. В этом случае врач проводит ревизию карманов с гнойным содержимым.
- Иссечение с ушиванием сфинктера. Такой вид вмешательства требуется при поражении сфинктера.
Закрыть патологический канал врач может с помощью фибринового клея или биопластического имплантата, введенных в полость свища. Это позволяет склеить стенки канала, ликвидировать связь прямой кишки с кожей. Однако стопроцентной гарантии такие методы дать не могут, их эффективность выборочная.
Этиология и механизм проявления
Причина параректальных свищей – хроническая или острая воспалительная патология кишечника, при которой происходит образование и распространение гнойного экссудата и его истечениечерез тканевые прорывы. Наиболее частные причины, вызывающие образование фистул прямой кишки:
- острый парапроктит (около 95% случаев),
- трещины анального прохода;
- проктит, болезнь Крона и другие острые и хронические воспалительные заболеваний кишечника;
- разрыв родовых путей или родовая травма;
- грыжи кишечника;
- патологические запоры с образованием твердого кала;
- хламидиоз;
- актиномикоз;
- сифилис прямой кишки;
- туберкулез;
- онкология концевого отдела прямой кишки;
- гранулематозный или ишемический колит;
- дивертикулез;
- травматизация прямой кишки, крипты в процессе хирургического вмешательства (например, при геморрое, гинекологических операциях);
- венерические заболевания;
- самолечение заболеваний прямой кишки.
Ректовестибулярный параректальный свищ у грудничка – порок развития, клоакальная форма аноректальной атрезии, врожденная аномалия. Оперируют параректальный свищ у ребенка в возрасте 3-4 лет, но при систематических обострениях – и раньше.
Даже по этому неполному перечислению причин возникновения фистул прямой кишки понятно, что народные средства не способны устранить этот симптом опасных воспалительных, инфекционных, онкологических и других видов заболеваний. Самолечение медикаментами, примочками и ванночками провоцирует опасные для здоровья и жизни осложнения, вплоть до появления новообразований.
Параректальные свищи классификация
Существующая классификация параректальных свищей учитывает несколько признаков. В зависимости от степени тяжести клинической картины и стадии патологии свищи подразделяются наполные, внутренние и неполные.
Неполный параректальный свищ– это фистула (внутреннее образование) без выхода на поверхность, которая заканчивается в параректальной клетчатке. Чаще всего это промежуточная стадия перед полным свищом, который образуется на коже кишки с передней или задней стороны рядом с анусом. Оба протока внутреннего свища расположены внутри кишки.
В зависимости от места расположения относительно сфинктера свищи заднего прохода классифицируются следующим образом:
- внутрисфинктерный, или интрасфинктерныйпараректальный свищ;
- внесфинктерный, или экстрасфинктерный свищ прямой кишки;
- чрессфинктерныйпараректальный свищ, или транссфинктерный;
- ректовагинальный– расположенный между влагалищем и просветом прямой кишки.
Внутрисфинктерный, интрасфинктерный, или параректальный подкожный свищ называется еще краевым. Его внешнее отверстие находится возле ануса, а внутреннее – на криптах кишки.
Расположение чрессфинктерной фистулы сложнее: он проходит через внешний сфинктер прямой кишки, и может иметь несколько ответвлений со значительным содержанием гнойного экссудата в параректальной клетчатке. В развитии это приводит к образованию вокруг свища соединительной ткани с захватом сфинктера и нарушением его работы.
Внесфинктерный свищ имеет внутреннее отверстие на поверхности крипты кишки, а путь пролегает, не затрагивая наружный жом прямой кишки. Этот вид – результат воспаления в прямой кишке, очаги которого располагаются в позадипрямокишечном, подвздошно-прямокишечном и тазово-прямокишечном пространстве. Отличительная характеристика – сложность протекания, извивистость и продолжительность ходов, формирование множества гнойных затеков и новых отверстий.
Интрасфинктерные и неглубоко залегающие транссфинктерные фистулы прямой кишки имеют положительный прогноз при лечении. Глубокие транссфинктерные и экстрасфинктерныеифистулы могут рецидивировать и после операции.
Об операции в нашей клинике
В нашей медицинской клинике ЭКСКЛЮЗИВ в Санкт-Петербурге можно получить консультацию оперирующего проктолога-хирурга, который определит наилучший из возможных вариант радикального оперативного удаления (иссечения) кисты копчика и ЭКХ в зависимости от особенностей клинической ситуации. Оперативное вмешательство проводят одним из следующих способов:
- с послеоперационной раной открытого типа (п/о рану не ушивают);
- с послеоперационной раной закрытого типа (п/о рану ушивают наглухо);
- по методу Баска;
- способом марсупиализации;
- по методу Каридакиса, Лимберга или Z, Y, W-пластики;
- способом синусэктомии;
- способом лазерного удаления.
Первичные консультации больных и различные операции иссечения кисты копчика и ЭКХ в клинике проводит опытный врач-колопроктолог высшей квалификационной категории Татьяна Николаевна Журба, за плечами которой уже многие десятки успешно проведенных амбулаторных оперативных вмешательств в крестцово-копчиковой области.
Отличия и преимущества методов удаления копчиковой кисты
Лечение кисты в области копчика допускает медикаментозную терапию, но ее применение не несет нужной эффективности. Прием антибактериальных препаратов, нестероидных противовоспалительных только обеспечивает уменьшение отека, снятие болевого синдрома, завершение острой фазы. Чтобы полностью устранить очаг инфекции применяют разные хирургические методы, имеющие свои недостатки и достоинства:
- Метод Баском – подкожное удаление копчикового абсцесса через разрезы в 1 см. Киста вырезается вместе с эпителиальным ходом от первичного отверстия свища к вторичному. После удаления первый разрез зашивают, а второй оставляют для выведения остатков секреции и гноя.
- Лазер – копчиковая киста удаляется с помощью точного проникновения лазерного луча и мгновенной коагуляции клеток. Главное преимущество лазера в эффективности заживления тканей, отсутствии кровотечений, риска рецидива.
-
Хирургическое иссечение скальпелем:
- Открытый способ – хирургическое вырезание нагноения при оказании экстренной помощи. Края раны зашивают к ее дну.
- Закрытый способ – используется при условии прекращения острого воспалительного процесса. Рану зашивают, оставляя только отверстия для дренажа. Метод требует регулярную смену повязки.
Хирургический подход обладает высокой эффективностью, но оставляет шрамы и рубцы. Кроме того, срок заживления превышает 1 месяц, а реабилитация сопровождается ограничением подвижности.
Техника Каридакиса – отсечение кистозного образования вместе с воспаленной частью эпидермиса. Для ускорения заживления и сохранения подвижности пациента рану смещают за линию копчика.
Ридиоволновое удаление – сопоставляется по результату с лазером, но проводится при помощи радионожа. Операция не требует длительного восстановления, исключает инфицирование раны, не оставляет рубцов.
Наша клиника предлагает лечение копчиковой кисты современными малоинвазивными способами, а также аппаратными техниками. Их преимущество в сочетании малой травматичности и высокой эффективности. Пациенты быстро восстанавливаются, не испытывают в будущем проблем с подвижностью, ведут обычный образ жизни. Стоимость удаления кисты копчика зависит от выбранного метода.
Сама операция занимает от 15 до 30 минут и проходит под местной анестезией. Главное условие для малоинвазивного подхода в лечении – отсутствие острого инфекционного процесса. Поэтому для подготовки пациенту назначают ряд процедур и обследований, определяющих вид копчиковой кисты, ее размер и риски осложнений.
Какие операции выполняются при хронических и рецидивирующих формах ЭКХ?
В настоящее время существует большое количество различных радикальных операций для удаления ЭКХ, каждая из которых имеет свои преимущества и недостатки.
Все виды оперативных вмешательств можно разделить на 2 большие группы:
- Малоинвазивные методики.
- Радикальное хирургическое лечение с ушиванием раны наглухо.
Малоинвазивные методики
К малоинвазивным методикам относится, например, синсуэктомия и лазерная деструкция ЭКХ. Преимуществом данных методик является то, что после их выполнения не наступает значительного ограничения физической активности, возможен возврат к трудовой деятельности в тот же день после выполненного оперативного вмешательства. Недостатком является: возможность выполнения только при небольших размерах ЭКХ (выбор объема и возможности выполнения определяет врач после выполненного УЗИ).
а) Синусэктомия
В случае наличия у пациента только первичных ходов, а так же при отсутствии затеков и дополнительных ходов или ответвлений, согласно дополнительным методам обследования возможно проведение малоинвазивной операции – синусэктомии. Эта операция подразумевает собой очень экономное иссечение эпителиальных ходов с помощью скальпеля с оставление кожных мостиков между первичными ходами. Это позволяет максимально быстро вернуться к работе, получив отличный косметический результат (рис.9).
a) 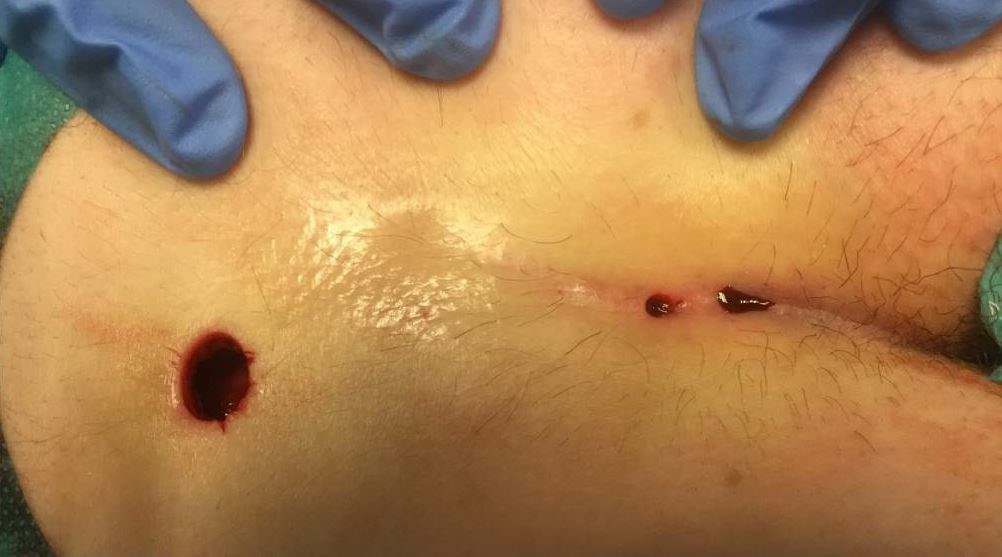
б)
Рисунок 9:
а) вид послеоперационной раны после синсуэктомии
б) внешний вид послеоперационного рубца после через 3 недели после синусэктомии
б) Лазерная абляция ЭКХ (диодный лазер)
Суть операции состоит в обработке первичных ходов ЭКХ при помощи лазера. Это позволяет разрушить ходы ЭКХ и предотвратить развитие осложнений этого заболевания. Для операции используется лазер с определенной длиной волны в непрерывном режиме. В ходы ЭКХ луч лазера доставляется с помощью светодиода (рис.10). Мощность лазера может составлять от 1,5 до 3 Вт. Общая длительность работы составляет от 5 до 25 минут и зависит от стадии болезни, длины копчикового хода. Благодаря способности концентрировать своё действие только на поражённых тканях, процедура является малоинвазивной, сопровождается минимальным болевым синдромом. Помимо этого, лазер обладает коагулирующим свойством, тем самым он позволяет минимизировать возможность возникновения кровотечения из затронутых сосудов.


Рисунок 10. Лазерная абляция ходов ЭКХ
Радикальное хирургическое иссечение с ушиванием раны наглухо
Такая операция, пожалуй, самая распространенная в России, предполагает более обширное иссечение эпителиального синуса/хода с пластикой дефекта местными тканями. Существует множество мнений о том, насколько эта операция эффективна и безопасна. В руках опытного хирурга, как правило, вероятность рецидива при данном виде вмешательства не превышает 3-5% и легко переносится пациентами. Основным отрицательным моментом данной технологии является необходимость ограничить подвижность и исключить сидение после операции на период от нескольких дней о нескольких недель.
Вид оперативного вмешательства окончательно определяется после осмотра и получения результатов УЗИ мягких тканей крестцово-копчиковой области и, в случае необходимости, дополнительных методов обследования.
Симптомы копчикового хода
Симптомы копчикового хода ярко выражены при воспалительном процессе. Однако встречаются случаи бессимптомного течения заболевания.
Если копчиковый ход есть, но пациента ничего не беспокоит, то его признаки все равно можно обнаружить. Так, врач может диагностировать копчиковый ход при проктологическом осмотре визуально; в таких случаях на коже в области крестца всегда удается увидеть одно или несколько небольших отверстий. Это и есть наружные отверстия копчикового хода.
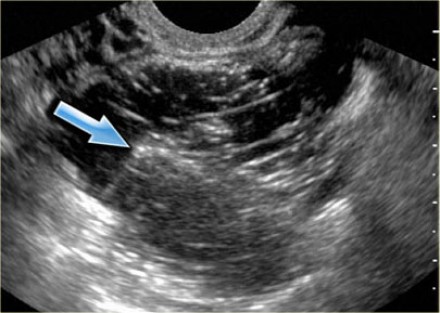
Иногда копчиковый ход выявляют случайно при инструментальном исследовании органов малого таза и брюшной полости. На МРТ, КТ и рентгенографии хорошо просматривается расположение копчикового хода.
Копчиковый ход выстлан изнутри эпителием. Из него всегда идут выделения. Однако при должной гигиене, сильном иммунитете и отсутствии травм этой области человека не беспокоят боли и он не ощущает дискомфорт.
При засорении каналов копчикового хода отшелушивающимися частицами эпителия может развиться воспаление, которое быстро распространяется на жировую клетчатку. Степень выраженности воспалительного процесса бывает разная.
Копчиковый ход может иметь острое или хроническое течение.
Рис. 2 МРТ поясничного отдела. Копчиковый ход — симптом полости (кисты) в области копчика
Наблюдение и реабилитация после операции
При соблюдении всех без исключения врачебных рекомендаций реабилитационно-восстановительный период всегда проходит гладко и практически безболезненно. После окончания оперативного вмешательства пациент в течение нескольких часов остается в клинике под наблюдением врача-хирурга до момента полной стабилизации общего состояния. В том случае если послеоперационная рана не кровоточит и повязка на ране остается сухой оперировавший хирург проводит завершающий осмотр области п/о раны и меняет асептическую наклейку. После этого пациент получает подробные рекомендации по уходу за раной в домашних условиях и покидает клинику.
На протяжении двух дней после операции рекомендован постельный режим, полноценная гигиена раны при помощи асептических средств и смена асептических повязок не реже 2-3 раз в день. В раннем послеоперационном периоде может возникнуть незначительный болевой синдром, для купирования которого врач назначает легкие таблетированные обезболивающие препараты.
Спустя несколько дней после оперативного вмешательства разрешают принять теплый (ни в коем случае не горячий!) душ, что способствует существенному ускорению процесса заживления послеоперационной раны и значительно улучшает самочувствие и настроение. После теплого душа нужно аккуратно снять старую повязку, обработать поверхность раны асептическим раствором, нанести антибактериальную мазь и закрыть поверхность раны стерильной наклейкой, которая никак не ограничивает физическую активность и позволяет свободно двигаться и сидеть.
Причины образования свища
Частой причиной свища прямой кишки является острый парапроктит. При этом даже оказание экстренной помощи не гарантирует отсутствия хронизации процесса
Так, лечение острого парапроктита предусматривает вскрытие для удаления гнойного содержимого, при этом важно выполнить удаление источника воспаления ( воспаленную крипту). последующее адекватное дренирование
Если этого не сделать, сращивание тканей может произойти таким образом, что сформируется свищевой ход.
Источником воспалений являются анальные железы и крипты. Размножению бактерий в них могут способствовать следующие факторы:
- нарушения кровообращения: например, в связи с сидячим образом жизни;
- травмы, в том числе повреждения плотными каловыми массами при частых запорах, травмирование жесткими средствами гигиены и др.;
- анальные трещины: рана является открытыми воротами для инфекции;
- недостаточно хорошая гигиена ануса;
- состояния, сопровождающиеся иммунодефицитом.
Вероятность развития свища выше у людей, страдающих заболеваниями ЖКТ, например болезнью Крона, а также частыми диареями, образованием геморроидальных узлов.
Симптомы пилоидного хода
Ложный копчиковый ход уплотняется из-за воспаления, образуя зону инфильтрации. Наблюдается местное повышение температуры, покраснение, болезненная пальпация, зуд, жжение. Это создает физиологический дискомфорт, ухудшает качество жизни. Жалобы являются прямым показанием для обращения к хирургу-проктологу. В запущенных случаях развиваются гнойные абсцессы. Периодически они затихают, а потом возобновляются. Существует 3 стадии копчикового хода:
- Латентная бессимптомная.
- Острая инфильтрационная.
- Хроническая ремитирующая гнойно-инфильтрационная.
Слепой копчиковый ход сопровождается мацерацией, даже в начальной стадии, так как из отверстия продуцируется слизь, иногда сукровица. Потом на поврежденном участке активируются микробы, вызывая отечность, уплотнение, переходящие в абсцесс. Повышается температура тела, ощущается упадок сил. Эпителиальная впадина становится воронкообразной, из нее вытекает желто-зеленая сукровица с примесью крови.
Гнойник может вскрыться самопроизвольно, но без лечения фистулы, появляется снова. Во время рецидива вовлекаются новые слои дермы, когда гнойники вскрываются, появляются новые ходы. С каждым обострением они становятся извилистыми, затрудняя обследование и продлевая лечение. Если абсцесс копчикового хода расположен близко к анальному отверстию, он может прорваться в прямую кишку, образуя параректальный свищ, через который будут просачиваться каловые массы. 8% случаев осложняется плоскоклеточным раком.
Диагностика
Диагностика неосложненного эпителиального копчикового хода особых трудностей не представляет. Наличие первичных отверстий в межъягодичной складке является патогномоничным признаком. Появление воспаления в крестцово-копчиковой области, формирование свищей на месте абсцессов при наличии первичных отверстий по средней линии в межъягодичной складке делает диагноз осложненного эпителиального хода несомненным.
Однако, если при осмотре крестцово-копчиковой области есть все признаки, подтверждающие наличие эпителиального хода, необходимо провести пальцевое исследование прямой кишки и анального канала для исключения других заболеваний этой области
При пальцевом исследовании следует обратить внимание на наличие изменений в области морганиевых крипт, помня о том, что внутреннее отверстие свища прямой кишки располагается в одной из крипт. Обязательно нужно пропальпировать через заднюю стенку прямой кишки крестцовые и копчиковые позвонки, там не должно быть изменений.
Для исключения заболеваний толстой кишки всем больным проводится ректороманоскопия, а при наличии настораживающих симптомов — колоно- или ирригоскопия, но к последним видам исследования приходится прибегать редко, поскольку большинство больных, обращающихся по поводу эпителиального копчикового хода, очень молоды.
Введение краски в свищевые отверстия с диагностической целью, как правило, не проводится. Фистулография применяется только в сложных случаях, при необходимости проведения дифференциального диагноза.
Дифференциальная диагностика. Дифференцировать наличие эпителиального копчикового хода иногда приходится от следующих заболеваний:
1) свищ прямой кишки;
2) копчиковая киста;
3) заднее менингоцеле;
4) пресакральная тератома;
5) остеомиелит.
Дифференциальная диагностика между свищем прямой кишки и осложненным копчиковым ходом проводится на основании данных пальцевого исследования прямой кишки, зондирования, прокрашивания свищевых ходов и фистулографии. При наличии свища прямой кишки и внимательном исследовании обнаруживается внутреннее отверстие свища в области морганиевой крипты, зонд идет по свищевому ходу не к копчику, а к анальному каналу; краска, введенная через наружное отверстие, проникает в просвет кишки, окрашивая пораженную крипту. Фистулография служит еще одним подтверждением наличия связи с кишкой.
Эпидермоидные копчиковые кисты располагаются в крестцово-копчиковой области, пальпируются под кожей и, если нет воспаления, подвижны и безболезненны. Эти кисты могут нагнаиваться и тогда создается впечатление, что это эпителиальный ход. Но копчиковые кисты в отличие от последнего не имеют первичных отверстий.
Заднее менингоцеле располагается тоже по средней линии в межягодичной складке, имеет вид овального возвышения, кожа над ним не изменена, на ощупь это тугоэластическое образование, почти неподвижное. Никаких первичных отверстий, как у эпителиального хода, нет. При тщательном расспросе выясняется наличие нарушений функции тазовых органов (как правило, энурез). Необходимы рентгенография крестца и копчика, дальнейшее обследование и лечение у нейрохирургов.
Пресакральные тератомы могут иметь так называемый эмбриональный ход, открывающийся на коже вблизи заднепроходного отверстия в виде эпителизированной воронки, иногда очень похожей на первичное отверстие копчикового хода. Отверстие эмбрионального хода чаще всего расположено сзади от заднего прохода по средней линии. Сами тератомы тоже могут быть причиной гнойных свищей крестцово-копчиковой области. Пресакральные тератомы располагаются между задней стенкой прямой кишки и передней поверхностью крестца, что можно установить при пальцевом исследовании через задний проход. При этом определяется опухолевидное образование тугоэластической или плотной консистенции на передней стенке крестца, в то время как эпителиальный копчиковый ход располагается под кожей на задней поверхности крестца и копчика. Ультразвуковое исследование, а при наличии свища и фистулография позволят установить правильный диагноз.
Остеомиелит крестца и копчика тоже может дать свищи на коже крестцово-копчиковой области и промежности. При наличии остеомиелита пальпация крестца и копчика через задний проход помогает установить наличие тестоватости, выбухания в просвет кишки, патологической подвижности костей. При подозрении на остеомиелит необходима рентгенография костей таза и ультразвуковое исследование, а при наличии свищей рентгенография должна быть дополнена фистулографией.
Медикаментозное лечение
Процесс лечения кисты посредством медикаментов обычно проводится в совокупности с операционным вмешательством. Без этого лечение носит симптоматический характер, если только заболевание не находится в зачаточной стадии.
Эффективность
Данный вид лечения следует проводить после консультации с врачом. Нужно внимательно смотреть на состав препаратов и строго соблюдать дозировку во избежание негативных последствий. Все необходимые данные о приеме медикаментов есть в инструкции к ним, а также нужно соблюдать предписание доктора. Также ни в коем случае нельзя употреблять нижеприведенные препараты в смеси с алкоголем.
Показания и противопоказания
Показанием лечения кисты копчика в домашних условиях является слабая степень прогрессии кисты, при котором не образовались первичное и вторичное отверстие. Также этот вид лечения эффективен для сглаживая симптомов заболевания.
Необходимо соблюдать правильную очередность приемов лекарств и не забывать пить бифидобактерии для нормализации работы кишечника после приема антибиотиков. Так что же необходимо делать для лечения кисты копчика? Ниже приведены средства по категориям, которые соответствуют порядку приема лекарств.
Антибиотики при кисте копчика
- Суммамед – антибиотическое средство на основе азитромицина. Необходимо тщательно соблюдать дозировки из-за сильного эффекта.
- Аугментин – данный препарат является антибактериальным средством пенициллинового ряда. Другое название – Амоксицилин.
- Пефлоксацин – антибактериальный медикамент в форме таблеток, покрытых оболочкой.
Противовоспалительные
- Цивилин – данное лекарство является экстрактом корня лопуха в сочетании со створками фасоли. Имеет мощный противовоспалительный эффект.
- Ибупрофен гель – также сильное средство, помогающее против воспалений. Помимо этого, имеет также анальгезирующие и жаропонижающие свойства, что хорошо помогает при кисте.
- Вольтарен Эмульгель – имеет ярко выраженные противовоспалительные и анальгезирующие свойства. Как и ибупрофен понижает жар, хотя и справляется не так эффективно.
Регенерирующие
- Бепантен – отличное средство, помогающее в заживлении кожного покрова. Можно встретить в виде крема, геля или таблеток.
- Артра – данный препарат направлен на регенерацию хрящей, которые страдают при развитии кисты копчика.
- Экстракт алоэ вера – всем известное природное средство, впитывается в глубокие слои эпидермиса, помогая зажить следам от кисты.
Когда проводят лапароскопию?
Если киста яичника небольшая, не вызывает симптомов и не похожа на злокачественную, её можно не трогать. Операция не нужна. Гинеколог назначит периодические осмотры и контрольные УЗИ. Причем, женщинам в постменопаузе это придется делать чаще, потому что у них выше риск злокачественной опухоли.
Существуют ли эффективные лекарства?
В некоторых случаях бывают полезны гормональные контрацептивы. Они помогают предотвратить образование в яичниках новых кист, но не влияют на рост уже существующих. Если женщину беспокоят боли, врач может назначить препараты из группы нестероидных противовоспалительных средств (НПВС). Но это лишь симптоматическое лечение. Единственный способ избавиться от образования — операция.
Если же киста «проблемная», то врач однозначно скажет, что её нужно удалять. Показания к операции:
- Большие размеры образования. В большинстве случаев кисты яичника имеют диаметр 1–3 см. Очень редко они достигают 15–30 см.
- Наличие симптомов: боли в животе, в области таза, вздутие, чувство тяжести в животе, обильные месячные, вагинальные кровотечения, не связанные с менструальным циклом. Большая киста может сдавливать кишечник, мочевой пузырь. Это приводит к проблемам со стулом, мочеиспусканиями.
- Подозрение на злокачественную природу кисты — риски повышены у женщин в постменопаузе.
- Продолжающийся рост в течение 2–3 менструальных циклов.
- Патологическая киста яичника.
Что будет, если не удалять кисту?
Если врач сказал, что кисту нужно удалять, то оттягивание операции в первую очередь опасно для женщин в постменопаузе. У них, как мы уже упоминали, выше риск того, что образование может оказаться злокачественным. А при раке время критично. Чем позже начато лечение, тем ниже шансы, что оно будет успешным, и удастся достигнуть ремиссии. Ухудшается прогноз, снижается выживаемость.
В Европейской клинике можно получить лечение при раке яичников по современным стандартам. Наши врачи выполняют операции любой сложности, у нас доступны все противоопухолевые препараты последнего поколения, зарегистрированные на территории России. Мы работаем по современным европейским, американским, израильским протоколам лечения. При раке яичников, осложненном канцероматозом брюшины, мы применяем инновационную методику – гипертермическую интраперитонеальную химиотерапию (HIPEC).
При доброкачественных кистах яичников тоже могут возникать тяжелые осложнения, хотя и редко. Большие кисты могут разорваться. При этом развивается сильное кровотечение в брюшную полость, возникают сильные боли в животе.
С ростом кисты повышается риск перекрута яичника. Из-за сдавления сосудов он перестает получать кровоснабжение, возникают сильные боли в животе, тошнота, рвота. Итогом может стать некроз (гибель) яичника, и его придется удалять в экстренном порядке.
Если возникли такие симптомы, как сильные боли в животе, тошнота, рвота, повышение температуры более 38 градусов — нужно немедленно обратиться за медицинской помощью.
Способы и методы хирургического лечения ЭКХ и кисты копчика
Современная хирургическая проктология располагает целым рядом оперативных методик, которые позволяют наиболее безопасно и эффективно иссечь и радикально ликвидировать эпителиальную трубку копчика. Выбор того или иного метода лечения напрямую зависит от объема и характера поражения мягких тканей копчика, выраженности воспалительного процесса, наличия специфических осложнений и тяжести общего состояния больного. Тактику лечения выбирает и определяет оперирующий проктолог только после предварительной очной консультации пациента и объективной оценки всех существующих рисков.
В перечень применяемых в клинической практике оперативных методов иссечения (удаления) кисты копчика входят:
3.Симптомы и диагностика
Клиническая картина, которая отличалась бы высокой спецификой и указывала бы на наличие именно камней в кишечнике, не описана. Симптоматика очень разнообразна и плохо поддается статистическому обобщению: в одних случаях ее вообще нет, в других тяжелые осложнения приводят больного в стационар уже на сравнительно ранней стадии конкрементогенеза. Широко варьируют также форма, размеры, количество, локализация камней; они могут застревать в изгибах и складках, инкапсулироваться, образовывать пристеночные «выступы» и т.д.
Иногда в течение десятилетий человек даже не догадывается о присутствии подобных образований, а к гастроэнтерологу или проктологу в конце концов обращается с жалобами на затруднения в дефекации, чувство распирания и неполного опорожнения – или же упорно занимается самолечением, годами принимая безрецептурные слабительные, «народные средства от шлаков» и пр., что только усугубляет ситуацию. В редких случаях камни становятся причиной приступообразных тянущих болей в нижней части живота или, травмируя стенки кишечника, вызывают анальные кровотечения, колиты и пр. Наконец, по мере роста, в случае неблагоприятного смещения и/или поворота калового камня просвет кишечника может оказаться наглухо заблокированным, и наступает обтурационная кишечная непроходимость, что создает прямые и однозначные показания к вмешательству по протоколу оказания неотложной помощи.
Диагностика каловых камней может быть достаточно сложной, поскольку имеющаяся симптоматика, как указано выше, в большинстве случаев неспецифична и заставляет искать, в первую очередь, опухоли, полипы и другие причины затрудненной дефекации, значительно более распространенные по сравнению с частотой встречаемости камней. Кроме того, пальпаторное и лабораторное исследование также может оказаться неинформативным и привести к ошибочным выводам. Как правило, окончательно определиться с диагнозом возможно лишь с применением ректороманоскопии, колоноскопии и обзорной рентгенографии (иногда, при определенном составе и достаточной эхогенности камней, установить или хотя бы заподозрить причину позволяет УЗ-исследование).
О кисте копчика
Слово киста́ в переводе с греческого языка на русский означает «пузырь». В медицине словом киста обозначают патологическую полость в той или иной анатомической области (например, киста забрюшинного пространства, киста средостения) или паренхиматозном органе (например, киста печени, киста почки, киста поджелудочной железы, киста щитовидной железы, киста бартолиниевой железы). Для обозначения кисты в области копчика применяют термины эпителиальный копчиковый ход (аббревиатура ЭКХ), копчиковая киста, дермоидная киста копчика, пилонидальная болезнь, дермоидная фистула копчика, пилонидальный синус.
С позиции патологической анатомии копчиковая киста – это аномальная полость в толще подкожно-жировой клетчатки и мягких тканей крестцово-копчиковой области, которая имеет плотную стенку и жидкое содержимое. В свою очередь ЭКХ, или эпителиальный копчиковый ход, представляет собой выстланный кожей узкий (всего несколько миллиметров в диаметре) канал, который «открывается» на поверхности кожи в виде одного или нескольких точечных отверстий небольшого диаметра и через который патологическое содержимое кисты периодически вытекает наружу.