Узи паховых лимфоузлов
Содержание:
- Как проявляются увеличенные паховые лимфоузлы
- Диагностика
- Консервативное лечение
- Лечебные мероприятия
- Абсцесс кожи
- Что такое фурункул
- Лечение воспаления лимфоузлов в паху
- Классификация сиаладенита
- Как вылечиться
- Дифдиагностика лимфаденитов
- Что такое паховая грыжа?
- Лечение гидраденита
- Диагностика Лимфаденита:
- Последствия воспаленных лимфоузлов
- Диагностические мероприятия
- Виды отеков
Как проявляются увеличенные паховые лимфоузлы
Для женщин, которые никогда не сталкивались с подобным явлением, сложно понять — как увеличиваются лимфоузлы в паху и какие симптомы при этом могут возникнуть. Все когда-то случается в первый раз, и воспаление паховых узлов тому не исключение.
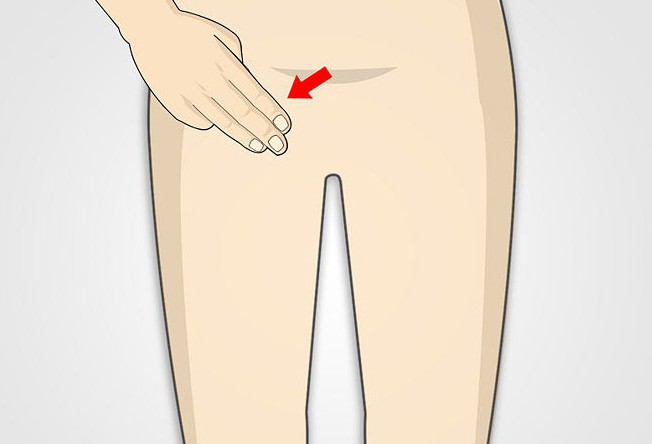 Увеличенные паховые лимфоузлы невозможно не заметить. Они всегда вызывают дискомфорт.
Увеличенные паховые лимфоузлы невозможно не заметить. Они всегда вызывают дискомфорт.
Итак, что может почувствовать женщина:
- Присутствие постороннего, по ощущениям «лишнего» предмета в паховой области. Возникает такой симптом далеко не случайно — паховые лимфоузлы у женщин в норме имеют диаметр до 10 мм, а при наличии патологии увеличиваются в 3 и больше раз. Несмотря на то, что расположены они недалеко от поверхности кожи, наружу выпирает лишь малая часть лимфоузла, точнее, его верхушка — ее легко можно нащупать. Находящаяся в мягких тканях часть образования давит на них, создавая дискомфорт, усиливающийся при попытке подвести колено к корпусу или наклониться вперед.
- Легкая, средняя или интенсивная болезненность в паховой части, внизу живота, в верхней части бедер. Где воспаление, там и боль. При повышенной нагрузке на лимфатическую систему в лимфоузлы в паху у женщин могут проникать различные патогены, которые непременно вызовут воспаление главного лимфатического «депо». Так как в этой области наблюдается обилие нервных окончаний, боль может распространяться не только на живот, но даже на бедра, а иногда и на промежность.
- Местное повышение температуры тела. Даже самое слабое воспаление паховых лимфоузлов вызывает активацию иммунитета, которая выражается в воздействии на патоген высокими температурами. Так как речь идет не об организме в целом, а об отдельных лимфоузлах, больную не беспокоит жар, но при прикосновении к выступающим бугоркам в паху можно почувствовать, что они теплее, чем другие участки тела.
Перечисленные признаки дают понять, что это увеличились лимфоузлы, а не обычный отек или другая патология. Появление таких симптомов должно насторожить, ведь в 60% случаев они свидетельствуют о серьезных заболеваниях мочеполовой сферы.
Диагностика
Для того, чтобы установить правильный диагноз, необходимо учитывать анамнез и все клинические показания. Диагностика обычно проводится с использованием пункционной биопсии лимфоузлов, при надобности может проводиться иссечение лимфоузла с последующим гистологическим анализом.
Диагностирование заболевания предусматривает комплекс исследований:
- лимфосцинтиграфию;
- компьютерную томографию;
- рентгеноконтрастную лимфографию.
Если в этом есть необходимость, привлекаются врачи другой специализации, к примеру инфекционисты, венерологи.
Предварительное распознавание болезни предполагает внешний осмотр с прощупыванием тех зон, где расположены узлы. При обнаружении первичных признаков данного недуга больному назначается ультразвуковое исследование.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к .
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.
При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.
Лечебные мероприятия
Для лечения медикаменты выбирает лечащий врач после проведенной диагностики. Цель лечебных мер заключается в устранении источника заболевания, а также в уменьшении симптоматических проявлений.
Увеличение лимфоузлов в паху лечится лекарственными средствами:
- Нестероидные антивоспалительные медикаменты – они снимают воспаление (Кеторолак, Найз, Нимесил);
- Если данные препараты не эффективны, назначаются гормональные средства;
- Антигистаминные препараты – повышают защитную реакцию организма;
- Антибиотики назначаются при первичном лимфадените;
- Антивирусные препараты при вирусных инфекциях.
Кроме этого применяют физиотерапевтические процедуры, которые проводит врач-физиотерапевт. Хирургическое лечение применяется редко, к такому методу прибегают в исключительных случаях, если воспалительный процесс усложнился, возникло гнойное содержимое. В этом случае удаляют отмершие ткани и откачивают гной.
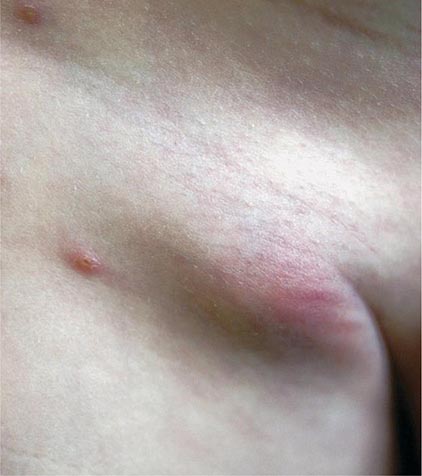
Абсцесс кожи
Это гнойная полость, ограниченная от здоровых тканей пиогенной (гнойной) оболочкой, процесс развития которой сопровождается выраженной интоксикацией организма (высокой температурой, ознобом, резкой слабостью).
Кроме выше упомянутого стафилококка, возбудителями могут выступать также стрептококк, кишечная и синегнойная палочка.
Симптомы абсцесса кожи зависят от причин развития процесса, его локализации и площади поражения. Сначала появляется отек и покраснение участка кожи с местным повышением температуры. Затем происходит разрастание размеров пораженной области, в центре которой начинает скапливаться гной, а по мере увеличения его количества появляется характерные для абсцесса желтизна, болезненность и чувство распирания. После этого размеры патологического очага изменяются незначительно, однако общее состояние продолжает быстро ухудшаться. Кроме того, в зависимости от расположения гнойная полость влияет и на функциональность организма. Например, при поражении бедра очень болезненна становится обычная ходьба, а в запущенных случаях – даже просто попытки движения ногой.
При отсутствии квалифицированной медицинской помощи абсцесс может вскрыться самостоятельно, при этом общее состояние заметно улучшается. Однако в данном случае благополучный исход самостоятельного заживания является редкостью – зачастую наблюдаются серьезные последствия.
Осложнения абсцесса:
- распространение инфекции на соседние участки кожи;
- при прорыве в прилегающие ткани (а не наружу) возможно развитие разлитых гнойных воспалений – флегмоны или панникулита;
- лимфадениты, тромбофлебиты;
- сепсис.
Адекватное и эффективное лечение возможно только в условиях стационара. На начальных стадиях возможны консервативные методы, при наличии гноя – хирургическое вмешательство аналогично принципам лечения карбункула.
Что такое фурункул
Фурункул – это гнойное воспаление волосяного мешочка.
Непосредственная причина развития патологического процесса – стафилококк – условно-патогенный микроорганизм, который в норме присутствует на поверхности кожи, но при определенных условиях проникает в ее слои, вызывая воспаление.
Факторами, способствующими развитию фурункула, являются:
- микротравмы кожи;
- нарушения правил личной гигиены;
- недостаток витаминов в организме;
- сахарный диабет;
- нарушения со стороны эндокринной системы;
- заболевания желудочно-кишечного тракта;
- хронические дерматологические заболевания;
- снижение защитных сил организма.
Фурункул в паху и на половых губах может возникать не только из-за нарушения гигиены и прочих вышеупомянутых факторов, но и вследствие ношения нижнего белья из синтетических тканей или неправильно подобранного размера (в результате постоянного натирания кожи).
Фурункул в подмышечной впадине чаще возникает у представительниц прекрасного пола после частых эпиляций и депиляций в этой области. Развитию воспаления способствует использование антиперспирантов. Воспаление под мышкой у мужчин чаще всего обусловлено повышенным потоотделением и пренебрежением личной гигиеной.
Процесс развития воспаления выглядит следующим образом: сначала на коже появляется конусовидный узелок, вокруг которого наблюдается покраснение и небольшой отек, через 1-2 дня на верхушке узелка образуется стержень – гнойное беловато-серое образование.
В этот момент категорически запрещается самостоятельное вскрытие или удаление фурункула – выделяющийся гной способствует распространению возбудителя на соседние ткани, кроме того, инфекция через открытый очаг проникает вглубь, что может привести к более тяжелым последствиям, вплоть до заражения крови.
Заключительным этапом развития является прорыв фурункула и истечение гноя на поверхность кожи. На месте прорыва образуется язва, которая со временем заживает.
Типичными местами развития фурункула являются: кожа шеи, лица, паховой области. Появление нескольких фурункулов в разных местах называется фурункулез.
Лечение воспаления лимфоузлов в паху
При первых симптомах воспаления паховых лимфатических узлов необходимо обратиться к врачу, который проведет комплексное обследование и на основании полученных данных назначит лечение. Лечение пахового лимфаденита у женщин во многом зависит от то того, что явилось причиной увеличения и воспаления лимфоузлов. Лимфаденит паховых узлов редко развивается, как самостоятельное заболевание, в большинстве случаев данной патологии предшествуют воспалительные инфекционные очаги в организме, такие как фурункулы, карбункулы, абсцессы и прочие.
Воспаление лимфоузлов паха у женщин лечится консервативным и хирургическим путем. На начальном этапе развития воспалительного процесса пациентке назначают:
Антибиотики широкого спектра действия (преимущественно из группы пенициллинов) – дозировку препарата и длительность терапии определяет врач в зависимости от степени выраженности воспалительного процесса, массы тела женщины, индивидуальных особенностей организма.
Препараты местного действия, в состав которых входят антисептики – отличным эффектом обладает мазь Левомеколь, которую используют для наложения марлевых повязок, пропитанных препаратом, на место поражения
Важно: такие процедуры запрещается проводить при наличии гнойного пахового лимфаденита или при высокой вероятности индивидуальной непереносимости компонентов препарата.
Физиотерапевтическое лечение – противовоспалительных эффект оказывают электрофорез в комплексе с антибиотиками. Данный метод лечения категорически запрещено применять при гнойном лимфадените паха.
Хирургическое лечение лимфаденита рассматривают в том случае, когда в лимфоузлах образуется и накапливается гной. Для того чтобы обеспечить отток гноя из воспаленных узлов, хирург выполняет дренирование.
Классификация сиаладенита
По характеру клинического протекания специалисты выделяют острые и хронические сиаладениты. Острые сиаладениты разделяются по генезу инфекционного агента:
- Вирусные сиаладениты;
- Бактериальные сиаладениты.
К вирусам, способным вызвать сиаладенит, относятся:
- Вирус Коксаки;
- Вирус Эпштейна-Барр;
- Гриппозный вирус;
- Цитомегаловирусы;
- Вирус эпидемического паротита;
- Парамиксовирусы;
- Аденовирусы;
- Вирус простого герпеса.
Вирус простого герпеса — одна из причин возникновения сиаладенита
Среди бактерий, вызывающих появление сиаладениты, находятся колибактерии, отдельные виды анаэробных бактерий, стрептококки и стафилококки. Согласно статистическим данным, в 50% всех случаев болезней больших и малых слюнных желез специалисты диагностируют сиаладенит. Риск развития данного недуга особенно высок у детей и пожилых людей старше 50 лет.
По механизму появления сиаладениты подразделяются следующим образом:
- Обструктивный сиаладенит;
- Гематогенный сиаладенит;
- Послеоперационный сиаладенит;
- Контактный сиаладенит;
- Лимфогенный сиаладенит;
- Постинфекционный сиаладенит.
По локализации воспалительного процесса в рамках одной слюнной железы хронические сиаладениты подразделяются следующим образом:
- Сиалодохит. Подразумевает поражение выводящих протоков слюнных желез;
- Интерстициальный сиаладенит. Подразумевает воспаление стромы слюнной железы;
- Паренхиматозный сиаладенит. Подразумевает поражение паренхимы слюнной железы.
ВАЖНО: С целью предотвращения появления воспалений слюнных желез следует предпринять меры для укрепления иммунной системы, своевременного устранения хронических очагов стоматологических инфекций, правильной и постоянной гигиены ротовой полости
Как вылечиться
Если болезнь имеет психосоматическую природу, то у человека страдает и душа, и тело. Психика создает некий порочный круг: наличие заболевания приводит к возникновению чувства беспомощности, а беспомощность и чувство незащищенность, в свою очередь, приводят к прогрессированию и обострению болезни. Чтобы вылечиться потребуется принимать лекарственные средства, предписанные специалистами, но, прежде всего, нужно научиться не просто противостоять жизненным трудностям, а использовать активную стратегию по их преодолению.
Справиться с подобной проблемой без помощи психотерапевта достаточно сложно, ведь психологическая работа должна одновременно решать две задачи:
Понять собственный организм
Психосоматическими проявлениями он пытается привлечь ваше внимание. Психика может провоцировать некоторые симптомы, потому что вы давно не отдыхали
Боль в животе может возникать перед неприятной встречей и т.д.
Построение новой стратегии, направленной на принятие изменений, которые неизбежно появятся после исцеления.
Если отказаться от психотерапевтического лечения в пользу медикаментозной терапии, то решить проблему не получится. Скорее всего, тщательное обследование не выявит нарушений в работе организма, но плохое самочувствие останется.
Дифдиагностика лимфаденитов
Данную болезнь следует отличать от:
Опухолей и опухолеподобных образований (а также от метастатического поражения лимфоузлов) – проводится биопсийное исследование Сиаладенита – из протока слюнной железы выделяется серозно-гнойное отделяемое Слюннокаменной болезни Хронического гранулирующего периодонтита Абсцесс и флегмон соответствующих локализаций Врожденных кист шеи и лица – их рост происходит в течение нескольких лет, в постановке диагноза помогает цитологическое исследование ВИЧ-инфекции, при которой поражаются большинство лимфоузлов шеи и лица
Лечение хронического подчелюстного лимфаденита следует начинать с устранения причинного фактора (лечение очагов хронической инфекции уха, горла и миндалин, удаление и лечение зубов). Пациенту можно назначить физиотерапевтические процедуры, например, электрофорез с йодидом калия.
Если течение хронического лимфаденита с образованием свищей долговременное, в таком случае проводят иссечение лимфоузла и свищевого хода, затем послойно ушивают ткани.
Если у вас есть симптомы описанные в этой статье, обязательно запишитесь на прием в нашу клинику.
Не занимайтесь самолечением! Даже самая маленькая проблема при неправильном лечении может значительно осложнить вашу жизнь.
Обращаясь к нам, вы можете быть уверены что:
- Получите качественную консультацию.
- Вас будут лечить врачи с многолетним опытом.
- Будет использоваться только современное оборудование и материалы.
- Вы можете получить медицинскую помощь в любой день недели. Мы работаем без выходных.
+7 (495) 120-60-89
Записаться на прием
Информация о статье
Название
Что такое подчелюстной лимфаденит
Описание
Подчелюстной лимфаденит — воспалительное заболевание подчелюстных лимфатических узлов, который может принимать острое и хроническое течение
Автор
Опубликовал
Медцентрум
Логотип
Что такое паховая грыжа?
Паховая грыжа возникает, когда содержимое брюшной полости – чаще всего большой сальник или часть тонкой кишки – выходит из живота через слабое место внизу брюшной стенки. Живот — это область между грудью и бедрами. Область нижней брюшной стенки также называется паховой или паховой областью.
Два типа паховых грыж
- косые паховые грыжи, которые вызваны дефектом брюшной стенки, который является врожденным или присутствует при рождении
- прямые паховые грыжи, которые обычно возникают только у взрослых мужчин и вызваны слабостью мышц брюшной стенки, которая развивается со временем
Паховые грыжи встречаются в паховом канале в области паха.
Лечение гидраденита
Категорически запрещается самостоятельное вскрытие гидраденита! Это не только затруднит дальнейшее лечение, но и приведет к серьезным последствиям.
Весь курс терапии должен проводиться строго под наблюдением специалиста! В первую очередь, необходимо дифференцировать гидраденит от других заболеваний со схожей клинической картиной, выяснить этиологию воспалительного процесса, что возможно сделать только по результатам осмотра врача, лабораторных исследований и сбора анамнеза.
Объем терапии определяется специалистом в зависимости от стадии воспалительного процесса и индивидуальных особенностей организма.
Лечение гидраденита на стадии инфильтрата сводится к консервативным методам: сухое сбривание волос на пораженной области вокруг нее, физиопроцедуры (ультрафиолетовое облучение, ультразвук, электрофорез), обработка кожи спиртовыми антисептиками, сухое тепло на воспаленные участки. Возможно обкалывание кожи вокруг инфильтрата анестетиком с антибиотиками.
Кроме того, не рекомендуется купание в ваннах – лучше отдать предпочтение недолгим ополаскиваниям под душем, предварительно закрыв место инфильтрата повязкой. Излишняя влага в данном случае является благоприятной средой для распространения инфекции, поэтому при лечении гидраденита противопоказаны повязки с мазями и различные компрессы.
Гидраденит в стадии нагноения предполагает хирургическое вскрытие с удалением всей пораженной клетчатки и дренирование, антибактериальную терапию, а также определенный уход за раной, при котором предполагается регулярная обработка спиртовыми антисептиками и открытый способ заживления, то есть без использования повязок, накладок и прочего.
Также назначаются поливитамины и препараты, повышающие защитные силы организма.
Не стоит забывать, что гидраденит чаще всего является следствием других заболеваний или нарушений в организме, а, следовательно, терапия должна носить комплексный характер, включая в себя и устранение всех предрасполагающих факторов.
Кроме того, в течение нескольких месяцев необходимо придерживаться диеты, предполагающей исключение из рациона алкоголя, острых, пряных блюд и употребление продуктов, богатых железом и фосфором.
Диагностика Лимфаденита:
Диагноз острого неспецифического лимфаденита ставят на основании клинической картины заболевания с учетом анамнестических сведений. Распознавание поверхностного лимфаденита не представляет затруднений. Диагностика лимфаденита, осложнившегося периаденитом, аденофлегмоной с вовлечением в воспалительный процесс межмышечной жировой ткани, клетчаточных пространств средостения, забрюшинного пространства сложна.
Лимфаденит следует дифференцировать с флегмоной, остеомиелитом. Для дифференциального диагноза имеет значение установление первичного гнойно-воспалительного очага.
Хронический неспецифический лимфаденит следует дифференцировать с увеличением лимфатических узлов при инфекционных и некоторых других заболеваниях (скарлатина, дифтерия, грипп, сифилис, туберкулез, лимфогранулематоз, злокачественные новообразования). Распознавание хронического лимфаденита должно основываться на оценке всего комплекса клинических признаков заболевания
В сомнительных случаях показана пункционная биопсия лимфатического узла или удаление его для гистологического исследования, что имеет особенно важное значение в дифференциальной диагностике хронического лимфаденита и метастазов злокачественных новообразований.
Диагноз специфического лимфаденита ставят на основании комплексного обследования больного с учетом наличия контакта с туберкулезными больными, результатов реакции на туберкулин, наличия туберкулезного поражения легких и других органов. Важную роль играют данные пункции пораженного лимфатического узла
В лимфатических узлах могут образовываться кальцинаты, выявляемые рентгенологически в виде плотных теней в мягких тканях шеи, подчелюстной области, подмышечной, паховой областях. Туберкулезный лимфаденит дифференцируют с неспецифическим гнойным лимфаденитом, лимфагранулематозом, метастазами злокачественных опухолей.
Последствия воспаленных лимфоузлов
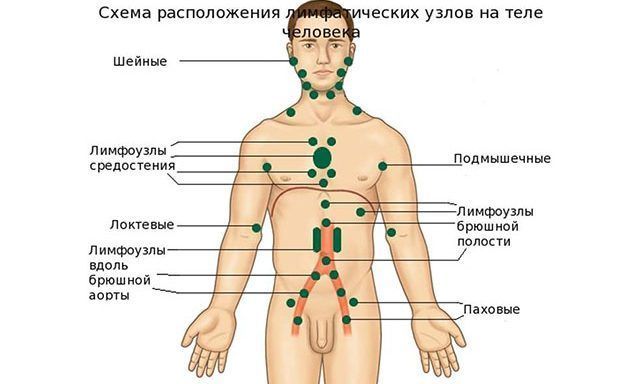
Воспалившейся лимфоузел в паху у мужчин может свидетельствовать о начале серьезного заболевания. Поэтому необходимо сразу же обращаться к врачу за помощью. Промедление может вызвать ряд осложнений:
- Сепсис;
- некроз тканей;
- энцефалит;
- абсцесс.
Нормальные размеры лимфоузлов в паху у мужчин — до 10 мм в диаметре. Во всех остальных случаях они считаются увеличенными, что говорит о наличии инфекции в организме. Начинающийся лимфаденит невозможно не заметить. Пораженный узел болит, увеличен, кожа имеет красноватый оттенок. Возможно, причина кроется в промокших ногах, или ране, которая находится на нижних конечностях. Но причину возникновения данного заболевания сможет определить только врач по результатам анализов и УЗИ.
Воспаление лимфоузлов в паху у мужчин свидетельствует о том, что в организме есть некая инфекция, которую непременно стоит лечить. При появлении первых признаков заболевания необходимо обратиться в поликлинику. Возможно, причина в ослабленном иммунитете, но могут и более серьезные факторы, которые способствовали развитию лимфаденита.
Статья взята с сайта: fb.ru
Капсулы для повышения потенции всего за 149 рублей! Успейте купить по акции:
Источник
Диагностические мероприятия
Для выявления причины увеличения лимфоузлов под челюстью используется несколько проверенных диагностических методик. Опытный врач может поставить точный диагноз после осмотра пациента, пальпации поврежденных зон и сбора анамнеза.
Важный анализ для установления причины воспаления челюстных лимфоузлов– забор крови. Во время вирусных и инфекционных заболеваний в биологической жидкости обнаруживается большое количество лейкоцитов
Для того, чтобы выявит наличие некротической жидкости и гноя в уплотнении врач назначает больному УЗИ. В редких случаях для уточнения природы возбудителя проводится пункция пораженного узла на бактериологическое исследование. Анализ позволяет правильно подобрать подходящий антибиотик при воспалении.
К какому врачу обратиться?
Для первичной диагностики необходимо обратиться к терапевту, детей показать педиатру.
Врач проводит пальпацию, определяет размеры шишки, структуру и при необходимости направляет пациента к таким специалистам:
- хирург – проводит операцию;
- онколог – выясняет причины длительной лимфаденопатии без клинических признаков инфекции.
При появлении признаков воспаления лимфоузлов обратитесь к терапевту
Также может потребоваться помощь стоматолога, отоларинголога, эндокринолога.
Дифференциальна диагностика
Внимание, для постановки правильного диагноза и лечения необходима консультация врача. Только врач может провести дифференциальную диагностику, клинические и дополнительные обследования, установить связи между заболеваниями и назначить лечение
Боль и воспаление в лимфатическом узле является второстепенным и более простым для диагностики заболеванием.
Чтобы определить заболевание дёсен необходимо провести дифференциальную диагностику возможных заболеваний:
| Название заболевания | Определение | Сопровождается увеличением лимфоузлов | Симптомы | Лечение |
| Гингивит | Воспаление десны | В острой форме, при герпетическом и афтозном поражении | Боль, отёк, покраснение, припухлость, увеличение в размерах десны | Местное, етиотропное, противовоспалительное |
| Пародонтит | Воспаление связки зуба | В строй форме | Боль, отёк, покраснение, припухлость, выделение эксудата с десны | Профессиональная гигиена полости рта, противовоспалительная терапия тканей дёсен |
| Пародонтоз | Дистрофическое поражение тканей вокруг зуба | Крайне редко | Боль, неприятные ощущения, зуд в дёснах | Общее и местное воздействие на ткани дёсен. |
| Периодонтит | Воспаление тканей за верхушкой зуба-периодонта | Редко, при остром воспалении | Боль при накусывании на зуб, боль и покраснение десны | Удаление нерва зуба и медикаментозное воздействие на очаг воспаления. |
| Периостит | Воспаление надкостницы и десны | Да | Резкая боль альвеолярного отростка, десны, припухлость, асимметрия лица, повышение температуры | Удаление или лечение зуба, разрез десны и периоста. Местное и общее медикаментозное лечение. |
| Перикоронарит | Воспаление десны над или около зуба мудрости | В гнойной форме | Боль десны и челюсти в области последних зубов, припухлость и покраснение десны | Удаление зуба или иссечение десны над зубом, медикаментозная терапия. |
| Стоматит | Воспаление слизистой оболочки различной этиологии | В острой форме, при герпетическом и афтозном поражении | Наличие очагов поражения на слизистой оболочке, дёснах, языке. Болезненные ощущения. | Профессиональная гигиена полости рта, местное и общее лечение медикаментами. |
Постановка диагноза
Что делать при появлении воспаления в области лимфатических узлов после лечения зубов? Прежде чем лечить воспалительный процесс на шее и под челюстью нужно выяснить, почему воспаляется узел или узлы. Только после устранения причины можно полностью избавиться от появившихся последствий.
Если после удаления зуба мудрости произошло воспаление лимфоузла под челюстью, то следует пройти полное обследование в стоматологии. Часто этого бывает достаточно для назначения квалифицированного лечения. Опытные специалисты могут поставить верный диагноз уже после проведения визуального осмотра.
Горизонтальная (А и В) и корональная (С) компьютерная томография у 24-летнего мужчины: гнойный лимфаденит подчелюстных узлов (ниже угла правой нижней челюсти).
Для того чтобы определить сопутствующие заболевания следует сдать ряд дополнительных анализов: общий анализ крови и мочи, УЗИ, пункция для исследования жидкости. Это позволяет определить типа патогенных бактерий, степень прогрессирования заболевания и подобрать наиболее эффективный препарат для лечения.
Виды отеков
В первые дни после операции отек руки отмечает почти каждая женщина: это нормальная реакция на хирургическое вмешательство. Обычно в течение месяца отек проходит. Если этого не произошло, то необходимо обратиться к врачу: стойкий отек может быть признаком развивающегося лимфостаза. По статистике, это происходит в 30-60% случаев.
В течение года после операции обычно возникает так называемый мягкий отек. Он обратим, если его лечить, и с помощью врачей можно добиться нормализации тока лимфы и внешнего вида руки. Если же пациентка не уделяет внимания своему состоянию, а особенно если она проходит лучевую терапию, мягкий отек может перейти в плотный, и справиться с ним будет гораздо сложнее.
Обратите внимание на то, что на ранних стадиях лимфостаза отеки не мучают постоянно. Они мягкие, увеличение объема руки не выглядит критичным, после отдыха отеки уменьшаются
По мере прогрессирования заболевания отеки делаются более плотными, их объем не уменьшается в течение дня. Если на ранней стадии кожу легко можно взять в складку, то на поздних стадиях складку сделать уже нельзя. Постепенно конечность теряет форму, могут начаться проблемы не только с оттоком лимфы, но и с кровообращением.