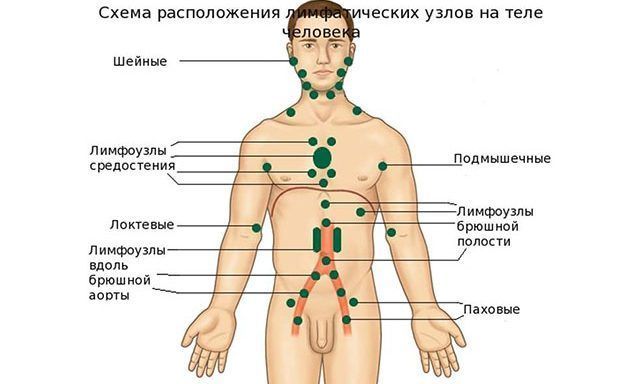
Увеличение лимфоузлов на шее у ребенка
Содержание:
Симптоматика
При лимфадените у детей поражаются лимфоузлы в области лица и шеи: наиболее часто – подчелюстные и шейные с одной или обеих сторон, реже – околоушные, щечные, затылочные, заушные
Развиваясь в детском возрасте, лимфаденит поражает чаще всего лимфоузлы, расположенные в области шеи и лица. Реже болезнь затрагивает паховую и подмышечную области. Признаки лимфаденита у детей зависят от его стадии:
- Серозная. Проявляется в период между первыми-третьими сутками болезни. Характеризуется увеличением регионарных лимфоузлов, которые отличаются болезненностью, на ощупь являются плотно-эластичными и заметно увеличены в размерах. При этом они сохраняют подвижность, а кожная реакция не развивается. Температура тела обычно сохраняется в пределах нормы.
- Гнойная стадия. Развивается на 3-6 сутки и характеризуется резким ухудшением состояния ребенка. Как правило, у пациента появляются признаки интоксикации, такие, как повышенная температура, озноб, сильная слабость и головная боль. У ребенка отсутствует аппетит, он плохо спит и жалуется на стреляющие или тянущие боли в районе лимфоузлов. Проявляется кожный отек и местная гиперемия. Процесс может перейти в аденофлегмону.
- Хроническая стадия. Как правило, является следующим этапом развития острой стадии, но может развиваться и первично, когда в качестве возбудителей выступают слабовирулентные микроорганизмы. Данная форма заболевания характеризуется ограниченной подвижностью набухших лимфоузлов. Они являются довольно плотными и отличаются болезненностью. При этом нагноение возникает редко. Нарушения самочувствия ребенка не наблюдается.
https://youtube.com/watch?v=EGe-CpxHimY
Помимо неспецифической формы лимфаденита, существуют следующие специфические разновидности заболевания:
- Туберкулезный лимфаденит. Отличается продолжительным развитием. Как правило, патология представляет собой шейный лимфаденит у детей, при котором лимфоузлы собираются в плотную группу, внешне похожую на ошейник и отличаются значительной болезненностью. Данное заболевание может провоцировать развитие на коже рубцовых изменений, свищей, а в качестве его осложнения выступает казеозный распад.
- Лимфаденит после вакцинации против туберкулеза (БЦЖ-ит). Развитию болезни подвержены дети с измененной и низкой общей реактивностью. Поражаются преимущественно подмышечные лимфоузлы.
- Генерализованный лимфаденит возникает на фоне диссеминированного туберкулеза легких или при наличии хронической туберкулезной интоксикации. Данная форма недуга характеризуется явным фиброзированием лимфоузлов, когда они становятся настолько твердыми, что начинают напоминать небольшие камушки.
Осложнения гидраденита
У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
Методы биопсии
Специалисты выделяют основные методы биопсии шейных и прочих периферических лимфатических узлов:
Аспирационная биопсия
Менее травматичный способ из всех, который позволяет без дополнительных усилий взять образец для исследования. В область подкожных лимфоузлов под ключицей и челюстью производят прокол с помощью полой тонкой иглы. Способ актуален, когда подозревают распространение инфекции и метастаз в лимфатических узлах.
Пункция
По аналогии с аспирационной биопсией, используется тонкая игла, полая внутри, но в процессе также участвует стилет, отсекающий образец материала. Пункция применяется в случае риска развития метастатического рака молочной железы, рака легких, распространения злокачественных клеток в лимфоузлы, а также при их воспалении в паховой области.
Экзициозная биопсия
Метод подразумевает полное удаление лимфоузла. Забор материала происходит непосредственно в процессе операции. Кроме того, в процессе проводят экспресс-диагностику, и если в узлах обнаруживают раковые клетки, поврежденные органы полностью удаляют хирургическим путем.
Необходимо учитывать, что пункция способствует быстрому распространению метастаз, а гистологический анализ материала, взятого методом аспирации или пункционным методом, может оказаться недостоверным.
Причины
Лимфатическая система выполняет в организме дренажную функцию. Она состоит из разветвленной системы, от мельчайших капилляров до мелких, средних и крупных каналов.
В отличие от системы кровеносных сосудов, лимфатическая система не имеет собственного насоса, которым служит сердце для кровообращения. Поэтому она крайне уязвима для любых травмирующих воздействий.
Лимфа движется значительно медленнее, чем кровь по кровеносным сосудам. Любое препятствие этому движению вызывает ее застой. Из-за этого происходит накопление жидкости в тканях, их отек и увеличение в размерах (гипертрофия).
Лимфатическая система и венозное кровообращение взаимосвязаны, поэтому лимфостазы нередко возникают на фоне сосудистых заболеваний:
- хронической венозной недостаточности,
- варикозной болезни,
- тромбофлебита.
Причиной развития заболевания может быть сердечная недостаточность или нарушение работы почек, от которых зависит кровообращение нижних конечностей.
Другие возможные причины лимфостаза — сдавление лимфатических сосудов опухолью или нарушение их проходимости при воспалении:
- инфекционные, паразитарные заболевания,
- травмы,
- доброкачественные или злокачественные лимфомы.
Наиболее частая причина лимфостаза руки — хирургическое лечение рака молочной железы, при котором удаляются подмышечные лимфоузлы, что нарушает движение лимфы и приводит к ее застою. Это осложнение развивается в трети случаев мастэктомии с иссечением регионарных лимфоузлов.
Удаление паховых, тазовых (подвздошных), забрюшинных, бедренных лимфоузлов при хирургическом лечении шейки, тела матки, яичка и других злокачественных опухолей органов малого таза, половой системы приводит к развитию лимфостаза в ногах.
Лучевая терапия злокачественных опухолей также может стать причиной нарушения проходимости лимфатических каналов и развития лимфостаза.
Лечение рака лимфатической системы
Лечение рака лимфоузлов будет зависеть от гистологического варианта опухоли, стадии заболевания, возраста больного и его общего состояния. Для каждого вида лимфом разработаны свои протоколы лечения с учетом перечисленных факторов. В целом используются следующие методы:
- Химиотерапия.
- Лучевая терапия.
- Хирургическое вмешательство.
- Таргетная терапия.
- Другие методы лечения.
Химиотерапия
Химиотерапия является основным методом лечения подавляющего большинства видов рака лимфатической системы. Лечение состоит из нескольких блоков, например, индукции ремиссии, консолидации ремиссии и поддерживающей терапии. В ряде случаев, когда опухоль очень агрессивна, или имеются рецидивы, применяется высокодозная полихимиотерапия с последующей трансплантацией стволовых клеток.
Химиопрепараты могут вводиться системно (перорально или внутривенно) или локально, в частности в спинномозговой канал. Это необходимо в случаях, когда есть высокий риск поражения оболочек головного и спинного мозга.
Лучевая терапия
Как самостоятельный метод лечения рака лимфатической системы, лучевая терапия применяется редко, например, при локализованных поражениях относительно доброкачественных лимфом.
Также лучевая терапия используется в качестве паллиативного лечения для уменьшения симптомов заболевания. Например, для купирования костных болей, уменьшения объема опухолевой массы при компрессии внутренних органов и др.
Хирургическое лечение
Хирургические вмешательства при раке лимфоузлов выполняются с паллиативной целью, для устранения жизнеугрожающих состояний. Например, при перфорации органов ЖКТ, при развитии механической желтухи и др. Как основной метод лечения, хирургия используется при изолированном поражении внутренних органов, например, желудочно-кишечного тракта, но в этом случае все равно необходимо назначение химиотерапии.
Другие методы лечения
В схемы лечения многих видов лимфом включено применение таргетных препаратов, иммунотерапии, моноклональных антител и др. Такие методы позволяют добиться ремиссии у большего количества пациентов, улучшают результаты лечения при развитии рецидивов и увеличивают общую продолжительность жизни.
Способы диагностики
Симптомы лимфаденита довольно легко распознать в домашних условиях, без какой-либо врачебной подготовки. Для этого необходимо в первую очередь провести тщательный осмотр ребенка. Далее сделать пальпацию в области шеи, за ушами, под челюстью и подбородком, то есть в местах, где могут скапливаться узлы. Во время пальпации могут проявиться болевые и неприятные ощущения, при этом малютка плачет, отворачивается от маминых рук.
При лимфадените у ребенка увеличиваются подчелюстные, шейные узлы слева и справа, узлы, расположенные между нижней челюстью и ухом, сзади, то есть затылочные. Они могут достигать размеров горошины или даже яйца. Если первые не так опасны и могут появиться от недавно перенесенной простуды, вторые обязаны насторожить и заставить посетить врача.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к .
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.
При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.
Как проявляется гидраденит?
Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Лечение
Применяются такие методы лечебной терапии:
Устранение первопричины. Направлено на ликвидацию основной инфекции, которая является источником неспецифического протекания.
Местное. УВЧ-терапия, компрессы.
Хирургическое вмешательство. Проводится при остром нагноении, вскрывая и очищая место скопления гноя. Могут назначаться антибактериальные препараты.У детей болезнь протекает несколько иначе, чем у взрослых. Поэтому очень важна своевременная врачебная помощь. Неправильная терапия приведет к более серьезным последствиям.
Лимфаденит возникает как вторичное проявление на воспаление в организме. В первую очередь необходимо лечить источник инфекции. И после этого восстанавливать систему лимфы.
Методы исследования
Для постановки диагноза лимфомы применяют несколько методов диагностики: рентгенологическое исследование, компьютерную томографию, биопсию костного мозга и анализы крови.
У многих людей страдающих лимфомой снижено количество клеток крови (эритроцитов, лейкоцитов, тромбоцитов). Это можно определить в обычном анализе крови. Наиболее частая причина недостатка клеток – воздействие лимфомы на костный мозг (место, где образуются клетки крови). Однако, количество клеток может быть снижено и в случае, когда нет данных, указывающих на нарушение кроветворной функции костного мозга.
У людей с пониженным количеством эритроцитов или с анемией, может быть выраженная усталость и одышка. В свою очередь, сниженное количество лейкоцитов, делает людей восприимчивее к инфекциям; низкое число тромбоцитов может стать причиной кровотечения.
Медленно прогрессирующую и агрессивную лимфому неХоджкина можно отличить по тому, как клетки выглядят под микроскопом. Для проведения этого обследования, нужно взять образцы тканей лимфомы. Большей части пациентов проводят биопсию лимфатических узлов – хирургически удаляют затронутый лимфоузел (или его часть) и осматривают под микроскопом. Иногда диагноз ставят ‘случайно’ – во время обследования в связи с другими жалобами и заболеваниями, например, во время гастроскопии.
Может показаться, что во время проведения всех этих исследований без необходимости откладывается лечение. Однако, правильное лечение существенно зависит от того, насколько точно поставлен диагноз.
Стадии рака лимфоузлов
Стадия рака лимфоузлов определяется исходя из клинической картины и распространенности опухолевого поражения. Для этого используется классификация Ann Arbor:
1 стадия — поражены лимфоузлы только одной лимфатической зоны.
2 стадия — поражены лимфоузлы 2 и более зон по одну сторону диафрагмы.
3 стадия — поражены лимфоузлы по обе стороны диафрагмы.
4 стадия — рак выходит за пределы лимфатической системы и поражает другие органы и ткани, например, печень, костный мозг.
Эта классификация дополняется модификацией Cotswold:
- А — В-симптомы отсутствуют.
- В — имеется хотя бы 1 В-симптом.
- Е — обнаруживаются очаги внеузлового поражения.
- S — имеется поражение селезенки.
- X — массивное раковое поражение тканей и внутренних органов.
Что нельзя делать при воспалении лимфоузлов
С одной стороны, лимфатические узлы воспаляются достаточно часто, и нередко воспаление проходит самостоятельно без какого-либо лечения, поэтому многие люди относятся к этой проблеме несерьезно. В большинстве случаев она действительно не вызывает никаких последствий.
С другой стороны, подчелюстные лимфоузлы могут давать о себе знать при тяжелых патологиях, которые нельзя оставлять без лечения. Врачи рекомендуют не тянуть с визитом в больницу, если воспаление и боль не проходят в течение 2-х дней или возникают систематически. Также специалисты советуют:
- Не пытаться вылечить воспаление самостоятельно. Узнать, что послужило его причиной в домашних условиях не представляется возможным. В ряде случаев это не всегда удается сделать быстро и в лечебном учреждении, в результате чего пациент проходит множество обследований. Попытки вылечить воспаление народными средствами могут привести к развитию осложнений.
- Не прогревать воспаленные лимфатические узлы. Их нельзя греть даже при отсутствии повышенной температуры. Прогревание может усилить отечность и болевой синдром. При бактериальной природе лимфаденита тепло стимулирует размножение бактерий и вызывает распространение инфекции по лимфатической системе.
- Не прикладывать к больному месту лед. Холод противопоказан при воспалительных и инфекционных процессах, так как переохлаждение может сильно усугубить ситуацию и привести к еще более сильному воспалению.
Однако определенные меры человек может принять самостоятельно. Нужно перейти на правильное питание, отказаться от курения и алкоголя и записаться на прием к врачу. Чтобы снизить риск развития воспаления лимфоузлов, вовремя лечите все заболевания, каждые полгода посещайте стоматолога, занимайтесь спортом и тщательно соблюдайте правила гигиены.
Источники:
- limfouzel.ru
- zabolevanija.net
- createsmile.ru
- dentoland-com.turbopages.org
- prostudailor.ru
- vrachataj.ru
- bblight.ru
- teeth-doctor.ru
Шейные лимфатические узлы в организме человека
Специалисты объясняют, что в органах есть лимфатические узлы: подчелюстные, подмышечные, шейные, затылочные. Они являются частью лимфатической системы, входящей в кровеносную систему человека, и расположены в поверхностной зоне тела, их легко можно осмотреть и ощупать.
К сведению. Неоценима роль лимфосистемы в организме человека, так как именно ей принадлежит противоинфекционная защита, то есть иммунная функция. Лимфоузлы – это своеобразный фильтр, где лимфа очищается и насыщается защитными антителами.
Детские врачи разъясняют родителям: главной опорой для здоровья малышей являются именно шейные лимфоузлы. Они, помимо функции дозревания иммунных клеток, выполняют барьерную функцию, не пуская в организм бактерии и вирусы, аллергены и токсины, внутренние патогены.
Воспаление лимфоузлов в области шеи довольно часто встречается у детей. Заболевание носит название шейный лимфаденит, опасный тем, что возникает довольно близко к мозгу. Если опухли лимфоузлы на шее у ребенка, слева или справа, это может означать: лимфосистема борется с инфекцией. Главная ее задача – не допустить проникновение инфекции в мозговые ткани.
К сведению! Без причины лимфоузлы не воспаляются. До определенного времени эта отлаженная система защищает организм, но иногда дает сбой, вот почему воспаление является сигналом развития какой-либо патологии.