Кольпоскопия шейки матки
Содержание:
Интравагинальное введение: как это делается?
Введение лекарственных препаратов интравагинально производится в гинекологическом кресле. Процедура абсолютно безболезненная и не требует от женщины какой-либо специальной подготовки. Достаточно всего лишь соблюсти гигиену половых наружных органов и освободить мочевой пузырь.
Далее врач вводит во влагалище гинекологическое зеркало. В некоторых случаях по рекомендации доктора пациентке перед введением лекарственного препарата могут сделать лечебную ванночку или смазать область преддверия влагалища и промежность вазелином. Потом врач вводит нужное лекарственное средство, и ставит тампон. Тампон предотвращает вытекание лекарства.
Если проводится спринцевание, то под ягодицы пациентки подставляется судно, а саму процедуру проводят теплым раствором при помощи кружки Эсмарха, которая перед применением тщательно дезинфицируется.
При лечении гинекологических заболеваний введение лекарственных средств женщинам назначают довольно часто, и они порой не знают, куда им лучше обратиться
Важно помнить самое главное — такой способ введения лекарства лучше проводить в медицинском учреждении, и делать его должен специалист. В противном случае, вместо лечебного можно получить абсолютно противоположный эффект
В гинекологическом отделении клиники “МОСМЕД” есть специальные процедурные кабинеты, в которых проводится эта процедура. Для интравагинального введения используются только стерильные и одноразовые инструменты, а также расходные материалы самого высокого качества. Перед лечебной манипуляцией женщине обязательно проведут тест на аллергию, дабы избежать в дальнейшем серьезных осложнений. Врачи клиники “МОСМЕД” ко всем своим пациенткам относятся с максимальной заботой и внимательностью, и все процедуры проводятся на самом высоком уровне.
Как подготовиться к процедуре
Для данной процедуры нет необходимости менять рацион питания, специально брать отпуск или выходные. Т.е. никакой специальной подготовки не требуется. Главное — тщательно следить за гигиеной влагалища и не применять вагинальные средства за 3-4 дня до процедуры.
В течение двух дней до начала исследования разрешается половой акт только в презервативе. Также не рекомендуется использование вагинальных свечей, таблеток, антибактериальных и противогрибковых препаратов, любых медикаментов местного применения. Исключите спринцевание за двое суток до посещения врача.
Процедуру не назначают девушкам без опыта половой жизни, за исключением серьезных показаний и видимых отклонений в стационарном обследовании.
Не стоит бояться данного обследования, так как оно полностью безболезненно и не вызывает осложнений. Напротив, всего 15 минут в кабинете врача могут спасти вашу жизнь. Раковые изменения на ранних стадиях порой невозможно отличить от нормы при обычном гинекологическом осмотре.
Совместно с проведением кольпоскопии врач должен назначить исследование мазков.
Рекомендации после диагностической гистероскопии
В течение 2–3 дней после процедуры могут сохраняться умеренные тянущие боли внизу живота, а также возможны небольшие кровянистые выделения, как при менструации, в течении 4–6 дней. Возможно повышение температуры тела до 37,0 — 37.2 градусов. Чтобы максимально снизить риск осложнений старайтесь выполнять рекомендации Вашего доктора. При необходимости используйте обезболивающие и спазмолитики. Кратность приема зависит от интенсивности болевых ощущений, но не должна превышать указанную в инструкции к препарату.
- Пользуйтесь только гигиеническими прокладками, тампоны препятствуют нормальному оттоку крови, что повышает риск воспалительных осложнений.
- Исключите половую жизнь и физические нагрузки на срок до 10 дней, до полного окончания кровянистых выделений. Регулярно меняйте прокладки (недопустимо использовать прокладку более 4 часов, это создает благотворную питательную среду для роста бактериальной флоры).
- Мойтесь под душем. Исключите горячие водные процедуры (баня, сауна, горячая ванна), посещение бассейна и купание в водоемах в течение 7–10 дней после вмешательства (до полного прекращения кровянистых выделений).
- Рекомендуется туалет наружных половых органов теплой водой минимум дважды в день.
- Следите за температурой тела, за характером и количеством выделений из половых путей, за работой кишечника и мочеиспусканием.
При повышении температуры тела выше 37,5°С, появлении острых болей внизу живота, не проходящих после приема анальгетиков, обильных кровянистых выделениях из половых путей либо изменении их характера (появлении неприятного запаха, необычного цвета выделений), длительности кровотечения более 7 дней или при любом другом нарушении Вашего самочувствия — немедленно свяжитесь с врачом.
Популярные вопросы
Первая беременность, была отслойка плаценты на сроке 12 недель. Пролежала неделю в больнице. Оставались только выделения желтого цвета. Вечером после выписки выделения сменились на коричневые, на темную кровь. Это нормально?
При беременности не должно быть кровянистых выделений. Это свидетельствует об угрозе прерывания и требует лечения в специализированном отделении.
Планируем беременность. У меня по последнему узи на 18 день цикла было М-эхо 0,6 см и киста в правом яичнике 3,3*2,4. в левом фолликулы, 16 шт., диаметром от 0,4 до 0,6. 1. могу ли я забеременеть в следующем цикле с кистой и не опасно ли это? 2. Как по дням цикла и в какой дозировке можно принимать витамины для роста фолликула и роста эндометрия (интересует фолиевая кислота, витамин Е, витамин С, группу В, и др.)
Прежде всего надо выяснить характер кисты яичника и причину мультифолликулярности второго яичника. Так же отмечу, что М-эхо для данного дня цикла не соответствует норме. Порекомендую обратиться на приём к акушеру-гинекологу в данном цикле. Провести обследование на ИППП, так как чаще всего именно этот фактор приводит к таким изменениям. Выполнить УЗИ на 5-7 день цикла для контроля состояния кисты яичника. И только потом обсуждать вопрос целесообразности витаминотерапии по фазам менструального цикла.
Колоноскопия во сне
Для пациентов, желающих полностью исключить неприятные ощущения во время колоноскопии, предлагается вариант выполнение исследования в состоянии медикаментозного сна.
Колоноскопия во сне проводится в стационарах АО «Семейный доктор». Для погружения в сон используется препарат «Провайв». Медикаментозный сон следует отличать от общего наркоза. Перед введением препарата, необходимо, чтобы вас осмотрел врач-анестезиолог, поэтому на исследование необходимо прийти заранее – минут за 30 до того времени, на которое назначена колоноскопия. При этом на руках необходимо иметь расшифровку свежей электрокардиограммы.
Пациент погружается в сон, как только начинается введение препарата, и просыпается практически сразу, как введение заканчивается. Полное восстановление наступает через 15-20 минут, но рекомендуется 1-3 часа побыть в стационаре под медицинским контролем. За руль рекомендуется садиться не раньше, чем через 2 часа после процедуры.
Какие действия необходимы после процедуры
В течение нескольких дней после обследования возможны небольшие выделения, рекомендуется применять ежедневные средства гигиены. В остальном, женщине нет необходимости изменять привычный образ жизни, питание или отказываться от спорта.
Если брали биопсию… 14 суток после
- Нельзя принимать препараты, в составе которых есть ацетилсалициловая кислота;
- Нельзя делать спринцевания, принимать ванны, посещать сауны и бани;
- Откажитесь на время от тампонов.
- Ограничьте половую жизнь.
При появлении температуры и других нетипичных симптомов, обратитесь к врачу.
При частых аллергических реакциях, следует проверить реакцию организма на раствор уксуса и раствор Люголя. Иногда наблюдается аллергическая реакция, а также цервицит и вагинит.
В наше время различные патологии шейки матки считаются одним из самых распространенных недугов женской половой системы. Из ряда онкологических заболеваний раковые и предраковые состояния шейки матки уступают лишь раку молочной железы.
Кольпоскопия помогает на ранних стадиях выявить патологию и быстро решить проблему
Важно регулярно проходить осмотр гинеколога даже без видимых жалоб. При отклонении мазков по Папаниколау врач назначает биопсию, которая диагностирует проблему на любых стадиях
Важный совет при проведении кольпоскопии — правильно подбирайте гинекологическую клинику или отделение, читайте отзывы о врачах, узнавайте мнение знакомых.
Имеются противопоказания, необходима консультация специалиста
Список статей
Методика кольпоскопии
Специальной подготовки больной к К. нет. Положение как при обычном гинекологическом исследовании.
Различают простую, расширенную, цветную (хромокольпоскопию), люминесцентную К.
Простая Кольпоскопия — осмотр слизистой оболочки шейки матки после удаления отделяемого с ее поверхности.
Расширенная К.— осмотр влагалищной части шейки матки после обработки 3% р-ром уксусной к-ты, благодаря чему более четко выявляются патологические изменения на ее поверхности вследствие кратковременного отека эпителия, набухания клеток шиповидного слоя, уменьшения кровоснабжения тканей и сокращения подэпителиальных сосудов. Для выявления гликогена в эпителиальных клетках шейка матки обрабатывается водным р-ром Люголя (проба Шиллера): при предраковых заболеваниях эпителиальные клетки бедны гликогеном и не окрашиваются р-ром Люголя, ткань имеет вид белесоватых пятен на фоне темно-коричневой ткани.
Люминесцентная К. является своеобразным гистохим, методом исследования. При первичной люминесцентной К. производится осмотр слизистой оболочки влагалищной части шейки матки в ультрафиолетовых лучах. Вторичная люминесцентная К. осуществляется после нанесения на шейку матки фурацилина и затем смеси Никифорова с последующим окрашиванием флюорохромом. Слабые р-ры акридина оранжевого (от 1 : 5000 до 1 : 50 000) при нанесении на опухолевую ткань (рак) вызывают характерное свечение от розовых до кирпично-красных оттенков. Особенности вторичного свечения, по данным Л. В. Гагуа с соавт., отражают различную степень насыщенности РНК клеток влагалищной части шейки матки.
Цветная К. (хромокольпоскопия) — осмотр влагалищной части шейки матки после окраски ее метиловым фиолетовым гематоксилином и др. При нанесении его на шейку матки плоский многослойный эпителий окрашивается в синий цвет, цилиндрический эпителий не окрашивается.
Как готовиться к колоноскопии?
Колоноскопия окажется результативной лишь в том случае, если пациент ответственно подошел к подготовке к исследованию и выполнил все необходимые рекомендации.
Прежде всего, за 3 дня до процедуры следует перейти на бесшлаковую диету. Должны быть исключены: черный хлеб, крупы, свежие овощи и фрукты, зелень, капуста в любом виде, бобовые, горох, чечевица, сухофрукты, в том числе изюм, ягоды и орехи, жирные молочные продукты (в том числе сливки, сметана, мороженое, жирный творог), жирные сорта рыбы и мяса (в том числе утка и гусь), соления, маринады, копчености, сладости, алкоголь, газированные напитки, квас.
Разрешается употреблять в пищу: рис, макаронные изделия из муки высшего сорта, белый хлеб, нежирное мясо (телятина, говядина, курятина) в отварном виде, котлет, фрикаделек или суфле, яйца, нежирные сорта рыбы (треска, судак, окунь, щука), овощные отвары, картофель (без кожуры), нежирные молочные продукты (творог, сыр, кефир, обезжиренное молоко), мёд.
Если вы страдаете запорами, обязательно ежедневно принимать слабительные препараты, возможно, несколько увеличив их дозу, по сравнению с обычной (не нарушая инструкции по применению).
Накануне колоноскопии необходимо провести очищение кишечника. Врачи «Семейного доктора» рекомендуют использовать для этого препараты «Фортранс» или «Флит фосфо-сода». Прием препаратов избавит вас от необходимости делать клизму.
Какие заболевания можно обнаружить с помощью расширенной кольпоскопии
Эта процедура незаменима при обнаружении следующих патологий:
- Хронический цервицит – воспаление шейки матки.
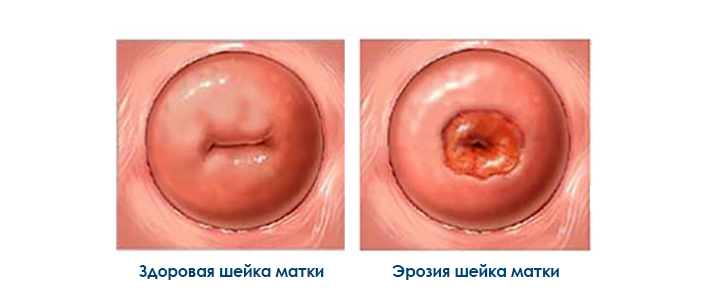
- Эрозия шейки матки – изменения строения участков слизистой на шейке матки. Если патологию не лечить, то возникает большая угроза инфицирования матки, бесплодия, последующего развития онкологии.
- Эктопия (псевдоэрозия) – результат смещения клеток эндоцервикса за границы наружного зева. В возрасте до 25 лет зачастую это физиологическая норма, но у женщин старше это факт наличия воспалительного процесса в результате попадания инфекции.
- Генитальные бородавки (папилломы, кондиломы) – доброкачественные образования, которые могут переродиться в злокачественные, если их не лечить.
- Лейкоплакия – поражение поверхности слизистой, проявляющееся в ороговении эпителия. Присутствует риск перерождения в злокачественную опухоль.
- Дисплазия – предраковое изменение. Патология лёгкой степени редко перерастает в опухоль, в отличие от дисплазии 2 и 3 степени.
- Онкологические заболевания.
КАК ПРОХОДИТ?
Проводится исследование при стандартном расположении женщины в гинекологическом кресле, как при обычном осмотре. Врач вводит зеркало, визуализируя шейку матки. Далее начинается осмотр с помощью кольпоскопа, во время которого на слизистую эпителия шейки матки наносится слабый раствор уксусной кислоты 3% концентрации. Эффект, который раствор оказывает на слизистую, заключается в сужении кровеносных сосудов и растворении слизи. Так устраняются все препятствия для визуализации изменений на поверхности слизистой оболочки. Становятся заметными участки с измененным поверхностным эпителием или патологической сосудистой реакцией.
Следующий тест – это проба Шиллера с окрашиванием шейки 2% йодсодержащим раствором Люголя. Участки пораженной слизистой — не прокрашиваются. Если такие участки появились, то к расширенной кольпоскопии может добавиться еще один этап – биопсия, когда доктор возьмет небольшой фрагмент невосприимчивой к красителю ткани для гистологического исследования.
Во время нанесения красителей возможно чувство легкого пощипывания или прохлады. Сама по себе методика не вызывает болевых ощущений.
Для чего делается процедура?
Обследование проводят как в профилактических целях, так и при наличии у пациентки заболеваний. Его основными задачами является визуальная оценка состояния слизистой влагалища и шейки матки, обнаружение имеющихся очагов поражения, проведение дифференциальных тестов для выявления природы возможных новообразований.
Распространенным поводом к назначению этого обследования считается эрозия (эктопия) шейки матки. При ее наличии предпочтительна расширенная форма исследования. В ходе его проведения врач производит забор образцов эпителия для оценки в лабораторных условиях и обрабатывает шейку матки специальными химическими реагентами – растворами уксусной кислоты и водным раствором йода. Кольпоскопия при эрозии шейки матки должна осуществляться регулярно не реже одного раза в полгода.
Своевременный контроль помогает вовремя обнаружить потенциально возможный переход эктопии в злокачественное новообразование.
С помощью указанного метода диагностики также можно обнаружить, имеются ли у пациентки полипы, наботовы кисты, лейкоплакия (Leucoplakia) и новообразования для того, чтобы вовремя определить их характер, являются ли они доброкачественными или злокачественными.
ПОКАЗАНИЯ
Кольпоскопию наши врачи рекомендуют проводить при следующих жалобах:
- влагалищные выделения;
- чувство жжения и зуд;
- боль в нижней части живота;
- кровотечения из матки вне месячного цикла;
- болезненность во время полового акта или кровянистые выделения после;
- наличие остроконечных кондилом, папиллом или полипов;
- ноющие боли во время месячных.
Если у вас появился любой из вышеперечисленных симптомов, лучше сразу обратиться к гинекологу. Врач во время осмотра установит преддиагноз и для его подтверждения назначат анализы, кольпоскопию и биопсию.
По показаниям кольпоскопия проводится и при беременности (процедура не опасна для плода, не способна спровоцировать воспалительный процесс – кольпоскопия имеет минимальный перечень ограничений и противопоказаний).
«Взгляд» изнутри: зачем нужна кольпоскопия?
Обследование помогает своевременно диагностировать заболевания с последующим контролем над эффективностью лечения.
Основные цели
1. Обнаружение патологически изменённых участков тканей — новообразований женской репродуктивной системы на ранних стадиях.
Наиболее серьезное — рак репродуктивной системы женщин. В мире по частоте злокачественных опухолей среди женщин рак шейки матки занимает 2-ое место, в РФ — 6-ое место. Ежегодно от данной патологии в мире погибает 200–300 тыс. женщин, в РФ — около 6000 пациенток.
2. Выбор оптимального метода лечения: прижигание лекарственными препаратами, удаление лазером, хирургическим инструментом и т. д.
3. Оценка результатов лечения и контроль в динамике за обнаруженными ранее патологическими образованиями.
Выявляемые заболевания:
* рак шейки матки, влагалища и вульвы;
* эрозия/эктопия — клетки слизистой из шеечного канала перемещаются на влагалищную часть шейки матки (выглядит как изъязвление на слизистой оболочке);
* дисплазия — наиболее частая форма предрака шейки матки, при которой нарушается нормальное строение клеток слизистой на поверхности шейки матки;
* цервицит — воспаление слизистой оболочки канала шейки матки;
* аногенитальные кондиломы или бородавки — образования в виде сосочков или узелков телесного цвета и многие др.

Показатели, указываемые в протоколах кольпоскопии матки
|
Протокол простой кольпоскопии |
Протокол расширенной кольпоскопии |
|
Показатели простой кольпоскопии плюс следующие сведения:
|
Показания к назначению кольпоскопии
В профилактических целях диагностику кольпоскопом женщины должны проходить ежегодно, потому что многие гинекологические заболевания протекают бессимптомно. Показано обследование также в случае неудовлетворительных анализов мазка и других ситуациях. Поводы для назначения кольпоскопии:
- Сбой менструального цикла.
- Эрозия матки.
- Маточные кровотечения.
- Сыпь на органах мочеполовой системы.
- Зуд во влагалище.
- Дискомфорт во время секса.
- Выделения из влагалища.
- Воспалительные процессы в шейке матки.
- Боль внизу живота.
- Подозрение на онкологию.
- Генитальные кондиломы.
- Полипы, лейкоплакия и т.п.
Назначить обследование могут и для того чтобы подобрать наиболее эффективное лечение, а также проконтролировать эффективность уже пройденной терапии. Кольпоскопия практически не имеет противопоказаний, не рекомендуется проводить лишь беременным женщинам на ранних сроках, а также пациенткам в течение месяца после проведенного аборта.
Что исследуется при кольпоскопии
С помощью кольпоскопа врач может обнаружить патологии, определить их характер и месторасположение. Обязательно во время исследования оценивается структура слизистой оболочки: контуры, наличие и форма желез, нарушение целостности эпителия, цвет тканей и т. п. Как выглядят заболевания через кольпоскоп:
- Эрозия – мелкозернистый или гладкий участок вблизи влагалища, имеет красный окрас. На эрозивной поверхности видны кровеносные сосуды.
- Эктопия (псевдоэрозия) – просматриваются небольшие сосочки красного цвета.
- Папиллома – патологическое разрастание розового цвета. В отдельных сосочках видны расширенные сосуды.
- Железистые полипы – поверхность новообразований выглядит как цилиндрический эпителий. Цвет полипов светло-розовый, а иногда оттенок более темный.
- Лейкоплакия шейки матки – белесые шероховатые пленки или пятна, могут отделяться от слизистой. Если не лечить патологию может образоваться опухоль.
- Эндометриоз – образования неправильной формы, которые могут иметь окрас от розового до синюшно-багрового цвета. Возможно разрастание ткани за пределы матки.
С помощью кольпоскопии можно обнаружить и рак, для подтверждения диагноза обязательно проводят биопсию.
Кольпоскопия шейки матки и беременность
Гинекологи рекомендуют пройти кольпоскопию при планировании беременности — это обследование входит в разряд обязательных исследований.
Если факт беременности становится неожиданным для женщины, кольпоскопия может проводиться по показаниям врача. Обследование выполняется без использования химических реагентов, поэтому оно безопасно для женщины и плода.
При выявлении каких-либо нарушений в слизистой оболочке, если проблема терпит, лечение проводится после родов. Биопсию могут назначить только в некоторых случаях, к примеру, при третьей степени цервикальной дисплазии или при характерных признаках рака.
ПОСЛЕ КОЛЬПОСКОПИИ
После проведения простой или расширенной кольпоскопии с пробами у некоторых женщин могут наблюдаться коричневатые выделения из влагалища. Но без боли и дискомфорта. Опасаться выделений после кольпоскопии не стоит – это последствия обработки йодом слизистой матки (поэтому и цвет – коричневый). Через 1-2 дня обычно проходят без вмешательства врача. Кольпоскопия является диагностической процедурой, не требующей восстановления.
Врачи-гинекологи ОН КЛИНИК готовы позаботиться о вашем женском здоровье и обеспечить максимальное внимание диагностике. Запишитесь на прием к врачу – процедура кольспоскопии пройдет для вас комфортно и безопасно, врачи приложат все усилия, чтобы вы не волновались и получили комплексную медицинскую помощь при выявлении гинекологического заболевания!. ОН КЛИНИК: доверяйте ваше здоровье только профессионалам!
ОН КЛИНИК: доверяйте ваше здоровье только профессионалам!
Меры после кольпоскопии и биопсии
Если вам сделали кольпоскопию, а биопсию не брали, то ограничений в образе жизни нет. Если же была проведена биопсия, то на протяжении 4-10 суток могут быть тянущие боли в нижней части живота. Также вероятны коричневые или зеленоватые выделения из половых путей (в небольшом количестве). Это считается вариантами нормы, то есть специального лечения не нужно.
С целью профилактики осложнений после кольпоскопии с биопсией на протяжении 2 недель нужно:
- воздержаться от посещения сауны и бани, а также от принятия ванн; ограничьте водные процедуры принятием душа
- воздерживаться от физических упражнений и тяжелых физнагрузок
- избегать лекарств с содержанием ацетилсалициловой кислоты
- избегать применения тампонов
- отказаться от спринцеваний
- избегать половых контактов
Какие существуют показания к проведению кольпоскопии
Напомним, что процедура осмотра при помощи кольпоскопа, проводиться врачом-гинекологом, только при наличии показаний. К ним относятся:
- диагностика рака шейки матки, в том числе у беременных женщин;
- диагностика рака вульвы;
- диагностика рака влагалища;
- предшествующие раку изменения влагалища, вульвы или шейки матки;
- обнаружение новообразований на матке у беременных женщин;
- воспаление шейки матки;
- бородавки на гениталиях;
- грибковые инфекции влагалища;
- контроль изменений в пораженных участках.
Стоит заметить, что проведение кольпоскопии у беременных женщин является одним из обязательных исследований. Дело в том, что разного рода патологические изменения шейки матки встречаются у большинства женщин. Очень часто такие патологии — это следствие понижения иммунной системы. При беременности они могут прогрессировать и развиваться. Это, в свою очередь, негативно скажется на здоровье будущей мамы и ее ребенка.
Что делать, если мои результаты кольпоскопии не являются нормальными?
Если Ваш врач обнаружат аномальные клетки, Вам, возможно, не нужно ничего делать прямо сейчас. Иногда потребуется больше тестов или лечения. Это зависит от того, насколько ненормальны клетки Вашей шейки.
Ваш врач могут порекомендовать подождать, чтобы увидеть, восстанавливаются ли клетки самостоятельно. В этом случае у Вас будет еще один тест Папаниколау и, возможно, другие тесты для наблюдения за клетками.
Иногда биопсия также является Вашим лечением. Это потому, что Ваш врач может удалить все аномальные клетки во время биопсии. Если это так, Вам больше не понадобится лечение. Вы вернетесь к регулярным обследованиям органов малого таза, Пап-тестам и / или ВПЧ-тестам. Ваш врач скажут Вам, как часто Вы должны их принимать.
Или Вам может понадобиться дальнейшее лечение. Есть 4 процедуры, которые очень хорошо удаляют аномальные клетки и предотвращают рак шейки матки.
- Криотерапия: аномальные клетки замерзают
- LEEP: аномальные клетки удаляются с помощью тонкой проволочной петли, которая проводит электрический ток
- Лазер: аномальные клетки удаляются с помощью лазера
- Биопсия конуса: конусообразный клин вырезан из шейки матки для удаления аномальных клеток
Независимо от того, какое лечение Вы получаете, важно продолжать проходить регулярные обследования органов малого таза после того, как вы прошли лечение от аномальных клеток. Хотя эти процедуры очень эффективны, иногда возвращаются ненормальные клетки.
Как проходит кольпоскопия
Обычно кольпоскопия занимает не более 20 минут. Пациентка должна лежать на спине в гинекологическом кресле. Сначала врач введет во влагалище специальное зеркало. Дискомфорта или боли при этом не должно ощущаться. Возле гинекологического кресла доктор установит кольпоскоп и начнет осмотр влагалища, матки и ее шейки. В случае появления выделений из органов их сотрут бинтом или стерильной ватой. В процессе расширенного обследования на шейку матки гинеколог нанесет небольшое количество водного раствора йода (Люголя) или же уксуса. Это позволит обнаружить патологические изменения в тканях. Пациентка может ощутить небольшое жжение от контакта с уксусом. У здоровой женщины клетки тканей, обработанные Люголя, меняют цвет, если же имеются патологические участки, то они остаются без изменений. В случае обнаружения опухолей берется образец для проведения биопсии. Обычно такая процедура безболезненна, дискомфорт вызывает только биопсия вульвы и нижней части влагалища. Для обезболивания до начала исследования проводят обработку органа местным анестетиком. Может использоваться кровоостанавливающее средство. После проведения обследования пациентка может возвращаться к своей повседневной жизни. Несколько дней могут наблюдаться мажущие выделения из влагалища. Если брался образец для биопсии, рекомендуют воздержаться от занятия сексом в течение недели, нужно ограничить тяжелые физические нагрузки, а также нельзя использовать тампоны. При появлении болей внизу живота или повышении температуры необходимо обратиться к доктору.
Стоимость услуги*
| НАИМЕНОВАНИЕ | ЦЕНА (Коломенская) | ЦЕНА (Видное) |
| Кольпоскопия простая | от 1700 рублей | от 1700 рублей |
| Кольпоскопия расширенная | от 2000 рублей | от 2000 рублей |
Мы принимаем оплату:

*Внимание! Указанные цены приведены как справочная информация и не являются публичной офертой. Уточняйте актуальные цены по телефону и непосредственно в клиниках
ЧТО ТАКОЕ РАСШИРЕННАЯ КОЛЬПОСКОПИЯ?
Расширенная кольпоскопия представляет собой метод диагностического исследования слизистой шейки матки с помощью специального прибора (кольпоскопа), многократно увеличивающего изображение. При этом врач детально рассматривает слизистую после нанесения на эпителий шейки матки различных растворов (3% раствор уксусной кислоты, 2-3% водный раствор Люголя).
Применение уксусной кислоты способствует появлению кратковременного спазма сосудов, что дает врачу возможность проверить их состояние.
Раствор Люголя с содержанием йода применяется для проведения пробы Шиллера, основанной на том, что патологически измененные ткани и новообразования не меняют цвет и могут быть визуально обнаружены.
Особенности
Своевременная забота о своем здоровье — залог долголетия женщины. Поэтому регулярные профилактические осмотры у гинеколога должны посещаться каждой дамой вне зависимости от ее возраста, веса или характера.
Не все представительницы прекрасного пола знают, что это такое. Подобный анализ приобретает все большую актуальность в последние годы, ведь он помогает своевременно диагностировать многие опасные для жизни и здоровья женщины заболевания. Подобную процедуру проводят для обнаружения патологии шейки вульвы на ранней стадии развития болезни.
И сегодня квалифицированные специалисты в Москве сходятся в едином мнении о том, что кольпоскопия эпителия этого органа наиболее информативный метод изучения состояния шейки матки.
При этом отметим, что это инвазивная процедура, что само по себе является довольно устрашающим фактом для многих представительниц прекрасного пола. При этом не все понимают, что такое кольпоскопия и как ее делают. Однако страх перед подобными манипуляциями совершенно не имеет под собой оправданного основания, что и пытаются донести до женщин квалифицированные врачи.
Что видит гинеколог при осмотре зеркалом. Гинекологический осмотр: за и против
О том, насколько необходимо регулярное посещение гинеколога, наглядно свидетельствуют цифры. Согласно статистике ВОЗ, гинекологическими заболеваниями страдают от 30 до 50% женщин. Многие из этих болезней становятся причиной бесплодия, а некоторые несут прямую угрозу жизни.
Самые распространенные заболевания женских половых органов можно разделить на несколько групп:
- Болезни воспалительного характера . К ним относятся аднексит (сальпингоофорит), эндометрит, цервицит, кольпит, вульвовагинит. Заболевания этой группы встречаются чаще других: в 35% всех случаев обращения . Воспаление вызывают условно-патогенные бактерии, вирусы, грибки, простейшие. Развитию заболеваний способствуют инфекции, переохлаждение, ослабление защитных сил организма, нарушения гормонального фона. Воспаление может быть острым и хроническим. В первом случае болезнь обычно сопровождается яркой симптоматикой: возникают боли внизу живота, появляются выделения, иногда повышается температура. Хронические воспалительные заболевания часто протекают бессимптомно, при этом они могут приводить к образованию спаек, трубному бесплодию и внематочной беременности.
- Инфекции, передающиеся половым путем , — отдельная группа воспалительных заболеваний. Их вызывают специфические возбудители: гонококки, трихомонады, хламидии, уреаплазмы, микоплазмы и т. д. Как правило, поражается слизистая влагалища, но при отсутствии лечения воспаление может распространяться на внутренние половые органы. Не все инфекции, передающиеся при половом контакте, относятся к венерическим заболеваниям и имеют выраженную клиническую картину. Например, заражение вирусом папилломы внешне может никак не проявляться, между тем некоторые штаммы признаны онкогенными. Половые инфекции повышают риск бесплодия, невынашивания беременности, пороков развития плода. По оценкам ВОЗ, ежегодно в мире 357 млн человек заражаются ИППП.
- Эндометриоз — заболевание невыясненной природы, проявляющееся разрастанием клеток эндометрия вне внутреннего слоя матки (чаще всего в пределах малого таза). Распространенность патологии точно не известна, потому что из-за неспецифических симптомов (постоянные или циклические боли внизу живота, обильные менструации) женщины редко обращаются к врачу. Эндометриоз снижает качество жизни и иногда препятствует зачатию.
- Доброкачественные и злокачественные новообразования чаще встречаются у женщин старше 40 лет, хотя в последнее время заболевание «помолодело». Общее количество новообразований в структуре гинекологических заболеваний — 18% . Более распространены доброкачественные опухоли, прежде всего миома матки, кисты яичников. Среди злокачественных новообразований на первом месте стоит рак шейки матки: его распространенность в среднем составляет 15–16 случаев на 100 000 женщин .
- Эндокринные заболевания встречаются реже других. Многие из них имеют наследственный характер и обнаруживаются в молодом возрасте. Синдром поликистозных яичников проявляется нарушениями менструального цикла, бесплодием, часто ожирением, угревой сыпью, избыточным ростом волос на теле. Патология регистрируется у 5–10% женщин . В группе эндокринных расстройств выделяют также аменорею (отсутствие менструаций) различного происхождения, дисфункциональные маточные кровотечения.
Есть ли противопоказания?
Кольпоскопия не относится к числу сложных исследований и нетравматична, но некоторые противопоказания все-таки есть. В частности, проходить ее нельзя в первые два месяца после родов, запрещена процедура и в первый месяц после аборта, а также в случае, если недавно проводилось хирургическое лечение шейки матки или криодеструкция.
Если кольпоскопия предполагается расширенная, нельзя ее делать людям с аллергией на уксусную кислоту и йод. Кровотечения из матки (включая менструацию), выраженное воспаление, а также атрофия эктоцервикса – тоже повод отложить обследование. Все эти моменты доктор обязательно учтет, прежде чем направлять вас на исследования.
Если противопоказаний у вас нет, а процедура была проведена профессионально квалифицированным врачом, жизнь после этого вида осмотра никак не изменится. Иногда в первые день-два может присутствовать небольшое кровотечение, пусть оно вас не пугает – это нормально. Также в течение недели после проведенной кольпоскопии желатеьно воздержаться от секса, не нужно спринцеваться и пользоваться тампонами.