Эндоскопия желудка
Содержание:
Показания к проведению аргоноплазменной коагуляции
Аргоноплазменная коагуляция находит применение во всех сферах хирургии, в том числе при онкологических заболеваниях. Эту процедуру выполняют при следующих состояниях:
- Кровотечения в полых органах, в том числе при изъязвлении, варикозном расширении вен пищевода (при циррозе, опухолевом поражении печени), лучевой проктит (осложнение лучевой терапии).
- Пищевод Барретта — предраковое состояние, при котором в слизистой оболочке пищевода обнаруживается нехарактерный эпителий кишечного типа.
- Прорастание злокачественной опухоли через стент — трубку с сетчатой стенкой, которую устанавливают в участок полого органа, заблокированный опухолью, чтобы восстановить его проходимость. Стентирование — эндоскопическая процедура, она помогает устранить опухолевую обструкцию. Однако, за счет сетчатой структуры стенки стента, со временем опухоль может прорасти через нее и снова заблокировать орган. Одно из возможных решений этой проблемы — аргоноплазменная коагуляция.
- Доброкачественные новообразования, предраковые состояния, некоторые злокачественные опухоли на самых ранних стадиях.
- Запущенные злокачественные опухоли, которые перекрывают просвет полых органов. В данном случае аргоноплазменная коагуляция применяется как паллиативный метод лечения. Уничтожая опухолевую ткань, хирург освобождает просвет органа.
- Гинекологические патологии: эрозии и дисплазии шейки матки, полипы, папилломатоз, гиперкератоз, кондиломы, лейкоплакия.
Применение аргоноплазменной коагуляции ограничивается не только эндоскопическими вмешательствами: ее используют в полостной хирургии, лапароскопии, нейрохирургии. С помощью этого метода можно удалять патологические образования на поверхности кожи.
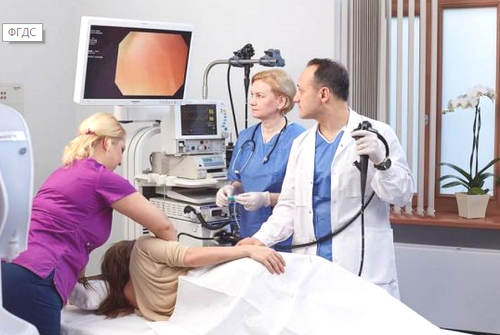
Как выполняется гастроскопия (эзофагогастродуоденоскопия)?
Чтобы провести обследование с наибольшей информативностью, важно знать, как подготовиться к процедуре эндоскопии желудка:
- Чтобы уменьшить проявления рвотного рефлекса, ротовую полость и глотку пациента обрабатывают раствором для местной анестезии (как правило это лидокаин-спрей 10%). В исключительных случаях необходим наркоз;
- Пациент должен лечь в положении на левом боку и согнуть колени и расслабиться;
- Удалить протезы из ротовой полости, снять пирсинг
- Медсестра установит специальный загубник\направитель, который Вы зажмете зубами или деснами, он нужен, чтобы Вам было легче «не закрыть» рот во время процедуры и обезопасит дорогостоящий эндоскоп от повреждения во время исследования
- Для лучшей визуализации и разглаживания все складок, через эндоскоп вводится небольшое количество воздуха или углекислого газа
Что делает врач хирург
занимаются оперативным вмешательством при лечении болезней
В современной хирургии принято выделять следующие направления:
-
нейрохирург (проводит операции на нервных тканях и головном мозге);
-
пластический хирург (занимается изменением внешности человека);
-
кардиохирург (отвечает за операции на сердце);
-
сосудистый хирург (сшивает тонкие сосуды и артерии, либо проводит стентирование – замену изношенных сосудов искусственными);
-
торакальный хирург (проводит операции на внутренних органах грудной клетки – легких, трахеи, бронхов и т.д.);
-
абдоминальный хирург (специализируется на органах брюшной полости);
-
челюстно-лицевой хирург (операции при переломах и повреждениях лица);
-
хирург-онколог (вырезание опухолей и новообразований);
-
хирург-трансплантолог (занимается пересадкой органов);
-
военный хирург (специализируется на военных травмах и повреждениях);
-
хирург-неонатолог (проводит операции у новорожденных);
-
хирург-травматолог (лечит различные переломы, повреждения конечностей и т.п.).
Конечно, это далеко не все специальности хирургов. И чаще всего врачи этой специальности совмещают несколько разных смежных направлений – к примеру, операции на сердце и сосудистую хирургию.
Ключевая особенность современной медицины: практически все хирургические операции проводятся под наблюдением нескольких специалистов. Хирург никогда не работает самостоятельно, поэтому в операционной он руководит коллективом из ассистентов, анестезиологов и медсестер. Состав команды при этом зависит от степени сложности операции. Такой подход позволяет выполнять операции с максимальной эффективностью, так как несколько профессионалов выполняют работу быстрее и точнее.
Где сделать гастроскопию
Проведение гастроскопии может осуществляться гастроэнтерологом или эндоскопистом лечебного учреждения. Запись на процедуру проводится в порядке плановой очереди, поэтому попасть на гастроскопию непросто. Для начала придется выждать долгую очередь. В частной клинике дело обстоит проще, так как все исследования проводятся по записи на любое время рабочего дня.
Исследование может быть выполнено сразу в день посещения гастроэнтеролога при наличии всех необходимых обследований и исключении противопоказаний к гастроскопии. Гастроскопия в частном медицинском центре проводится амбулаторно, поэтому госпитализация в стационар не требуется. Сразу после окончания исследования пациенту выдаётся на руки заключение, в котором указаны все данные о полученных результатах.
Запись на приём к гастроэнтерологу – это возможность избежать лишней траты времени, сидя под кабинетом, а также исключить контакт с пациентами, которые являются носителями вирусных и инфекционных заболеваний. Записаться на приём можно при помощи обычного звонка со стационарного телефона в справочную по частным клиникам «Ваш доктор».
Если пациенту необходимо только исследование без консультации специалиста, то работник справочной во время разговора по телефону сообщит время и перечень предметов, которые необходимо иметь при себе.
Полезная информация по теме:
- Гастроскопия взрослым
- Гастроскопия детям
- Гастроскопия желудка
- Подготовка к гастроскопии
- Показания к гастроскопии
- Гастроскопия
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Особенности диеты
Подготовка к гастроскопии желудка обязательно включает обязательную диету. Рацион питания корректируется за 3 дня до сеанса. Процедура делается только натощак. Прием пищи заканчивается за 12 часов до проведения обследования. Голодание почти исключает отторжение органами пищеварения эндоскопа и появление рвоты. Рацион питания меняется за три дня до обследования. За этот период ЖКТ полностью очищается.
Общие рекомендации к диете:
- 5-разовое питание;
- еда употребляется небольшими порциями;
- из рациона исключаются блюда, вызывающие повышенное газообразование;
- в день нужно выпивать не менее 2-х литров простой воды.
Если человек склонен к метеоризму, то в течение 3-х дней до гастроскопии следует принимать лекарственные препараты, которые назначит врач. После проведения биопсии сутки соблюдается строгая диета.
Она составляется так чтобы максимально щадить слизистые органов пищеварения. Исключается любое механическое, химическое, термическое воздействие на органы ЖКТ. Есть и пить можно лишь некислые фруктовые соки, супы-пюре, молоко. Запрещается острая, горячая еда. Полностью исключается любая грубая еда.
Фиброгастродуоденоскопия под седацией
Для снижения неприятных ощущений у пациента и при предстоящих длительных манипуляциях, ФГДС может проводиться с погружением в медикаментозный сон.
Также показаниями к исследованию во сне являются:
- Сильный рвотный рефлекс.
- Психомоторные нарушения, которые не позволяют сохранять неподвижность во время обследования.
- Желание пациента.
Экстренная ФГДС во сне не проводится. Процедура разрешена детям с 7 лет.
Подготовка к такому исследованию отличается от подготовки к обычной процедуре. Добавляется консультация анестезиолога и ряд анализов.
До обследования:
- Собирается анамнез, принимается решение о возможности использования седативного препарата.
- Сдается общий анализ крови, анализы на ВИЧ, гепатит, флюорография.
Непосредственно перед началом процедуры пациенту нужно снять украшения, контактные линзы. Далее вводится препарат, пациент засыпает и начинается исследование желудка.
Время сна рассчитывается с учетом предстоящих мероприятий. После пробуждения самочувствие обычно нормальное, без выраженных неприятных ощущений. Через 1 час пациент отпускается домой.
Что нужно делать перед эндоскопией?
ФГС — это не редкостное исследование. Оно назначается часто пациентам с целью рассмотреть желудок, его слизистую и взять биопсию на анализ. Делают эндоскопию от 5 до 20 минут. Все шаги проработаны врачами, есть план мероприятий при непредвиденных ситуациях, поэтому не стоит волноваться.
Подготовка к ФГДС желудка имеет несколько важных рекомендаций, которые состоят из таких этапов:
- Домашняя подготовка.
- Утренняя подготовка перед проведением эндоскопии.
- Моральный настрой.
Не стоит игнорировать ни один из выше перечисленных этапов, так как последствия могут быть неблагоприятными.
Как проводится эзофагогастродуоденоскопия без седации
Пациент ложится на кушетку, на левый бок, глотает зонд эндоскопа, после чего врач осторожно продвигает гибкую трубку далее в желудок. Сама трубка по размерам существенно уступает пищевому комку, поэтому никаких проблем с проглатыванием и дыханием у пациентов не возникает
Во время процедуры врач посоветует воздержаться от глотания. Если в ротовой полости накопится слюна, она удаляется с помощью слюноотсоса. Для исследования слизистой органов верхнего отдела пищеварительной системы специалист будет аккуратно продвигать эндоскоп, исследуя состояние стенок пищевода, желудка, далее двенадцатиперстной кишки. Если возникают проблемы с визуализацией стенок органов, через специальный канал эндоскопа в просвет желудка подается вода или воздух, которые очистят место, подлежащее осмотру. Попавшие в желудок жидкость или воздух сразу удаляются специальным отсосом.
Преимущества гастроскопии с седацией:
Обычная гастроскопия, проводимая под местной анестезией, вызывает дискомфорт у пациентов. Это связано с подачей во время исследования в желудок воздуха, который может спровоцировать обильное слюнотечение, газообразование, срыгивание воздуха, тошноту и рвоту. Это затрудняет работу врача-эндоскописта и может в некоторых случаях привести к неточной диагностике заболеваний.
Гастроскопия во сне (с седацией) — это максимум комфорта при исследовании. Пока вы отдыхаете, врач-эндоскопист в спокойной обстановке тщательно проводит осмотр пищевода, желудка и луковицы 12-перстной кишки и получает при этом достоверные результаты диагностики. Медикаментозный сон осуществляется путем внутривенного введения нетоксичного препарата, который быстро выводится из организма и обеспечивает легкое пробуждение. Сон рассчитан точно на время проведения процедуры ЭГДС. Медикаментозный сон, в отличие от наркоза, легко переносится и не вызывает побочных эффектов.
Методика проведения гастроскопии «во сне» широко известна за рубежом. В России ЭГДС с седацией применяется более 20 лет, но изначально воспользоваться ей могли лишь представители государственной элиты. Доступной для всех методика стала в последние несколько лет.
В нашей клинике гастроскопия и колоноскопия проводятся с помощью эндоскопического оборудования последнего поколения — Evis Exera II Olympus CV-180. Сверхточный цифровой эндоскоп, оснащенный телевидением высокой четкости (HDTV) обеспечивает высокую детализацию видеоизображения слизистой желудочно-кишечного тракта и ее поверхностные изменения, не доступные для выявления рентгенологическими методами.
Подготовка к гастроскопии под наркозом
Подготовка в таком
случае требуется более тщательная.
Пациент должен в обязательном порядке
предоставить результаты электрокардиограммы
и флюорографии, ряда лабораторных
анализов. Доктор собирает тщательный
анамнез, расспрашивает об имеющихся
хронических заболеваниях. Если больной
принимал в последние несколько недель
какие-либо лекарства, он должен
проинформировать об этом специалиста.
Для того, чтобы
подготовиться к наркозу, врачи предлагают
миорелаксанты. Они помогают организму
лучше усвоить анестезию.
Виды наркоза:
- Седация (поверхностный
медикаментозный сон). Происходит
принудительное расслабление мышц
пищевода. - Общий наркоз.
Подразумевает полное погружение
пациента в сон. Вариант более сложный,
требует использования дыхательных и
следящих устройств. Делается только в
случае крайней необходимости.
Чтобы не допустить
осложнений, гастроскопия под наркозом
проводится в присутствии врача
анестезиолога. Длительность сна — около
30 минут. За это время можно успеть
провести исследование, взять и биопсию
и выполнить несложные лечебные манипуляции
(остановка кровотечения, удаление
полипа).
После общего наркоза
требуется около суток на восстановление
нервной системы. Нельзя водить автомобиль
и заниматься любой деятельностью,
требующей повышенной концентрации
внимания.
Когда назначается
Решение о необходимости
медикаментозного сна или наркоза всегда
принимает врач. Экстренные процедуры
таким образом не проводят из-за отсутствия
времени на подбор и введение медикаментозного
препарата. Кроме того, у специалиста
отсутствует информация о состоянии
здоровья больного, нет диагноза и
результатов обследований.
Условия для проведения
гастроскопии под наркозом:
- наличие анестезиолога
и соответствующего оборудования; - согласие пациента
на проведении манипуляции во время
медикаментозного сна или под наркозом; - результаты исследований
(ФЛГ, анализа крови и других).
Медицинским показанием
является сильный рвотный рефлекс,
затрудняющий проведение обследования.
Также, это могут быть воспалительные
процессы в пищеварительном тракте,
вызывающие проблемы с глотанием.
Противопоказания к выполнению эндоскопии
Несмотря на всю значимость и ценность процедуры, в ряде случаев от ее проведения приходится отказываться. Противопоказания в этом случае могут носить как абсолютный, так и относительный характер.
Запрет на эндоскопию желудка вводится в таких случаях:
- отсутствие сознания;
- инфаркт миокарда (острое состояние);
- проблемы с мозговым кровообращением;
- состояние агонии.
Выполнение эндоскопического исследования может быть противопоказано людям с хроническими заболеваниями сердца и сосудов, а также патологиями дыхательной системы (стадия декомпенсации). Очевидную проблему создает сужение пищевода, контрактура и другие анатомические особенности, создающие помеху для введения эндоскопа.
К числу относительных противопоказаний к проведению процедуры, требующих особого внимания и бдительности со стороны врача, относятся:
- гипертония (3-4 стадия развития болезни);
- коронарная недостаточность (в стадии обострения);
- наличие аневризмы аорты с локализацией в грудном отделе;
- воспаление слизистой носоглотки;
- психические расстройства.
В таких ситуациях, когда имеют место выраженные риски для здоровья человека, гастроэнтеролог в Москве проводит оценку опасности и принимает решение с учетом тяжести состояния.
Больно ли делать гастроскопию?
Большинство пациентов, которые прошли ФГДС традиционным способом, если их попросить описать свои ощущения от процедуры, называют ее неприятной. Для уменьшения выраженности этих ощущений используется местный анестетик, который наносят на заднюю стенку ротоглотки. Однако и он не всегда спасает пациента от дискомфорта. Наиболее частые жалобы у пациентов:
- тошнота;
- ощущение дискомфорта в шее, за грудиной или в области живота;
- повышенное слюноотделение;
- отрыжка;
- ощущение нехватки воздуха;
- панические атаки;
- ноющие или режущие боли в области шеи или живота.
Как ни странно, но болевой синдром встречается сравнительно редко. Он возможен при наличии острой патологии (например, обострения язвенной болезни у молодых пациентов), осложнениях (перфорации стенки) или небрежном проведении обследования, однако, глотать кишку чтобы проверить желудок неприятно. Главное правильно себя вести во время процедуры и слушать рекомендации врача.
Как проводится
- Исследование проводится в положении лежа на левом боку.
- Пациентам, использующим зубные протезы, нужно освободить ротовую полость от инородных предметов.
- Перед началом исследования горло орошается анестетиком местного действия. Это снижает чувствительность и помогает ослабить рвотный рефлекс.
- Когда анестетик начинает действовать, в рот вставляется фиксатор, который не позволяет случайно сомкнуть челюсти.
- Врач подводит конец эндоскопа к корню языка и просит пациента совершить глотательное движение. Так трубка попадает в пищевод и продвигается по нему. Это самый неприятный момент процедуры, далее чувство дискомфорта проходит.
- Длительность диагностического исследования составляет около 15 минут. Если предполагается забор биопсии, введение лекарственных препаратов, удаление образований, то время проведения ФГДС увеличивается до получаса.
Седация и анестезия
Перед процедурой гастроскопии зев пациента обрабатывают анестетиком лидокаином. Это необходимо для того, чтобы снизить боль и другие негативные эффекты, возникающие при глотании прибора. По желанию клиента гастродуоденоскопию желудка проводят под наркозом. В этом случае проводится внутривенная анестезия, которая вызывает расслабление и легкий сон. Пациенты просыпаются в течение часа, но эффекты лекарств более продолжительны, поэтому небезопасно садиться за руль до следующего дня. Общая анестезия по медицинским показаниям предоставляется только в особых случаях (у маленьких детей и при планировании очень сложных процедур).
Можно ли есть сразу после обследования?
В первый час лучше не пытаться кушать или пить, так как анестезия ещё активна, и акт глотания может быть нарушен. Поэтому лучше подождать 2-2,5 часа. Специальная диета не требуется.
Если проводилась комбинированная диагностика, то, после исследования необходимо кушать мало, но часто (до 8 раз в сутки), можно употреблять лёгкую пищу, содержащую достаточное количество клетчатки. Придерживаться такого режима нужно 2-3 дня после процедуры.
Врачи редко дают информацию касательно диеты после ФГДС, однако, соблюдение рекомендацией поможет избежать нежелательных последствий. Прочитать об этом можно в отдельной статье.
За сколько времени нельзя есть перед ЭГДС?
Гастросокоп попадает в желудок через глотку и пищевод, поэтому верхний отдел желудочно-кишечного тракта должен быть освобожден от поступающей пищи. Это значит, что как минимум за 8 часов до диагностики потребуется отказаться от любой еды. Если процедура выполняется в утреннее время, то ужин должен состояться не позднее 18 часов. При этом, он должен состоять из легких и хорошо усвояемых продуктов. Если манипуляция назначена на послеобеденный период, то допускается только небольшой перекус утром. Предпочтительно выбрать пюреобразное блюдо мягкой консистенции и комнатной температуры.
Оптимальным вариантом для такого завтрака станет овсяная каша без добавок. Согласно врачебным рекомендациям, после последнего приема пищи и до начала диагностической процедуры должно пройти не менее 8-10 часов.
Подготовка к гастроскопии желудка с утра
Первую половину дня пациент будет голодным – ему запрещено употребление любой пищи. Любой продукт, который мы едим (даже самый легкоусвояемый), не позволит полностью рассмотреть пищеварительный тракт. Многие пациенты задают вопрос лечащему врачу: «Можно ли перед гастроскопией пить воду?» Подготовка к процедуре в утреннее время подразумевает и практически полное воздержание от потребления жидкости! Чистую воду без газа можно выпить не больше 0,5 стакана за три часа до проведения обследования.
Негативное влияние на результаты эндоскопии желудка оказывает курение – никотин усиливает секреторную деятельность, что может исказить общий видеообзор внутренних органов. Поэтому пациенту настоятельно рекомендуется на время подготовки к исследованию воздержаться от этой вредной привычки.
Пациентам, которые страдают сахарным диабетом или гипертонической болезнью и вынуждены принимать медикаменты по времени, лекарственные средства вводятся инъекционно.
 Помешать полноценному изображению может прием медикаментозных препаратов (таблеток и капсул), именно поэтому советуют перенести их употребление на более поздний час
Помешать полноценному изображению может прием медикаментозных препаратов (таблеток и капсул), именно поэтому советуют перенести их употребление на более поздний час
Возможные осложнения и последствия биопсии
При грамотной подготовке и проведении биопсии квалифицированным доктором с использованием современного оборудования риск возникновения осложнений существенно снижается. Однако на практике редко могут встречаться следующие ситуации:
- острое кровотечение из области, откуда был взят материал;
- перфорация слизистой желудка. Встречается крайне редко, как правило, при проведении «слепой» биопсии неопытным специалистом);
- возникновение аллергических реакций на анестетик;
- повреждение зубов и слизистой полости рта.
Кроме того, после процедуры возможно возникновение отдаленных последствий, которым, как правило, способствует сопутствующая патология, а также некоторые анатомические особенности:
- кровотечение из повреждённого при проведении биопсии сосуда;
- аспирационная пневмония при нарушении техники введения и вытаскивания фиброгастроскопа или попадания рвотных масс в дыхательные пути;
- воспалительные заболевания верхних отделов пищеварительной системы.
Биопсия желудка — это в большинстве случаев безболезненная и малотравматичная процедура, которая, несмотря на относительную простоту, может дать массу важной информации о характере и течении патологического процесса. Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Как проводится процедура?
Аргоноплазменная коагуляция во время эндоскопии со стороны выглядит как обычное эндоскопическое исследование. Как правило, процедура продолжается не дольше часа, она может быть выполнена без госпитализации в стационар.
Инструмент для коагуляции представляет собой электрод в виде металлического стержня, находящийся внутри трубки, заполненной аргоном. Когда на электрод подают переменный ток, аргон переходит в состояние плазмы, и в нем возникает вспышка, напоминающая искру или миниатюрную молнию. Эта «молния» используется вместо скальпеля. Сам инструмент с тканями не соприкасается, он находится на расстоянии 2–10 мм.
На изображении слева показана схема устройства инструмента для аргоноплазменной коагуляции. Справа — фото, на котором видна «молния», возникающая во время подачи электрического тока.
Аргоноплазменная коагуляция шейки матки
Аргоноплазменная коагуляция может применяться при следующих патологиях шейки матки:
- полипы;
- эрозии;
- дисплазия;
- папилломатоз;
- гиперкератоз;
- кондиломы;
- лейкоплакия.
Процедуру выполняют на 5–9 день менструального цикла, и она, в зависимости от размеров патологического образования, может продолжаться всего 5–10 минут. Преимущество метода в том, что он максимально щадящий, позволяет сохранить эластичность тканей и поэтому хорошо подходит даже для нерожавших женщин.
Аргоноплазменная коагуляция при пищеводе Барретта
Аргоноплазменная коагуляция — наиболее эффективный метод эндоскопического лечения при пищеводе Барретта, не сопровождающегося тяжелой дисплазией (выраженными изменениями клеток слизистой оболочки) и злокачественным перерождением. Как показывают исследования, если длина пораженного участка органа не более 3–4 см, эффективность применения аргоноплазменной коагуляции составляет 80–90%.
Аргоноплазменная коагуляция прямой кишки
Аргоноплазменная коагуляция очень эффективна при хроническом лучевом проктите — осложнении лучевой терапии органов малого таза. Это состояние приводит к кровотечениям в прямой кишке, которые с трудом поддаются лечению. На данный момент аргоноплазменная коагуляция считается самым эффективным методом лечения кровотечений из прямой кишки после лучевой терапии. Эксперты рекомендуют рассматривать ее при этих состояниях в качестве терапии первой линии.
Также аргоноплазменную коагуляцию успешно применяют при полипах и других доброкачественных новообразованиях толстой и прямой кишки. При злокачественных опухолях кишечника эта методика, как правило, используется на поздних стадиях, для паллиативного лечения.