Лечение гипертонической болезни
Содержание:
Диагностика гипертонии
Заподозрить гипертонию можно самостоятельно: при периодическом контроле АД повышенные цифры на тонометре обычно обращают внимание и заставляют задуматься о походе к врачу
Важно! Однократный подъем давления — еще не повод переживать. Это может быть единичный случай, связанный с конкретным внутренним или внешним воздействием
Однако из этого правила есть исключение: повышение АД до 180/110 мм.рт.ст. и выше становится основанием для определения гипертонии как диагноза
Это может быть единичный случай, связанный с конкретным внутренним или внешним воздействием. Однако из этого правила есть исключение: повышение АД до 180/110 мм.рт.ст. и выше становится основанием для определения гипертонии как диагноза
Важно! Однократный подъем давления — еще не повод переживать. Это может быть единичный случай, связанный с конкретным внутренним или внешним воздействием
Однако из этого правила есть исключение: повышение АД до 180/110 мм.рт.ст. и выше становится основанием для определения гипертонии как диагноза.
Обычно для подтверждения этого диагноза необходимо зафиксировать повышение АД как минимум на 2–3 визитах с интервалом в 1–4 недели на приеме у врача. Также специалист проводит тщательный опрос, определяет семейные факторы риска и другие важные для постановки диагноза детали. Затем человеку с подозрением на гипертонию необходимо пройти дополнительные методы обследования для подтверждения диагноза, определения стадии болезни и возможных осложнений:
- общий анализ крови;
- биохимический анализ крови (глюкоза крови, липидограмма, почечные пробы, печеночные пробы, уровень натрия, калия);
- общий анализ мочи;
- ЭКГ;
- УЗИ сердца;
- УЗИ почек;
- УЗИ сосудов головного мозга;
- осмотр офтальмологом.
При гипертонии часто назначают суточное мониторирование АД и кардиограммы для длительной оценки работы сердца не только на приеме у врача, но и в обычных условиях жизни человека.
Оценка риска развития инфаркта и инсульта
Для правильной постановки диагноза и назначения лечения для каждого пациента с гипертонией определяют риск развития сердечно-сосудистых осложнений через 10 лет после обращения к врачу: вероятность развития инфаркта или инсульта в указанные сроки.
Для этого на основании исследований, проведенных в 12 европейских странах, была принята шкала SCORE (аббревиатура расшифровывается как Systematic Coronary Risk Evaluation) (рис. 4). Такой риск рассчитывается по формуле, которая учитывает пол и возраст пациента, его уровень систолического давления, уровень общего холестерина, а также зависимость от сигарет. Результат теста необходимо найти в соответствующем квадрате таблицы, а для удобства значения распределены по цветам. В соответствии с полученным результатом определяют низкий (менее 5%) и высокий (более 5%) риск сердечно-сосудистых событий. От этого показателя зависит выбор тактики ведения и методов лечения такого пациента, поэтому результат по шкале SCORE всегда указывается в диагнозе пациента с гипертонией.
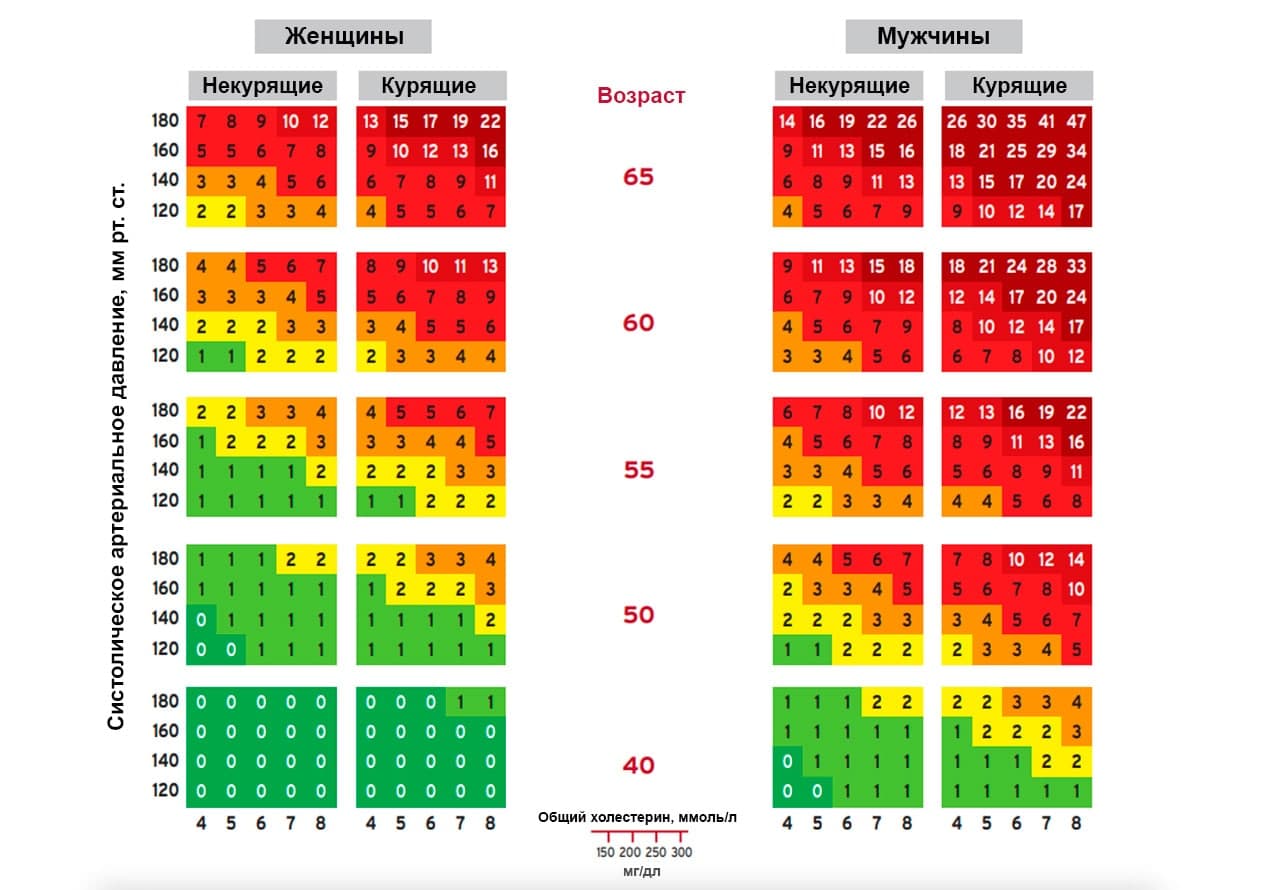

Чтобы быстро рассчитать свой риск сердечно-сосудистых заболеваний через 10 лет, обратитесь к калькулятору.
Миф 5. Нормальное давление — у каждого свое: кто при показателях 120/80 в обморок падает, а кому и при 180/110 хорошо
Конечно, нет правил без исключений, но все-таки правила лучше знать. Так с показателями артериального давления: есть некий коридор, и если показатели не выходят за его рамки, мы считаем, что давление у пациента нормальное. Границы этого коридора я бы обозначил так: не выше 140/90 и не ниже 90/60. А если есть серьезные сопутствующие заболевания, например, сахарный диабет, то тогда верхняя граница коридора понижается — 130/80.
Если показатели более высокие — это уже стойкое повышение артериального давления. И здесь сомнений нет: надо ставить диагноз «артериальная гипертония», и активно лечить пациента.
Причины и факторы риска
Гипертензия может быть первичной или вторичной:
- первичная (эссенциальная) гипертония встречается чаще — по разным оценкам в 85-95% случаев. Ее появление не связано с сопутствующими заболеваниями, давление повышается под влиянием комплекса факторов;
- вторичная (симптоматическая) гипертоническая болезнь встречается в 5-15%. В этом случае высокое давление относится к числу симптомов, которые могут быть связаны с эндокринными нарушениями, болезнями почек, аномалиями крупных сосудов.
Когда нарушается регуляция и поддержание оптимального кровяного давления, возникает первичная гипертония. Причиной ее возникновения обычно является постоянное нервное перенапряжение
При диагностике важно как можно точнее установить, чем вызвана гипертония, нет ли у нее вторичных причин (наличие болезней, из-за которых повышается давление)
Есть ряд факторов риска, увеличивающих шансы развития первичной гипертонии:
- лишний вес (ожирение);
- недостаточная активность, гиподинамия, отсутствие физических нагрузок;
- употребление алкоголя и курение;
- стресс, постоянное эмоциональное напряжение;
- недостаток сна, его низкое качество, бессонница;
- избыточное количество потребляемой соли;
- неправильно организованный режим сна и отдыха (в том числе из-за ненормированного или слишком длинного рабочего дня);
- изменения гормонального фона (у женщин могут быть связаны с приемом оральных контрацептивов, с наступлением менопаузы);
- наследственные факторы (всего выявлено более 20 генов, которые определяют предрасположенность к гипертонии);
- возраст старше 65 лет (заболевание может встречаться и у молодых людей, периодически контролировать артериальное давление стоит уже после 35 лет);
- неправильное питание (недостаток овощей и фруктов в рационе, избыток продуктов с высоким содержанием трансжиров и насыщенных жиров);
- болезни почек, сахарный диабет и некоторые другие сопутствующие состояния, заболевания.
Многие из этих факторов связаны между собой и усиливают действие друг друга. Часть из них можно контролировать (например, рацион и режим питания, сон, физическую активность, вес, употребление алкоголя, курение). Это — простой способ снизить риск появления гипертонии или улучшить самочувствие в случае, если давление уже повышено.
Классификация
Для классификации заболевания применяют два подхода: по степеням и стадиям. Степени гипертонии различаются тем, до каких значений поднимается артериальное давление, разница между стадиями — в течении заболевания, в количестве, тяжести сопутствующих органических поражений.
Первая степень
Систолическое артериальное давление — более 139 и менее 159 мм рт. ст., а диастолическое находится на уровне 90-99 мм рт. ст. При повышенных значениях нормализовать кровяное давление можно, скорректировав образ жизни. Для этого нужно увеличить физическую активность, скорректировать питание, отказаться от вредных привычек, снизить уровень стресса.
Вторая степень
При второй степени значения артериального давления становятся высокими и составляют 160-179 мм рт. ст. для систолического и 100-109 мм рт. ст. для диастолического. При таких значениях нагрузка на сердце сильно увеличивается. Кровоснабжение головного мозга ухудшается, и это может вызывать головные боли и головокружение, снижение работоспособности. Возникают изменения на глазном дне. Начинается склероз тканей и сосудов почек, выделительная функция нарушается, возможно развитие почечной недостаточности. Состояние сосудов ухудшается. Для лечения нужно изменить образ жизни, а также начать прием лекарств.
Третья степень
Значение систолического давления — выше 180 мм рт. ст., диастолического — выше 110 мм рт. ст. При гипертонической болезни нагрузка на сердце становится слишком высокой и провоцирует необратимые изменения. Давление нужно постоянно снижать с помощью лекарств. Без этого возникает угроза острой сердечной недостаточности, аритмии, стенокардии, инфаркта миокарда, других тяжелых состояний. Пациентам с гипертонией третьей степени нужно постоянно находиться под наблюдением у врача. Необходим непрерывный прием лекарств, снижающих кровяное давление.
| Артериальное давление | Систолическое (мм рт. ст.) | Диастолическое (мм рт. ст.) |
|---|---|---|
| В норме | < 130 | < 85 |
| В норме, т.н. предгипертония | 130–139 | 85–89 |
| 1 — лёгкая степень гипертонии | 140–159 | 90–99 |
| 2 — умеренная степень гипертонии | 160–179 | 100–109 |
| 3 — тяжёлая степень гипертонии | ≥ 180 | ≥ 110 |
Хроническим гипертоникам: советы и рекомендации кардиолога
1. Я хронический гипертоник. И каждую весну переживаю с трудом. Почему именно с приходом тепла так скачет давление?
Какой бы нудной ни казалась зима, но за пять месяцев снега и морозов организм успевает к ним привыкнуть. А при сердечно-сосудистых заболеваниях даже такая стабильность помогает держать заболевание под контролем. Весной всё резко меняется. Галопом увеличивается световой день, солнечные дни сменяются эпизоды возвращения холодов, когда температура легко может «прыгать» в течение суток на 10−15 градусов. Атмосферное давление то взлетает вверх, то не менее стремительно опускается до непривычных значений, ледяной ветер сменяется тёплым, дождь — снегом. Одним словом, тяжело гипертонику жить в эпоху перемен. Ну и, конечно, масла в огонь добавляет собственный организм, который под влиянием весеннего солнца внезапно вспоминает, что он ещё ого-го, со всеми вытекающими последствиями.
Режим дня и физической нагрузки
2. Насколько позволительно гипертонику увеличить нагрузки после зимы?
Не удивительно, что, поддавшись пробуждению природы и всеобщему оживлению, пациенты кардиологов нередко нарушают режим. Стараются успеть переделать как можно больше дел (ведь темнеет поздно, и день кажется длиннее), берут на себя лишние хлопоты, а иногда и рождается весенняя влюбленность вопреки тонометру и таблеткам. Значит, возрастают и физические и эмоциональные нагрузки, а это очень опасное совпадение. Иногда это сходит с рук, но нередко вскоре даёт о себе знать — подскочившим давлением с головными болями и носовыми кровотечениями, а иногда и настоящим гипертоническим кризом, требующим вызова скорой и госпитализации. Но нагрузка нагрузке рознь
Чтобы снизить риск перенапряжения, с одной стороны важно правильно построить свой день и без зазрения совести отказываться от всего лишнего. С другой – очень полезны вечерние пешие прогулки по 3−5 километров
Это лучшая физическая нагрузка после бурного дня, улучшающая работу сердечной мышцы и сосудов в целом.
Весенняя диета для гипертоника
3
Знаю, как важно гипертонику сбросить лишний вес. Но у меня плохо получается расстаться с лишними килограммами
Какая диета самая эффективная при высоком давлении?
Чтобы избежать весеннего повышения артериального давления, в первую очередь следует обратить внимание на рацион питания. За зиму он стал более насыщенным и калорийным, и теперь пришло время сделать выбор в пользу более «лёгких» блюд — это позволит убрать несколько лишних килограммов
Ведь лишний вес — один из провоцирующих факторов гипертонии. Соблюдая диету при гипертонии, внимательно относитесь к соли: гипертоникам рекомендуют максимально ограничить её потребление. И не случайно — именно поваренная соль способствует задержке воды в организме и связанному с этим повышению давления. На Западе гипертоникам даже рекомендуют вместо соли наливать в солонки лимонный сок. Ещё один совет — не злоупотреблять кофе и крепким чаем, эти напитки также способствуют повышению давления.
4. Мы с супругой оба гипертоники. В марте чувствовали себя отлично благодаря регулярно принимаемым препаратам. И через несколько недель вместе со внуками перебираемся за город. От поселка до ближайшей амбулатории далековато. Да и скорую, подозреваю, там не скоро дождешься. Как подготовиться к дачному сезону?
Важно перед предстоящей поездкой получить рекомендации кардиолога. Возможно, и раньше весной у вас отмечались скачки давления, но вы не обращали на них внимания, старались перетерпеть
И действительно, к началу мая давление постепенно нормализуется, прекращаются вечерние или утренние подъемы, иногда тонометр даже показывает меньшие цифры, чем были зимой. Это вполне закономерно, но расслабляться врачи не советуют.
Во-первых, далеко не всегда на фоне колебаний давления удается избежать самого ненужного и опасного осложнения — гипертонического криза. Во-вторых, на фоне колебаний давления возрастает риск инфаркта миокарда и инсульта головного мозга. Наконец, в-третьих, даже если ничего страшного и не произошло, за два месяца «колебаний» повышенное давление сумело изрядно испортить ваши сосуды и поспособствовать отложению дополнительных холестериновых бляшек. Поэтому, чтобы всего этого избежать, не поленитесь в апреле записаться на приём к кардиологу и получить рекомендации, дозировки каких препаратов можно повысить в случае увеличения давления, какой дополнительный «страховой» препарат нужно приобрести, чтобы при необходимости дополнить схему.
Лечение Гидроцефалии:
Шунтирование
С 50-х годов XX-го века стандартным методом лечения любой формы гидроцефалии была шунтирующая операция для восстановления движения ликворной жидкости. Начиная с середины 80-х значительное место в лечении гидроцефалии стали занимать эндоскопические операции.
Лечение окклюзионной гидроцефалии с помощью шунтирования достаточно эффективно, однако, по данным различных источников, осложнения при этой операции составляют 40-60 % случаев. При этом, в зависимости от причины, вызвавшей дисфункцию, весь шунт или его части должны быть заменены. Как показывает опыт, наиболее часто осложнения, требующие ревизии шунта, возникают в период от шести месяцев до одного года после операции. Большинство пациентов, которым проведена шунтирующая операция вынуждены перенести несколько хирургических вмешательств в течение жизни. В любом случае, как минимум, следует ожидать двух или более ревизий — ведь ребенок растет. После шунтирующих операций пациент становится шунтзависимым, то есть вся его дальнейшая жизнь будет зависеть от работы шунта.
Осложнения шунтирующих операций
- Окклюзия (закупорка) как в желудочках головного мозга, так и в брюшной полости.
- Инфицирование шунта, желудочков мозга, мозговых оболочек.
- Механические повреждения шунта.
- Гипердренирование (быстрый сброс ликвора из желудочков) часто сопровождается обрывом конвекситальных вен и образованием гематом.
- Гиподренирование (медленный отток из желудочков) — операция в таком случае не эффективна.
- Развитие эпилептического синдрома, пролежни органов брюшной полости и др.
Наружные дренирующие операции
Это метод выведения ликвора из желудочков головного мозга снаружи, применяется как мера отчаяния, сопровождаются наибольшим числом осложнений, особенно повышается риск инфицирования.
Эндоскопическое лечение гидроцефалии
В настоящее время эндоскопическое лечение гидроцефалии является приоритетным направлением в мировой практике нейрохирургии. Виды оперативных эндоскопических вмешательств при гидроцефалии: эндоскопическая вентрикулоцистерностомия дна III желудочка, акведуктопластика, вентрикулокистоцистерностомия, септостомия, эндоскопическое удаление внутрижелудочковой опухоли головного мозга, эндоскопическая установка шунтирующей системы. Остальные виды оперативных вмешательств пока не нашли широкого применения в нейрохирургической практике.
Эндоскопическая вентрикулоцистерностомия дна III желудочка
Эта операция нашла широкое применение и занимает около 80 % нейроэндоскопических операций при гидроцефалии. Целью операции является создание путей оттока ликвора из желудочковой системы головного мозга (III желудочка) в цистерны головного мозга, через пути которых происходит ресорбция (всасывание) ликвора как у здорового человека.
Показания к операции:
- первичная операция при окклюзионной гидроцефалии с уровнем окклюзии от задних отделов третьего желудочка и дистальнее;
- альтернативная операция при осложнениях шунтирующих операций с удалением ранее установленной шунтирующей системы (вместо операции «ревизии шунтирующей системы»);
- посттравматическая гидроцефалия;
- смешанная гидроцефалия (внутренняя и наружная);
- операция выбора при удалении шунтирующей системы для достижения шунтнезависимости;
Преимущества операции по сравнению с классическими шунтами:
- операция восстанавливает физиологический (как у здорового человека) ликвороток из желудочковой системы мозга в базальные цистерны;
- отсутствует имплантация чужеродного тела (шунтирующей системы) в организм и таким образом исключаются связанные с ним проблемы (инфекция, мальфункция, необходимость ревизий);
- значительно ниже риск гипердренирования и связанных с ним осложнения (субдуральные гематомы, гидромы и т. д.);
- меньшая травматичность операции;
- операция экономически более эффективна для лечебных учреждений.
- улучшение качества жизни
Операция — фактически единственный метод борьбы с заболеванием. Медикаментозные методы в большинстве случаев могут лишь замедлить течение болезни, но не устраняют первопричину заболевания. В случае успешной операции вероятно практически полное выздоровление с возвращением к нормальной жизни.
Прогноз при гидроцефалии зависит от причины и времени установления диагноза и назначения адекватного лечения. Дети, получившие лечение, в состоянии прожить нормальную жизнь с небольшими, если таковые вообще будут проявляться, ограничениями. В некоторых случаях может произойти нарушение речевой функции. Проблемы с инфекцией шунта или сбоем могут потребовать хирургической переустановки шунта.
Как развивается гипертония?
Гипертоническая болезнь развивается медленно, периодические эпизоды повышенного давления сменяются состоянием непроходящей гипертонии. Первое время организм направляет все свои способности на то, чтобы поддерживать нормальный уровень АД и справляться с изменениями в сосудистом русле. Симптомы появляются только через некоторое время, когда компенсаторные возможности перестают помогать, и повышенное артериальное давление становится ощутимым.
Гипертония характеризуется хроническим волнообразным течением: обострения сменяются периодами отсутствия симптомов, а с помощью препаратов можно постоянно удерживать патологию на этапе ремиссии. Обострения болезни могут быть связаны с любыми факторами риска: при их выраженном воздействии обострение гипертонии может возникнуть даже на фоне приема препаратов.
Причины гипертонии
Диагноз «гипертоническая болезнь» устанавливается в том случае, если нет конкретной причины для повышения кровяного давления: например, заболеваний почек, гормональных нарушений и других состояний, которые непосредственно приводят к высоким цифрам АД. В случае, если такая причина очевидна, говорят о вторичной артериальной гипертензии — осложнении ряда заболеваний других органов.
Повышение давления может быть реакцией как на внутренние процессы в организме, так и на внешние раздражители. Ситуативное повышение давление — это естественная физиологическая реакция на любые стрессы. Однако длительное и стойкое повышение АД — это повод записаться на прием к врачу.
Конкретной причины развития гипертонии не выявлено: большую роль играет наследственная предрасположенность и факторы риска, которые в совокупности приводят к повышению давления.
Факторы риска гипертонии
Все факторы риска гипертонии можно разделить на две группы — управляемые и неуправляемые. Среди неуправляемых факторов риска:
- семейная история — наличие гипертонии у ближайших родственников;
- возраст старше 55 лет для женщин и 65 лет для мужчин;
- сопутствующие заболевания — патология почек, сосудов, сахарный диабет.
К управляемым факторам, приводящим к гипертонии, относятся:
неправильное питание — рацион, богатый продуктами с высоким содержанием животных жиров, отсутствие клетчатки и повышенное количество сладкого, мучного;
- недостаточная физическая активность;
- курение и регулярное употребление алкоголя;
- избыточная масса тела и ожирение на любой стадии.
К дополнительным факторам риска относят такие состояния, как:
- характерные нарушения в обмене липидов — снижение «полезного» холестерина липопротеидов высокой плотности (ЛПВП), который препятствует отложению жировых образований в стенках сосудов, а также повышение «плохого» холестерина липопротеинов низкой плотности (ЛПНП);
- нарушение толерантности к глюкозе — преддиабет;
- повреждение почек при диабете;
- постоянные стрессы.
Влияние стрессовых ситуаций относят к частично управляемым факторам риска, поскольку человек может по-разному справляться с нервным напряжением.
Женщины и мужчины: кто болеет чаще?
Вопрос о гендерных особенностях развития заболевания остается открытым: ранее считалось, что гипертонией страдает около 25% мужчин и 20% женщин во всем мире, однако современные исследования свидетельствуют о равнозначности рисков развития этой патологии среди представителей обоих полов. Если до 50–55 лет женщины находятся под защитой половых гормонов, то в климактерическом периоде вероятность развития гипертонии у них значительно увеличивается.
Артериальное давлениекак диагноз
Люди, впервые столкнувшиеся с повышенным давлением, нередко предпочитают сваливать вину на стрессы, переутомление или случайное совпадение. Даже появляющаяся регулярность в аномально высоких показаниях тонометра порой не вызывает тревоги. Но на самом деле в кардиологии существуют четкие критерии, по которым устанавливается диагноз «артериальная гипертензия».
ВОЗ приняла единую классификацию уровня артериального давления.Артериальная гипертензия может быть первичной, или эссенциальной, развивающейся в результате экологических или генетических причин, или вторичной, имеющей множественную этиологию. Вторичная АГ развивается, как правило, вследствие заболеваний почек, сосудов, эндокринной патологии и других причин. Первичная гипертензия наблюдается в 90–95 % случаев, а на долю вторичной приходится лишь 2–10 %.
Диагностика
Для установки диагноза гипертонии первой степени нужно обнаружить, что показатели АД стабильно повышены. Потом врач оценивает степень заболевания. Нужно помнить, что гипертония может быть как первичной или вторичной. Вторичная означает, что болезнь является последствием или проявлением другого заболевания. Если устранить это основное заболевание, то и давление может стабилизироваться с большой вероятностью.
Когда больной приходит к доктору с жалобами, описанными выше, врач должен измерить показатели АД на левой и на правой руке. На одной из рук показатели будут выше, на другой ниже. На следующих приемах давление измеряют на руке с более высокими цифрами на тонометре. В части случаев давление нужно померить и на ногах. Чтобы быть уверенными в диагнозе, делают два и больше измерения давления с промежутком 7 дней.
Когда обнаружено, что у человека повышенное давление, нужно собрать анамнез. Для этого больного опрашивают, уточняя, когда он ощутил, что его давление нестабильно, в каких обстоятельствах это произошло, диагностировали ли кому-то из семьи гипертонию и т. д. Врач проводит визуальный осмотр, назначает общий анализ мочи.
Анализ крови включает такие показатели:
- гематокрит
- гемоглобин
- сахар
- креатинин
- кальций
- калий
Также нужно сделать анализ крови на липидный состав, холестериновые пробы. Среди других диагностических методов выделяют электрокардиографию (ЭКГ), рентгенографию грудной клетки, чтобы выяснить состояние сердца. Проводят оценку состояния глазного дна. Может понадобиться и ультразвуковая диагностика брюшной полости. Если при проведении данных исследований был поставлен точный диагноз гипертонии 1 степени, то дальнейшие исследования не требуются.
Если исследования показали, что есть другие болезни, которые провоцируют повышение давления, то нужна диагностика этих болезней. Для этого могут понадобиться другие исследования, которые назначит врач индивидуально.
Симптомы гипертонии
Гипертония долго никак не проявляет себя: признаки заболевания появляются настолько медленно, что степень их выраженности не соответствует внутренним изменениям. Со временем в связи с длительным повышением АД могут появляться неспецифические симптомы:
- периодические головные боли, преимущественно утром;
- кровотечения из носа, связанные с физической или эмоциональной нагрузкой;
- нарушения сердечного ритма;
- периодическое ухудшение зрения, мелькание «мушек» перед глазами;
- звон в ушах;
- необъяснимая слабость.
По мере прогрессирования болезни могут появляться более серьезные симптомы: на высоте давления возникает тошнота с возможным переходом в рвоту, нарушения сознания, координации, выраженная слабость, мышечное дрожание, судороги.
Методы лечения
В связи с относительно благоприятным прогнозом при бессимптомных аневризмах левого желудочка (ЛЖ), показания к хирургическому лечению у таких пациентов относительны. Тем не менее, у пациентов, которым показана хирургическая реваскуляризация миокарда (АКШ), в некоторых случаях необходимо выполнять хирургическое восстановление правильной формы левого желудочка.
Хирургическое лечение абсолютно показано пациентам, у которых в результате инфаркта миокарда появилась дисфункция ЛЖ с участками акинезии и дискинезии его стенок и закономерным увеличением объема ЛЖ: > 80 мл / м2 при сокращении и > 120 мл / м2 в момент расслабления, а также при угрозе разрыва аневризмы и в случае тромбоэмболического синдрома при тромбированных аневризмах.
При правильном профессиональном подходе, внимательном изучении функции ЛЖ по данным ЭхоКГ, оценке формы и локализации аневризмы, фракции выброса сокращающейся (уцелевшей) части ЛЖ – операция по устранению левожелудочковой аневризмы является вполне оправданной, так как впоследствии снижается напряжение в стенке ЛЖ, мышечные волокна вновь направляются в правильную сторону, возрастает систолическая и улучшается диастолическая функция ЛЖ.
Относительные противопоказания: крайне высокий риск анестезии, отсутствие «живого» миокарда за пределами аневризмы, низкий сердечный индекс.
При хирургическом лечении аневризмы ЛЖ выполняется стандартный доступ путем срединной стернотомии. Аппарат искусственного кровообращения подключается как для АКШ, для удобства устанавливается дренаж ЛЖ через правые легочные вены. После кардиоплегии участок аневризмы выглядит как белесая, фиброзная площадка, впалая в полость левого желудочка. Выполняется разрез аневризмы вдоль передней нисходящей артерии, отступая от нее не менее 1,5 см. Имеющийся в полости тромб удаляется, исключая оставление даже очень мелких фрагментов. Часто такие операции сопровождаются вмешательством на митральном клапане, а также шунтированием передней нисходящей артерии и других артерий при наличии показаний. Оценив объем резецированного участка приступают к ремоделированию и восстановлению геометрии ЛЖ. Методик для этого предложено много, ниже мы приведем основные из них. После завершения хирургических манипуляций на сердце, выполняется важный процесс изгнания воздуха из полостей сердца, следом к сердцу пускают кровоток, снимая зажим с аорты, и через пару минут происходит восстановление сердечной деятельности. Окончание сеанса искусственного кровообращения для оперированного ЛЖ может стать настоящим испытанием и потребовать применение до трех инотропных и вазопрессорных препаратов, а также внутриаортальной баллонной контрапульсации.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Клиническая картина АГ неспецифична и определяется поражением органов-мишеней. При обследовании пациентов с АГ необходимо придерживаться известных клинических принципов диагностики любого заболевания: идти от простого исследования к сложному и обследование для больного не должно быть тяжелее самого заболевания.
Цели диагностических мероприятий при артериальной гипертензии
Диагностические мероприятия при АГ проводят со следующими целями.
• Определение возможной причины АГ (от правильного диагноза зависит тактика ведения пациента).
• Диагностика сопутствующих заболеваний (могут повлиять на течение АГ, а назначаемое лечение может повлиять на течение сопутствующих заболеваний).
• Выявление факторов риска развития ИБС (см. главу 3 «Профилактика ишемической болезни сердца»). Поскольку сама АГ служит одним из факторов риска развития ИБС, наличие другого фактора риска ещё больше увеличивает вероятность развития ИБС. Кроме того, назначаемое лечение может серьёзно повлиять на факторы риска (например, диуретики и β-адреноблокаторы при наличии дислипидемии и инсулинорезистентности могут усугубить эти нарушения).
• Определение вовлечения органов-мишеней в патологический процесс, поскольку их поражение самым серьёзным образом сказывается на прогнозе заболевания и подходах к лечению АГ.
ЖАЛОБЫ И АНАМНЕЗ
Несмотря на высокие значения АД, жалобы могут отсутствовать. У части пациентов при повышении АД возможны головные боли, головокружение, тошнота, мелькание «мушек» перед глазами, боли в области сердца, сердцебиение, быстрая утомляемость, носовые кровотечения. Расспрос больного должен включать выяснение следующих важных обстоятельств.
• Семейный анамнез АГ, сахарного диабета, нарушений липидного обмена, ИБС, инсульта, болезней почек.