Лечение гидраденита в киеве
Содержание:
Симптомы гидраденита
Процесс, как правило, развивается в определенной последовательности.
Сначала наблюдается небольшой (размером с горошину), но болезненный инфильтрат, сопровождающийся зудом, вокруг развивается отек. Чаще всего, подкожных узелков несколько. Со временем уплотнения увеличиваются в размерах, приобретают багрово-красный оттенок, выступают на коже, напоминая по виду соски. Если это область подмышечной впадины, то возникают достаточно болезненные ощущения при попытках опустить руку. Через 1-2 суток кожа становится синюшно-серой.
Если же не предотвратить развитие воспаления на начальной стадии, возникают признаки, свидетельствующие об интоксикации организма: лихорадочные состояния, слабость, выраженный болевой синдром даже в состоянии покоя.
Через 7-10 дней гидраденит самостоятельно вскрывается, сопровождаясь обильным выделением густого гноя, зачастую – с примесью крови. Боль стихает, общее состояние улучшается. Вскрывшийся гидраденит образует язву, которая со временем заживает и зарубцовывается.
Однако это совсем не значит, что заболевание проходит само собой. Во время стадии нагноения, инфекция распространяется на соседние участки кожи, вызывая повторные воспаления – гидраденит переходит в затяжную или хроническую форму.
Клиническая картина сиаладенита
Во многих случаях воспаление способно вовлекать в патологический процесс околоушные железы, что объясняется спецификой анатомического строения человека. В более редких случаях специалисты отмечают сиаладенит «малых», подчелюстных и подъязычных слюнных желез.
Симптоматика острого сиаладенита
При остром сиаладените пораженная слюнная железа может увеличиваться в размерах с заметным уплотнением собственной консистенции. Клиническая картина такова:
- Локальная припухлость окружающих железу мягких тканей;
- Заложенность ушей (может отсутствовать);
- Сниженная секреция слюны. Реже случается усиление слюноотделения;
- Среднеинтенсивные боли, которые усиливаются при глотании, жевании, повороте головы;
- Гиперемия слизистой оболочки около устья выводящего протока слюнной железы;
- Неоднородная слюна с примесью гнойного содержимого.
Болезненность нередко сопровождается «отдачей» в висок или ухо, в отдельных случаях пациент теряет способность к открытию рта. Острый сиаладенит способен дополняться лихорадочным состоянием и ухудшением общего состояния человека. Если при серозном воспалительном процессе в момент пальпации специалист выявляет инфильтрат слюнной железы, то, если гной уже начал расплавлять стенку уплотнения, отмечается движение жидкости (флюктуация).
Особым признаком поражения выводящих протоков железы – хронического сиалодохита – считается ретенция (задержка) слюноотделения в период обострения недуга. Проявляется выделением слизистого содержимого и болезненными коликами в области слюнной железы.
Сиаладенит в острой стадии
Симптоматика хронического сиаладенита
При хроническом сиаладените отмечается перемежение периодов обострения и ремиссии (улучшения самочувствия пациента). В случае обострений специалист обнаруживает припухлость в области пораженной железы. Пациенты могут жаловаться на слабовыраженную болезненность в процессе жевания или ощупывания железы, а также на неприятный привкус и сухость во рту.
3.Симптомы и диагностика
Гидраденит обычно развивается в зонах наибольшей концентрации апокриновых желез, т.е. в подмышечных впадинах, перианальной области, в промежности, на мошонке у мужчин или на больших половых губах у женщин; изредка встречается особая форма гидраденита, локализованная в волосистой части черепа.
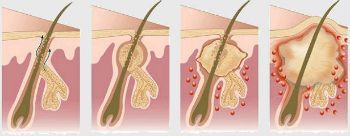
В начальной фазе гидраденита формируется небольшой подкожный узелок, – уплотненный холмик, умеренно болезненный или зудящий. С развитием процесса кожа приобретает багрово-красный оттенок и локально выпячивается в виде сосца, за что гидраденит и получил свое название в народной терминологии. В случае значительной несостоятельности местного иммунитета инфекционное воспаление может распространяться на соседние железы, – узлы сливаются, болевой синдром усиливается, развивается характерное для инфекций общее недомогание с головной болью, повышенной температурой, слабостью. Созревшее «вымя» спонтанно вскрывается; одной из отличительных особенностей гидраденита является отсутствие центрального некротического стержня в свищевом канале. С истечением гнойного содержимого самочувствие больного, как правило, улучшается. Следует, однако, учитывать высокую вероятность осеменения соседних участков кожи, поэтому к рекомендациям врача (а в случае гидраденита они обязательно будут даны и подробно разъяснены) стоит отнестись внимательно: например, нельзя принимать ванну (только душ), накладывать повязки и т.д.
Диагноз устанавливается клинически, в ходе беседы с пациентом, осмотра и пальпации. Локализация, морфология, симптоматика достаточно специфичны, поэтому диагностических сложностей гидраденит обычно не вызывает.
Симптомы гидраденита
После того, как возбудитель гидраденита попадает в потовую железу, он начинает быстро расти, размножаться и захватывать новые участки: подкожную жировую клетчатку и соседние железы. Внешне это выглядит так: в подмышечной области появляется небольшой одиночный быстрорастущий узел. Наступает стадия инфильтрации. Кожа над узлом отекает и краснеет. При движении рукой у пациента возникает легкая болезненность, особенно при надавливании. Рост узлов также может сопровождаться зудом. За короткий промежуток времени, буквально несколько дней, микробы способны переселиться в новые потовые железы. На этих участках происходит образование холмообразных узлов в толще кожи и под ней, которые быстро растут, плотно спаиваясь с кожным покровом. На этой стадии развития гидраденита узлы по внешнему виду напоминают грушевидные выпячивания или соски. Именно поэтому заболевание получило свое второе название — «сучье вымя».
Далее образования могут сливаться в единое целое и размягчаться. Кожа над ними синеет и сильно отекает, при этом усиливается боль. Она беспокоит пациента даже в состоянии покоя. Примерно через две недели после начала воспалительного процесса в узлах может определиться так называемое зыбление, или флюктуация. Она служит верным признаком того, что под кожей образовался жидкий гной. Дальше происходит самопроизвольное вскрытие и выделение гноя, напоминающего сметанообразную жидкость с примесью крови.
Иногда при гидрадените может возникать разлитой плотный инфильтрат, и признаки заболевания напоминают флегмону (гнойное воспаление жировой клетчатки с острым течением). При этом гнойный гидраденит сопровождается ухудшением самочувствия:
- слабостью;
- повышением температуры;
- головными болями.
Данная клиническая картина соответствует следующей стадии — созреванию гидраденита.
После вскрытия узлов напряжение и отек кожи ослабевают, боль постепенно уменьшается и исчезает совсем. Начинается процесс рубцевания, длящийся в течение нескольких дней. Для рассасывания инфильтрата может потребоваться больше времени. Полный цикл развития заболевания протекает две недели. Однако гидраденит может поражать всё новые и новые потовые железы, тогда течение заболевания растягивается на несколько месяцев. Чаще всего это наблюдается при неправильном или несвоевременном лечении, несоблюдении правил личной гигиены или при сопутствующих заболеваниях, снижающих иммунитет.
Если адекватное дренирование гнойного очага отсутствует, то процесс распространяется на окружающие мягкие ткани и приводит к образованию абсцесса. При далеко зашедших стадиях гидраденита инфекция способна попасть в кровоток, разнестись по всему организму и привести к сепсису.
При возникновении гидраденита в области половых органов или заднего прохода осложнения проявляются в виде свищей мочевого пузыря, мочеиспускательного канала или прямой кишки.
Гидраденит
Гидраденит — это гнойное, зачастую одностороннее гнойное воспаление потовых желез. Обычно проявляется в подмышечных впадинах и в паху, реже — вокруг сосков. К причинам гидраденита можно отнести общее ослабление иммунитета организма при диабете, очень сильную потливость, несоблюдение правил личной гигиены и избыточный вес.
Первыми симптомами гидраденита является проявление при пальпации на коже в районе подмышечных впадин и паховой зоны небольших бугорков. У больного в местах, где болезнь проявляется на ранней стадии, наблюдается легкий зуд и болевые ощущения при пальпации. Эти бугорки со временем могут объединяться и образовать более крупные. Далее новообразования быстро увеличиваются в размере, спаиваются с кожей и взбухают наружу в виде грушевидных воспаленных сосков. Наблюдается отек тканей вокруг пораженного участка, болезненные ощущения усиливаются и кожа приобретает синеватый оттенок.
Средние сроки активного развития гидраденита — это 10-15 дней, за это время отдельные узлы могут сливаться, размягчаться и проявляется флюктуация во время пальпации. В дальнейшем новообразования самопроизвольно вскрываются и выделяется густой гной с примесями крови. При этом некротический стержень не образуется.
Созревание гидраденита очень часто сопровождается:
- общей слабостью пациента;
- недомоганием;
- небольшим подъемом температуры;
- явной болезненностью.
Одним из возможных вариантов развития гидраденита является образование разлитого плотного доскообразногоо инфильтрата, что вызывает болезненные ощущения не только в движении, но и в состоянии покоя. Это делает пациента полностью неработоспособным.
После естественного вскрытия узлов и удаления из них гноя, уменьшается чувство напряжения и боли, а через некоторое время происходит рубцевание язв, но процесс рассасывания инфильтрата занимает более длительное время. Нередко гидраденит оказывается рецидивирующим, тогда лечение может затянуться на длительное время.
Симптомы Гидраденита:
Начинается заболевание с возникновения в толще кожи плотных узлов небольшого размера, слегка болезненных при ощупывании. Далее происходит быстрое увеличение узлов в размерах, спаивание их с кожей, выбухание в виде сосков, в результате чего они приобретают вид «сучьего вымени». При этом усиливается болезненность, кожа над узлами приобретает синюшный цвет, появляется отечность близлежащих тканей. Часто происходит слияние одиночных узлов, их размягчение вследствие образования в них гноя, который выделяется при самопроизвольном вскрытии очага. При гидрадените некротический стержень не образуется. В более сложных случаях может образоваться очень плотный инфильтрат по типу флегмоны. Гидраденит обычно сопровождается общими симптомами в виде недомогания, температурной реакции, резких болей в области поражения. Улучшение общего состояния и местных явлений происходит после вскрытия очага с истечением гноя. На месте гидрадени-та через несколько дней образуется язва с последующим ее рубцеванием. Инфильтрат рассасывается более длительно. Нередко процесс протекает достаточно длительно из-за рецидивов болезни. Это чаще всего бывает у больных с избыточным весом, страдающих сахарным диабетом, повышенной потливостью, у неопрятных людей.
Как вылечить гипергидроз
Лечение гипергидроза проводится консервативными или же хирургическими методами. При хирургическом вмешательстве больному удаляют потовые железы на подмышечном участке, этот метод не исключает возможности рецидива заболевания, так как со временем клетки восстанавливаются и придется повторить процедуру. Также возможно ультразвуковое воздействие на потовые железы человека или проведение процедуры введения бутулотоксина А (ботокс). Процедура введения бутулотоксина помогает справиться с гипергидрозом на срок около 6 месяцев, но после процедуру придется повторять. Также в лечении гипергидроза применяется иссушение кожи электрофорезом, но этот метод как правило применим только для стоп и ладоней.
ФУРУНКУЛ и КАРБУНКУЛ
Фурункул — острое болезненное перифокальное воспаление волосяного фолликула, чаще возникающее на лице, шее, груди и ягодицах. Рецидивирующая инфекция переходит в заболевание фурункулез.
Карбункул — конгломерат фурункулов, образующийся в результате подкожного распространения инфекции, приводящей к гнойно-некротическому воспалению глубоких слоев кожи, часто с локальным отторжением некротических масс.
Выбор антибмикробных препаратов
При единичных фурункулах (не на лице) рекомендуется периодическое воздействие влажным теплом для их «созревания» и самопроизвольного дренирования. Если фурункул находится в носу или центральной части лица, то обязательно применяют системные , выбор которых осуществляют по результатам бактериологического исследования. При множественных фурункулах и карбункуле проведение посева и определение чувствительности возбудителей к являются обязательными.
Препараты выбора: , .
Альтернативные препараты: , , фузидиевая кислота, линкозамиды.
Если предполагается наличие — ванкомицин или линезолид. Местно — мупироцин, фузидиевая кислота.
При рецидивирующих фурункулах лечение непрерывное, в течение 1-2 мес.
Лечение гидраденита
Категорически запрещается самостоятельное вскрытие гидраденита! Это не только затруднит дальнейшее лечение, но и приведет к серьезным последствиям.
Весь курс терапии должен проводиться строго под наблюдением специалиста! В первую очередь, необходимо дифференцировать гидраденит от других заболеваний со схожей клинической картиной, выяснить этиологию воспалительного процесса, что возможно сделать только по результатам осмотра врача, лабораторных исследований и сбора анамнеза.
Объем терапии определяется специалистом в зависимости от стадии воспалительного процесса и индивидуальных особенностей организма.
Лечение гидраденита на стадии инфильтрата сводится к консервативным методам: сухое сбривание волос на пораженной области вокруг нее, физиопроцедуры (ультрафиолетовое облучение, ультразвук, электрофорез), обработка кожи спиртовыми антисептиками, сухое тепло на воспаленные участки. Возможно обкалывание кожи вокруг инфильтрата анестетиком с антибиотиками.
Кроме того, не рекомендуется купание в ваннах – лучше отдать предпочтение недолгим ополаскиваниям под душем, предварительно закрыв место инфильтрата повязкой. Излишняя влага в данном случае является благоприятной средой для распространения инфекции, поэтому при лечении гидраденита противопоказаны повязки с мазями и различные компрессы.
Гидраденит в стадии нагноения предполагает хирургическое вскрытие с удалением всей пораженной клетчатки и дренирование, антибактериальную терапию, а также определенный уход за раной, при котором предполагается регулярная обработка спиртовыми антисептиками и открытый способ заживления, то есть без использования повязок, накладок и прочего.
Также назначаются поливитамины и препараты, повышающие защитные силы организма.
Не стоит забывать, что гидраденит чаще всего является следствием других заболеваний или нарушений в организме, а, следовательно, терапия должна носить комплексный характер, включая в себя и устранение всех предрасполагающих факторов.
Кроме того, в течение нескольких месяцев необходимо придерживаться диеты, предполагающей исключение из рациона алкоголя, острых, пряных блюд и употребление продуктов, богатых железом и фосфором.
Другие заболевания из группы Болезни кожи и подкожной клетчатки:
| Абразивный преканкрозный хейлит манганотти |
| Актинический хейлит |
| Аллергический артериолит, или васкулит Рейтера |
| Аллергический дерматит |
| Амилоидоз кожи |
| Ангидроз |
| Астеатоз, или себостаз |
| Атерома |
| Базалиома кожи лица |
| Базальноклеточный рак кожи (базалиома) |
| Бартолинит |
| Белая пьедра (узловатая трихоспория) |
| Бородавчатый туберкулез кожи |
| Буллезное импетиго новорожденных |
| Везикулопустулез |
| Веснушки |
| Витилиго |
| Вульвит |
| Вульгарное, или стрепто-стафилококковое импетиго |
| Генерализованный рубромикоз |
| Гипергидроз |
| Гиповитаминоз витамина В12 (цианокобаламин) |
| Гиповитаминоз витамина А (ретинол) |
| Гиповитаминоз витамина В1 (тиамин) |
| Гиповитаминоз витамина В2 (рибофлавин) |
| Гиповитаминоз витамина В3 (витамин РР) |
| Гиповитаминоз витамина В6 (пиридоксин) |
| Гиповитаминоз витамина Е (токоферол) |
| Гипотрихоз |
| Гландулярный хейлит |
| Глубокий бластомикоз |
| Грибовидный микоз |
| Группа заболеваний буллезного эпидермолиза |
| Дерматиты |
| Дерматомиозит (полимиозит) |
| Дерматофития |
| Занозы |
| Злокачественная гранулема лица |
| Зуд половых органов |
| Избыточное оволосение, или гирсутизм |
| Импетиго |
| Индуративная (уплотненная) эритема Базена |
| Истинная пузырчатка |
| Ихтиозы и ихтиозоподобные заболевания |
| Кальциноз кожи |
| Кандидоз |
| Карбункул |
| Карбункул |
| Киста пилонидальная |
| Кожный зуд |
| Кольцевидная гранулема |
| Контактный дерматит |
| Крапивница |
| Красная зернистость носа |
| Красный плоский лишай |
| Ладонная и подошвенная наследственная эритема, или эритроз (болезнь Лане) |
| Лейшманиоз кожи (болезнь Боровского) |
| Лентиго |
| Ливедоаденит |
| Лимфаденит |
| Линия фуска, или синдром андерсена-верно-гакстаузена |
| Липоидный некробиоз кожи |
| Лихеноидный туберкулез — лишай золотушный |
| Меланоз Риля |
| Меланома кожи |
| Меланомоопасные невусы |
| Метеорологический хейлит |
| Микоз ногтей (онихомикоз) |
| Микозы стоп |
| Многоморфная экссудативная эритема |
| Муцинозная алопеция Пинкуса, или фолликулярный муциноз |
| Нарушения нормального роста волос |
| Неакантолитическая пузырчатка, или рубцующийся пемфигоид |
| Недержание пигментации, или синдром блоха-сульцбергера |
| Нейродермит |
| Нейрофиброматоз (болезнь реклингхаузена) |
| Облысение, или алопеция |
| Ожог |
| Ожоги |
| Отморожение |
| Отморожение |
| Папулонекротический туберкулез кожи |
| Паховая эпидермофития |
| Периартерит узелковый |
| Пинта |
| Пиоаллергиды |
| Пиодермиты |
| Пиодермия |
| Плоскоклеточный рак кожи |
| Поверхностный микоз |
| Поздняя кожная порфирия |
| Полиморфный дермальный ангиит |
| Порфирии |
| Поседение волос |
| Почесуха |
| Профессиональные заболевания кожи |
| Проявление гипервитаминоза витамина А на коже |
| Проявление гиповитаминоза витамина С на коже |
| Проявления простого герпеса на коже |
| Псевдопелада Брока |
| Псевдофурункулез Фингера у детей |
| Псориаз |
| Пурпура пигментная хроническая |
| Пятнистая атрофия по типу Пеллиззари |
| Пятнистая лихорадка скалистых гор |
| Пятнистая лихорадка скалистых гор |
| Разноцветный лишай |
| Рак кожи лица |
| Раны |
| Ретикулез кожи |
| Ринофима |
| Розацеаподобный дерматит лица |
| Розовый лишай |
| Рубромикоз, или руброфития |
| Саркоид Бека |
| Саркоидоз Бека |
| Саркома (ангиосаркома) Капоши |
| Сверлящая, или пронизывающая эктима |
| Себорея |
| Септическая эритема |
| Сикоз |
| Синдром Лайелла |
| Синдром Стивенса-Джонсона |
| Системная красная волчанка |
| Склерема и склередема |
| Склеродермия |
| Скрофулодерма, или колликвативный туберкулез кожи |
| Смешанная, или вариегатная, порфирия |
| Сморщивание вульвы (крауроз) |
| Сморщивание (крауроз) полового члена |
| Ссадины |
| Стрептококковое импетиго |
| Трехсимптомная болезнь Гужеро-Дюппера |
| Трихотилломания |
| Трихофитии |
| Туберкулез кожи |
| Туберкулез кожи и подкожной клетчатки |
| Туберкулезная волчанка |
| Угри, или акне |
| Узелковый периартериит |
| Ушиб |
| Фавус |
| Флегмона |
| Фрамбезия |
| Фурункул |
| Фурункул. Фурункулез |
| Хроническая мигрирующая эритема Афцелиуса-Липшютца |
| Хроническая поверхностная диффузная стрептодермия |
| Хроническая язвенная и язвенно-вегетирующая пиодермия |
| Хронический атрофирующий акродерматит |
| Хрономикоз |
| Центральный лентигиоз Турена |
| Черепицеобразный микоза |
| Черная пьедра |
| Чёрный лишай |
| Чесотка |
| Шанкриформная пиодермия |
| Экзема |
| Эксфолиативный (листовидный) дерматит новорожденных Риттера |
| Эктима вульгарная (гнойник обыкновенный) |
| Эпидемическая пузырчатка новорожденных |
| Эпидермофитиды |
| Эпидермофития |
| Эпидермофития стоп |
| Эритематозная анетодермия ядассона |
| Эритразма |
| Язва бурули |
| Язвенный туберкулез кожи и слизистых оболочек |
Причины возникновения гидраденита
Возбудителем гидраденита является золотистый стафилококк, внедряющийся в апокриновые железы через их выводящие протоки. Гидраденит может иметь разные причины возникновения. Основные из них — это несоблюдение правил личной гигиены, микротравмы, порезы и расчесы в области подмышек, возникающие при бритье или ношении тесной одежды.
Предрасполагающими факторами для развития гидраденита является общее ослабление организма, постоянная влажность кожи из-за повышенного потоотделения, а также щелочная реакция пота. Провоцирующими факторами для возникновения гидраденита могут быть ожирение, сахарный диабет, наследственная предрасположенность к возникновению угрей.
Потовые апокриновые железы развиваются лишь в период полового созревания, причем у девочек такое развитие происходит раньше. По этой причине у женщин гидраденит встречается чаще, чем у мужчин. К старости происходит угасание функции потовых апокриновых желез, поэтому у пожилых людей гидраденит не наблюдается.
Причины появления гидраденита
Способствует развитию заболевания:
- повышенная потливость,
- несоблюдение правил личной гигиены,
- травмы, возникающие после бритья, потертости, возникающие при ношении неудобной одежды,
- нарушения липидного (жирового) обмена,
- нарушения функции половых желез,
- употребление большого количества углеводов и сахарный диабет создают благоприятные условия для развития инфекции (углеводы являются хорошей питательной средой для гноеродных микробов);
- неполноценное питание (недостаточное количество белков, жиров, углеводов, витаминов и микроэлементов);
- тяжелая соматическая патология, которая приводит к истощению организма,
- способствует заболеванию пребывание в условиях жаркого климата и повышенной влажности.
Рис. 6. На фото последствия гидраденита под мышкой. Видны множественные рубцы после заживления свищевых ходов.
Коротко о потовых железах
На теле человека функционируют два вида потовых желез — эккринные и апокринные. Эккринные потовые железы располагаются в глубоких слоях кожи по всей поверхности тела, кроме головки полового члена, крайней плоти и области красной каймы губ. В области ладоней и подошв железы располагаются в подкожной жировой клетчатке. Эккринные потовые железы участвуют в терморегуляции организма.
Апокринные потовые железы располагаются в области подмышечных впадин, гениталий, промежности, вокруг ануса и пигментированной области вокруг сосков. Апокринные потовые железы в терморегуляции не участвуют, но активизируются при стрессах. Запах пота и его вязкость зависит от степени разрушения секреторных клеток. Апокринные потовые железы у детей не функционируют, а у стариков их функция резко ослабевает.
Рис. 4. Секреторный клубочек и узкий выводной проток — основные структуры потовых желез.
Промежность у мужчин и подмышечные впадины у женщин — частая локализация гидраденита.
ПРОЛЕЖНИ
Пролежни — ишемический некроз и изъязвление тканей над костным выступом, длительно подвергающихся непрерывному давлению извне с развитием целлюлита.
Основные возбудители
Полимикробная этиология: анаэробы (Bacteroides spp. и др.) и аэробы (стрептококки, энтерококки, Enterobacteriaceae, Pseudomonas spp., Bacteroides spp, S. aureus.
Выбор антимикробных препаратов
При пролежнях без признаков сепсиса и наличии в патологическом материале кокковой микрофлоры назначают , как при стрептококковом или стафилококковом целлюлите. При грамотрицательной инфекции или сепсисе назначают , , карбапенемы, фторхинолон + линкозамид (или метронидазол).
Диагностика гидраденита
На приеме у доктора
Опрос.
- как давно появилось уплотнение;
- сопровождалось ли его появление болью и зудом;
- как быстро увеличивался узел;
- повышена ли температура;
- каково общее состояние;
- бывали ли раньше случаи гидраденита.
Осмотр поражения.
- нарыв в форме груши или соска;
- красновато-синюшный оттенок кожи над нарывом,
- кожа отечная, горячая, напряженная;
- уплотнение кожи вокруг нарыва – инфильтрат;
- наличие уплотнений на окружающем участке, бугристая кожа. Это может свидетельствовать, что инфекция распространилась на другие железы;
- флюктуация, которая сопровождает размягчение узла – колебания гноя внутри полости;
- отсутствие некротического стержня;
- язва, которая образовалась на месте вскрытия полости;
- отек конечности в результате сдавливания лимфатических узлов и нарушения оттока лимфы.
Когда назначается бактериологическое обследование?
МИОНЕКРОЗ (ГАЗОВАЯ ГАНГРЕНА)
Мионекроз (газовая гангрена) — анаэробная раневая инфекция, прогрессирующая от момента травмы через стадии целлюлита и миозита.
Выбор антимикробных препаратов
Лечение определяется тяжестью и локализацией поражения. Антибиотикотерапия является важным дополнением к хирургическому лечению, которое составляет его основу.
Препараты выбора: при установлении диагноза клостридиального целлюлита или миозита незамедлительно применяют в/в бензилпенициллин в больших дозах. Можно в сочетании с клиндамицином, так как некоторые клостридии могут быть устойчивы к пенициллину.
Альтернативные препараты: , имипенем, метронидазол, эритромицин или линкозамиды.
Осложнения заболевания
Осложнениями заболевания являются:
- Воспаление лимфатических сосудов и лимфатических узлов.
- На стороне гидраденита иногда развивается лимфидема — отек мягких тканей верхней конечности на стороне гидраденита.
- При распространении воспаления на подкожную клетчатку развивается флегмона.
Рис. 8. На фото последствия гидраденита под мышкой — гипертрофические и келоидные рубцы.
Рис. 9. На месте воспаления потовых желез под мышкой часто образуются уродливые, втянутые рубцы.
Рис. 10. На фото воспаление лимфатических сосудов, как следствие фурункула, карбункула, абсцесса или гидраденита.
Возможные осложнения, вызываемые имплантацией зубов
Осложнения, связанные с имплантацией зубов, можно разделить на две группы:
- Осложнения при имплантации зубов, то есть в процессе самой операции
- Осложнения после имплантации зубов, то есть в послеоперационный период
- Осложнения при имплантации зубов (в процессе операции):
- Проникновения бора за границы верхнечелюстной пазухи или боковых/нижних слоев нижней челюсти (пенетрация)
- Травма нижнелучкового нерва в результате повреждения стенки челюстного канала
- Кровотечение
- Перегрев костных тканей в результате их механической обработки
- Недостаточная первичная фиксация имплантанта
Интересный факт Чаще всего подобные осложнения объясняются недостаточной квалификацией врача-стоматолога, некорректной диагностикой и т.п. Однако современное оборудование и новейшие компьютерные технологии помогают свести риск подобных осложнений к минимуму даже для неопытного врача-стоматолога.
Зубной имплант
Осложнения после имплантации зубов (в послеоперационный период):
- Гематомы
- Кровотечение
- Расхождения швов
- Воспалительные процессы в мягких тканях, окружающих челюсть
- Болевые ощущения в области имплантанта
Подобные осложнения чаще всего объясняются некоторыми особенностями организма пациента, осложнениями, возникшими во время самой операции, либо в результате нарушения пациентом рекомендаций врача в послеоперационный период.
Спустя некоторое время после операции возможны также осложнения в период репаративной регенерации костной ткани вокруг имплантанта.
К числу таких осложнений относят:
- периимплантит
- отторжение имплантатов
Периимплантит (воспаление костной ткани, окружающей имплантант) является наиболее частым осложнением в период приживления имплантанта.
Причинами, приведшими к периимплантиту, могут стать:
- образование гематомы над заглушкой внутрикостного элемента имплантата и ее нагноение
- некорректно проведенная операция (в частности — неправильное препарирование костного ложа и закрытие операционной раны)
- плохое состояние ротовой полости
Лечение периимплантита состоит в удалении гематомы, гнойника и других причин воспаления, общее лечение пациента, улучшение гигиены полости рта.
Если лечение не принесло результата, то имплантант рекомендуется удалить.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Отторжение имплантанта
Отторжение имплантатов в настоящее время встречается крайне редко, так как материал имплантата (чаще всего титан) является биологически инертным веществом.
Отторжение имплантантов чаще всего возникает в результате развития воспаления и в этом плане похоже на периимплантит.
Причинами отторжения имплантатов могут стать:
- перегрев (ожог) костной ткани во время проведения, что приводит к образованию грануляций, которые не дают возможности вживления имплантата в костную ткань
- остеопороз (истончение костной ткани), вызванный нарушения кровоснабжения, в результате чего костная ткань не может нормально разрастись вокруг имплантата
В случае если наблюдается отторжение имплантата, его также приходится удалять.
Лечение гидраденита народными методами
В лечении гидраденита существенную помощь могут оказывать некоторые растительные средства.
Для ускорения созревания опухоли и гноевыделения:
листья полыни метельчатой запарьте кипятком. Обкладывайте ими опухоли и нарывы, меняя не менее З раз в день.
Для примочек на опухоль
10 г листьев эвкалипта залейте стаканом кипятка, нагревайте на водяной бане в течение 30-35 минут. Охладите в течение 10-15 минут, процедите и отожмите.
Для приема во внутрь
1 часть цветков василька, по 2 части листьев крапивы двудомной, цветков календулы, травы вероники, листьев грецкого ореха, травы хвоща, 3 части травы череды и 4 части травы фиалки трехцветной. 4 ст. ложки смеси залейте 1 л сырой воды и оставьте на ночь. Утром прокипятите 5 — 7 минут, остудите и процедите. Выпивайте за день в 5 приемов. Курс лечения — 6 недель;
50 г листьев крапивы двудомной заварите в 1л воды. Выпивайте в теплом виде в течение дня;
10 г одуванчика лекарственного (листья, стебли, цветки в любом сочетании залейте стаканом кипятка и дайте настояться 3 часа. Профильтруйте и принимайте по 1 ст. ложке 1 раз в день. Курс лечения — 2-3 недели;
20 г корня лопуха большого, отварите в 1л воды, отфильтруйте. Выпейте весь объем равномерно в течение дня;
1 ст. ложку травы череды и 1ст. л листьев брусники залейте 2 стаканами кипятка, дайте настояться 1 час и процедите. Пейте по четверти стакана 3-4 раза в день за 30-35 минут до еды;
1 часть листьев грецкого ореха, по2части листьев черной смородины, травы череды, цветков яснотки белой, цветков тысячелистника лекарственного, по 3 части листьев земляники, корня лопуха большого и 4 части травы фиалки трехцветной. 20г смеси залейте 1л воды, отварите на слабом огне в течение 10-12 минут, дайте настояться до охлаждения и процедите. Принимайте по 2 ст. ложки через каждый час.
Для ускорения заживления раны и при хирургическом вмешательстве:
возьмите в равных частях корень горца змеиного, корневища бадана и кору вербы. 3 ст. ложки смеси залейте половиной литра крутого кипятка, прокипятите 15 минут под крышкой на слабом огне и процедите. Отвар используйте в теплом виде для примочек.
Для очищения крови от возбудителей:
возьмите 1 часть цветков календулы и 2 части листьев ежевики. 1 ст. ложку смеси залейте стаканом кипятка, дайте настояться в течение 30минут, процедите. Пейте по четверти стакана 3-4 раза в день;
1 ст. ложка травы череды и 1 ст.л. фиалки трехцветной. Смесь залейте стаканом кипятка, дайте настояться 1 час и процедите. Принимайте по 1 ст. ложке З раза в день;
1 ст. ложке травы череды и 1 ст.л. листьев брусники. Смесь залейте 2 стаканами кипятка, дайте настояться 1 час и процедите. Пейте по четверти стакана 3-4 раза в день за 30 минут до еды;
Для снижения потливости тела:
1 часть корня валерианы, 1 часть травы хвоща по левого и 8 частей листьев шалфея. 1 ст. ложку смеси залейте 1,5 стакана крутого кипятка, дайте настояться в плотно закрытой посуде 2 часа, процедите. Пейте настой холодным по 0,5 стакана небольшими глотками 1-3 раза в день;
возьмите в равных частях траву тысячелистника лекарственного, листья шалфея и плоды аниса. 1 ст. ложку смеси заварите стаканом кипятка, дайте настояться 1 час в плотно закрытой посуде, процедите. Пейте 1-2 стакана в день небольшими глотками.