Фолликулярная фаза и беременность
Содержание:
Описание
ФСГ (фолликулостимулирующий гормон) — это гликопротеиновый гормон, который вырабатывается и накапливается в передней доле гипофиза и влияет на функционирование половых желез.
Синтезируется базофильными клетками передней доли гипофиза под контролем гонадолиберина, половых гормонов и ингибина. ФСГ выбрасывается в кровь импульсами с интервалом в 1–4 часа. Концентрация гормона во время выброса в 1,5–2,5 раза превышает средний уровень; выброс длится около 15 минут. Наблюдаются сезонные колебания концентрации гормона в крови: летом уровень ФСГ у мужчин выше, чем в другие времена года.Функции ФСГ у мужчин и женщин
У женщин ФСГ контролирует рост и созревание фолликулов в яичниках, вместе с лютеинизирующим гормоном стимулирует синтез эстрадиола.
Концентрация ФСГ у женщин значительно изменяется в зависимости от фазы менструального цикла, пик концентрации отмечается перед овуляцией. Наиболее информативным и правильным является определение уровня данного гормона на 3–5 день цикла.
У мужчин ФСГ контролирует рост и функцию семенных канальцев. Гормон увеличивает концентрацию тестостерона, таким образом влияет на сперматогенез, стимулируя образование и созревание сперматозоидов.
Анализ на гонадотропные гормоны позволяет определить уровень нарушений гормональной регуляции — первичный, который локализован в самих половых железах или вторичный, связанный с гипоталамо-гипофизарной осью. У пациентов с расстройством функции яичек или яичников низкие показатели ФСГ свидетельствуют о дисфункции гипоталамуса или гипофиза. Повышение ФСГ указывает на первичную патологию половых желез.
Одновременное проведение тестов на фолликулостимулирующий и лютеинизирующий гормоны используется для диагностики мужского и женского бесплодия и определения тактики лечения.Показания:
- снижение либидо и потенции;
- бесплодие;
- невынашивание беременности;
- ановуляция, олигоменорея и аменорея;
- дисфункциональные маточные кровотечения;
- преждевременное половое развитие и задержка полового развития;
- задержка роста;
- синдром поликистозных яичников;
- эндометриоз;
- синдром хронического воспаления внутренних половых органов;
- контроль эффективности гормонотерапии.
Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 11 часов. Взятие крови производится натощак, спустя 6–8 часов голодания. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.
Если другие сроки не указаны лечащим врачом, взятие пробы проводят в фолликулярную фазу цикла. С учетом валидированных для этой фазы референсных значений, взятие пробы допустимо проводить на 2–7 днях цикла, предпочтительно на 2–4 день менструального цикла.Интерпретация результатов
Единицы измерения: мМЕд/мл = МЕд/л.Повышение уровня ФСГ:
- первичный гипогонадизм (мужчины);
- гипергонадотропный гипогонадизм (женщины): синдром истощения яичников;
- базофильная аденома гипофиза;
- эндометриоидные кисты яичников;
- синдром Сваера (46, XY);
- синдром Шершевского-Тернера (46, X0);
- тестикулярная феминизация;
- дисфункциональные маточные кровотечения при персистенции фолликула; курение;
- воздействие рентгеновских лучей;
- почечная недостаточность;
- семинома;
- эктопическое выделение агентов, действующих аналогично гонадотропину (особенно при новообразованиях легких);
- приём таких препаратов, как: рилизинг-гормон, кетоконазол, леводопа, нафарелин, налоксон, нилутамид, окскарбазепин, фенитоин, правастатин (через 6 месяцев после лечения), тамоксифен (у мужчин с олигозооспермией и у женщин в пременопаузе).
Снижение уровня ФСГ:
- вторичная (гипоталамическая) аменорея;
- гипогонадотропный гипогонадизм (центральная форма);
- гипофизарный нанизм;
- синдром Шихана;
- болезнь Симмондса;
- синдром Денни-Морфана;
- гиперпролактинемия;
- синдром поликистозных яичников (атипичная форма);
- голодание;
- ожирение;
- хирургические вмешательства;
- контакт со свинцом;
- приём следующих препаратов: анаболические стероиды, бузерелин, карбамазепин, даназол, диэтилстильбестрол, гозерелин, мегестрол, пероральные контрацептивы, фенитоин, пимозид, правастатин (при лечении в течение 2 лет), станозолол, аналоги кортикотропин-рилизинг-гормона в середину лютеиновой фазы (но не в другие фазы) менструального цикла, тамоксифен (у женщин в менопаузе), торемифен, вальпроевая кислота, бомбезин, бромокриптин, циметидин, кломифен, гонадотропин-рилизинг-гормон, соматотропный гормон.
Базальная температура в фолликулярной фазе
В каждой фазе месячного цикла организм ведет себя определенным образом, проявляя симптомы, присматриваясь к которым женщина, желающая завести ребенка, может высчитать наступление самых благоприятных дней.
На этой стадии констатируется температура 36,7–37 оС, во время овуляции она повышается до 37,2 оС. Дальнейший рост показателей (до 37,5 оС) говорит о наступлении лютеиновой фазы цикла
Чтобы измерить базальную температуру правильно, важно соблюдать несколько правил:
Замер производится утром, не вставая с кровати и не делая резких движений, в прямой кишке.
Желательно не менять термометр при ежедневных измерениях.
Перед фиксацией базальной температуры важно исключить интимные акты не менее чем за 6 часов.
Перед началом овуляции температура в прямой кишке будет находиться в пределах 36,7–37 °C по причине того, что уровень прогестерона в крови низок. По мере последующей выработки этого гормона желтым телом температура постепенно начинает расти. Если беременность наступила, показатели термометра под действием прогестерона будут оставаться повышенными длительное время. В ответ на гормональное воздействие растет и толщина эндометрия, внутри тканей усиливается кровоснабжение.
Рекомендации
Источники книг
- Остальное-Quest N, Hyde JS (2021 г.). «Психология, гендер и здоровье: психологические аспекты менструального цикла». Психология женщин и гендер: половина человеческого опыта + (10-е изд.). Лос-Анджелес: SAGE Publishing . ISBN 978-1-544-39360-5.
- Джонсон MH (2007). Существенное воспроизведение . Молден, Массачусетс : Wiley-Blackwell . ISBN 978-1-4051-1866-8. OCLC .
- Норрис Д.А., Карр Дж. А. (2013). Эндокринология позвоночных (5-е изд.). Академическая пресса . ISBN 978-0-123-96465-6.
- Паркер С (2019). Краткая книга о человеческом теле: иллюстрированное руководство по его структурам, функциям и расстройствам . Лондон: ДК . ISBN 978-0-241-39552-3. OCLC .
- Prior JC (2020). «Менструальный цикл: его биология в контексте тихих нарушений овуляции». В Ussher JM, Chrisler JC, Perz J (ред.). Международный справочник Routledge по женскому сексуальному и репродуктивному здоровью (1-е изд.). Абингдон, Оксон : Рутледж . ISBN 978-1-138-49026-0. OCLC .
- Родригес-Ланда Дж (2017). Многопрофильный взгляд на менопаузу . Риека, Хорватия : IntechOpen. ISBN 978-953-51-3405-3. OCLC .
- Сэдлер Т.В. (2019). Медицинская эмбриология Лангмана . Филадельфия: Вольтерс Клувер . ISBN 978-1-4963-8390-7. OCLC .
- Шервуд Л. (2016). Физиология человека: от клеток к системам . Бостон, Массачусетс: Cengage Learning. ISBN 978-1-285-86693-2. OCLC .
- Tortora G (2017). Принципы анатомии и физиологии Торторы . Хобокен, Нью — Джерси : John Wiley & Sons, Inc . ISBN 978-1-119-38292-8. OCLC .
- Угвумаду А (2014). Фундаментальные науки для акушерства и гинекологии: основной материал для MRCOG . Оксфорд, Англия: Издательство Оксфордского университета . ISBN 978-0-19-953508-8. OCLC .
- Сторож Т (2020). От нуля до финала: акушерство и гинекология . Манчестер: от нуля до финала. ISBN 979-8-6037-9726-7. OCLC .
Овуляторная фаза
Приблизительно к седьмому дню цикла определяется доминантный фолликул, который продолжает расти и секретирует увеличивающееся количество эстрадиола, в то время как остальные фолликулы подвергаются обратному развитию. Достигнувший зрелости и способный к овуляции фолликул называется граафовым пузырьком. Во время овуляторной фазы, которая длится около трех дней, происходит выброс лютеинизирующего гормона (ЛГ). В течение 36-48 ч происходит несколько волн высвобождения ЛГ, значительно увеличивается его концентрация в плазме. Выброс ЛГ завершает развитие фолликула, стимулирует продукцию простагландинов и протеолитических ферментов, необходимых для разрыва стенки фолликула и высвобождения зрелой яйцеклетки (собственно овуляция). В то же время снижается уровень эстрадиола, что иногда сопровождается овуляторным синдромом. Овуляция обычно происходит в ближайшие 24 ч после наиболее крупной волны выброса ЛГ (от 16 до 48 ч). Во время овуляции высвобождается 5-10 мл фолликулярной жидкости, в которой содержится яйцеклетка.
Как продлить лютеиновую фазу
Лютеиновая фаза может быть продлена с помощью правильно составленной диеты. Огромное значение приписывается в первую очередь витамину В6. Его можно найти в горохе, бобах, мясе, рыбе, орехах, картофеле и других крахмалистых овощах, а также в фруктах, таких как бананы
Витамин В6 отвечает за повышение концентрации прогестерона и снижение уровня эстрогена, что особенно важно в лютеиновой фазе.
Не менее важным витамином для женщин с короткой лютеиновой фазой является витамин С. Было доказано, что правильное количество этого ингредиента в рационе выравнивает уровень гормонов в организме, включая прогестерон. Где мы можем найти больше всего витамина С? Конечно, в цитрусовых, а также в перце, петрушке, клюкве, брокколи и черной смородине.
Вы устали от нерегулярных периодов? Или, может быть, вы пытались безуспешно забеременеть в течение нескольких месяцев? Если это так, запишитесь на прием к специалисту и выясните, не является ли причиной бесплодия слишком короткая лютеиновая фаза.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Эндометрий и маточный цикл
Параллельно с изменениями в яичниках происходят изменения в поверхностном слое эндометрия — слизистой оболочки, выстилающей изнутри полость матки. Эндометрий состоит из трех слоев:
- поверхностный (секреторный),
- промежуточный,
- базальный (ростковый, внутренний).
Поверхностный и промежуточный слои изменяются во время МЦ, после чего, если беременность не наступила — отслаиваются, и их фрагменты выходят из половых путей вместе с кровянистыми выделениями. Ростковый слой сохраняется и служит источником восстановления остальных слоев в новом цикле.
Изменения в эндометрии происходят под влиянием половых гормонов: в первой половине цикла (до овуляции) это в основном эстрогены, во второй — преимущественно прогестерон.
Фазы маточного цикла:
- пролиферативная — начинается после завершения менструального кровотечения (ориентировочно на 4-5 день МЦ). В течение этой фазы формируется новый поверхностный слой эндометрия из активно делящихся клеток. Эта фаза соответствует фолликулиновой фазе яичникового цикла;
- секреторная — начинается с момента овуляции и длится столько же, сколько «работает» желтое тело. В этот период железистые клетки поверхностного слоя эндометрия интенсивно вырабатывают биологически активные вещества, под влиянием которых слизистая выстилка разрыхляется и становится максимально восприимчивой к внедрению оплодотворенной яйцеклетки. Момент, когда слизистая наиболее подготовлена к этому — 20-21 день МЦ. Если имплантация происходит, наступает беременность, после чего отторжения эндометрия не возникает — в этом нет необходимости. Если же беременности в этом цикле не произошло, то поверхностная часть слизистой продолжает разрыхляться, постепенно разрушается и наступает третья фаза цикла — менструация;
- менструация — отслаивание внешних слоев эндометрия, которые смываются с поверхности матки менструальной кровью.
Все изменения в яичниках и матке, их согласованность и синхронность зависят не только от уровня гормонов в крови женщины и регуляции процесса нервной системой, но и от чувствительности тканей к этим гормонам.
Понимание особенностей циклических изменений в женском организме важно не только для осуществления репродуктивной функции — это также одно из важнейших условий женского здоровья, сохранения молодости и красоты надолго
Лютеиновая фаза – самая длинная фаза менструального цикла
Все женщины детородного возраста знают, что такое менструальный цикл. При достижении половой зрелости в организме происходят циклические изменения уровня гормонов. Весь менструальный цикл состоит из нескольких последовательных фаз. Самая длинная из них – лютеиновая фаза – это время, когда эти изменения являются наиболее значительными.
Начнем с того, что каждый менструальный цикл состоит из 4 стадий, длящейся около 4-5 дней менструации, фолликулярной фазы, которая длится около 9 дней, 1-дневной овуляции и лютеиновой фазы.
Менструальный цикл
Последний период самый длинный. Он начинается сразу после овуляции и длится до последнего дня, предшествующего следующему менструальному периоду. Длина лютеиновой фазы очень индивидуальна и зависит от многих факторов. При стандартном 28-дневном цикле лютеиновая фаза длится около 14 дней. Однако есть женщины с лютеиновой фазой в 10-16 дней.
Помните, что любое сокращение или продление этого этапа должно побудить вас посетить гинеколога.
О чем говорит повышение ФСГ в фолликулярной фазе?
Женский организм – это самая тонкая система, которая контролируется определенными гормонами, влияющими на те или иные физиологические процессы.
Когда начинается фолликулярная фаза? День начала ее совпадает с первым днем менструального кровотечения. Именно тогда и начинается ранняя фолликулярная фаза.Сколько дней длится? В среднем эта фаза длится около 14 дней. А день цикла в виде овуляции ограничивает эту фазу цикла.
Существует несколько важных женских половых гормонов, которые влияют на месячный цикл женщины, фолликулярная фаза цикла не является исключением.
К таким гормонам относят:
- Прогестерон;
- Пролактин. Гормон пролактин продуцируется гипофизом, как и ФСГ.
- Эстрадиол. Предшественником его, а также всех фракций эстрогенов является тестостерон.
- Лютеинизирующий гормон;
- Фолликулостимулирующий гормон.
Немаловажную роль играет ФСГ и фолликулярная фаза. Норма этого и других гормонов обеспечивает удовлетворительное течение беременности. Этот гормон вырабатывается гипоталамусом. Под его воздействием фолликулы растут, а яйцеклетки созревают.
Если половая система женщины функционирует нормально, то на протяжении всего месячного цикла накапливается необходимое количество фолликулостимулирующего гормона. Его показатель может отличаться в разные дни женского цикла. В момент овуляции концентрация этого норма самая высокая. Установить характеристики овариальноменструального цикла поможет анализ на гормоны.
Нормы лг и фсг
Нормальные показатели ФСГ в разные фазы цикла:
- ФСГ: норма гормонов в фолликулярной фазе– 1,8-11,3 мМЕ/мл;
- В овуляционной – 4,9-20,4 мМЕ/мл;
- В лютеиновой – 1,1-9,5 мМЕ/мл.
Фолликулогенез считается сложным процессом, который происходит до овуляции. Если после анализа было выявлено, что повышен ФСГ в фолликулярной фазе, как лечить, расскажет врач после подтверждения состояния.
Что делать, когда лютеиновая фаза слишком короткая
Иногда из-за гормональных нарушений лютеиновая фаза укорачивается. Эта ситуация может привести к бесплодию, поэтому цикл всегда следует корректировать так, чтобы лютеиновая фаза длилась от 12 до 16 дней. Только тогда у зародыша будет достаточно времени, чтобы закрепиться в матке.
Помните, что короткая лютеиновая фаза указывает на то, что организм не вырабатывает достаточное количество прогестерона. Между тем, именно благодаря ему зародыш получает необходимые условия для развития.
Основным симптомом короткой лютеиновой фазы является нерегулярная менструация. Женщины, у которых эта фаза длится короче, чем должна, часто жалуются на выделения перед самой менструацией. При короткой лютеиновой фазе повышенная температура тела также длится не более 10 дней.
Норма эстрадиола в фолликулярной фазе
Эстрадиол вырабатывается вырабатывается в яичниках, в плаценте и в сетчатой зоне коры надпочечников под влиянием фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ) и пролактина. Этот женский гормон участвует во многих процессах в организме, в частности, отвечает за формирование половых признаков у подростков. Также эстрадиол участвует в формировании фолликула, подготавливает эндометрий к закреплению оплодотворенной яйцеклетки (способствует его росту).
Довольно часто проводят анализ на эстрадиол в фолликулярной фазе, чтобы определить готовность организма к беременности.
Норма эстрадиола в фолликулярную фазу составляет 68 – 1269 пг/мл. Концентрация гормона продолжает увеличиваться в овуляторную фазу и постепенно снижается в лютеиновую.
За что отвечает гормон эстрадиол
Зная, за что отвечает гормон эстрадиол у женщин, можно не сомневаться в его важности и существенном влиянии на работу всех внутренних органов и систем организма. Он оказывает существенное влияние на следующие функции:
- Репродуктивная функция — способствует фертильности, отвечает за нормализацию менструального цикла. Этот гормон подготавливает женский организм к беременности и вынашиванию ребенка: перестройка слизистой оболочки матки, стимуляция сокращения маточных труб, проникновение сперматозоида в яйцеклетку для оплодотворения.
- Сердце и сосуды — до наступления менопаузы эстрадиол у женщин отвечает за эластичность и прочность сосудов. Он нормализует концентрацию холестерина в крови и участвует в предотвращении развития воспаления.
- Кости — влияет на синтез, разрушение и перераспределение остеоцитов (клетки костной ткани). В связи с этим, после 40 лет у женщин возрастает ломкость костей.
- Кожные покровы — стимулируют синтез коллагена и гиалуроновой кислоты. Благодаря этому кожа приобретает здоровую плотность, тонус, становится увлажненной и имеет защиту от фотостарения.
- Головной мозг — косвенно принимают участие в формировании связей между нейронами (клетки нервной системы). Поэтому они оказывают влияние на концентрацию, память, интеллект, нормальную смену циклов сна и бодрствования.
Лютеиновая/секреторная фаза
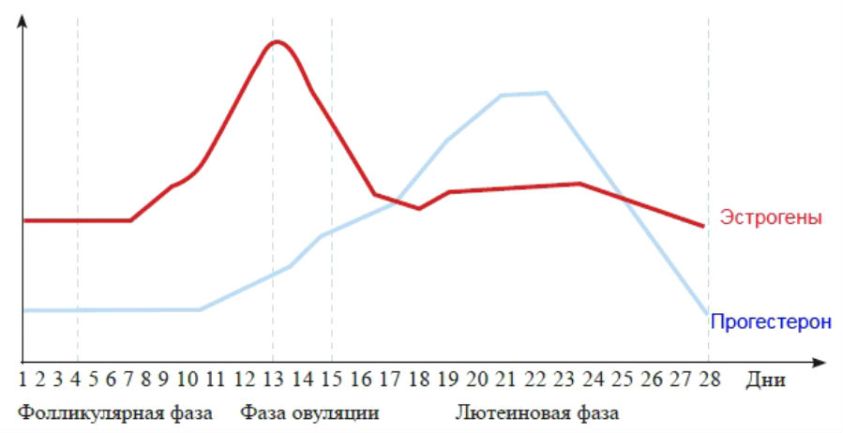
Промежуток времени между овуляцией и началом менструального кровотечения называется лютеиновой фазой цикла (также известна как фаза жёлтого тела). В отличие от фолликулярной фазы, длительность лютеиновой более постоянная — 13-14 дней (± 2 дня). После разрыва граафова пузырька стенки его спадаются, его клетки накапливают липиды и лютеиновый пигмент, это придает ему жёлтый цвет. Трансформированный граафов фолликул теперь называется жёлтым телом. Продолжительность лютеиновой фазы зависит от периода функционирования (10-12 дней) жёлтого тела, в это время жёлтое тело секретирует прогестерон, эстрадиол и андрогены. Повышенный уровень эстрогена и прогестерона изменяет характеристику двух наружных слоев эндометрия. Железы эндометрия созревают, пролиферируют и начинают секретировать (секреторная фаза), матка готовится к имплантации оплодотворенной яйцеклетки. Уровень прогестерона и эстрогена достигают пика в середине лютеиновой фазы, и в ответ на это снижается уровень ЛГ и ФСГ.
При наступлении беременности жёлтое тело начинает вырабатывать прогестерон до тех пор, пока плацента не разовьется и не станет секретировать эстроген и прогестерон.
Если беременность не происходит, жёлтое тело прекращает функционировать, снижается уровень эстрогенов и прогестерона, что приводит к отечности и некротическим изменениям эндометрия. Снижение уровня прогестерона также усиливает синтез простагландинов. Если яйцеклетка не оплодотворяется, то через некоторое время жёлтое тело подвергается лютеолизу, то есть лизису или структурному разрушению, и более неспособно синтезировать прогестерон и эстрадиол. Регулятором лютеолиза является простагландин PGF2-. Из-за лютеолиза секреция фоллитропина и лютропина более не подавляется, поскольку более нет отрицательной обратной связи, и секреция этих гормонов начинает возрастать, стимулируя развитие нового фолликула. Уменьшение уровня эстрогена и прогестерона также способствует возобновлению синтеза ЛГ и ФСГ, начинается новый менструальный цик.
Лютеиновая фаза – период наибольших изменений в женском организме
Лютеиновая фаза – это время, когда организм женщины готовится получить оплодотворенную яйцеклетку. Сразу же после овуляции под влиянием гормонов ЛГ и ФСГ, остаток граафского фолликула превращается в желтое тело и начинает вырабатывать большое количество прогестерона.
В результате эндометрий утолщается и начинает производить богатую питательными веществами жидкость. Она должна питать эмбрион сразу после его имплантации в матку. Прогестерон также ингибирует выработку лютеинизирующего гормона, выделяемого гипофизом.
 Норма уровня прогестерона в лютеиновой фазе
Норма уровня прогестерона в лютеиновой фазе
Однако, если оплодотворение не происходит, желтое тело исчезает, и матка снова начинает отслаивать эндометрий. Начинается еще один менструальный период. Стоит добавить, что лютеиновая фаза – это фаза менструального цикла с наименьшими шансами зачать ребенка. Когда женщины входят в лютеиновую фазу, начинаются бесплодные дни.
Прогестерон
Прогестерон — стероидный гормон жёлтого тела яичников, необходимый для осуществления всех этапов беременности.
Прогестерон образуется в яичниках и в небольшом количестве в коре надпочечников под влиянием лютеотропного гормона (ЛГ). В I триместре беременности образование прогестерона происходит в организме матери; со II триместра первые этапы синтеза происходят в организме матери, дальнейшие этапы осуществляются плацентой.
Он подготавливает эндометрий матки к имплантации оплодотворенной яйцеклетки, а после её имплантации способствует сохранению беременности: подавляет активность гладкой мускулатуры матки, поддерживает в центральной нервной системе доминанту беременности; стимулирует развитие концевых секреторных отделов молочных желёз и рост матки, синтез стероидных гормонов; оказывает иммунодепрессивное действие, подавляя реакцию отторжения плодного яйца. Стимулирует секрецию кожного сала.
Вне беременности секреция прогестерона начинает возрастать в предовуляторном периоде, достигая максимума в середине лютеиновой фазы, возвращаясь к исходному уровню в конце цикла. Содержание прогестерона в крови беременной женщины увеличивается, повышаясь в 2 раза к 7 — 8 неделе, а затем возрастая постепенно до 37 — 38 недель.
Пределы определения: 0,3 нмоль/л-1908 нмоль/л
Строго натощак после ночного периода голодания от 8 до 14 часов. Накануне исследования необходимо исключить повышенные психоэмоциональные и физические нагрузки (спортивные тренировки), приём алкоголя, за час до исследования – курение.
Женщинам при сохранном менструальном цикле исследование выполняют на 22-23 день менструального цикла, если лечащим врачом не указаны иные условия.
С общими рекомендациями для подготовки к исследованиям можно ознакомиться .
- Выявление причин нарушений менструального цикла, в том числе дифференциальная диагностика различных видов аменореи.
- Выявление причин бесплодия.
- Выявление причин дисфункциональных маточных кровотечений.
- Оценка состояния плаценты во второй половине беременности.
- Дифференциальная диагностика истинного перенашивания беременности.
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Единицы измерения в медицинском центре СТУДИЯ ДОКТОР: нмоль/л.
Альтернативные единицы измерения: нг/мл.
Пересчёт единиц: нг/мл х 3,18 ==> нмоль/л.
Референсные значения
| Возраст, пол | Уровень прогестерона, нмоль/л | ||
| Мальчики < 9 лет | < 1,1 | ||
| Мальчики 9 — 18 лет | |||
| Пубертат, стадии Таннера: | |||
| 1, 2, 3 стадии | < 1,1 | ||
| 4 стадия | < 3,5 | ||
| 5 стадия | 0,7 — 2,6 | ||
| Мужчины > 18 лет | 0,3 — 2,2 | ||
| Девочки < 9 лет | < 1,1 | ||
| Девочки 9 — 18 лет | |||
| Пубертат, стадии Таннера: | |||
| 1 стадия | < 1,1 | ||
| 2 стадия | < 1,8 | ||
| 3 стадия | 0,3 — 14,4 | ||
| 4 стадия | 0,3 — 41,6 | ||
| 5 стадия | 0,3 — 30,4 | ||
|
Женщины > 18 лет |
После пубертатного периода и до постменопаузы | Фолликулярная фаза | 0,3 — 2,2 |
| Овуляторная фаза (середина цикла) | 0,5 — 9,4 | ||
| Лютеиновая фаза | 7,0 — 56,6 | ||
| Постменопауза |
< 0,6 |
||
| Беременные | I триместр | 8,9 — 468,4 | |
| II триместр | 71,5 — 303,1 | ||
| III триместр | 88,7 — 771,5 |
Повышение уровня прогестерона:
- дисфункциональные маточные кровотечения с удлинением лютеиновой фазы;
- некоторые виды вторичной аменореи;
- дисфункция фето-плацентарного комплекса;
- замедленное созревание плаценты;
- нарушение выведения прогестерона при почечной недостаточности;
- приём препаратов: кломифен, кортикотропин, кетоконазол, мифепристон, прогестерон и его синтетические аналоги, тамоксифен, вальпроевая кислота.
Снижение уровня прогестерона:
- хроническое воспаление внутренних половых органов;
- персистенция фолликула (гиперэстрогения);
- ановуляторные дисфункциональные маточные кровотечения (снижение секреции прогестерона во 2-й фазе менструального цикла);
- различные формы первичной и вторичной аменореи;
- угроза прерывания беременности эндокринного генеза;
- плацентарная недостаточность;
- задержка внутриутробного развития плода (концентрация прогестерона в крови беременной на уровне или несколько меньше нижнего значения недельной нормы на протяжении всей беременности);
- истинное перенашивание;
- приём препаратов: ампициллин, карбамазепин, ципротерон, даназол, эпостан, эстриол, гозерелин, леупромид, пероральные контрацептивы, фенитоин, правастатин, простагландин F2.