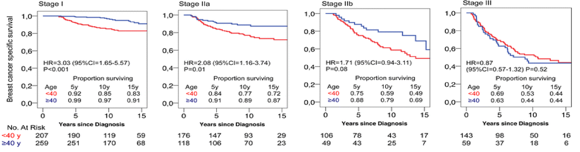
Операции на молочной железе
Содержание:
Лечение фибромы молочной железы народными средствами
Применение методов народной медицины показано только в сочетании с медикаментозной терапией фиброаденомы и только по рекомендации врача-маммолога. Специалист может порекомендовать травяные настойки из корня солодки, пырея, алтея, цветов ромашки, плодов фенхеля. Также при лечении заболевания могут использоваться сок алоэ, чага, мед, отвары из полыни, зверобоя, тысячелистника, еловых шишек. Однако стоит предостеречь тех женщин, которые отдают предпочтение только средствам народной медицины: ни в коем случае не пренебрегайте медикаментозным лечением. Отдав предпочтение фитотерапии, женщина рискует потерять драгоценное время, запустить заболевание вплоть до развития злокачественной формы.
Симптомы фибромы молочной железы
Проявления этого заболевания не имеют ярких признаков. Однако женщина может обнаружить опухоль самостоятельно, прощупывая грудь. Новообразования могут быть одиночными или множественными, они легко определяются при пальпации по четко выраженным границам. Как правило, фиброаденома находится в верхней доли груди и никогда не разрастается в околососковой зоне. Обычно опухоль обнаруживается только в одной груди, но иногда (в 10% случаев) фиброма может поражать обе молочные железы. Размер уплотнения составляет от нескольких миллиметров до семи сантиметров.
Женщина, нащупав опухоль, должна немедленно обратиться к специалисту, только он поставит окончательный диагноз и назначит грамотное лечение.
Методы лечения
УЗИ при фиброаденоме молочных желез позволяет получить точные характеристики новообразования (размеры, локализацию, структурные особенности). Методики лечения определяются согласно поставленному диагнозу.
- Медикаментозная терапия включает препараты, содержащие прогестерон, противозачаточные средства, поливитаминные и гомеопатические комплексы. Лечение направлено на стабилизацию гормонального баланса и достижение нормальной массы тела.
- Хирургическое удаление опухолей назначают при активном росте и болезненных ощущениях. Операция – оптимальное решение при подозрении на онкологию и в ситуации, когда фиброаденома принадлежит к листовидному типу. Это необходимость при больших размерах новообразований (более 20 мм).
Применяют несколько видов хирургических вмешательств:
- энуклеация – вылущивание пораженных тканей под местным наркозом;
- секторальная резекция фиброаденомы молочной железы проводится для листовидной фиброаденомы. Новообразование и ткани в радиусе 1-3 см вокруг иссекают под общим наркозом. По завершению операции проводится гистология;
- безоперационные методики включают лазерную абляцию, криодеструкцию.
Чем опасна фиброаденома молочной железы? При отсутствии лечения она может перерасти в злокачественное образование и в худшем случае привести к летальному исходу
Поэтому так важно проводить профилактическую диагностику этого заболевания
Фиброаденома молочной железы
Фиброаденома молочной железы относится к доброкачественным новообразованиям и возникает вследствие замещения железистой эпителиальной ткани соединительной.
Причиной возникновения фиброаденомы является гормональный дисбаланс – повышение уровня эстрогена с одновременным снижением уровня прогестерона. Наибольший риск образования фиброаденомы возникает при гормональных изменений в женском организме — половое созревание, беременность, период лактации, частые аборты, менопауза. Другие причины, которые могут вызвать фиброаденому:
- воспалительные заболевания женской половой системы;
- бесконтрольный прием гормональных контрацептивов;
- травмы молочной железы;
- заболевания щитовидной железы и печени.
По морфологическим признакам фиброаденомы делятся на четыре основных типа:
Периканаликулярные – пролиферация фиброзных и соединительных тканей вокруг молочных протоков;
Интраканаликулярные – соединительная ткань разрастается в протоках молочной железы с плотным прилеганием к стенкам;
Смешанные – сочетает признаки двух предыдущих типов, разрастается вокруг протоков и внутри них;
Листовидные (филоидные) – фиброэпителиальные новообразования в виде нескольких узлов переплетенных между собой. Для этого типа фиброаденомы характерно быстрый рост новообразования и высокая степень его малигнизации (переход в злокачественный процесс).
Диагностика фиброаденомы
Чаще всего выявить фиброаденому можно при самостоятельном осмотре или во время планового визита к маммологу. Фиброаденомы маленьких размеров безболезненны и не вызывают дискомфорта. Наличие болевых ощущений, изменение цвета эпителия, деформация молочной железы, выделения из сосков свидетельствуют о развитии листовидной фиброаденомы или какого-то другого новообразования.
Для подтверждения диагноза фиброаденомы молочной железы необходимо пройти осмотр врача-маммолога с обязательной маммографией или ультразвуковым исследованием. Дополнительным диагностическим обследованием самой фиброаденомы является биопсия под УЗИ-контролем.
Как лечится фиброаденома груди
Медикаментозное лечение фиброаденомы направлено на коррекцию гормонального фона, хирургическое лечение осуществляется двумя способами:
- энуклеация — удаление доброкачественного новообразования без удаления здоровых тканей вокруг опухоли;
- секторальная резекция (лампэктомия) — удаление самой опухоли и части окружающих здоровых тканей.
Причины
- генетическая детерминированность;
- частые искусственные прерывания беременности;
- пубертатный период;
- преждевременное половое созревание;
- период менопаузы;
- гинекологические заболевания;
- оперативные вмешательства на органах женской половой сферы;
- неправильная организация грудного вскармливания;
- патология щитовидной железы;
- нарушение функции гипофиза;
- сахарный диабет;
- ожирение;
- заболевания надпочечников;
- онкогинекологические заболевания;
- избыточные физические нагрузки;
- психотравмирующие ситуации;
- ВИЧ-инфекция;
- травмирование молочных желез;
- нарушения менструального цикла;
- избыток в гормональном фоне эстрогена и недостаток прогестерона;
- употребление контрацептивных средств лицами женского пола, не достигшими 20 лет;
- избыточная инсоляция;
- принятие ванн с горячей водой.
Порядок действий при очной консультации:
- Обратиться по адресу: г Москва ул. Каширское шоссе дом 23 (метро Каширская) Начуно-консультативное отделение (Поликлиника) НИИ Клинической Онкологии , регистратура №1 или Научно-консультативное отделение НИИ ДОГ.
- После первичной консультации больной осматривается ведущими сотрудниками профильного отделения, материалы рассматриваются консилиумом онкологов в составе хирурга, химиотерапевта и радиотерапевта, результаты которого оформляются документально в виде: консультативного заключения о принятом решении госпитализировать больного для лечения или рекомендации лечения в другом (по месту жительства) медицинской организации.
- Для ускорения сроков ожидания госпитализации необходимо иметь обязательный минимальный объем обследования для плановой госпитализации. С действующим сроком обследования.
- Общий анализ крови —10— 14 дней
- Общий анализ мочи —10— 14 дней
- Биохимический анализ крови (глюкоза, общий билирубин и его фракции, АСТ, АЛТ, мочевина, креатинин, щелочная фосфатаза, белок) — 10 —14 дней
- Коагулограмма — 10 — 14 дней
- Анализы крови на ВИЧ, маркеры гепатита В и С — 3 месяца
- Анализ крови на сифилис — 3 месяца
- Группа крови и резус фактор (учитывать наличие результата на бланке ЛПУ)
- Рентгенография органов грудной клетки или флюорография — 1 год
- ЭКГ — 1 месяц
- Консультация терапевта — 1 месяц
- Консультация для женщин – гинеколог, маммолог , (УЗИ молочных желез до 40 лет с 40 до 50 лет маммография 1-раз в 2-а года и с 50-и лет 1-раз в год)
При госпитализации необходимы следующие документы:
- Свидетельство о рождении или паспорт.
- Действующий полис ОМС или гарантийное письмо.
- Анализ крови на ВИЧ, RW, гепатиты В и С (срок действия 3 мес.)
- Листок нетрудоспособности (при наличии)
Наличие перечисленных медицинских документов обязательно для госпитализации.
В большинстве случаев в день очной амбулаторной консультации, при наличии показаний, будет определена дата планируемой госпитализации. Тем не менее, есть ряд высоко востребованных направлений, где существует очередь на плановую госпитализацию. В случае наличия очереди на госпитализацию, дата госпитализации будет сообщена дополнительно.
Обращаем Ваше внимание, что амбулаторные лабораторно-диагностические исследования не входящие в базовую программу ОМС предоставляются на платной основе или будут рекомендованы пройти по месту жительства.
Следует помнить!
- Консультация и госпитализация по ОМС возможна только в случае, когда пациент обследован в необходимом объеме, что должно быть подтверждено медицинским документами, и при отсутствии противопоказаний.
- Медицинский страховой полис должен быть действующим, прежде чем обратиться в ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, необходимо обратиться в медицинскую страховую компанию, где застрахованы, и убедиться не погашен ли Ваш медицинский страховой полис:
- В случае, если меняли паспорт поменяли, а медицинский страховой полис нет, страховой полис недействителен.
- В случае, если Вы не имеете Российское гражданство, но имеете либо вид на жительство или временную регистрацию в России, необходимо менять медицинский страховой полис ежегодно.
Временный медицинский страховой полис действительный только 30-ть рабочих дней.
Можно также проверить по Интернету действующий ли Ваш медицинский страховой полис.
Контактная информация:
Фактический адрес: 115478, г. Москва, Каширское шоссе д.23
Справочная служба +7 (499) 324-24-24
Информацию по вопросам оказания медицинской помощи по ОМС можно получить также в следующих учреждениях:
Для обращения граждан по вопросам медицинского страхования, экспертизы медицинской помощи, порядка получения полиса и его замене работает телефон горячей линии ОМС: 8-800-100-81-22
Московский городской фонд обязательного медицинского страхования
Почтовый адрес: 117152 Москва, Загородное шоссе, д. 8а
Телефон: +7 (495) 958-18-96
Отдел организации защиты прав застрахованных: +7 (495) 952-93-21
Сайт: www.mgfoms.ru
Министерство здравоохранения Российской Федерации
Почтовый адрес: 127994 ГСП-4 Москва, Рахмановский переулок, д. 3
Телефон: +7 (495) 627-29-93
Телефон «горячей линии»: +7 (495) 627-24-00
Электронная почта: info@rosminzdrav.ru
Сайт: www.rosminzdrav.ru
Увеличение груди и возраст
Возраст женщин, делающих маммопластику, как правило колеблется от 25 до 35 лет. Делать такую операцию девушкам младше 16 лет однозначно нельзя, а возраст до 18 лет считается относительным противопоказанием.
А вот верхнего порога нет. Маммопластика после 60 лет проводиться, учитывая, что пластические хирургии сегодня делают такие операции без осложнений. Так, что даже пожилые пациенты без противопоказаний спокойно переносят такую пластику. Тенденция показывает, что количество женщин в возрасте, обращающихся за помощью к пластическим хирургам, увеличивается. Выглядеть привлекательно хочется и в 20 и в 50 лет – здесь нет ограничений.

Первоисточник медцентр «Клиника ABC» / март 2018
Маммопластика после родов: когда можно проводить операцию
Роды и кормление грудью негативно сказываются на состоянии молочных желез с эстетической точки зрения, и в силу этих причин чаще увеличение и подтяжка груди проводятся после рождения ребенка и периода лактации. Маммопластика после родов накладывает некоторые ограничения, в обязательном порядке обсуждаемые с врачом.
Вот некоторые из них:
Маммопластика после лактации. Операцию на молочных железах делают через 6-8 месяцев после окончания грудного вскармливания. Точные сроки проведения операции после лактации устанавливает врач на основании проведенных обследований. Тут главное выяснить, прошла ли редукция протоков, потому что, если пластика выполняется при еще не спавшихся млечных протоках, возрастает опасность формирования сером — аномального скопления серозной жидкости после операции. К тому же молоко сырое, есть риск заражения крови.
Планирование еще одной беременности
Если планируется еще беременность после пластики, обратим внимание, что после очередных родов грудь снова потеряет привлекательный вид, и потребуется повторная маммопластика. Это дополнительные траты
Решать тут вам. При этом, имейте в виду, если решили забеременеть после увеличения груди, маммопластика не мешает грудному вскармливанию. Читать подробнее…
Маммопластика и лишний вес. После родов женщина часто набирает вес
Перед проведением пластики важно нормализовать его, поскольку жировая ткань в молочных железах, влияет на размер и форму груди.
Как можно заподозрить новообразование в груди?
Подозрение на фиброаденому чаще всего возникает при самоанализе, например, при купании или случайном прикосновении, когда женщина замечает плотное образование в груди. Узел фиброаденомы может быть как безболезненным, так и болезненным, хотя боль не является его основным признаком. В этот момент ей обязательно нужно проконсультироваться с маммологом. Визит не может быть отложен.
Самоанализ груди
К сожалению, не все фиброаденомы можно проверить вручную. Иногда даже опытному специалисту трудно обнаружить маленькие узелки. Поэтому для диагностики новообразований в молочных железах в основном используются ультразвуковая или рентгеновская диагностика, а также магнитно-резонансная томография.
В возрасте, когда развиваются фиброаденомы, то есть до 35 лет, ультразвук гораздо более информативен, чем маммография. Фиброаденомы могут не быть X-положительными и могут даже не появляться на рентгеновских лучах. Но в относительно старом возрасте более надежна маммография.
Кстати главная задача маммолога – не диагностика фиброаденомы, а исключение рака. Скрининг – лучший способ это сделать. Рекомендуется проводить ультразвуковое исследование молочной железы не реже одного раза в год (в некоторых случаях раз в шесть месяцев) в возрасте до 35 лет и маммографию в возрасте 35 лет.
Маммопластика и месячные
Отвечая на вопрос можно ли делать маммопластику при месячных, стоит учитывать, что при менструации происходят гормональные изменения, которые могут негативно отразиться на реабилитации в первые дни после оперативного вмешательства. Опытный врач при планировании операции учитывает гормональный фон женщины. Но предугадать это сложно. Тем более, когда цикл нерегулярный.
Маммопластика во время месячных нежелательна в силу следующих обстоятельств:
- Опасность сильных кровотечений и послеоперационных гематом. При менструации у женщины снижается свертываемость крови, что становиться причиной обильного кровотечения при операции. Плюс к этому возникает опасность образования больших гематом при восстановлении.
- Сложности с наркозом. Маммопластика перед месячными и во время не рекомендуется и со стороны анестезиологов, поскольку в этот период у организма меняется чувствительность и реакция на некоторые медикаменты. Возможно наложение сложностей на введение и на выведение пациентки из наркоза. Но это не как правило.
- Снижение иммунитета. При менструации ослабевают защитные силы организма, увеличивается риск инфекционно-воспалительных заболеваний и осложнений при восстановлении.
Последствия после маммопластики – читать подробнее…
Учитывая эти обстоятельства, проведение маммопластики во время месячных нежелательно. Процедуру стараются подвести по времени к окончанию месячных. Но когда операция уже запланирована, а цикл у пациентки нерегулярный, вмешательство не откладывают. В таком случае возможные осложнения, связанные с кровотечением купируются доступными способами при операции. Это медикаменты, это работа по анестезии, минимально возможные разрезы, крайне щадящее проведение операции, возможно даже за счет увеличения времени на операцию. При этом заметим, что уровень свертываемости крови не одинаков: у одних при менструации она сворачивается лучше, чем у иных в обычные дни. Это тоже учитывается врачом по результатам анализов.
Последствия и прогноз
Не исключен рецидив заболевания, то есть возникновение новой опухоли, это связано не с техникой проведения операции, а с сохранением причин, приведших к возникновению фиброаденомы. Новообразовавшаяся фиброаденома локализуется в другом месте молочной железы. Риск рецидива, как правило, достаточно низок, и не превышает 1%.
По данным некоторых авторов, угроза малигнизации фиброаденомы (перерождения в рак) сохраняется в 18-51% случаев, хотя их оппоненты отрицают возможность озлокачествления вообще.
Бесспорной остается точка зрения на листовидную фиброаденому, которая в 10% случаев перерождается в рак, и поэтому подлежит немедленному удалению.
Прогноз после удаления опухоли благоприятный.
Переходит ли фиброзно кистозная мастопатия в рак?
По обобщённым статистическим данным, злокачественные новообразования молочной железы в 3-5 раз чаще возникают на фоне имеющихся доброкачественных изменений. Для некоторых форм узловой мастопатии заболеваемость раком увеличивается в 3-40 раз. (стр. 20, 2 абзац)
Гиперэстрогенемия (повышение уровня женских половых гормонов в крови) является одним из важных факторов развития рака молочной железы и основным при развитии фиброзно-кистозной мастопатии. Эстрогены оказывают стимулирующее влияние на ткань молочной железы. При этом наблюдается «накопительный эффект». С возрастом у пациенток с ФКМ патологические изменения постепенно прогрессируют. На последних стадиях пролиферации в измененных участках уже наблюдаются атипичные клетки, которые могут стать субстратом для развития злокачественной опухоли. Из-за перечисленных факторов мастопатия расценивается как один из рисков РМЖ. (стр.61, 1 колонка)
При наличии у пациенток с ФКМ кист больших размеров, риск рака молочной железы возрастает еще больше. Так, у женщин в возрасте до 45 лет с крупнокистозной формой мастопатии злокачественные новообразования развиваются в 5.9 раз чаще. (стр. 63, 1 колонка, посл. абзац)
Злокачественная опухоль молочной железы — многофакторная болезнь, возникновение которой связано с несколькими причинами. У пациенток с мастопатией и сопутствующими факторами риска вероятность развития рака выше. К таким факторам можно отнести отягощённый семейный анамнез по РМЖ (увеличивает риски в 4-10 раз), высокая плотность тканей молочной железы при маммографии (вероятность повышается в 3-6 раз), количество беременностей менее 3 (увеличение риска в 2 раза). (стр. 62, колонка 2)
Мастопатия
Мастопатия это патология тканей, возникающая вследствие изменения соотношения эпителиальной и соединительной ткани в структуре молочной железы. Такие изменения, в свою очередь, приводят к возникновению кистозных и фиброзных новообразований. Мастопатия распространена у женщин репродуктивного возраста и чаще всего связана с гормональными нарушениями. По видам делится на диффузную, фиброзно-кистозною и узловую.
Факторы риска, которые могут спровоцировать возникновение мастопатии:
- наследственность;
- заболевания, вызванные нарушением работы эндокринной системы — диабет, ожирение, гипотиреоз, метаболический синдром, синдром поликистоза яичников;
- воспалительные заболевания репродуктивной системы
- хронические заболевания печени;
- психоэмоциональные перегрузки и стрессы;
- репродуктивные факторы: поздняя беременность, отсутствие беременности, большое количество абортов, раннее менархе, поздняя менопауза;
- отсутствие сексуальной жизни, позднее начало сексуальной жизни (после 30 лет), сниженное сексуальное влечение.
Признаки и симптомы мастопатии:
- болевые ощущения в молочных железах;
- ощущение тяжести и распирания в молочных железах;
- появление затвердевших плотных новообразований-узлов;
- трещины на сосках или изменение их кожного покрова, выделения из сосков;
- увеличение подмышечных лимфоузлов.
Как диагностировать мастопатию
Мастопатии проявляются уже во время визуального осмотра врачом-маммологом и подтверждаются с помощью маммографии в двух проекциях или во время УЗИ молочных желез. Дополнительными диагностическими процедурами могут быть назначены: пневмокистография, биопсия тканей с цитологическим исследованием, анализ на гормоны. Ранняя диагностика мастопатии важна, поскольку одновременно является и профилактикой рака молочной железы.
Лечение мастопатии
Как и в случае лечения кист, мастопатия имеет медикаментозный или хирургический способ лечения. Медикаментозная терапия прежде всего направлена на корректировку эндокринных проблем. Пациенткам назначаются гормональные лекарственные средства для устранения гормонального дисбаланса, а также негормональная терапия — диета, витамины, иммуномодуляторы, нестероидные противовоспалительные средства, успокаивающие препараты. Хирургическое лечение — лампэктомия (малоинвазивное удаление новообразований груди) или резекция молочной железы.
Общее описание
Фиброаденома молочной железы представляет собой доброкачественную опухоль, развившуюся вследствие гормонального дисбаланса, который в большей степени присущ лицам женского пола в пубертатном и климактерическом периодах жизни. Соответственно, фиброаденома чаще встречается у девочек-подростков и у женщин зрелого и пожилого возраста. Сама опухоль представляет собой разрастание ткани молочной железы и соединительной ткани, с преобладанием последней. Ее размер, обычно, не превышает семи сантиметров. И хотя ее способность к малигнизации не является очевидной, диагностика фиброаденомы на начальных стадиях развития представляет значительные трудности.
Лечение фиброаденомы молочной железы
Фиброаденома относится к доброкачественным гормонально зависимым опухолям, которые редко переходят в рак. Поэтому многие женщины отказываются от лечения. Но этот подход неправильный, риски осложнений и нежелательных последствий существуют.
Медикаментозное лечение фиброаденомы неэффективно. Препаратов, которые помогу рассосаться узлу, не существует. Гормональные средства и фитотерапия может уменьшить болезненность груди, замедлить прогрессирование патологии, но никогда они не приведут к обратному развитию узла.
Если у женщины при динамическом наблюдении узел не увеличивается в размере, некоторые врачи предлагают ничего не делать и проводить ежегодное УЗИ. Но для молодых пациенток, которые планируют беременность, есть риск, что гормональные изменения спровоцируют рост фиброаденомы. Поэтому им необходимо избавиться от узла еще до наступления беременности.
Удаление фиброаденомы без операции
При небольшом размере опухоли, доброкачественном происхождении, которое подтверждено гистологически, можно удалить фиброаденому без операции. Этот метод рекомендован женщинам, которые планируют беременность и кормление грудью. После безоперационного лечения не остается швов и в груди не формируются рубцы на месте разрезов, которые могут повредить протоки и нарушить отток молока.
Для безоперационного лечения применяют два основных метода:
- криодеструкция – замораживание узла при помощи жидкого азота. Под контролем УЗИ в центр опухоли вводят тонкую иглу, по которой поступает охлаждающее вещество. На конце иглы формируется ледяной шар, размером с узел. Он вызывает гибель клеток фиброаденомы. Затем в течение нескольких месяцев они постепенно рассасываются, а на месте узла практически не остается следов.
- ФУЗ-абляция – метод лечения, который применяет фокусированный ультразвук. специальный аппарат под контролем УЗИ передает в узел ультразвуковые волны особой частоты, которые фокусируются в клетках, повреждают их и вызывают гибель. Полное рассасывание опухоли у 80-90% женщин происходит в течение года.
Эти методы лечения не требуют длительной подготовки. Лечение проводят в первой половине менструального цикла, после чего на протяжении нескольких месяцев наблюдают за результатом при помощи УЗИ.
Операция на фиброаденоме молочной железы
Хирургическое лечение фиброаденомы молочной железы проводят по показаниям:
- быстрое увеличение опухоли, таким считается рост в 2 раза в течение 3-4 месяцев;
- множественные фиброаденомы, в том числе расположенные в двух молочных железах;
- большая опухоль, которая деформирует грудь;
- результат биопсии и УЗИ противоречат друг другу, например, на УЗИ опухоль не имеет капсулы, неправильной формы, а в гистологии – доброкачественное образование;
- диагностирована филлоидная опухоль.
Операция на фиброаденоме проводится под наркозом, поэтому к ней необходимо тщательно подготовится. Врач назначает общеклинические анализы крови и мочи, ЭКГ, консультацию смежных специалистов, чтобы исключить противопоказания к операции.
Используют следующие методы хирургического удаления:
- энуклеация опухоли – применяется при небольшом размере образования и удобном расположении, узел аккуратно вылущивают из окружающих тканей, накладывают швы, которые не деформируют грудь. полученные ткани отправляют на гистологическое исследование;
- секторальная резекция груди – удаляется узел вместе с прилежащими тканями, применяется при подозрительных опухолях. Методика травматична, требует последующей пластической операции и замещения дефекта тканями;
- подкожная мастэктомия – используется при крупных опухолях или риске злокачественного перерождения. После операции необходимо заместить дефект искусственным протезом.
После хирургического лечения фиброаденомы существует риск осложнений. У женщины пересекаются лимфатические сосуды, поэтому могут возникать отеки на оперированной стороне. Так же всегда есть риск присоединения инфекции и кровотечения во время или после операции.
Методы лечения
Тактика лечения определяется полученными в результате диагностики данными, типом опухоли, индивидуальными особенностями пациентки. Фиброаденомы молочных желез не подлежат медикаментозному лечению, поэтому есть только один способ — удаление. Исключение составляют только образования, не достигшие 1 см, а также незрелые фиброаденомы. Отложить операцию можно в подростковом возрасте, периоде менопаузы, но только при отсутствии рисков злокачественности образования
При этом важно наблюдать состояние молочных желез, дважды в год посещать врача и проходить инструментальные исследования (УЗИ или маммографию). Также при выборе выжидающей позиции врач может порекомендовать прием гормональных, растительных, общеукрепляющих и других средств.
Способов удаления фиброаденомы молочных желез существует несколько:
-
лазерное удаление;
-
криоабляция;
-
вакуумная аспирационная биопсия;
-
радиоволновое удаление.
Современные способы отвечают высоким требованиям эффективности и безопасности. Они позволяют провести хирургическое вмешательство с минимальными рисками для здоровья, а также характеризуются коротким реабилитационным периодом. Воздействие лазерного луча и радиоволн позволяет одновременно проводить коагуляцию сосудов и обеззараживать операционное поле, что сводит к минимуму риски кровотечений и инфицирования и позволяет гарантировать желаемый результат.
В случае нецелесообразности использования передовых методов может быть рекомендована традиционная операция с помощью скальпеля.
Обследования при фиброаденоме
- Паспорт и Страховой медицинский полис.
- Ксерокопия пенсионного страхового свидетельства (СНИЛС)Обследования рекомендуем делать у НАШИХ ПАРТНЁРОВ
- Для женщин старше 35 лет — маммография: снимки и их описание (или МРТ молочных желёз, как более информативный метод диагностики) – действительна 3-6 месяцев.
- Флюорография лёгких (ФЛГ) — действительна 6 — 12 месяцев и годится при доброкачественном заболевании молочной железы. Вместо неё может быть предъявлена рентгенография лёгких или компьютерная томография лёгких.
- УЗИ — ультразвуковое исследование органов брюшной полости: печени, почек (желательно при возрасте старше 40 лет, но не обязательно). Вместо него может быть предъявлены МРТ или компьютерная томография живота — более информативны, но показаны только при сомнительных результатах УЗИ – действительно 6 — 12 месяцев.
- УЗИ — ультразвуковое исследование молочной железы и её лимфатических узлов справа и слева (или МРТ молочных желёз — более информативна). Врач, выполняющий УЗИ должен сравнить лимфатические узлы со стороны заболевания и с противоположной стороны, оценивая их структуру и размеры: подмышечных, подключичных и надключичных областей – действительно 3-6 месяцев.
- Результат биопсии
- Клинический анализ крови (гемоглобин, эритроциты, лейкоциты с формулой + тромбоциты) – действителен 2 недели.
- Биохимические показатели крови: билирубин, мочевина, креатенин, АЛТ, АСТ, протромбин, общий белок – действительны 2 недели.
- Глюкоза крови; при повышенном результате, либо сахарном диабете +заключение эндокринолога – действительно 2 недели.
- Коагулограмма: АПТВ, фибриноген, МНО, протромбин, – действительна 2 недели.
- Эпид минимум (при положительном результате – заключение инфекциониста и эпид-номер) на ВИЧ (форма 50), на гепатит В (HbsAg),на сифилис (RW)и на гепатит С (HCV)– действительны 3 месяца; (обязательно все 4 показателя).
- Группа крови, резус фактор – любой давности.
- Общий анализ мочи – действителен 2 недели.
- Электрокардиограмма – ЭКГ (заключение и лента) – действительны 2 недели.
- Заключение терапевта по результатам всех анализов о возможности плановой операции – действительно 2 недели
- На операцию после инфаркта или при явной сердечной недостаточности – ЭХО сердца; при жалобах на дискомфорт в верху живота или язвенный анамнез – ФГДС (действительны 2 недели).
- Анализ-мазок на COVID19 — не более 3 дней от забора материала (ПЦР).
Мы можем совместить операцию по удалению фиброаденомы (кисты, папилломы)
с увеличением груди, её подтяжкой или уменьшением.
Симптомы и диагностика
Фиброаденома груди почти никогда не вызывает никаких ощутимых симптомов в виде боли, повышения температуры и т.д. В большинстве случаев узел обнаруживается в результате самостоятельного обследования груди или в ходе прохождения медицинских комиссий. На ощупь образование представляет собой упругую капсулу, которая свободно перемещается и не создает болезненных ощущений.
Иногда фиброаденома молочных желез имеет настолько маленькие размеры, что обнаружить их можно только с помощью ультразвукового исследования. При обращении к врачу, проводится поэтапная и точная диагностика. В первую очередь специалист проводит визуальный осмотр и пальпацию груди. Далее делается УЗИ, чтобы с точностью определить расположение узлов и их размеры. Так же может потребоваться выполнение маммографии.
При малейших сомнениях в характере новообразования, делается биопсия. Это необходимо чтобы удостовериться, что опухоль является доброкачественной и не несет абсолютно никакой опасности для жизни человека.
Виды
В зависимости от разрастания соединительно-тканного компонента различают:
- интраканаликулярную фиброаденому, при которой соединительная ткань растет в просвет протоков;
- приканаликулярную фиброаденому, когда соединительная ткань разрастается вокруг протоков;
- смешанную фиброаденому, имеющую признаки и той, и другой форм;
- филлоидную или листовидную фиброаденому, которая характеризуется быстрым ростом и у каждой десятой женщины перерастает в рак (саркому) молочной железы. Именно поэтому ее называют пограничной опухолью.
Кроме того, выделяют зрелые, имеющие плотную капсулу и плотно-эластичную консистенцию, и незрелые мягко-эластичные фиброаденомы, склонные к росту.