Зачем, когда и на что обследоваться?
Содержание:
Чем отличается маммография от УЗИ молочных желез
Ультразвуковое исследование (УЗИ) – методика, основана на физическом свойстве тканей отражать звуковые волны. Специальный датчик в устройстве генерирует высокочастотные колебания, которые направляются врачом на зону исследования. При возврате уже отраженного сигнала он фиксируется компьютером и формирует цифровое изображение на экране.
Важным преимуществом УЗ-исследования является неинвазивность. Ультразвуковые волны не оказывают негативного воздействия на пациентку. Процедуру можно проводить многократно, в т.ч. во время беременности или для регулярной профилактики.
Маммография – исследование, подразумевающее прохождение сквозь грудь женщины рентгеновских лучей. Методика является информативной, но сопряжена с рядом неудобств и лучевой нагрузкой.
Разница между УЗИ и маммографией заключается в следующих аспектах:
- Ультразвук не вредит организму. Маммографию же не рекомендовано использовать беременным и женщинам во время лактации.
- УЗИ больше подходит для диагностики и дифференциации доброкачественных новообразований (кисты, фиброаденомы). Маммография более «заточена» под опухоли.
- УЗ-диагностика чаще используется для выявления патологии у женщин в возрасте до 40 лет. Это обусловлено преобладанием железистой ткани в структуре груди. Маммография рекомендована женщинам после 40 лет в сочетании с УЗИ, когда в железе начинает преобладать жировая ткань.
Ответ на вопрос о том, что достовернее маммография или УЗИ, зависит от возраста, клиники заболевания, индивидуальных особенностей конкретной женщины (размер груди, масса тела). Обе методики являются высокоинформативными и активно используются для диагностики большинства заболеваний молочной железы.
Подготовка и методика проведения обследования
Как подготовиться к маммографии молочных желез, и как проходит процедура подготовки? Исследование носит безболезненный характер, однако в силу индивидуальных особенностей организма может вызывать некоторые неприятные ощущения. В этом случае возможен прием обезболивающих препаратов перед исследованием. Непосредственно в день обследования запрещено пользоваться дезодорантом и другими косметическими средствами, которые нужно наносить на кожу подмышек. Это обусловлено тем, что из-за них на пленке могут появиться затемнения, которые помешают поставить точный диагноз.
Скрининговая маммография
Маммография — это один из самых эффективных методов выявления рака молочной железы, он позволяет обнаружить опухоль минимальных размеров, которую невозможно прощупать руками. Исследование безболезненно и требует минимальных временных затрат.
Маммографию относят к рентгенологическим методам диагностики. Проводится обследование на специальном аппарате – маммографе. Наиболее распространены рентгеновские маммографы. Они отличаются хорошим качеством изображения, низкой стоимостью исследования и высокой информативностью. В качестве альтернативы может быть предложена МРТ-маммография, оптическая маммография, ультразвуковая маммография. Периодичность прохождения скрининга рака молочной железы – один или два раза в год.
Процедуру необходимо планировать на такой срок менструального цикла, когда грудь наименее болезненна. Это связано с особенностями проведения исследования. Маммограф имеет две горизонтальные платформы, на которые помещается грудь и слегка сдавливается. Это необходимо делать для того, чтобы снизить толщину тканей и уменьшить мощность рентгеновского излучения. Давление, которое оказывается на грудь, не очень большое и продолжается всего несколько секунд, но в некоторых случаях женщины могут испытывать дискомфорт и даже умеренную боль.
Маммография считается абсолютно безопасным методом диагностики и позволяет выявить рак на начальных стадиях. Примерно в 10% случаев опухоль не удается обнаружить, что связано с особенностями ее локализации и строением, тем не менее, метод активно применяется при скрининге.
Какие анализы потребуется сдать перед маммопластикой?
Перед операцией пациентка должна пройти полное медицинское обследование для выявления общего состояния здоровья и возможных противопоказаний. В список стандартных предоперационных исследований входят:
- Общий анализ крови.
- Биохимический анализ крови (общий белок, АЛТ, АСТ, общий билирубин, креатинин, мочевина, глюкоза, электролиты).
- Общий анализ мочи.
- Анализ на группу крови и резус-фактор.
- Анализ крови на ВИЧ, сифилис и гепатиты В и С (HBsAg, HCV).
- Анализ крови на коагулограмму (свертываемость крови).
- Анализ на иммуноглобулины класса Е для выявления предрасположенности к аллергическим реакциям с целью правильного подбора анестезии.
- Анализ гормонального фона с целью предупреждения отторжения имплантатов.
- ЭКГ.
- Флюорография.
- УЗИ молочных желез.
Заключение о готовности к хирургическому вмешательству дает терапевт. Для подготовки к наркозу необходимо будет посетить анестезиолога.
Если хирург сомневается в состоянии молочных желез, то пациентка направляется на консультацию к маммологу для обследования груди на мастопатию, кисты, онкологию и другие патологические состояния, требующие предварительного лечения. Врач может назначить проведение дополнительных диагностических процедур, например, маммографию.
Руководство
1. Выберите правильную клинику и правильного врача
В клинике НТ – Медицина работают высококвалифицированные специалисты рентгенологи и врачи-маммологии, онкологи.
Врачи клиники НТ-Медицина проводят маммографическое исследование молочной железы на новых цифровых малодозовых аппаратах «МАДИС». Разрешающая способность аппарата даёт возможность выявлять патологические изменения молочной железы размерами от 0,05 мм, то есть, на самых ранних стадиях. Программное обеспечение позволяет создать современную цифровую базу данных результатов маммографического обследования и даёт быстрый доступ к описаниям снимков, ускоряя обследование при выявлении изменений, и последующей консультации у маммолога.
2. Запланируйте маммографию на нужное время
Во время и непосредственно перед менструальным периодом груди часто чувствительны. Запланируйте маммографию на две недели до или одну неделю после периода.
Другие факторы также могут усиливать боль во время маммографии. Они включают:
- грудное вскармливание
- недавняя травма груди
- инфекция молочной железы
Женщинам, которые кормят грудью или недавно перенесли травму или инфекцию молочной железы, следует обсудить подходящее время обследования с врачом.
3. Примите меры, чтобы уменьшить дискомфорт
При маммографии грудь сжимается между двумя пластинами, чтобы получить четкое, согласованное изображение. Некоторые женщины сообщают о боли или дискомфорте во время процедуры.
Следующие стратегии могут уменьшить это:
- принимать ибупрофен перед процедурой
- используя гель для онемения
- попросить техника отрегулировать скорость, с которой грудь сжимается
- медленно и глубоко дышать животом, чтобы уменьшить напряжение
- использовать подушки, чтобы уменьшить защемление и давление
- избегать кофеина и шоколада перед процедурой, так как они могут сделать ткани груди более нежными
4. Возьмите предыдущие изображения
Изображения из предыдущих маммограмм могут помочь Вашему врачу рентгенологу сравнивать изменения груди с течением времени.
Запросите копии старых изображений за несколько недель до процедуры. Их следует либо взять с собой в день процедуры, либо отправить врачу в выбранную клинику.
Сохраняйте старые изображения, когда маммография проводится в новой клинике.
5. Подготовиться к маммографии
Поддержание гидратации перед маммографией может помочь. Поэтому рекомендуется пить много воды в часы, предшествующие маммографии.
Дезодорант может мешать маммографии, особенно если он содержит алюминий. Избегайте антиперспиранта или дезодоранта в день процедуры. Если Вы решили применить дезодорант, то должны тщательно вымыть подмышечные области с мылом и водой до процедуры.
Нет необходимости избегать какой-либо пищи или нарушать распорядок дня перед маммографией. Процедура не требует времени на восстановление, и Вы сможете покинуть клинику в тот же день.
6. Поговорите с рентгенологом
Определенная информация может помочь рентгенологу надлежащим образом выполнить процедуру. Это включает в себя информацию о:
- любые существующие проблемы с грудью
- предыдущие просмотры или биопсии
- наличие грудных имплантатов
- предыдущее уменьшение груди или другие операции на груди
- аллергия кожи, особенно на латекс
- беспокойство о боли или беспокойстве во время процедуры
- были ли предыдущие маммографии болезненными
7. Обратитесь к Вашему лечащему врачу
После проведения маммографии Вам выдаются на руки результаты обследования с заключением. Если в заключении выявлены патологии или отклонения от нормы, необходимо обратиться за консультацией к врачу маммологу.
Чтобы помочь понять результаты, следующие вопросы можно обсудить с врачом:
- уровень риска рака молочной железы
- было ли что-то необычное на показе
- нужны ли последующие тесты
- когда должна быть назначена следующая маммография
- есть ли какие-либо шаги, которые необходимо предпринять для снижения риска рака молочной железы
8. Понять результаты
Более половины женщин, которые проходят 10 или более маммограмм, имеют ложный положительный результат. Если маммография показывает рост, это не обязательно означает рак. Вместо этого врачи смотрят на маммографию в контексте:
- история здоровья
- другие показы
- предыдущие маммограммы
Если маммография обнаруживает необычный рост, может потребоваться одно из следующих действий:
- обследование груди
- УЗИ молочной железы
- еще одна маммография
- МРТ скрининги
- биопсия молочной железы
Помните, что раннее выявление рака молочной железы спасает жизни.
Чем раньше проводится скрининг, тем лучше результаты лечения.
Кому показано обследование
Обследование груди является обязательным этапом профилактических медицинских осмотров. Это обусловлено широким распространением рака груди среди женщин. Однако пациенткам стоит помнить, что обнаружить первые симптомы проблемы можно самостоятельно.
Нередко за специализированной помощью обращаются женщины, которые во время принятия ванны или душа нащупали неясное уплотнение в структуре собственной груди. Такое обстоятельство всегда является веским поводом для визита к маммологу. Необходимо выяснить природу новообразования, установить степень агрессивности и разработать план дальнейшей диагностики, лечения (при необходимости).
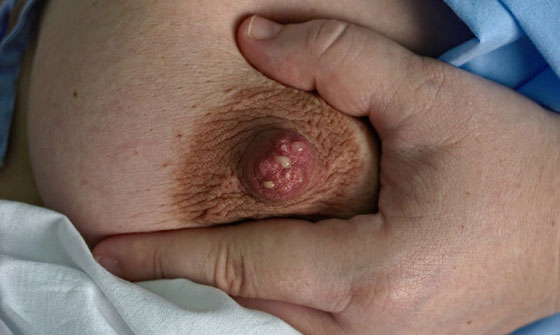
Кроме наличия уплотнения, внимание нужно обращать на следующие тревожные признаки:
- асимметрия молочных желез;
- изменение цвета кожи;
- изменение структуры кожи по типу «лимонной корочки»;
- втягивание соска (признак вовлечения молочных протоков в процесс);
- патологические выделения из соска;
- увеличение лимфатических узлов подмышками со стороны измененной груди.
Указанные выше симптомы указывают на уже существующую болезнь. В таком случае УЗИ или маммография помогут установить стадию развития патологии, ее распространенность, размер опухоли.
Для предотвращения подобного сценария всем молодым женщинам после 18 лет рекомендовано регулярно проходить профилактические осмотры у гинеколога с проведением УЗИ. После 40 лет ежегодно нужно делать маммографию.
✅Вредно ли делать процедуру?
Учитывая, что маммография предполагает получение пациенткой дозы облучения, напрашивается вывод о вреде данного исследования.
В процессе подобной диагностики женщина подвергается радиации дозировкой в 0,1-0,2 Рад. Такой объем излучения врачами считается незначительным и безопасным, он даже меньше, чем при традиционной флюорографии. Однако, вероятность развития опухолей после подобного излучения все же остается. По статистике, у 1 из 200 тысяч пациенток велик риск развития злокачественного образования в груди, при условии, что процедура носила разовый характер. Если же маммографии проводилась не единожды, то и риски заметно возрастают. Но не нужно из страха перед вероятным осложнением отказываться от исследования, потому как современные цифровые маммографы практически исключают возможные риски онкологии. Кроме того, существуют методы маммографии, не использующие рентгеновские лучи в ходе диагностики, например, электроимпедансная маммография, которая назначается даже беременным.
Маммография на сегодня является наилучшим способом выявления молочножелезистого рака, хотя она, к сожалению, обнаруживает не всякую онкологию и в единичных случаях может дать ложно положительный результат.
Клинический скрининг
Клиническое обследование проводится врачом в клинике. Эту процедуру рекомендуется регулярно проходить всем женщинам, чей возраст превышает 40 лет. Кроме визуального осмотра и пальпации молочных желез врач может выдать направление на диагностические процедуры, которые могут предоставить более объективную информацию о состоянии здоровья женщины. К ним относятся маммография, УЗИ молочной железы, биопсия, МРТ и др.
Отдельно стоит сказать об анализах на онкомаркеры. Применять их в качестве скрининга не совсем показательно и оправдано. Такой анализ имеет смысл при уже выявленном опухолевом процессе. Онкомаркеры помогут отследить ответ на лечение, оценить динамику течения заболевания, но для раннего выявления рака молочной железы они не применяются.
В каком возрасте делают
В вопросе о том, на какой день цикла делать маммографию, нужно выяснить и возраст женщины, который показан для данного обследования.
Врачи сходятся во мнении о том, что маммография обязательна для женщин в возрасте от 40 лет. Именно этот бальзаковский возраст плюс самый уязвимый для развития заболеваний груди.
До 30 лет обследование не рекомендовано, в этот юный период жизни у женщин ткани молочных желез не пропускают лучи рентгена в силу упругости груди и плотных железистых доле.
В возрасте от 30 до 40 лет проходят обследование по назначению врача и подозрении на образования. С профилактической целью — после 40 лет ежегодно.
Зато после 50 лет, когда риск развития рака молочных желез возрастает многократно, рекомендовано ходить на маммографию дважды в год.
В особых случаях, когда нужно проверить и отследить течение болезни или есть сомнения в постановке диагноза, на процедуру могут направлять несколько раз в месяц.
Помимо того, в каком возрасте показана маммография, нужно владеть информацией и о том, в какой день цикла делать маммографию.
У женщин, с действующим менструальным циклом огромную важность для эффективности обследования имеет день. Итак, рассмотрим то, на какой день цикла делать маммографию:
Итак, рассмотрим то, на какой день цикла делать маммографию:
- Для женщин, что находятся в репродуктивном возрасте, обследование назначают с 5 по 12 день цикла. Если месячные идут 7 дней, а не 5, тогда с 8 по 12 день, когда закончатся выделения;
- У пациенток с менструальным циклом в 30-35 дней, лучшие дни для обследования с 10-18 день цикла;
- Не нужно делать маммографию в момент овуляции и всю вторую половину менструального цикла, включая дни с ПМС. В этот период молочные железы набухают под действием возрастающего количества гормонов и рентгеновские лучи не могут проникнуть. Обследование будет неполноценным и понадобится еще одно.
Для дам в период менопаузы, когда месячные полностью прекратились, день выбора маммографии не важен. В этот момент жировая доля в тканях молочных желез увеличивается, и рентгеновские лучи свободно проникают в ее слои.
Если есть сомнения в выборе правильного дня для маммографии, лучшим выходом станет консультация врача.
Подготовка и проведение: как делают пункцию молочной железы
Для выполнения исследования особая подготовка не требуется. За 2-3 дня до запланированной процедуры необходимо исключить прием медикаментов, разжижающих кровь, а также отказаться от алкоголя. Если накануне исследования женщину беспокоили какие-либо нарушения в общем самочувствии, следует обязательно сообщить об этом врачу до начала процедуры.
Как делают пункцию молочной железы? Манипуляция является малоинвазивной, проводится амбулаторно. Для забора биоматериала женщина занимает лежачее положение.
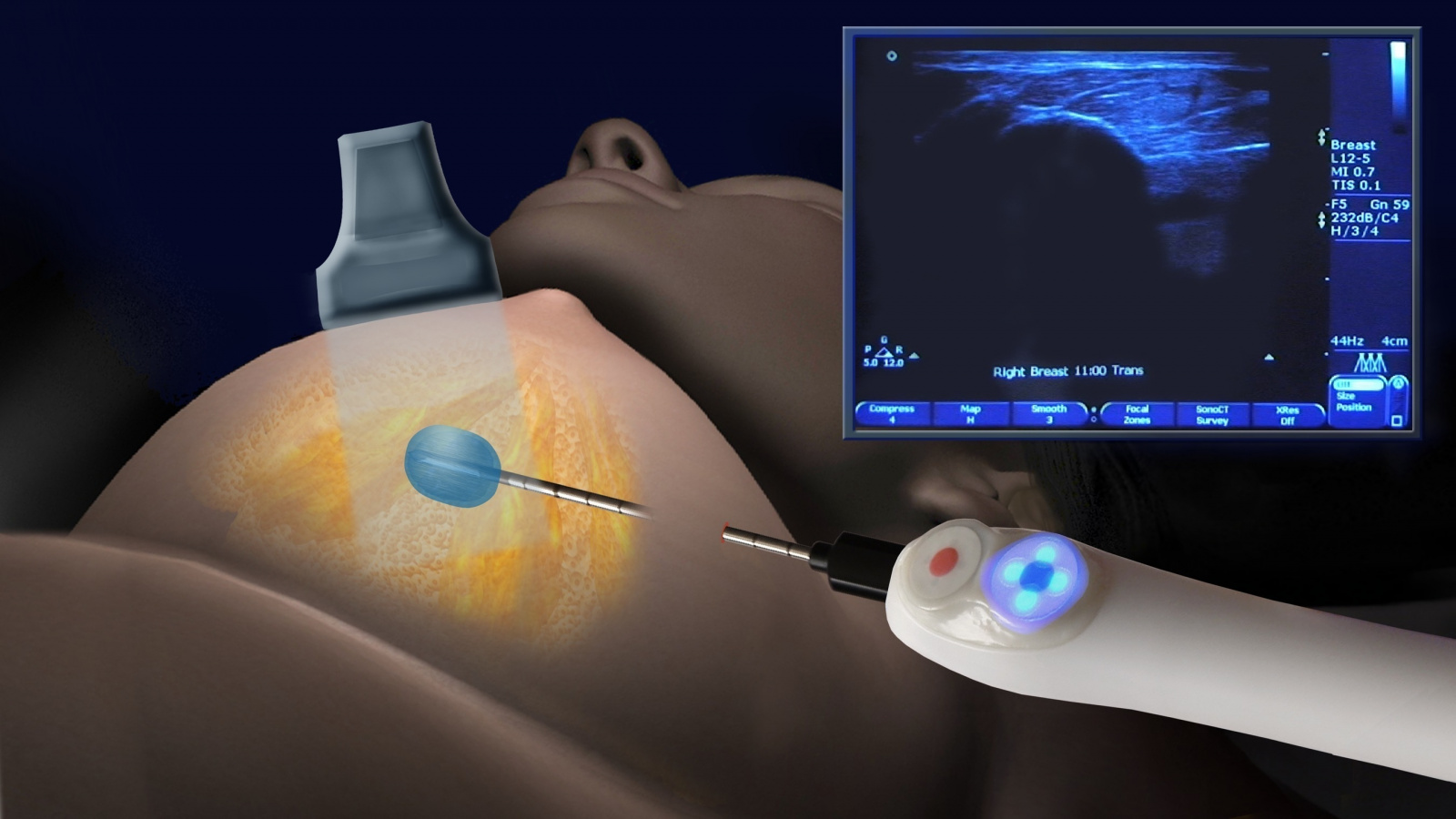
- Как берут пункцию из молочной железы? Последовательность выполнения процедуры будет следующей:
- выполнение местного обезболивания (при необходимости);
- определение точного расположения патологического очага — при использовании УЗ-контроля определить его довольно просто;
- антисептическая обработка области прокола груди;
- введение пункционной иглы и получение биоматериала для исследования;
- удаление иглы, антисептическая обработка прокола, наложение стерильной повязки.
- Как берут пункцию из молочной железы зависит от типа используемых игл для забора тканей. Учитывая этот фактор, выделяют несколько видов исследования:
- Тонкоигольная пункция — используется для забора жидкости.
- Толстоигольная — выполняется для получения столбика клеток из патологического очага.
- Стереотаксическая — забор биоматериала проводится из нескольких анатомических участков. Применяется при объемных новообразования.
- Иницизионная — наиболее инвазивная, но при этом высокоточная. Подразумевает иссечение фрагмента опухоли (уплотнения) для последующего исследования.
Как делают пункцию молочной железы в каждом клиническом случае специалист определяет индивидуально, учитывая присутствующую симптоматику и предполагаемый диагноз.
На какой день цикла делается пункция молочной железы
Для получения достоверных данных о состоянии здоровья пациентки, следует учитывать менструальный цикл и выполнять исследование в «правильное» время. На какой день цикла делается пункция молочной железы? Оптимальным считается период с 7 по 14 сутки.
Крайне нежелательно выполнять забор биоматериала во время менструации (на 1-4 день) и непосредственно перед ее началом. Если вам назначена пункция молочной железы, на какой день цикла делать исследования врач определяет индивидуально для каждой женщины.
Больно ли делать пункцию молочной железы
Когда речь заходит об исследовании, многие женщины спрашивают: больно ли делать пункцию молочной железы? Это зависит прежде всего от разновидности забора тканей. Если выполняется пункция молочной железы тонкоигольным или стереотаксическим методом, больно может быть только в момент прокола кожи.
 При этом дискомфорт имеет умеренный характер и такие процедуры зачастую выполняются даже без местного обезболивания. Однако, если вы имеете высокий порог чувствительности, перед проведением забора тканей может применятся локальная анестезия.
При этом дискомфорт имеет умеренный характер и такие процедуры зачастую выполняются даже без местного обезболивания. Однако, если вы имеете высокий порог чувствительности, перед проведением забора тканей может применятся локальная анестезия.
Если речь идет о более сложных техниках — толстоигольной или иницизионной пункции, обезболивание является обязательным этапом при проведении исследования. Благодаря этому процедура не сопровождается дискомфортом и хорошо переносится пациентами.
Больно ли делать пункцию молочной железы зависит от индивидуального уровня чувствительности, а также типа забора тканей. При правильном выполнении процедура не вызывает выраженного дискомфорта.
Нужен ли мне снимок: показания к процедуре
-
Когда и для чего назначают маммографию?
Маммография проводится для подтверждения диагноза, когда уже есть определенная клиническая картина и известно о неких образованиях в железе. Пациентка может жаловаться на боль, выделения из соска, уплотнения, асимметрию молочных желез, покраснение или отечность.
Метод эффективен и для контроля лечения новообразований. Кроме того, он используется для профилактического скрининга с целью раннего выявления онкологии. Бояться этого не стоит. По статистике, в 1 тысяче снимков обнаруживается 1-2 злокачественных опухолей.
-
С какого возраста и как часто нужно проходить скрининг?
Тут мнения врачей расходятся. Так, в США маммографию рекомендуют проводить каждые 2 года, в возрасте с 50 до 75 лет. В Великобритании – раз в три года. В нашей стране всем женщинам после 39 лет маммография проводится каждые 3 года, после 50 лет — каждые 2 года. Почему так различаются подходы? Специалисты по-разному смотрят на соотношение потенциальной пользы и вреда от рутинного скрининга.
Особого внимания требуют пациентки, у которых в семейном анамнезе был рак у близких родственников. Я бы рекомендовала им проходить маммографию один раз в год. Такая периодичность рекомендована Европейским сообществом по диагностике заболеваний молочной железы.
-
Почему маммография редко назначается молодым женщинам?
До 40-45 лет грудь практически полностью состоит из железистой ткани. По структуре она весьма плотная, поэтому при помощи маммографии сложно увидеть уплотнения. Зато здесь отлично работает УЗИ.
С возрастом железистой ткани становится все меньше: она сменяется жировой, которая на снимке отображается прозрачной. На ее фоне, благодаря контрасту, особенно заметны новообразования.
-
Существует мнение, что раз в семье не было случаев рака молочной железы, то и у меня ничего не будет. Поэтому и нет необходимости в маммографии. Это миф?
Да, это распространенное заблуждение. Наследственность – важный фактор развития онкологии. Но он не решающий. Совершенно необязательно, что у вас будет рак, если кто-то в семье им страдал. Но у многих пациенток с уже подтвержденным диагнозом не было наследственной предрасположенности. Многие клинические случаи обусловлены спонтанными генетическими изменениями.
К сожалению, современная наука пока не знает точных механизмов развития онкологии. В этой связи особенно важна как раз ранняя диагностика, которая действительно помогает сохранить жизнь.
-
Может ли помешать наличие грудных имплантов? И есть ли прочие противопоказания?
Противопоказаний не существует. Есть ограничения, связанные с возрастом пациентки: метод наиболее информативен после 40 лет. Импланты не препятствуют диагностике. Просто заранее сообщите о них специалисту. Не исключено, что понадобится чуть больше снимков.
Профилактическую маммографию не назначают беременным пациенткам и кормящим грудью. Однако, если есть жалобы и диагностическая необходимость, то этими факторами пренебрегают.
А если у меня в семье никто не болел РМЖ?
Тем не менее, риск развития рака существует. И он тем больше, чем больше возраст. Клетки-мутанты образуются всегда, но их уничтожает иммунитет. После 40 лет этот процесс ухудшается.
На наследственные формы рака приходится только 15% всех случаев РМЖ. Остальные 85% — это спонтанные мутации. Их вероятность повышается при:
● раннем (до 12 лет) начале менструаций;
● рождении первого ребенка после 30 лет;
● ожирении;
● курении;
● приеме препаратов эстрогена в течение более 10 лет;
● сахарном диабете;
● частом употреблении алкоголя.
Поэтому, сдайте кровь на наличие генов BRCA 1 и 2: так вы узнаете, есть ли риск наследственного РМЖ. Если эти мутировавшие гены не определяются, проходите маммографию раз в 2 года, если определяются – ежегодно.
При определении генов семейства BRCA можно предупредить рак, удалив молочные железы, иногда вместе с яичниками. 100% гарантии этот метод не дает. Его целесообразность нужно обсуждать с онкологами, возможно, даже не одним.
Как скрининги помогают снизить риск смерти из-за рака молочной железы?
На этот вопрос ответили ученые из Лондонского университета королевы Марии и Центральной больницы г. Фалун (Швеция). Они проанализировали данные более 52000 женщин в возрасте 40-69 лет, которые регулярно обследовались в период с 1977 по 2015 гг. (до постановки диагноза РМЖ).
Исследователи обнаружили, что у женщин, которые проходили скрининги, следуя действующим рекомендациям, риск смерти в течение 10 лет после выявления заболевания был ниже на 60%, а через 20 лет — на 47% (относительный риск — 0,40 и 0,53 соответственно). Все участницы получали своевременное лечение в соответствии с утвержденными на тот момент гайдлайнами.
Подготовка к маммографии. Как проводится процедура и вредна ли маммография?
перед процедурой надо учесть:
- сообщить доктору о том, когда была в последний раз менструация;
- в этот день не пользоваться антиперспирантами для подмышечной области, а также кремами и другими видами косметики для груди и подмышек;
- снять все украшения;
- женщина перед маммографией должна раздеться до пояса;
- обязательно необходимо сообщить о беременности и кормлении грудью, в этом случае маммография не рекомендована и малоинформативна.
Как проводится маммография?
- Процедура проводится в специально оборудованном кабинете маммографии;
- женщина находится в положении стоя или сидя;
- живот пациентки прикрывается свинцовым фартуком для защиты половых органов;
- техника проведения: молочную железу кладут на специальную пластину, под которой находится излучатель рентгеновских лучей, а сверху грудь прижимают другой пластиной, это необходимо для увеличения площади исследуемой плоскости железы;
- изображение тканей железы выводится на рентгеновскую пленку, это и есть рентгеновская маммография;
- такую процедуру проводят отдельно для каждой железы и, при необходимости, в нескольких плоскостях (проекциях): прямая, боковая и косая;
- процедура занимает максимум 20 минут, возможность получения заключения маммографии непосредственно сразу после исследования.
маммографическому исследования груди с имплантатами
Вредна ли маммография?
Лучевой болезньюДоза излучения при рентгеновской маммографии составляетмаксимум 0,4 мЗврентгенограмма легких
Запреты перед хирургическим вмешательством
- За месяц до операции нужно отказаться от приема некоторых препаратов и даже витаминно-минеральных комплексов. Некоторые из них плохо сказываются на заживлении и рубцевании. Особенно это касается БАДов с витамином Е.
- За 2 недели нужно отказаться от приема глюкокортикостероидов и оральных контрацептивов.
- За две недели исключают препараты, снижающие свертываемость крови, например «Аспирин».
- Необходимо исключить нестероидные противовоспалительные («Ибупрофен» и др.), потому что они воздействуют на скорость кровотока и стенки сосудов.
- Обязательно за 1 месяц исключают алкоголь и курение.
Часто задаваемые вопросы
Нужна ли специальная подготовка к КТ молочных желёз?
Перед проведением процедуры наши врачи предоставляют подробные рекомендации. Как правило, никакой особой подготовки в данном случае не требуется. В то же время желательно:
- Отказаться от приёма пищи за 12 часов до КТ;
- Пройти диагностические исследования на аллергическую реакцию, если будет использовано контрастное вещество;
- Предупредить врача о клаустрофобии;
- Предупредить врача о наличии в теле имплантатов.
Как долго ждать результаты?
Обработка полученной информации осуществляется нашим врачом-диагностом. В среднем, она требует около часа.
Что нужно иметь при себе для прохождения КТ в Вашей клинике?
Для того, чтобы наш врач-диагност точно ответил на все имеющиеся вопросы специалиста, который направил Вам на обследование, нужно иметь при себе его направление. В нём должен быть указан предварительный диагноз и область, которую нужно обследовать.
Показания к исследованию
Рентгенологическое исследование делится на 2 вида: профилактическое и диагностическое. Первое назначается всем женщинам, достигшим возраста 35 лет, а при наличии генетической предрасположенности к онкологическим заболеваниям порог снижается до 30 лет. Сделать маммографию молочных желез лучше именно с этого возраста по той причине, что, когда девушка или женщина еще молода, ее грудь отличается большей плотностью. Результаты исследования могут оказаться недостоверными.
Абсолютные показания
В ряде ситуаций рентгенологическое исследование является обязательным. В противном случае велик риск упустить начинающие развиваться злокачественные опухоли, в том числе рак.
Уплотнения в толще молочной железы
Это отклонение от нормы врач обычно определяет в ходе пальпаторного осмотра. Обнаружить его может и сама женщина, делая самообследование молочной железы. Поскольку уплотнения могут свидетельствовать о развитии опухоли, то даже при отсутствии иных пугающих симптомов стоит немедленно пройти обследование.
Различные выделения из соска, его деформация
Подготовка к маммографии молочных желез потребуется и в случае с выделениями из соска. Жидкость может быть прозрачной, а также желтоватой или розоватой. Особенно должны насторожить кровянистые и гнойные выделения – часто они говорят о злокачественном новообразовании.
Боли в груди, отек, увеличение или уменьшение в размерах
Болезненные ощущения бывают связаны с гнойными воспалениями, добро- и злокачественными опухолями, иногда – с неврологическими и сердечно-сосудистыми заболеваниями. Для подтверждения диагноза перед тем, как дать окончательный ответ, делают маммографию молочных желез
Выбухание или западение какого-либо участка молочной железы
Причина изменения формы груди, если это не возрастные деформации и не период после беременности и лактации, может быть в уже обозначенных ранее заболеваниях. В этом и во всех приведенных выше случаях делать маммографию нужно так часто, как того требует ваш врач.
Относительные показания
Поняв, что такое маммография, как делается это исследование и когда оно необходимо, правильно будет перейти к списку диагнозов, при которых делать рентген-диагностику необязательно, но желательно. Решение в данном случае принимают совместно врач и пациентка.
Мастопатия
Исследование позволяет: убедиться в том, что киста носит доброкачественный характер, определить объемы новообразования, вероятность оперативного вмешательства.
Ожирение
Данное состояние провоцирует не только болезни сердца и сосудов, а также опорно-двигательного аппарата, но может стать предпосылкой к раку груди.
Воспалительные заболевания (маститы)
Рентген-диагностика делается в том случае, если врач не может пальпаторно определить причину боли и увеличения молочной железы либо подозревает мастит, но нуждается в подтверждении диагноза.
Бесплодие
Рентгенография молочных желез в этом случае носит профилактический характер, поскольку женщины, страдающие бесплодием, больше подвержены онкологическим заболеваниям.
Оперативные вмешательства на молочных железах в анамнезе
Маммографию молочных желез делают и после того, как грудь пациентки была прооперирована (например, при удалении опухоли или кистозного новообразования). Здесь целью обследования становится наблюдение за ситуацией в динамике, дабы исключить риск осложнений или рецидива.