Медицинский прогноз при циррозе печени
Содержание:
- Эпидемиология
- Трансплантация печени
- Стадии ПБЦ
- Этиология
- Цирроз печени: дифференциальная диагностика и лечение
- Гипертрофический цирроз печени
- Атрофический цирроз печени
- Как жить с циррозом?
- Симптомы цирроза печени
- Метод оценки[править | править вики-текст]
- Диета при циррозе печени
- Какие заболевания могут быть связаны с горьким привкусом?
- Почему возникает цирроз?
- Лечение
- Лечение
- Симптомы
- Причины возникновения цирроза печени
- Причины, вызывающие цирроз печени
- Что нужно пройти при подозрении на цирроз печени
- Лечение цирроза печени
- Что такое желтуха
- Лечение активного цирроза
- Группы риска
Эпидемиология
Цирроз печени является причиной смерти больных в 90–95% случаев исходов хронических заболеваний печени и занимает лидирующее место среди причин летальности от заболеваний органов пищеварения.
Частота распространенности цирроза печени в мире колеблется от 25 до 400 на 100000 населения.
Установлено, что больные циррозом печени выпивают заведомо гепатотоксические объемы алкоголя в 2 раза чаще, чем обычные люди; также анти-HCV в сыворотке крови пациентов с циррозом печени выявляется в 11 раз чаще, чем в популяции.
Ежегодно в мире от вирусных циррозов печени (преимущественно HCV-, HBV-инфекционной этиологии) и вирус-ассоциированных гепатоцеллюлярных карцином умирает приблизительно 2 млн. человек. Данные о смертности от алкогольных циррозов печени в развитых государствах приближаются к таковым при вирусных циррозах печени.
Трансплантация печени
Трансплантация, или пересадка печени – это операция по удалению больной или поврежденной печени и замена ее здоровой.
Пересадка печени рекомендуется в тех случаях, когда печень повреждена уже до такой степени, что она не может выполнять свои обычные функции.
Пересадка печени может быть рекомендована в следующих ситуациях:
— Повреждение печени вследствие алкогольного цирроза печени;- Первичный билиарный цирроз;- Хронические активные инфекции, такие как гепатит;- Тромбоз печеночной вены;- Врожденные дефекты печени или желчных протоков (атрезия желчных путей);- Метаболические расстройства, связанные с печеночной недостаточностью (например, болезнь Вильсона).
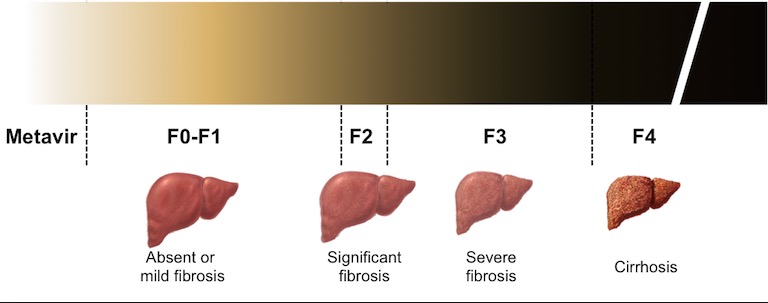
Стадии ПБЦ
Первичный билиарный цирроз развивается медленно.
Воспаление начинается в мелких желчных протоках, разрушение которых блокирует нормальный отток желчи в кишечник — в медицинской терминологии этот процесс называют холестаз (при этом в анализах крови повышаются такие показатели как щелочная фосфатаза и ГГТП).
Холестаз
Холестаз — один из важных аспектов первичного билиарного цирроза.
При продолжающемся разрушении желчных протоков воспаление распространяется на близлежащие клетки печени (гепатоциты) и приводит к их гибели (некрозу). В анализах крови при этом выявляют синдром цитолиза (повышение АЛТ и АСТ). При продолжающейся гибели печеночных клеток происходит замещение их соединительной тканью (развитие фиброза).
Совокупное воздействие (прогрессирующее воспаление, снижение количества функционирующих печеночных клеток, наличие фиброза и токсичность желчных кислот, накапливающихся внутри печени) достигает кульминации с исходом в цирроз печени.
Цирроз
Цирроз печени — это стадия заболевания, при которой замещается ткань печени фиброзом и образуются узлы (рубцы). Формирование цирроза происходит только в поздней стадии ПБЦ.
Этиология
Основные наиболее частые причины возникновения цирроза печени:
– злоупотребление алкоголем (свыше 50%);
– вирусные гепатиты (чаще – хронический гепатит C, реже – гепатиты B, D).
Метаболические нарушения, которые могут спровоцировать возникновение цирроза печени:
– перегрузка железом при наследственном гемохроматозе;
– перегрузка медью при болезни Вильсона;
– недостаточность α1-антитрипсина;
– галактоземия и гликогенозы;
– наследственные тирозинемия и телеангиэктазия, порфирии.
Заболевания желчных путей, при которых может развиться цирроз печени:
– внепеченочная обструкция желчных путей;
– врутрипеченочная обструкция желчных путей (первичный билиарный цирроз, первичный склерозирующий холангит);
– холангиопатии у детей (прогрессирующий детский холестаз, артериопеченочная дисплазия, холестаз с лимфедемой, синдром Зельвегера);
– затруднение венозного оттока из печени (синдром Бадда – Киари, веноокклюзионная болезнь, выраженная правожелудочковая недостаточность);
– токсическое воздействие фармпрепаратов и токсинов также может спровоцировать возникновение цирроза.
Вместе с тем, причиной цирроза могут стать иммунные изменения (аутоиммунный гепатит, болезнь «трансплантат против хозяина»), иные болезненные состояния (саркоидоз, неалкогольный стеатогепатит, гипервитаминоз A, криптогенный цирроз).
В четверти случаев цирроза печени этиология остается невыясненной. По мнению большинства исследователей, пациенты с циррозом печени невыясненной этиологии – это лица с неподтвержденными из-за неполноценного обследования вирусными и алкогольными циррозами печени.
Цирроз печени: дифференциальная диагностика и лечение
Диагностика и лечение цирроза печени должны проводиться на ранних стадиях заболевания. Только так удастся достичь благоприятного прогноза.
Своевременно проведенная диагностика и лечение цирроза печени приводит к значительному улучшению самочувствия пациента. В задачи лекарственной терапии входит:
- остановка прогрессирования патологии;
- компенсация функциональных расстройств;
- уменьшение нагрузки на коллатеральный кровоток;
- предупреждение развития осложнений.
Цирроз печени, диагностика и лечение которого является комплексной, длительное время может не прогрессировать. Отсутствие ранней симптоматики затрудняет своевременную постановку диагноза.
В основе лечения болезни лежит соблюдение диеты, которая предусматривает соблюдение баланса в содержании белка, жира, а также углеводов в рационе. В пище должны присутствовать витамины и микроэлементы, контролируется калорийность блюд. Наиболее распространенными средствами, которые применяются для лечения цирроза, являются гепатопротекторы. В качестве симптоматических средств используют препараты, выводящие аммиак, нормализующие микрофлору кишечника. Также это могут быть противовирусные средства или интерфероны.
Цирроз печени, дифференциальная диагностика которого предусматривает исключение других патологий, может сочетаться с несколькими заболеваниями. Среди наиболее часто встречающихся состояний, с которыми проводят дифференциальную диагностику, выделяют:
- злокачественные процессы;
- специфические вирусные заболевания;
- паразитарные инвазии.
Чтобы подтвердить диагноз цирроз печени, дифференциальная диагностика должна быть проведена в полном объеме.
Гипертрофический цирроз печени
Этот вид цирроза встречается редко. В результате заболевания происходит разрастание соединительной ткани внутри печёночных долей. Эта соединительная ткань не сморщивается и приводит к увеличению печени. Одновременно происходит разрастание селезёночной ткани, что и объясняет её увеличение.
Гипертрофический цирроз проявляется медленно нарастающей желтухой, зудом кожи до расчёсов, ощущением тяжести в правом подреберье и увеличением объёмов живота. В моче больного содержится билирубин, уробилин, жёлчные кислоты. В тяжёлых случаях болезнь сопровождается внутренними кровотечениями.
Этот вид цирроза протекает без асцита, так как отсутствуют нарушения системы кровоснабжения брюшных органов. Функционирование печени страдает мало.
Атрофический цирроз печени

При этой форме болезни вокруг долей печени разрастается соединительная ткань. В результате прогрессирования болезни соединительная ткань подвергается сморщиванию.
Из-за разрастания соединительной ткани печень увеличивается, а затем вместе с процессом сморщивания происходит значительное уменьшение её размеров. Эти изменения в печени необратимы.
Болезнь даёт о себе знать только после того, как появившиеся рубцовые изменения начинают вызывать болезненные ощущения. Больной жалуется на похудание, слабость, плохой аппетит, тошноту, тяжесть в подложечной области и увеличение живота.
Один из симптомов атрофического цирроза является асцит (водянка). В здоровой печени интенсивный кровоток. При циррозе быстро нарушается нормальная циркуляция жидкостей в организме.
Образовавшаяся лишняя соединительная ткань затрудняет кровоток, из-за чего давление в сосудах, впадающих в печень, растёт и плазма из них выжимается в брюшную полость.
В результате появления рубцовых изменений появляется застой жидкости в венах брюшной полости. Жидкость в брюшной полости имеет низкий удельный вес и свободно перемещается. Брюшная водянка проявляется вздутием живота, повышением артериального давления, отёками.
Когда жидкость скапливается в значительном количестве, начинают отекать нижние конечности. Асцит сдавливает нижнюю полую вену и затрудняет отток венозной крови из нижних конечностей.
Увеличение объёма живота происходит не только из-за асцита, но и из-за метеоризма и увеличения размеров селезёнки. После отвода асцитическая жидкость накапливается вновь за очень короткое время.
Больные этой формой цирроза страдают от жажды, у них выделяется очень мало мочи, при этом в моче присутствуют билирубин и уробилин. У больных возникает отрыжка, изжога, вздутие кишечника, тяжесть в подложечной области.
Из-за нарушения рациона больные истощаются, становятся анемичны. Больные атрофическим циррозом печени часто умирают в результате пневмонии, туберкулёза и печёночной недостаточности.
Как жить с циррозом?
По данным VA, хотя цирроз печени прогрессирует, некоторые пациенты могут перейти от декомпенсированной (симптоматической) стадии обратно к бессимптомной (компенсированной). Это сложный процесс, хотя одним из важнейших шагов является отказ от алкоголя любого вида.
Чтобы предотвратить переход от бессимптомной стадии к симптоматической, пациенты могут внести следующие изменения в образ жизни:
- регулярные физические упражнения
- поддержание умеренного веса
- лечение заболеваний, которые могли бы вызвать цирроз печени, таких как гепатит С или В
- регулярный осмотр и оперативное лечение осложнений
- отказ от курения
Здоровая диета имеет решающее значение для тех, кто страдает этим состоянием. Цирроз печени влияет на обмен веществ, поэтому пациенты должны попробовать:
- соблюдение диеты с низким содержанием соли
- ограничение потребления жидкости
- потреблять меньшие, более частые приемы пищи
- употреблять в пищу больше белка
- принимать добавки цинка
- избегать слишком большого количества витаминов A и D
- избегать приема витамина С, если уровень железа высокий
Симптомы цирроза печени
- Желтый цвет кожных покровов, склер.
- Боль в правом подреберье, которая усиливается после диетических погрешностей, физической нагрузки.
- Исчезновение аппетита, вздутие кишечника, чувство быстрого насыщения.
- Кишечная и желудочная диспепсия.
- Зуд кожи.
- Сосудистые звездочки на коже верхней части тела.
- Подкожные гематомы.
- Гиперемия ладонной поверхности.
- Блестящий язык малинового цвета.
- Светлые каловые массы.
- Моча коричневого цвета.
- Живот увеличивается в размерах, принимает округлую форму, пупок выдается наружу.
- Отеки на голенях.
- Частые кровотечения.
- Увеличение в размерах грудных желез у мужчин.
- Астено-невротический синдром.
- Частые бронхиты и пневмонии.
- Снижение либидо.
- Нарушения психического статуса.
Метод оценки[править | править вики-текст]
В разных источниках имеются небольшие отличия по числовым данным: границам параметров, вероятности выживаемости и другим.
Тяжесть цирроза печени оценивается по сумме баллов от 1 до 3 для каждого из 5 или 6 параметров. Обычно оценивают следующие признаки.
| Параметр | 1 балл | 2 балла | 3 балла |
|---|---|---|---|
| Билирубин, мкмоль/л(мг%) | менее 34 (2,0) | 34—51 (2,0—3,0) | более 51 (3,0) |
| Альбумин, г | более 3,5 | 2.8-3.5 | менее 2,8 |
| ПТВ, (сек) или ПТИ (%) | 1—4 (более 60) | 4—6 (40—60) | более 6 (менее 40) |
| Асцит | Нет | Мягкий, легко поддаётся лечению | Напряжённый, плохо поддаётся лечению |
| Печеночная энцефалопатия | Нет | Лёгкая (I—II) | Тяжёлая (III—IV)(рефрактерная) |
Класс цирроза выставляется в зависимости от суммы баллов по всем параметрам. Сумма баллов 5-6 соответствует классу A, при сумме 7-9 — класс B, а при общей сумме в 10-15 баллов выставляется класс C.
Ожидаемая продолжительность жизни у больных класса А составляет 15-20 лет, послеоперационная летальность при полостном хирургическом вмешательстве — 10 %. Класс В является показанием для рассмотрения вопроса о пересадке печени; при этом послеоперационная летальность при полостном хирургическом вмешательстве достигает 30 %. У больных класса С ожидаемая продолжительность жизни достигает 1-3 года, а послеоперационная летальность при полостном вмешательстве — 82 %. На основании критериев Чайлда — Пью предложено оценивать необходимость в трансплантации печени: высокая необходимость у больных, относящихся к классу С, умеренная — у больных класса В и низкая — у больных класса А.
Диета при циррозе печени
Обязательно полное и абсолютное исключение алкоголя. При неактивной стадии болезни и отсутствии признаков печёночной недостаточности ограничения в питании не требуются.
Полезно включать в рацион крупы и бобовые – это источники белка, заменяющие мясо. Рекомендуемая суточная норма белков при циррозе составляет 1,2 г/кг массы тела. Это больше, чем требуется здоровому человеку.
Углеводы в рационе – это источник энергии. Хлопья, хлеб, картофель и бобовые – источники витаминов группы B. Фрукты и овощи богаты витамином C. При циррозе печени организм страдает от дефицита витаминов и минеральных веществ
Важно есть больше фруктов и обогащённых мучных изделий
Следует ограничить приём белковой пищи животного происхождения, соли и жирных продуктов.
Профилактика заболевания состоит в полном отказе от спиртных напитков и борьбе с желудочно-кишечными заболеваниями. Полное прекращение приёма спиртных напитков является основным элементом профилактической терапии.
Какие заболевания могут быть связаны с горьким привкусом?
Ощущение горького во рту говорит о том, что вы ведете неправильный образ жизни. Следующие заболевания могут быть главной причиной дискомфортных ощущений:
- проблемы с желчным пузырем;
- грыжа пищеводного отверстия диафрагмы;
- гастрит;
- гастроэзофагеальный рефлюкс;
- рак желудка;
- пептическая язва;
- аллергия;
- носовые полипы;
- травма рта или носа;
- использование стоматологических приспособлений, таких как скобки или брекеты.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Помните, что это не исчерпывающий список, и настоятельно рекомендуется проконсультироваться с вашим врачом в случае постоянства подобных симптомов. Они связаны не только с применением лекарств или каких-либо временных вмешательств, а также свидетельствуют о ряде серьезных заболеваний, вызванных нездоровой пищей или частым употреблением алкоголя и табачных изделий.
Есть существенные доказательства того, что неправильное восприятие вкуса может спровоцировать серьезные проблемы со здоровьем, даже если до этого их не имеется. Медики определили, что при отсутствии лечения, такая проблема негативным образом сказывается на качестве жизни человека. Например, инсульт повреждает вкус и полностью изменяет ощущение пациента при приеме пищи. Часто это может привести к недоеданию и отказу от еды. Такого рода нарушение также провоцирует то, что некоторые слишком солят свою пищу для улучшения вкуса, однако со временем это влечет за собой коронарные проблемы. Некоторые пациенты страдают от депрессии и перестают заниматься своей привычной социальной деятельностью
Таким образом, лечение причин горького вкуса во рту очень важно для улучшения качества жизни. Во многих случаях даже принятие небольших шагов, чтобы помочь стимулировать вкусовые рецепторы или улучшить вкус пищи, может помочь в управлении ощущением плохого вкуса во рту
Испытывать горький вкус может каждый из нас и случается это довольно часто. Привкус не должен стать непосредственной причиной для беспокойства. Большинство причин горечи поддаются лечению, и человек может справиться с этим симптомом самостоятельно, пока врач диагностирует причину. Как только она будет найдена, и начнется лечение, вкусовые рецепторы должны вернуться к норме, и горький вкус во рту исчезнет. Например, если у пациента есть гастроэзофагеальный рефлюкс, может быть полезно принять здоровый образ жизни и диетические меры, подходящие для снижения симптомов расстройства. Если эти ощущения не разрешаются в течение короткого времени, пациенту необходимо обратиться за медицинской помощью.
- Источники
- Лапина Т.Л. Горечь во рту: интерпретация гастроэнтеролога / Т.Л. Лапина, А.О. Буеверов // Клинические перспективы гастроэнтерологии, гепатологии. – 2013. – №3.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Извозчикова Нина Владиславовна
Специальность: инфекционист, гастроэнтеролог, пульмонолог.
Общий стаж: 35 лет.
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками:
Почему возникает цирроз?
Основными причинами цирроза печени являются следующие патологии:
- Вирусные гепатиты B, C, D.
- Алкоголизм. Злоупотребление алкоголем (состояние, известное в психиатрии как «бытовое пьянство»).
- Врожденные заболевания, при которых нарушен обмен веществ, например, муковисцидоз, недостаточность фермента α1-антитрипсина и др.
- Заболевания, при которых происходит перекрытие желчных протоков и нарушение оттока желчи. Частые причины — желчекаменная болезнь, опухоли печени.
- Заболевания, при которых нарушается отток венозной крови от печени. Например, это может происходить при тяжелой сердечной недостаточности.
- Поражения печени токсичными веществами и некоторыми лекарствами при их неправильном применении (амиодарон, метотрексат).
Лечение
Лечение алкогольной болезни печени включает в себя четыре направления:
- отказ от алкоголя
- лечебное питание
- лекарственные средства
- при достижении необратимого состояния — трансплантация (пересадка) печени.
Лечебное питание
Полноценное сбалансированное питание и «нормальный» вес тела может значительно улучшить функционирование печени при ее поражении алкоголем. Многие пациенты с алкогольным гепатитом серьезно недоедают, в связи с потерей аппетита и тошнотой.
Рекомендуется диета с высоким содержанием антиоксидантов, таких как витамин Е, селен, а так же цинк — употребляйте в пищу больше свежих фруктов и овощей. Также используют пероральные и парентеральные смеси, растворы аминокислот, витамины группы В и микроэлементы.
Медикаментозная терапия
При возникновении алкогольного стеатогепатита применяют глюкокортикостероиды, препараты S-аденозилметионина, пентоксифиллин и антитела против ФНО-α.
Лечение
Вылечить цирроз невозможно, только на ранних стадиях заболевания есть шанс его притормозить. При запущенном циррозе лечение направлено на то, чтобы снять неприятные симптомы и замедлить развитие осложнений. Основа лечения цирроза печени — терапевтические мероприятия:
- диета: исключение жирных, жареных блюд, алкоголя. В случае асцита — ограничение соли;
- мочегонные средства;
- противовирусная терапия — назначается редко, но иногда позволяет замедлить развитие заболевания;
- глюкокортикоидные гормоны (при аутоиммунных нарушениях)
- лекарства, снижающие давление в воротной вене (например, анаприлин, нитросорбид);
- гепатопротекторы (препараты, защищающие клетки печени), например, адеметионин, силимарин;
- плазмоферез — очищение крови от токсинов, если печень перестает сама справляться с этой задачей.
- При обострении процесса или развитии осложнений пациенту необходима госпитализация.
Может потребоваться хирургическое лечение:
- парацентез — проколы брюшной стенки, позволяющие удалить скопившуюся жидкость из живота;
- выполнение операции по созданию новых путей для тока крови (шунтирующие операции) — довольно травматичная и сложная операция, требующая высокой квалификации сосудистого хирурга;
- трансплантация печени.
Симптомы
Симптомы хронической алкогольной болезни печени зависят от степени активности воспаления в печени, а также от длительности заболевания и развития острого алкогольного гепатита.
Основными клиническими проявлениями могут быть:
- слабость
- снижение работоспособности, повышенная утомляемость
- сонливость
- эмоциональная неустойчивость
- раздражительность, нередко агрессивность
- головная боль
- нарушение сна, вялость
- повышенная потливость
- субфебрильная температура (37,0-37,9)
- чувство распирания и переполнения в области желудка
- потеря аппетита
- дискомфорт в правом подреберье
- зуд кожных покровов
- желтушность кожных покровов, склер глаз (хотя и возникает редко, при гепатите С)
- телеангиоэктазии (сосудистые звездочки).
Необходимо отметить, что при алкогольной болезни печени обостряются и другие сопутствующие хронические заболевания.Поэтому стоит обратить внимание и на такие клинические проявления как:
Причины возникновения цирроза печени
Спровоцировать замещение гепатоцитов фиброзными волокнами способны различные факторы. Причины возникновения цирроза печени могут быть обусловлены как нарушениями со стороны самого органа, так и аутоиммунными состояниями, инфекциями другой локализации.
Примечательно, что у 20% больных установить механизм развития патологии так и не удается.
- Если у пациента развился цирроз печени, причины возникновения могут быть связаны с такими состояниями:
- вирусные гепатиты;
- алкогольная зависимость — высокая вероятность развития патологии присутствует у пациентов, которые систематически принимают спиртосодержащие напитки более 10 лет;
- аутоиммунные заболевания;
- патологии желчновыводящих путей;
- застойные явления в венах печени, портальная гипертензия;
- заболевания, связанные с нарушением обменных процессов, генетического происхождения;
- отравление химическими веществами, попадание в организм ядов, токсинов, тяжелых металлов;
- работа на вредных предприятиях.
Также причины возникновения цирроза печени могут быть связаны с длительным приемом серьезных фармакологических препаратов. Среди них Изониазид, Ипразид, Индерал, Метилдофа и пр. Риск развития патологии увеличивается, если на организм человека воздействует сразу несколько неблагоприятных факторов.
Причины, вызывающие цирроз печени
Основные причины цирроза печени вызваны воздействием вирусных агентов. Это могут быть возбудители гепатита В или С. Наиболее распространенным способом заражения является контакт с кровью инфицированного человека во время проведения медицинских манипуляций многоразовыми необработанными инструментами или косметических процедур. Нельзя исключать и заражение при употреблении наркотических средств.
Также причины цирроза печени связаны с систематическим употреблением алкогольных напитков. Заболевание чаще развивается на фоне злоупотребления суррогатов алкоголя, вызывающих выраженное токсическое воздействие на организм.
Реже перерождение клеток печени вызвано такими факторами:
- заболевания аутоиммунного характера, которые приводят к гепатиту;
- патологии желчевыводящих путей, приводящих к вторичному биллиарному циррозу;
- механическая закупорка внутрипеченочных и внепеченочных желчных путей из-за желчного камня — цирроз формируется при нарушенном оттоке желчи на протяжении нескольких месяцев;
- первичный склерозирующий холангит — первопричиной данного редко встречающегося заболевания выступает язвенный колит, он приводит к инфицированию желчных протоков;
- интоксикация химическими веществами, оказывающими гепатотоксичное воздействие — нередко диагностируется цирроз печени, причины которого вызваны контактом с ртутью, хлороформом или свинцом;
- интоксикация ядами растительного происхождения, среди которых грибы или продукты из перезимовавших зерновых культур;
- генетические нарушения в обмене веществ с гепатолентикулярной дегенерацией, болезнь Вильсона—Коновалова, гепатоцеребральная дистрофия, галактоземия или гемохроматоз;
- длительный венозный застой на фоне хронического сердечно-сосудистого заболевания, например, констриктивного перикардита, венооклюзионной болезни или сердечной недостаточности.
Что нужно пройти при подозрении на цирроз печени
- 1. Анализ крови на липидный профиль или Анализ крови на маркеры остеопороза или Анализ крови на онкомаркеры или Анализ крови на сахар (глюкозу) или Анализ на CA 125 или Анализ на ревматоидный фактор или Коагулограмма (анализ крови на свертываемость)
- 2. Анализ на кортизол
- 3. Анализ кала общий (копрограмма) или Анализ на пролактин
- 4. Анализ на тестостерон
- 5. Биохимический анализ крови
- 6. Биохимическое исследование мочи или Общий анализ крови
- 7. Иммунологические исследования
- 8. Анализ кала на скрытую кровь (реакция Грегерсена)
- 9. Анализ на РЭА
- 10. Анализ на СА 19-9
- 11. УЗИ брюшной полости
Лечение цирроза печени
Ограничивают психические и физические нагрузки. При общем хорошем состоянии рекомендуются лечебная ходьба, лечебная гимнастика. Женщины с активным циррозом печени должны избегать беременности.
Компенсированный неактивный цирроз печени медикаментозного лечения, как правило, не требует. Кроме того, следует вообще максимально ограничить прием лекарственных средств, особенно успокаивающих.
При суб- и декомпенсированной формах выбор лекарственной терапии определяется характером основных проявлений заболевания. В случае низкого содержания белка в крови назначают анаболические стероиды, переливания раствора альбумина и плазмы. Наличие анемии является показанием к назначению препаратов железа. При отеках и асците ограничивают прием жидкости, исключают из рациона поваренную соль, назначают мочегонные средства (гипотиазид, фуросемид) в сочетании с антагонистами альдостерона (спиронолактоном). Парацентез производят по жизненным показаниям, выпуская одномоментно не более 3 л жидкости.
Применяют также так называемые гепатопротекторы — витамины группы В, оротовую кислоту, экстракты и гидролизаты печени, силибинин (легален), эссенциале и др.
В случае активности процесса используют те же средства, что и при хроническом активном гепатите, основными из них являются гормоны (преднизолон) и иммунодепрессанты (азатиоприн и др.). Их эффективность находится в обратной зависимости от глубины структурной перестройки ткани печени и в далеко зашедших стадиях цирроза печени близка к нулю.
Для предупреждения инфекций всем больным с циррозом печени при любых вмешательствах (удалении зуба, ректороманоскопии, парацентезе и др.) профилактически назначают антибиотики. Антибактериальная терапия показана также даже при легких инфекционных процессах.
Общие советы больным циррозом печени:
- Отдыхайте, как только почувствуете усталость.
- Не поднимайте тяжести (это может спровоцировать желудочно-кишечное кровотечение)
- Добивайтесь частоты стула 1-2 раза в день. Больным циррозом печени для нормализации работы кишечника и состава кишечной флоры в пользу «полезных» бактерий рекомендуется принимать лактулозу (дюфалак). Дюфалак назначают в той дозе, которая вызывает мягкий, полуоформленный стул 1-2 раза в день. Доза колеблется от 1-3 чайных ложек до 1-3 столовых ложек в сутки, подбирается индивидуально. У препарата нет противопоказаний, его можно принимать даже маленьким детям и беременным женщинам.
- Для улучшения пищеварения больным назначают полиферментные препараты.
При задержке жидкости в организме (отеки, асцит) необходимо ограничить прием поваренной соли до 0,5г в сутки, жидкости — до 1000-1500мл в сутки. - Ежедневно измеряйте вес тела, объем живота на уровне пупка (увеличение в объеме живота и веса тела говорит о задержке жидкости);
- Ежедневно считайте баланс жидкости за сутки (диурез): подсчитывать объем всей принимаемой внутрь жидкости (чай, кофе, вода, суп, фрукты и т.д.) и подсчитывать всю жидкость, выделяемую при мочеиспускании. Количество выделяемой жидкости должно быть примерно на 200-300 мл больше, чем количество принятой жидкости.
- Для контроля степени поражения нервной системы рекомендуется использовать простой тест с почерком: каждый день записывайте короткую фразу, например, «Доброе утро» в специальную тетрадь. Показывайте свою тетрадь родственникам — при изменении почерка обратитесь к лечащему врачу.
Что такое желтуха
Прежде всего, под желтухой стоит подразумевать не какое-то определенное заболевание (например, гепатит, как думают многие), а целый симптоматический комплекс, который возникает вследствие течения патологических процессов в печени и некоторых органах. По сути, желтуха – это избыточное количество в организме билирубина, что внешне проявляется приобретением склерами, слизистыми оболочками и кожей желтого оттенка.
В норме билирубин образуется в печени и селезенке из гемоглобина в результате распада эритроцитов, после чего преобразуется печенью в желчь и выводится из организма. При желтухе нормальный процесс преобразования и вывода билирубина нарушается, поэтому он почти полностью остается в крови, незначительно выделяясь через почки и кожу.
Наиболее расположены к ней люди с:
- новообразованиями в печени;
- врожденными аномалиями желчно-выводящих путей;
- патологическими процессами в печени и желчном пузыре;
- наличием паразитических организмов;
- послеоперационными осложнениями;
- постреакцией на некоторые медикаментозные средства.
Лечение активного цирроза
- Лечение проводят в условиях стационара. Больному назначают постельный режим и диету. При прогрессировании заболевания, особенно при хроническом гепатите назначают глюкокортикоидные гормоны.
- При асците показана бессолевая диета, мочегонные средства. При отсутствии положительного результата проводят прокол брюшной стенки и удаляют жидкость из брюшной полости.
- Внутривенно вводят белковые препараты. Для уменьшения кожного зуда врач может назначить Холестирамин, который связывает жёлчные кислоты в кишечнике и препятствует их обратному всасыванию.
- Хороший эффект в лечении дают сифонные и очистительные клизмы.
Группы риска
Далеко не у всех людей, злоупотребляющих алкоголем, развивается поражение печени. Например, употребление алкоголя время от времени (с периодами, за которые печень восстанавливается) не так опасно, как продолжительное ежедневное. При этом вредное воздействие алкоголя не зависит от вида употребляемого напитка и связано с содержанием в нем этанола.
Алкогольная болезнь печени развивается и при отсутствии зависимости от алкоголя — такие люди способны употреблять алкоголь в течение многих лет, часто у них отсутствует синдром отмены («похмелья»).
Высокий риск развития алкогольной болезни печени появляется при употреблении 50 г чистого спирта в день для мужчин и 30 г чистого спирта в день для женщин. Содержание спирта (г) = объем напитка (дл) х 0,8 х алкоголь в напитке (°). При этом меньшему риску подвергаются те люди, что употребляют алкоголь во время еды («полноценный, здоровый» обед или ужин) и без редких тяжелых «запоев», а максимально рискуют люди, употребляющие алкоголь с «закуской» или вовсе без еды.