Задержка месячных
Содержание:
Диагностика Несостоявшегося выкидыша :
Диагноз обосновывают начавшимся кровотечением несворачивающейся кровью у женщины, знавшей о беременности, с объемом матки, не соответствующим длительности гестационной аменореи (менее предполагаемого). В анамнезе беременных могут быть стенокардитические пароксизмы незадолго до начала кровотечения и эпизоды угрозы аборта, совпадающие с датой гибели плода.
Несостоявшийся выкидыш является показанием к экстренной госпитализации в акушерско-гинекологический стационар.
С помощью исследования ультразвуком можно определить пустое плодное яйцо (неразвивающуюся беременность). Это означает, что внутри плодного яйца не видно живого зародыша (он развился неправильно или потерял жизнеспособность), а организм женщины не отреагировал на эти изменения и не привел к самопроизвольному выкидышу.
Что такое выкидыш?
Выкидышем называют изгнание плодного яйца до 22 недель беременности. Это не редкое явление, почти каждая четвертая женщина, пытаясь родить ребенка, столкнулась с этой патологией. То есть из всех беременностей 20-25% заканчивается самопроизвольным выкидышем. И это только официально установленные случаи.
Многие самопроизвольные аборты, даже не зарегистрированы и не установлены, как врачами, так и самой женщиной. Это происходит потому, что около половины случаев изгнания плодного яйца происходят в самом начале беременности, до или непосредственно после его имплантации. Женщины в этот период очень часто даже не понимают, что они беременны.
На какой неделе возможно сделать аборт
На ранних сроках
Отечественное законодательство позволяет принять решение об искусственном прерывании беременности до 12 недель (аборт на раннем сроке) любой беременной женщине. Ранний аборт может назначаться и врачом в силу каких-либо обстоятельств, препятствующих нормальному протеканию беременности.
На ранних сроках до 12 недель разрешены следующие методы искусственного прерывания беременности:
- Медикаментозный метод — прием таблеток, провоцирующих выкидыш (является самым безопасным методом)
- Вакуум-аспирация полости матки (вакуумный аборт) — высасывания плодного яйца из области матки с помощью вакуум-аппарата;
- Метод хирургического выскабливания (кюретажа) матки (метод разрешен, но не рекомендован в настоящее время к широкому использованию).
Не стоит забывать, что любой искусственный аборт влечет за собой осложнения, которые могут проявиться сразу же после манипуляции, а могут быть отсрочены на срок вплоть до нескольких лет.
На поздних сроках
Когда срок беременности составляет от 12 до 22-х недель, то аборт можно производить только в стационаре и только в силу появившихся медицинских или социальных показаний. Это объясняется тем, что на таких поздних сроках беременности её прерывание может крайне отрицательно отразиться на здоровье женщины.
Медицинские показания к прерыванию беременности на позднем сроке (с 12 до 22 недель) могут возникнуть со стороны матери и со стороны плода:
- Со стороны матери это могут быть заболевания, при которых дальнейшее вынашивание беременности вызовет угрозу жизни женщины. Для примера можно привести случай онкологического заболевания, требующий срочного лечения женщины химиопрепаратами, не допустимыми при беременности.
- выявленные в процессе беременности патологии плода (генетические аномалии, пороки развития, не совместимые с жизнью, замершая беременность в позднем сроке).
Перечень медицинских показаний (болезней) строго определен приказом Минздравсоцразвития РФ от 03.12.2007 N 736 (ред. от 27.12.2011) «Об утверждении перечня медицинских показаний для искусственного прерывания беременности».
Решение о необходимости прерывания беременности в большом сроке принимается врачебной комиссией (в составе комиссии лечащий врач акушер-гинеколог, главный врач или его заместитель, консультант – например, врач-генетик при выявленной хромосомной аномалии плода или врач-кардиолог при патологии сердца у женщины).
Решение о проведении позднего аборта по социальным показателям с 12 до 22 недель принимается только в том случае, когда беременность возникла вследствие изнасилования женщины. Факт изнасилования должен быть документально подтвержден (зафиксировано обращение пациентки за медицинской помощью и в органы милиции после инцидента).
Прерывание беременности в позднем сроке происходит медикаментозным методом (доза и метод введения препаратов различаются от медикаментозного прерывания на ранних сроках).
После 12 недель расширение шейки матки и выскабливание острыми хирургическими инструментами не проводится в связи с большими размерами плода и беременной матки. Стенки матки становятся мягкими и растянутыми, их легко перфорировать (случайно проткнуть) инструментами для расширения шейки матки и эвакуации плодного яйца. В данном случае опасность от хирургического вмешательства слишком высока для беременной женщины.
Выскабливание матки в большом сроке возможно уже только после свершившегося выкидыша при сократившейся матке (это иногда приходится делать в случае остатков плодного яйца в матке и признаках кровотечения).
Ведение беременности и роды
С момента постановки на учет для каждой женщины оформляется обменная карта, в которой указывают личные данные женщины, результаты всех проведенных анализов и обследований, данные о течении самой беременности, как проходили роды, информация о новорожденном ребенке. В начале предполагаемого периода родов обменная карта передается в родильный дом. С третьего триместра каждой женщине выдается родовой сертификат, который дает право выбрать самостоятельно роддом.
При здоровой беременности роды наступают на 37-41 недели.
Ведение беременности в 3 триместре и родов зависит от самой беременности.
Ведение родов — это специализированная помощь женщине и ребенку на всем этапе родовой деятельности.
- Руководство по амбулаторно-поликлинической помощи в акушерстве и гинекологии. Радзинский В.Е., Прилепская В.Н., Кулаков В.И. Издательство: Гэотар-Медиа. – 2007.
- Сахарный диабет у беременных. Макаров О.В. – 2010.
- Женская консультация. Руководство. Редактор: Радзинский В.Е. Издательство: Гэотар-Медиа. – 2009.
- Преэклампсия и хроническая артериальная гипертензия. Клинические аспекты. Макаров О.В., Ткачева О.Н., Волкова Е.В. Издательство: Гэотар-Медиа.
Популярные вопросы
У меня беременность 8-9 недель
Срочно нужна помощь, у меня запор, скажите, пожалуйста, какое мне можно принимать слабительное?
Во время беременности очень важно следить за регулярностью стула, так как запор может провоцировать угрозу прерывания беременности. Для коррекции используются : миниральная вода с магнием, препараты с лактулозой, микролакс и т.д
В каждом случае сочетание препаратов подбирается индивидуально. Этот вопрос решается с гастроэнтерологом.
Беременность 35 недель. Уже 6 дней периодические схватки, приводящие к активной чистке организма. Сегодня взвесилась — минус 3 кг. К врачу в понедельник. Ехать в стационар или это нормально?
Вам следует обратится в род.дом для оценки риска преждевременных родов.
Здравствуйте, я беременна, срок 6 недель, была на приёме у гинеколога 2 дня назад. Мне сообщили, что есть угроза выкидыша и назначили препарат Утрожестан по 200мг в раза в день внутривагинально, применила в этот же день ночью перед сном, а днем была у другого гинеколога, чтобы убедится на сколько серьёзна угроза, но там сообщили что никакой угрозы нет, а все эти боли из-за спины. Утрожестан принимаю уже 2 день, сказали, что резко прерывать нельзя, но от этого препарата я не сплю 2 сутки, постоянные головокружения, тошнота и предобморочное состояние, также жжение и дискомфорт. Хотела бы знать, как можно быстрее завершить прием препарата?
Здравствуйте! Для уточнения диагноза- угроза прерывания беременности выполняется УЗИ, где определяется есть ли тонус матки, оценивается форма плодного яйца. Описанные Вами жалобы могут относиться не только к побочным действиям препарата, но и сопровождать беременность до 12 недели. С лечащим доктором необходимо проговорить замену препарата на таблетированную форму, так же выполнить обследование- мазок на флору, общий анализ мочи, общий анализ крови, биохимический анализ.
Здравствуйте, я беременна, 13 неделя. В данный момент очень болят левый бок и низ живота, что делать?
Здравствуйте! Появление болей любого характера при беременности требует безотлагательного обращения к акушеру- гинекологу для выяснения причины и устранения боли. Боли могут означать угрозу прерывания беременности, а могут быть связаны с другими заболевпниями, например кишечника, почек, позвоночника и т.д. В любом случае боли необходимо устранить.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст,лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-возаболевших | 0.8 | 386.3 | 386.3 | 113.6 |
Что нужно пройти при подозрении на привычный выкидыш
- 1. Обследование при невынашивании беременности
- 2. Анализ на ЛГ
- 3. Анализ на тестостерон
- 4. Иммунологические исследования
- 5. Гинекологическое УЗИ
Обследование при невынашивании беременности
Для определения причин невынашивания беременности врач назначает несколько анализов и исследований, среди которых анализы на инфекции, гормоны, УЗИ органов малого таза и др. Так, при обследовании может выявиться различный резус-фактор супругов, наличие IgM-антител, что свидетельствует об острой стадии инфекционного заболевания, положительный бактериологический посев и др.
Симптомы
| Вcтречаемость(насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Самопроизвольное прерывание беременности 2 раза и более | 100% |
Симптомы выкидыша
Предвестниками самопроизвольного аборта становятся спазмы в области живота, судороги или кровянистые выделения. Однако проявляются они далеко не всегда. Необходимо отметить наиболее типичные проявления представленного состояния и их основные характеристики.
Температура
На небольшом сроке гипертермия вполне может не наблюдаться. Повышение температуры далеко не самый частый из симптомов. В некоторых случаях показатели градусника действительно поднимаются до 38 и более градусов.
При этом, когда гипертермия сопровождается рядом дополнительных симптомов, вероятен септический выкидыш. Таковы его признаки:
- сильные боли в области живота и в глубине влагалища;
- повышение тонуса матки, которое ощущается толчками внутри;
- острый, резкий и неприятный запах.
Все это указывает на то, что присоединилась инфекция. В подобном случае настоятельно рекомендована экстренная госпитализация, чтобы остановить развитие процесса. Самолечением или применением народных рецептов лучше не заниматься.
Выделения
Выкидыш на раннем сроке действительно может сопровождаться выделениями. Они могут быть привычными, как во время менструации. Также выделения могут оказаться мажущими, незначительными.
Секреция коричневого цвета, скудная, намного реже заканчивается самопроизвольным абортом. Чаще всего на подобное указывают обильные и ярко-красные выделения. Именно кровь в норме появляется при отторжении плода от внутреннего слоя матки.
Боли
Выраженность неприятных и специфических ощущений может отличаться друг от друга в зависимости от срока беременности. Вероятно присоединение боли, похожей на менструальную. Чаще всего подобный признак указывает на выкидыш на раннем сроке – не больше шести недель.
Вероятны спастические боли в области живота, которые тянут в области спины. Их сила может изменяться от незаметных до гораздо более ярко выраженных. В самых редких случаях, когда клиническая картина осложняется длительным течением, подобное приводит к шоковому состоянию.
Еще одно типичное проявление болей – это неприятные ощущения в области спины или живота. Только после этого идентифицируют выделения. Подобная ситуация наиболее характерна для самопроизвольного аборта на седьмой-восьмой неделе беременности.
Профилактика невынашивания беременности
Ведение пациентов с невынашиванием беременности – это целый комплекс мер по снижению возможных рисков. В случае возникновения угрозы прерывания или произошедшего выкидыша необходимо обратиться к специалисту.
Важную роль в профилактике невынашивания беременности играют:
- полное обследование пары перед планируемой беременностью;
- оценка группы риска;
- исключение рисков ИЦН;
- рациональная психологическая поддержка;
- общая подготовка к беременности (прегравидарная);
- ведение беременности врачами акушерами-гинекологами, специализирующихся на иммунологических аспектах репродукции, имеющих сертификат по гемостазиологии в акушерстве и гинекологии.
На всех этапах подготовки к беременности, наши врачи готовы оказывать психологическую поддержку и всегда на связи с пациентом.
ЛЕЧЕНИЕ БЕРЕМЕННЫХ С ИСТМИКО-ЦЕРВИКАЛЬНОЙ НЕДОСТАТОЧНОСТЬЮ
За самопроизвольное прерывание беременности на внушительных сроках беременности отвечает, как правило, истмико-цервикальная недостаточность (ИЦН). Данное заболевание характеризуется тем, что шейка и перешеек матки патологически изменяются так, что не способны выдерживать внутриматочное давление, и, соответственно, удерживать плод. Для решения такой проблемы существуют определенные методы лечения, которые отвечают за патогенетическую коррекцию нужной области матки. Конечно же, предварительно необходимо выявить причину возникновения ИЦН, чтобы направить лечение в нужное русло.
Чтобы восстановить функцию сужения внутреннего зева, необходимо хирургическое вмешательство, например, наложение кругового шва (операция Широкдара). Но эффективность такого метода не всегда оправдана, ведь в результате такой операции зачастую травмируется шейка матки (непосредственно при родах) и образовываются фистулы вокруг шва.
Также существуют различные модификации лечения истмико-цервикальной недостаточности. В первую очередь можно выделить метод Макдональда, в основе которого лежит наложение кисетного шва без вскрытия слизистой оболочки матки. Также стоит знать о П-образных швах на шейку матки (метод Любимовой и Мамедалиевой), и о дублировании мышечной ткани по боковым стенкам шейки матки.
Профилактика выкидыша
К сожалению нельзя точно предсказать или предотвратить развитие выкидыша, но все же необходимо придерживаться следующих принципов, чтобы повысить шансы на благополучное завершение беременности:
- Обращайтесь к врачу при наступлении беременности, проведите необходимые тесты и выполняйте все его рекомендации
- Не употребляйте алкоголь и не курите
- Избегайте потребления кофе
- Контролируйте артериальное давление и сахар крови
- Перед планируемой беременностью сдайте анализы на инфекции мочеполовой системы и заранее вылечите их.
в акушерстве и гинекологи мы работаем по таким направлениям как:
- Ведение беременности с ранних сроков до родов
- Женская консультация
- TORCH инфекции (торч-инфекции)
- Антифосфолипидный синдром
- Базальная температура
- Беременность
- Ветрянка при беременности
- Планирование беременности
- Лекарства при беременности
- Внематочная беременность
- Восстановление промежности после родов
- Выделения у женщин из влагалища, выделения при беременности
- Выкидыш (самопроизвольный аборт)
- Рецидивирующее невынашивание беременности
- Генитальный герпес во время беременности
- Задержка месячных
- Замершая беременность
- Инфекции мочевыводящих путей у беременных
- Интимная пластика без операции
- Календарь беременности
- Лактация
- Многоводие у беременных
- Овуляция
- Определение пола ребенка
- Отеки при беременности
- Первые признаки беременности: симптомы беременности
- Прерывание беременности
- Пренатальный скрининг (двойной и тройной тест)
- Резус конфликт при беременности
- Тест на беременность
- Токсикоз при беременности
- Узи-диагностика синдрома Дауна и других хромосомных аномалий
Лечим такие проблемы:
- Аденомиоз
- Андексит
- Бактериальный вагиноз
- Бели
- Боли внизу живота
- Боль при мочеиспускании
- Боли при месячных: если в месячные болит
- Бесплодие
- Бесплодие при метаболическом синдроме: бесплодие у женщин с избыточной массой тела
- Необъясненное бесплодие
- Вагинальное кровотечение
- Вагинит
- Вирус папилломы человека (ВПЧ)
- Восстановление проходимости маточных труб
- Воспаление придатков
- Воспаление шейки матки
- Генитальный герпес
- Гиперплазия эндометрия
- Гарднереллез
- Дисплазия шейки матки
- ИППП
- О схемах лечения ЗППП
- Зуд половых органов
- Кондиломы
- Киста яичника
- Климакс
- Кровь в моче (гематурия)
- Кольпит
- Мастопатия
- Маточное кровотечение
- Месячные (менструация)
- Миома матки
- Микоплазмоз
- Молочница
- Папилломавирус
- Поликистоз яичников
- Полипы
- Противозачаточные средства
- ПМС — предменструальный синдром
- Рак матки
- Рак шейки матки
- Ранний климакс (ранняя менопауза)
- Синдром поликистозных яичников
- Спираль (внутриматочная спираль)
- Трихомониаз
- Уреаплазмоз
- Хламидиоз
- Цервицит
- Цистит
- Частое мочеиспускание
- Эрозия шейки матки
- Эндометрит
- Эндометриоз
- Эндоцервицит
Оперативная гинекология:
- Диагностическая гистероскопия (офисная)
- Хирургическая гистерорезектоскопия
- Диагностическая лапароскопия
- Лапароскопическая пластика маточных труб
- Лапароскопическая миомэктомия
- Лапароскопическое лечение внематочной беременност
- Лапароскопическое лечение эндометриоза
- Лапароскопическое лечение пролапса органов малого таза
- Лапароскопическое удаление кисты яичника
- Лапароскопическое лечение поликистоза яичников (дриллинг)
- Пластика малых половых губ
- Пластика влагалища после родов
- Хирургическое лечение недержания мочи
- Хирургическое лечение бартолинита (киста, абсцесс бартолиниевой железы)
Тревожные симптомы во время беременности
Кровотечения — одна из самых частых причин обращения беременных в «скорую помощь»– это различные кровотечения, связанные с беременностью или заболеваниями репродуктивных органов.
Акушерские кровотечения – это выделения с примесью крови или кровь, выделяющаяся из половых путей женщины во время беременности, роженицы или в послеродовом периоде. Интенсивность и продолжительность подобных кровотечений может сильно варьироваться в зависимости от причины, их вызвавших – от скудных мазков крови на белье, до обильных и длительных кровотечений.
Они могут возникнуть на любом сроке беременности и при их появлении, больная чаще всего ощущает общее недомогание, головокружение, может возникнуть предобморочное состояние или сильная боль в низу живота и пояснице.
Причины кровотечения при беременности:
1. Самопроизвольный выкидыш или аборт – такая патология может возникнуть на любом сроке беременности, но выше всего риск – в течение первых трех месяцев беременности, в это время, в силу самых разных причин, беременности угрожает прерывание, начинается отторжение плода, отхождение плаценты, что может спровоцировать выкидыш. Это сопровождается следующей симптоматикой: появляются выделения с кровью или яркая алая кровь из половых путей, женщина ощущает острую боль, отмечается гипертонус передней стенки матки – «каменеет» живот.
Любые проявления первых признаков выкидыша, — это повод срочно обратиться за медицинской помощью, а до прибытия машины «скорой помощи» находится в полном покое, не вставать и принять 1-2 таблетки спазмолитиков (но-шпа, метацин или свеча с папаверином). При своевременно оказанной медицинской помощи увеличивается шанс сохранить беременность.
2. Предлежание плаценты – гинекологическая патология, при которой плацента прикреплена к месту выхода плода из матки. Такое расположение не мешает нормальному росту и развитию ребенка, но сильно увеличивает риск возникновения кровотечения.
Симптомы предлежания плаценты – это неожиданное кровотечение или мажущие выделения, которые возникают на фоне полного благополучия после двадцатой недели беременности. При появлении таких симптомов сразу же нужно позвонить в «скорую помощь», во время ожидания врачей, лечь на левый бок и постараться придать нижней половине туловища возвышенное положение – положить под бедра подушку или что-нибудь мягкое.
3. Преждевременная отслойка плаценты – «детское место» — это связь нерожденного малыша с матерью, при несвоевременном нарушении этой связи, возникает серьезная угроза вынашиванию ребенка. Риск возникновения подобной патологии увеличивается в последние месяцы беременности, первые признаки угрожающей отслойки плаценты – это болевой симптом, выделение крови из половых органов, слабость, гипертонус матки, возможно возникновение схваток.
При появлении подобных симптомов нужно сразу же вызвать скорую помощь, пока она не приедет, стараться не совершать лишних движений, лечь, приложить грелку со льдом на низ живота, и не принимать пищу или воду.
Любые , а также выделения из половых органов с примесью крови у беременной женщины — это признак серьезной акушерской патологии, которая возможно угрожает не только жизни будущего ребенка, но и жизни беременной женщины. Такие симптомы – явный показатель для экстренной госпитализации в гинекологическое отделение. Во время ожидания кареты «скорой помощи для беременных» нужно прекратить любые виды деятельности и находится в полном покое.
Разновидности выкидыша
Различают такие разновидности выкидыша (самопроизвольного аборта):
- Угроза выкидыша – вагинальное кровотечение отсутствует. Канал шейки матки при осмотре не раскрыт. Присутствуют тянущие боли внизу живота и спазмы. При проведении узи при беременности во время угрозы выкидыша можно увидеть гипертонус матки в виде утолщения стенки.
- Начавшийся выкидыш — вагинальное кровотечение во время ранней беременности. Интенсивность вагинального кровотечения и боль во время угрозы выкидыша обычно невелика и при гинекологическом осмотре шейка матки обычно закрыта. При этом нет признаков выхождения тканей плодного яйца из канала шейки матки. При проведении ручного исследования область матки и придатков чувствительна.
- Аборт в ходу (неизбежный выкидыш)- присутствуют значительные кровянистые выделения из влагалища, более интенсивная боль и спазмы. При гинекологическом осмотре обнаруживают зияющий канал шейки матки, в котором видны части плодного яйца.
- Незавершенный выкидыш (неполный аборт) — частичное изгнание частей плода и тканей хориона (плаценты) в сроках до 22 недели беременности. Интенсивность кровотечения из влагалища высока, боль и спазмы довольно сильны. При проведении узи можно визуализировать остатки тканей в полости матки.
- Полный выкидыш (полный аборт) – характеризуется полным выходом всех тканей плода и плодного яйца из матки. Кровотечение и боль как правило прекращаются, когда завершается выход всех тканей из матки. При проведении узи в полости матки не удается обнаружить плод и части плодного яйца.
В настоящее время выкидыш встречается приблизительно в 20% случаев всех беременностей. При этом нет единой очевидной причины развития такого осложнения. Такие стадии как угроза выкидыша и начавшийся выкидыш (начавшийся аборт) являются обратимыми, если беременной вовремя оказана медицинская помощь.
Как действуют препараты?
Средства, описанные выше, входят в группу стероидных антигестагенных средств. Таблетки блокируют воздействие прогестерона на организм женщины. Из-за этого в определенную фазу цикла может происходить следующее:
- увеличение способности матки сокращаться;
- высвобождение эндогенного интерлейкина-8;
- слущивание децидуальной оболочки;
- останавливается овуляция;
- рождается плодное яйцо.
На ранних сроках это приводит к искусственному выкидышу. Не исключается возникновение неблагоприятных последствий:
- появление кровотечения, которое не прекратится без вмешательства специалиста;
- возникновение гормонального сбоя, который ведет к нарушению менструации;
- сбои в работе желудочно-кишечного тракта;
- аллергия на составляющие препаратов.
Действие средств должно продолжаться в течение 10-14 суток (2 недели). Если через этот промежуток времени не произошел медикаментозный аборт, то прибегают к хирургическому.
Сохранять беременность после приема медикаментов нельзя из-за неправильного развития эмбриона.
Подготовка к гинекологической чистке
- Консультация врача-гинеколога и гинекологический осмотр.
- Общий анализ крови.
- Коагулограмма (анализ на свертываемость крови).
- Гинекологический мазок на флору (на предмет исключения инфекции и воспалений).
- Анализ крови на РВ, ВИЧ, гепатиты В и С.
Операция проводится за три-четыре дня до менструации, перед манипуляцией нельзя заниматься сексом несколько дней. Также противопоказан прием некоторых медикаментов, но если прекратить прием лекарственных средств невозможно, обязательно проконсультируйтесь с лечащим врачом. Запрещены спринцевания. Нельзя кушать и пить за 10–12 часов до назначенного времени.
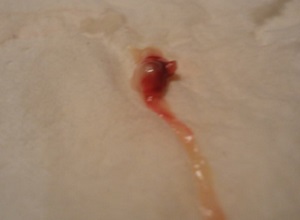
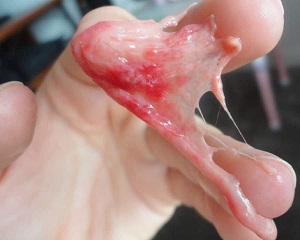
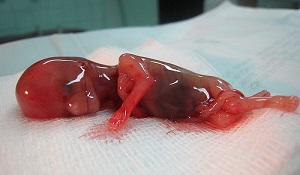
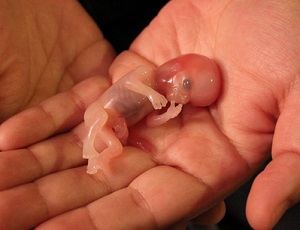
Выходящие сгустки и ткани при выкидыше по неделям беременности
Беременность может прерваться на любом этапе, но чаще это происходит в первые недели. На более ранних сроках при выкидыше можно увидеть только кровь и сгустки, но если выкидыш происходит после 8 недели, то есть вероятность обнаружить болнн плотные ткани, мешочек с эмбрионом и даже сформировавшийся плод.
Если вы беременны менее 8 недель, то сгустки, спазмы и кровотечения обычно даже не будут отличаться от тяжелой менструации (месячных). На более сложном сроке вы можете помимо сгустков заметить части более плотной ткани, которая является плацентарной или другими продуктами зачатия. А также можете увидеть или не увидеть ткань, которая выглядит как эмбрион или плод. 1

МКБ-10
Получается, что виды выкидышей разные. Есть осложнения. Всемирная организация здравоохранения разработала международную классификацию болезней, в которой каждому заболеванию присвоен буквенно-цифровой код. Сейчас действует МКБ-10, то есть классификация в 10-м пересмотре.
Согласно этой кодировке, разным видам выкидышей присваиваются следующие коды.
- О00-О08. Эти коды используются для указания диагнозов, относящихся к абортам всех видов, включая выкидыши, или, в соответствии с классификацией, беременностям с абортивным исходом. Причем случаи, когда беременность продолжается – например, при наличии двойни или тройни – но один плод был изгнан, в этот классификатор не включены.
- О31.1. Аборт одного или более плодов многоплодного зачатия, после чего беременность продолжается.
- О00. Этот код используется для указания на внематочную беременность.
- О03. Кодировка, обозначающая непроизвольный аборт, то есть собственно выкидыш. Каждый вид кодируется дополнительной цифрой через точку. Так, О03.4 используется для неполного аборта, прошедшего без осложнений. А О03.9 – для полного аборта без осложнений.
Мнение экспертаБоровикова Ольга
Эти коды указываются в историях болезни, медицинских справках, больничных листах. Если выкидыш вызвал осложнения, для каждого из них тоже имеется свой код. Произвольный аборт тоже включается в этот раздел классификации. Так, медицинский обозначается кодом О04. Есть и другие виды, но они уже не относятся к выкидышам.
Многих женщин интересует вопрос, до какого срока делают аборт?
Какими бы научными терминами не заменяли простые слова, описывая процесс аборта — аборт является убийством нерожденного ребенка. В нашей стране законодательно оправдано совершение аборта только в случаях изнасилования, смерти отца ребенка во время беременности, лишения родительских прав, угрозе жизни матери и патологии плода.
Аборт можно выполнить до 22 недель беременности.
Начиная с восьмой недели вынашивания, у ребенка начинает формироваться нервная система. На шестнадцатой малыш делает первое более или менее осознанное движение – он начинает реагировать на звуки.
Выполненное на более поздних сроках прерывание беременности называется преждевременными родами.
Прерывание беременности в сроке до 12 недель носит название ранний аборт и данная процедура выполняется по желанию женщины.
До срока беременности 6 недель можно сделать медикаментозный аборт(при помощи таблеток).
Прерывание беременности на более позднем сроке,более 6 недель,можно выполнить только путем хирургического вмешательства (так называемое выскабливание).
Если срок беременности превышает 12 недель, аборт может быть выполнен только при наличии серьезных медицинских (например, наличие внутриутробной патологии плода, декомпенсированные заболевания матери – эпилепсия, сахарный диабет) или социальных показаний (изнасилование, смерть мужа, тюремное заключение).
Помнить, до какого срока делают аборт, должны все женщины, ведь прерывание беременности на больших сроках очень опасно выполнять.
В последнее время все чаще прерывание беременности (аборт) выполняется медикаментозным путем.
При этом аборт медикаментозный сроки имеет ограниченные.
Выполнить данную манипуляцию можно до 49 дней (до 6 недель беременности), если вести подсчет от первого дня последней менструации.
Именно в этот период плодное яйцо еще слабо прикреплено в полости матки, поэтому прием некоторых препаратов способствует повышенной сократимости матки и отторжению плодного яйца.
Если вовремя выполнить аборт медикаментозный, не затянуть сроки, это имеет некоторые преимущества для женщины:
- отсутствует механическое повреждение матки
- нет необходимости в анестезии
- исключается занесение инфекции в полость матки.
Для молодых девушек, которые в дальнейшем планируют иметь детей, медикаментозное прерывание беременности – метод выбора.
Да, и психологически перенести прерывание беременности при помощи препарата значительно легче, чем согласиться на оперативное прерывание беременности.
Если уж вы решились на аборт медикаментозный сроки не тяните, ведь малейшее промедление может свести эффективность данного метода к нулю.
Вовремя обратитесь к врачу-специалисту,берегите своё женское здоровье!
Какие могут возникнуть проблемы при медикаментозном аборте?
Во-первых, беременность может не прерваться. В этом случае сохранять ее уже нельзя по медицинским показаниям. Делается мини-аборт. Во-вторых, может быть очень сильное кровотечение. В этом случае тоже иногда приходится прибегать к операции. В третьих, может быть очень больно, может тошнить, повышаться давление.
Несомненным плюсом данного метода является отсутствие оперативного вмешательства, а следовательно, возможности травмы матки и инфицирования.
Основные причины привычного выкидыша
К сожалению, причины повторных выкидышей могут быть очень разными, начиная от генетических проблем и заканчивая неблагоприятной окружающей средой. Поэтому женщине, которая пережила повторный выкидыш, стоит обратиться к врачу, чтобы установить, почему эта проблема возникла именно у нее.
Что может спровоцировать повторные выкидыши на раннем сроке?
- Нежизнеспособный эмбрион. При повторных выкидышах дефекты развития плода на ранних стадиях, как правило, связаны с тем, что в оплодотворении участвуют дефектный сперматозоид или яйцеклетка.
- Дефекты строения женской репродуктивной системы. Есть некоторые патологии развития матки и труб, которые будут постоянно влиять на развитие беременности одинаковым образом, что будет приводить к выкидышу.
- Новообразования. Они могут влиять не только на растущий в матке плод, но и на желтое тело, питающее его. Не получая питания, плод прекратит развитие.
- Инфекции и воспаления, а также любые болезни, которые влияют на состояние эндометрия, слоя матки, от которого на ранних сроках зависит развитие плода. Эндометрий питает плод, соответственно, если что-то идет не так, это рано или поздно приведет к выкидышу. Точно так же болезни сердца могут влиять на кровеносную систему, а диабет, воспаления почек, хронические воспаления матки и другие подрывают иммунитет, забирают у организма силы, что, опять же, приводит к выкидышу. Многие хронические инфекции не имеют выраженных симптомов, но во время беременности приводят к самопроизвольному аборту.
- Гормональные изменения и изменения баланса обмена веществ. Во время беременности они меняются, и если на ранних сроках организм не может перестроить должным образом выработку нужных гормонов, или наладить новый обмен веществ, то он избавляется от беременности, чтобы сохранить жизнь женщины.
- Лекарственные средства, в том числе противозачаточные, противоопухолевые препараты. Они могут необратимо изменить работу репродуктивной системы.
- Перенесенные тяжелые заболевания, сильные стрессы, интоксикации ядами и психотропными веществами, алкоголем.
У женщины с привычными выкидышами при наступлении беременности организм будет, как на преграду, натыкаться на те же проблемы и вызывать самопроизвольный аборт. Как же сохранить беременность при таком диагнозе?
Лечение самопроизвольного прерывания беременности
Терапия угрозы потери плода назначается с учетом стадии возможного выкидыша, самочувствия женщины и гестации плода
В первом триместре беременности следует очень осторожно отнестись к медикаментозному лечению, поскольку некоторые препараты имеют эмбриотоксическое действие. Женщине обязательно следует придерживаться абсолютного покоя и правильного питания, принимать спазмольгетики, гестагены, витамин Е.
При угрозе самопроизвольного прерывания беременности во втором и третьем триместре, терапия проводится только в стационаре. Медики должны контролировать состояние шейки матки и уровень развития плода. Для устранения угрозы выкидыша дополнительно возможно назначение токолитических средств. После 14 неделе гестации на шейку матки могут наложить специальный шов. Начавшийся аборт сопровождается сильнейшим кровотечением, поэтому женщину необходимо срочно госпитализировать для дальнейшего вмешательства специалистов. При аборте будет необходимо провести удаление плодного яйца. Для этого используют методы вакуумной аспирации или выскарбливания, после которого необходимо проводить антибактериальную терапию. Женщинам с отрицательным резус-фактором прописывают антирезусный иммуноглобулин.
Стандартно во избежание самопроизвольного прерывания беременности врачи советуют прибегать к кислородным ингаляциям, антибактериальной, инфузионной и трансфузионной терапии. Если прерывание произошло после 22 недели гестации, то медицинский персонал предпримет всевозможные меры для вынашивания недоношенного ребенка.
Принципы лечения
Если мы знаем причину или причины неудачи беременности, вовремя и правильно их скорректируем, то это значительно повысит шанс на успешное вынашивание и рождение здорового малыша.
Врачи экспертного центра женского здоровья Института репродуктивной медицины REMEDI используют индивидуальный подход в диагностике и лечении невынашивания беременности в Москве.
- В первую очередь проводится Консультация по невынашиванию беременности. В процессе сбора анамнеза доктор оценивает факторы риска и дает рекомендации по обследованию и подготовке к наступлению беременности. Назначается комплексная диагностика, которая включает лабораторные, цитологические, инструментальные и другие необходимые методы.
- Следующий этап – лечение перед отменой контрацепции:
- Улучшение показателей спермы партнера;
- Противовоспалительное лечение, в том числе антибиотикотерапия;
- Нормализация роста эндометрия (гормонотерапия, физиотерапия);
- Коррекция генетических и приобретенных факторов тромбофилии, иммуноглобулинотерапия.
При лечении врачи нашей клиники используют только принципы доказательной медицины. При разработке программы лечения учитываются особенности организма каждого пациента. План лечения составляется индивидуально в зависимости от результатов обследования пары.