При наличии грануляционной ткани рана заживает. грануляция раны добавить свою цену в базу комментарий. какими бывают раны
Содержание:
Мази при пародонтозе и пародонтите
Гели для десен – это не основное средство лечения пародонтоза и пародонтита, однако они позволяют облегчить симптомы пациента и несколько ускорить лечение. При пародонтозе и пародонтите гели лучше использовать под строгим контролем врача и только по его рекомендации – самолечение здесь будет неуместно.
Гепариновая мазь
Данное средство улучшает микроциркуляцию в деснах, за счет чего улучшается их питание. В результате этого снижаются болевые ощущения и отеки, практически сходят на нет трофические процессы, и сокращается экссудативная фаза.
В мазь входят:
- Гепарин – вещество, препятствующее свертыванию крови
- Бензилникотинат – раздражающее средство, которое усиливает циркуляцию крови
- Бензокаин – сильный анестетик
Гепариновая мазь – это именно мазь, а не гель, так что ее лучше наносить не на десны, а на ватные тампоны, и уже их прикладывать к проблемным участкам. Делать это следует два-три раза в сутки в течение 7-10 дней.
Гепариновая мазь
Концентрация действующих веществ в гелях небольшая, так что вероятность побочных эффектов очень низкая. Однако, чтобы избежать возможных негативных последствий, не стоит превышать указанную в инструкции суточную дозировку.
Троксевазин
Данный гель, либо его аналоги, весьма эффективен при кровоточивости десен. Его основное действующее вещество – троксерутин. Троксерутин укрепляет стенки капилляров и сосудов, и увеличивает их эластичность. При регулярном применении этого геля кровотечения сильно уменьшаются, а иногда даже полностью исчезают.
Наносить Троксевазин нужно дважды в день, втирая немного геля круговыми движениями в десны.
Среди противопоказаний к этому средству есть:
- Первый триместр беременности
- Проблемы с желудочно-кишечным трактом
- Аллергия на троксерутин
Элюгель и Эльгифлуор
Эти гель оказывают лечебное действие за счет хлоргексидина. Хлоргексидин – это сильный антисептик, который борется со многими бактериями и грибками. Также эти гели оказывают кровеостанавливающее и противовоспалительное действие. Они весьма эффективны не только при пародонтозе, но и при пародонтите, гингивите, стоматите и травмах, а также для профилактики инфекций после визита к стоматологу.
Применять препараты следует два-три раза в сутки до полного исчезновения признаков воспаления. Эльшифлуор используется как паста для чистки зубов, а Элюгель втирается в десны после чистки зубов.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Лекарственный криогель
Биоактивный криогель – это современное высокоэффективное средство для борьбы с пародонтозом. В отличие от описанных выше средств, применять криогель может только врач.
Стоматолог закладывать криогель в пародонтальный карман, где вещество начинает действовать как губка. По структуре криогель – это мелкопористая матрица, выполненная из модифицированного крахмала. Эта матрица заполнена диоксидином, сорбентом полифепаном и антиоксидантом L, способствующим заживлению тканей. Криогель дренирует карман, оказывает кровоостанавливающее действие, понижает риск нагноения и впитывает в себя бактерии и токсины. Через 2-3 дня заложенный криогель рассасывается сам, полностью нейтрализуя все впитанные вредные вещества.
Прополис в мазях от пародонтоза и пародонтита
Некоторое время назад ученые проводили исследования свойств прополиса. Различные эксперименты и лабораторные тестирования подтвердили, что прополис действительно способен активно снимать воспаление и снижать кровоточивость десен, а также уничтожать вредоносные бактерии. Таким образом, все свойства прополиса, приписываемые ему народной медициной, подтвердились. Это говорит о том, что если в мази или геле от проблем с деснами присутствует прополис, это является хорошим знаком и говорит об эффективности данного средства.
Полезные свойства прополиса
Виды ссадин и ран
С порезами и всевозможными ссадинами мы сталкиваемся в простом быту. Ссадина – это повреждение, получаемое при механическом трении о грубую и шероховатую поверхность, чаще твердую. Это может быть в результате падения на асфальт или гравий.
Ссадина может быть поверхностной, в этом случае затронут только эпидермис. Место краснеет, немного отекает. Если травма более глубокая, то повреждается не только эпидермис, но и капилляры, что приводит к точечному кровотечению, выделяются капельки крови, но самое главное – человек испытывает сильную боль.
Порез – это неглубокая резаная рана. При такой травме повреждается либо только кожа, либо затрагивается слой жировой клетчатки. В таких случаях возникает кровотечение, интенсивность которого будет определяться глубиной пореза и количеством поврежденных сосудов.
Раны бывают разные поверхностные или глубокие, могут даже повреждаться крупные сосуды. В таком случае возникает сильное кровотечение. Раны могут сопровождаться ушибами, кровоподтеками. Кроме того в рану нередко попадают грязь, различные предметы, земля и т.д.
Вторичная хирургическая обработка
Вторичная хирургическая обработка ран применяется у раненых, которым первичная обработка не дала эффекта. Показаниями служат: развитие раневой инфекции (анаэробной, гнойной, гнилостной); гнойно-резорбтивная лихорадка (см.), вызванная задержкой отделяемого, затеками (см.), околораневым абсцессом (см.) или флегмоной (см.), вторичным некрозом тканей; проявления различных форм сепсиса (см.). Показания могут возникать в ближайшие дни после ранения.
В зависимости от характера гнойного очага объем вторичной хирургической обработки раны может быть различным. При локализации воспалительного процесса по ходу раневого канала его широко (иногда с дополнительным рассечением раны) раскрывают под наркозом, удаляют скопление гноя, иссекают очаги некроза. Рану рыхло тампонируют или дренируют. При обширных и глубоких некрозах, когда омертвевшие ткани полностью иссечь невозможно, прибегают к последовательному их иссечению во время очередных перевязок и к воздействию на них протеолитическими ферментами (см. Пептидгидролазы), а также к использованию повязок (см.), обладающих сорбционными свойствами, в сочетании с парентеральным введением антибиотиков. После полного очищения раны, при хорошем развитии грануляций, допустимо наложение вторичных ранних или вторичных поздних швов (см. Вторичный шов). При возникновении затека, абсцесса или флегмоны в стороне от раневого канала их вскрывают. Дренирование раны в этих случаях осуществляют с помощью перфорированных одно-и двухпросветных трубок, через которые полость гнойника промывают антисептическими растворами и удаляют из нее раневое отделяемое. При развитии анаэробной инфекции вторичная хирургическая обработка раны производится наиболее радикально (см. Анаэробная инфекция).
Лечение ран после их первичной и вторичной хирургической обработки проводится по общим правилам с использованием антибактериальных средств, иммунотерапии, общеукрепляющей терапии, протеолитических ферментов, ультразвука и др. (см. Раны, ранения); эффективно лечение раненых в условиях гнотобиол. изоляции (см. Управляемая абактериальная среда), а при анаэробной инфекции — с применением баротерапии (см.).
В условиях мирного времени существует большое количество направлений и методических подходов к содержанию хирургической обработки ран, в том числе применению дополнительных механических и химических методов очищения ран, профилактике раневых осложнений, наложению первичных швов и др., что отражает научный поиск наиболее эффективных методов лечения ран.
В военно-полевых условиях весьма затруднительно выполнение ранней (в 1-е сутки) первичной хирургической обработки ран всем раненым, которым она показана. Существующий разрыв во времени и месте оказания квалифицированной и специализированной медицинской помощи (см. Этапное лечение) может приводить к необходимости оперировать многих раненых дважды, производя, например, обработку раны мягких тканей на передовом этапе (обычно в МСБ, ОМО), а обработку имеющегося у него костно-суставного повреждения — в специализированном госпитале.
Как распознать рецидивирующий афтозный стоматит
Диагностика хронического рецидивирующего афтозного стоматита у детей и взрослых включает в себя учет жалоб пациента, изучение анамнестических данных, проведение физикального осмотра. Пациенты с данным диагнозом могут свободно открывать рот, лицо при этом остается полностью симметричным, кожные покровы сохраняют нормальный оттенок.
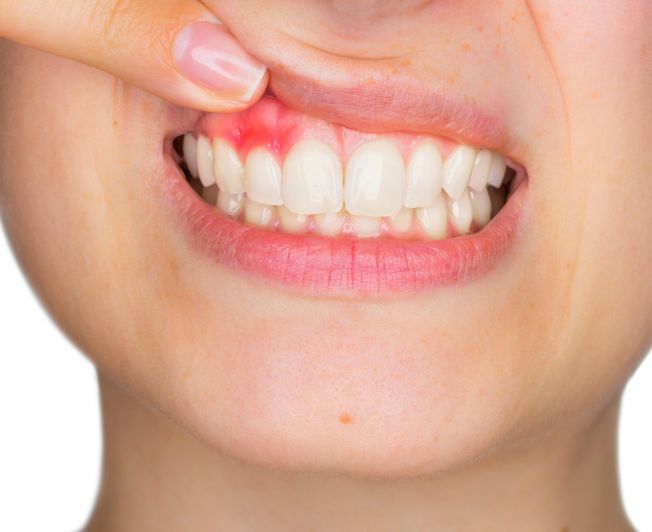
В процессе клинического осмотра полости рта врач выявляет на фоне здоровой слизистой оболочки округлую афту с гиперемированными краями по периферии до 1 сантиметра. Афта покрыта белесым налетом, при попытке удаления которого обнажаются кровоточащие ткани. Пальпация (прощупывание) эрозии вызывает боль, особенно при регионарном лимфадените.
Проводится дифференциальная диагностика болезни с травматическими эрозиями, герпетической инфекцией, буллезным дерматитом Лорта-Жакоба, язвенно-некротическим стоматитом, сифилисом ротовой полости. Обследование выполняется стоматологом-терапевтом. Для диагностики имеющихся патологий, которые могли спровоцировать стоматит, необходимо также консультирование оториноларинголога, гастроэнтеролога, иммунолога, эндокринолога.
Как выглядит грануляционная ткань
Грануляционной тканью называют молодую соединительную ткань. Она развивается во время заживления раны, язвы, при инкапсуляции инородного тела.
Здоровая, нормальная грануляционная ткань имеет розово-красный цвет, зернистую структуру и плотную консистенцию. Отделяется из нее в небольших количествах мутный серовато-белый гнойный экссудат.
Возникает такая ткань на границах между мертвой и живой, после ранения на 3-4-е сутки. Состоит грануляционная ткань из множества гранул, которые тесно прижаты друг к другу. В их состав входят: амфорные вещества, петлевидные сосудистые капилляры, гистиоциты, фибробласты, полибласты, лимфоциты, многоядерные блуждающие клетки, аргирофильные волокна и сегментоядерные лейкоциты, коллагеновые волокна.
Средства для заживления ран
Максимально быстрое заживление раны возможно только в том случае, если систематически производятся действия по обеззараживанию зоны вокруг нее, ежедневно меняются подсыхающие повязки, а сама область повреждения обрабатывается правильно подобранными препаратами. Средство для заживления раны и форма его выпуска должны выбираться с учетом стадии заживления, а также типа ранения.
Местные препараты для заживления раны могут иметь форму выпуска в виде мази, геля (желе) и крема.
- Средства с содержанием депротеинизированного гемодеривата молочных телят. Подобные препараты достаточно широко используются в России и странах СНГ, в США, Канаде и странах Европы запрещены. В их состав входят компоненты клеточной массы и сыворотки крови молочных телят. Данные средства стимулируют образование волокон коллагена и улучшают питание клеток.
- Мази на полиэтиленоксидной основе. Полиэтиленоксид представляет собой окис этилена с низкой токсичностью. Его действие сводится к выведению раневого экссудата, а также проникновению вглубь раны и воздействию на имеющиеся там микроорганизмы. Средства на полиэтиленоксидной основе разумно применять в период выведения раневой жидкости.
- Мази и кремы на основе метилурацила. Самый известный препарат для заживления ран, в составе которого содержится метилурацил, это мазь Вишневского. Обычно подобные средства применяют на этапе регенерации раны.
- Мази на основе ихтиола. Относятся к группе антисептических, противовоспалительных, обезболивающих и дезинфицирующих средств. Действие этих препаратов сводится к вытягиванию из раны гноя, что приводит к ускорению заживления.
- Мази на основе антибиотика. Препараты антибиотического спектра, направленные на борьбу с патогенными микроорганизмами, а также на подсушивание раны.
- Средства на основе прополиса. Прополис имеет выраженное антисептическое и обезболивающее действие. Чаще всего мази с ним изготавливаются на жировой основе, поэтому их использование оправдано на этапе грануляции. В первой стадии заживления возможно использование спиртовой вытяжки прополиса.
- Мази на основе растительных компонентов. Фитопрепараты широко используются для скорейшего заживления кожных ран. Все средства растительного происхождения можно условно разделить на несколько групп в соответствии с характером основного действующего компонента. Так, выделяют фитопрепараты-сорбенты (на основе полифенапа и алоэ), противовоспалительные (с эфирным маслом чайного дерева, экстрактом солодки), антибактериальные (с хлорфилиптом и эфирными маслами), способствующие скорейшей регенерации кожи (с облепиховым маслом).
- Препараты наоснове витаминов. Подавляющее большинство витаминсодержащих мазей имеет в составе витамины А, С и В5. Ретинола ацетат (витамин А) в основном используется для мазей на жировой основе, поэтому не может быть применим на первой стадии заживления, когда на ране образуется корочка. Витамин С необходим для образования коллагена, поэтому препараты на его основе могут быть полезны для регенерации и заживления кожных ран. Этот витамин включают в состав многих кремов и гелей для геренерации кожи. Декспантенол (он же – витамин В5) принимает участие в образовании эпителиальных клеток, коллагеновых и эластических волокон. Также декспантенол рассасывает воспалительные очаги и улучает местное кровоснабжение. Выпускается в форме мазей и кремов.
Заживление под струпом
Третий вид заживления раны самый простой — рана заживает под струпом. Это характерно для незначительных ран, повреждений кожного покрова (ссадины, царапины, потертости, ожоги 1-й, 2-й степени). Струп (корка) на поверхности раны образуется из крови, которая там свернулась, лимфы. Роль струпа — защитный барьер, который ограждает рану от проникновения инфекций, под этим щитом происходит регенерация кожи. Если процесс идет нормально, не попала никакая инфекция, после заживления корка отходит без следа. На коже не остается никаких признаков, что когда-то здесь присутствовала рана.
Заживление первичным и вторичным натяжением
Заживление ран может происходить первичным или вторичным натяжением, в зависимости от их характера.
Для первичного натяжения характерно сокращение краев раны благодаря соединительнотканной организации грануляции. Она прочно соединяет края раны. После первичного натяжения рубец остается почти незаметным, гладким. Такое натяжение способно затянуть края раны небольшой, если противоположные стороны находятся на расстоянии не более одного сантиметра.
Вторичное натяжение характерно для заживления ран больших, где имеется множество нежизнеспособных тканей. Значительные дефекты или все гнойные раны проходят путь заживления вторичным натяжением. Отличаясь от первичного вида, вторичное натяжение имеет полость, которую и заполняет грануляционная ткань. Рубец после вторичного натяжения имеет бледно-красный цвет, немного выдается за поверхность кожи. По мере того как в нем постепенно загустевают сосуды, развивается волокнистая и рубцовая ткань, происходит ороговение кожного эпителия, рубец начинает бледнеть, становится плотнее и уже. Иногда развивается гипертрофия рубца — это когда образуется избыточное количество рубцовой ткани.
Если проблема в состоянии губ
Если вы не жалуетесь на здоровье, и обычно трещинки в уголках рта вас не беспокоят, то вероятно, ангулит не является симптомом чего-то более серьезного, и выступает как отдельное заболевание. В этом случае лечение заед не будет сложным.
Общие советы
Специалисты рекомендуют при первых признаках заед побеспокоиться об обеспечении своего организма витаминами и микроэлементами
Очень важно добавить в свой рацион витамины В2 и Е – для этого чаще ешьте орехи, салатные листья, куриное мясо, капусту, молочные продукты, а также кукурузу, овсяную кашу и растительное масло, лучше всего оливковое. А вот от быстрых углеводов следует отказаться, так как они стимулируют размножение бактерий
Зимой рекомендуется принимать витаминные комплексы, а также увлажнять губы маслами или специальными средствами.
Обязательно следите за чистотой лица и губ – чистите зубы и пользуйтесь только чистыми полотенцами.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Народные средства
В некоторых ситуациях от заед могут помочь средства народной медицины, к примеру, растопленный воск, вазелин, гусиный жир. Достаточно эффективно масло чайного дерева и настои из ромашки, шалфея, коры дуба, череды или календулы. Многие отмечают, что им помогает смазывать трещинки соком долек чеснока, подорожника, чистотела или каланхоэ.
Главное помните, что любые народные средства нужно применять осторожно, с разрешения врача, чтобы не вызвать ожог или отравление. Если они не помогают, то как можно быстрее переходите на аптечные лекарства, а еще лучше обращайтесь к врачу за назначением полноценного лечения
Аптечные препараты
Первое, что следует попробовать при заедах – это мазь Бепантен. Она хорошо снимает симптомы и заживляет кожу.
Бепантен
Более конкретное действие оказывают прописанные врачом противогрибковые средства или антибиотики (в зависимости от того, чем вызван ангулит) для приема внутрь. Из антигрибковых средств эффективны Кетоконазол, Низорал, Ламизил, Леворин, Нистатин, Флуконазол. Антибиотики для приема внутрь назначают разные, в зависимости от индивидуальных особенностей организма пациента.
Общее лечение очень важно дополнять местным. Обычно врачи прописывают Нистатиновую и Левориновую мазь, раствор буры в глицерине, Ламизил-Крем
От грибковой инфекции помогают противогрибковые мази – серно-салициловая, Леворин, средства с флуконазолом. Из антибиотических мазей популярны эритромициновая мазь и линимент синтомицина.
ВАЖНО: Помните, пытаться самостоятельно лечить ангулит, особенно антибиотиками, опасно и неэффективно – лучше всего будет обратиться к врачу, чтобы он установил диагноз и прописал наиболее подходящие лекарства
Терапия у врача
Лучше всего на вопрос «чем лечить заеды?» ответит врач. Для этого он может назначить анализы, к примеру, соскоб. Иногда назначается анализ крови на содержание в ней витамина В. Потом прописываются лекарства и витамины, которые необходимы пациенту в конкретном клиническом случае. В особенно тяжелых случаях показаны инъекции.
Если выясняется, что ангулит возникает из-за проблем в полости рта, то пациент будет направлен к стоматологу для лечения кариеса и удаления зубного камня. Может быть, понадобится скорректировать зубные протезы.
Физиотерапия при заедах практически не применяется, иногда врач может назначить электрофорез или фонофорез с нистатином, либо УФ-облучение пораженных участков.
Клинические исследования
Проведенные клинические исследования доказывают высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри». В лабораториях ВЕРТЕКС было доказано, что крем Ла-Кри для чувствительной кожи уменьшает зуд и раздражение, снимает покраснение кожи и увлажняет, бережно ухаживает за кожей.
- Молочкова Юлия Владимировна, Дерматология. Краткий справочник, ГЭОТАР-Медиа, 2017.
- Бауманн Лесли, Косметическая дерматология. Принципы и практика, МЕДпресс-информ, 2016.
- Ратнер Десири, Аврам М. Р., Аврам М. М., Процедуры в дерматологии. Клиническая косметология, ГЭОТАР-Медиа, 2019.
Самые популярные противовоспалительные гели для десен
Холисал
Основные действующие вещества этого геля – это Цетаклония хлорид и Холина салицилат. Аналогом Холисала является «Мундизаль-гель», оказывающий практически такое же действие. Принято считать, что Холисал – это лучший гель, снимающий воспаление десен.
Холисал оказывает:
- Противомикробное действие
- Противовоспалительное действие
- Обезболивающе действие уже через пару минут после нанесения
В целом Холисал – это приятный охлаждающий и обезболивающий гель, отличающийся высокой эффективностью.
Холисал
Метрогил-дента
В этом геле содержится антисептик Хлоргексидин и антибиотик Метронидазол. Следует сказать, что при местном применении данный гель почти не всасывается, и активно действует лишь на поверхности, в чем сильно уступает Холисал-гелю. Кроме того, в Метрогил-дента очень невысокая концентрация Метронидазола, из-за чего его эффективность снижена. С другой стороны, при несерьезных воспалениях этот гель очень даже эффективен, и за счет малого количества антибиотика оказывает щадящее действие.
Асепта-гель
Данный гель не является полноценным лечебным средством – его относят к категории «парафармацевтика». Асепта-гель сделан на основе прополиса, и оказывает противомикробное и противовоспалительное действие. Эффективность у данного геля невысока, однако он подойдет тем, кто предпочитает лечиться натуральными средствами.
Что такое касторовое масло
Касторовое масло также известно как рициновое. Оно очень густое и вязкое, со специфическим запахом и легким золотистым оттенком. Касторка добывается путем отжима из семян клещевины — вечнозеленого кустарника, который растет в тропической и субтропической зонах. Хотя растение очень ядовито, масло абсолютно безопасно — благодаря специальной технологии после его извлечения из семян все ядовитые вещества остаются в жмыхе. Основные мировые производители касторового масла — Индия, Китай, Бразилия.
Касторовое масло начали использовать еще древние египтяне, на фото – касторовые бобы
Касторовое масло применяется в косметологии и медицине. Все дело в его необычном составе — оно почти на 90% состоит из редкой рицинолевой кислоты, которая не встречается ни в одном другом масле. Она оказывает обезболивающее, бактерицидное, противовоспалительное и регенерирующее действие . Касторовое масло также содержит стеариновую, пальмитиновую, олеиновую и линолевую кислоты. Кроме того, оно богато витамином E, который укрепляет волосы и ногти, разглаживает кожу и защищает ее от раннего старения.
Клиническая картина
Любая рана вне зависимости от ее размера, вида и локализации считается потенциально инфицированной патогенной флорой. Исключение составляют хирургические раны, произведенные стерильным инструментарием при оперативных вмешательствах.
По каким признакам можно заподозрить нагноение:
- ощущение распирания в поврежденной области;
- пульсирующие интенсивные боли в ране днем и ночью;
- малая эффективность анальгетиков даже в больших дозах;
- гноетечение из раневой поверхности с неприятным запахом;
- отечность места ранения с синюшным или бледным цветом покровов.
Значительно ухудшается общее самочувствие, больной не может заснуть из-за болей, начинается лихорадка, ухудшается аппетит, появляется резкая слабость, ломота во всем теле.
Что делать, если гноится рана?
При первых признаках нагноения раны следует немедленно обращаться за хирургическим лечением, т.к. консервативные мероприятия практически неэффективны при скоплении гноя внутри тканей. Тактика врача определяется стадией раневого процесса. При выявлении затеков гноя производится рассечение раневого канала, удаление экссудата, иссечение нежизнеспособных тканей. После тщательного очищения раны хирург останавливает кровотечение, промывает рану антисептиками, устанавливает дренаж. Наложение швов на гнойные раны не показано, но иногда накладываются редкие швы при установке проточно-промывного дренажа.
После очищения раны от гноя и некротизированных тканей проводятся мероприятия по закрытию раны и обеспечению восстановления целостности кожи. Вторичные швы можно накладывать при стихании воспалительного процесса, отсутствии гноетечения, полном освобождении раны от нежизнеспособных элементов.
Обработка и смена повязок проводится каждые несколько часов. Можно применять мази на водной основе, например, Левомеколь или Сульфамеколь.
Также следует позаботиться о профилактике столбняка, особенно если в рану попали частицы земли или она была нанесена ржавым загрязненным предметом. Если вы никогда не делали первичную вакцинацию или не помните дату последней прививки, необходимо ввести столбнячный анатоксин или антистолбнячную сыворотку.
Образование грануляционной ткани
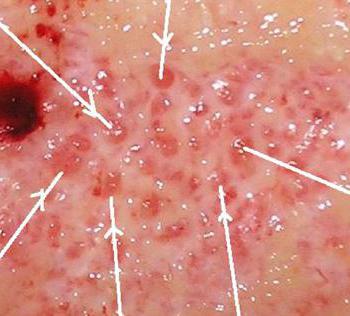
Уже через двое суток на свободных от кровяных сгустков и некротизированной ткани участках можно заметить розово-красные узелки — величиной с просяное зерно гранулы. На третий день количество гранул значительно возрастает и уже на 4-5-е сутки поверхность раны покрывает молодая грануляционная ткань. Хорошо этот процесс заметен на резаной ране.
Здоровые крепкие грануляции розовато-красного цвета, они не кровоточат, имеют равномерный зернистый вид, очень плотную консистенцию, выделяют небольшое количество гнойного мутного экссудата. В нем содержится большое количество погибших клеточных элементов местной ткани, гнойные тельца, примеси эритроцитов, сегментоядерные лейкоциты, та или иная микрофлора с продуктами собственной жизнедеятельности. В данный экссудат происходит эмиграция клеток ретикулоэндотелиальной системы, белых кровяных телец, сюда же врастают сосудистые капилляры и фибробласты.
По причине того что в зияющей ране новообразованным капиллярам невозможно соединиться с капиллярами противоположной стороны раны, они, загибаясь, образуют петли. Каждая из таких петель является каркасом для вышеуказанных клеток. Из них формируется каждая новая гранула. Ежедневно рана заполняется все новыми гранулами, так происходит полное стягивание всей полости.
Почему возникает рецидивирующий афтозный стоматит
В настоящее время точная причина формирования и развития хронического рецидивирующего афтозного стоматита не выявлена. Врачи перечисляют несколько возможных причин данной патологии. К ним относится наследственная предрасположенность, неблагоприятная экологическая ситуация, бактериальные и вирусные инфекции, авитаминозы, аллергические реакции, стрессовые состояния и нервные расстройства, нарушения функционирования ЖКТ, состояния иммунодефицита.
Если патогенные микроорганизмы или вирусы проникают в ослабленный организм пациента, первым делом они могут спровоцировать афтоз (появление язв в любой зоне слизистой рта) в острой стадии. Если не будет своевременно начато и правильно проведено лечение, любая из возможных причин может привести к рецидиву патологии и ее преобразованию в хронический недуг.
Возбудитель болезни
Основной возбудитель афтозов стрептококки, прочие:
- стафилококк;
- кишечная палочка;
- протей;
- герпетический вирус;
- некоторые грибки.
Проведение кожных тестов показало, что продукты жизнедеятельности данных микроорганизмов и токсины, проникшие в клетки слизистых оболочек полости рта, могут провоцировать появление аллергических реакций у большей части людей. По этой причине врачи часто относят афтозы к инфекционно-аллергическим недугам.
Провоцирующие факторы
При попадании стафилококков в человеческий организм развитие афтозного поражения слизистых оболочек рта происходит не в каждом случае. Доктора связывают это со склонностью к аллергиям.
Существует ряд факторов, провоцирующих появление и развитие рецидивирующего афтозного стоматита хронического типа. К примеру, дефицит Т-лимфоцитов может привести к перекрестной аллергической реакции организма, при которой антитела, вырабатываемые в ответ на присутствие возбудителей, атакуют также клетки эпителия слизистых оболочек во рту, схожих по антигенной структуре с патогенными микроорганизмами.
Образованию афт способствует ослабление устойчивости организма к неблагоприятным воздействиям, ухудшение общего состояния из-за:
- сопутствующих болезней;
- нервного перенапряжения и стрессовых состояний;
- неправильного питания и нездорового образа жизни;
- химиотерапии (в рамках лечения онкологии);
- слабости иммунной системы во время атаки организма патогенными микроорганизмами.
Усугубить болезнь и ускорить ее развитие способна наследственная предрасположенность, некоторые продукты питания и пыльца растений, хронические колиты, а также глистные инвазии, гастрит, грипп или ангина, протекающие в тяжелых формах.
Патологии грануляции
Если раневой процесс нарушен, могут образовываться патологические грануляции. Возможен недостаточный или избыточный рост грануляционной ткани, распад грануляций, преждевременный склероз. Во всех этих случаях, а также если грануляционная ткань кровоточит, потребуется специальное лечение.
Развитие грануляций и процессы эпителизации угасают, если есть такие неблагоприятные факторы, как ухудшение кровоснабжения, декомпенсация каких-либо систем и органов, оксигенации, повторный гнойный процесс. В этих случаях развиваются патологии грануляции.
Клиника при этом такова: отсутствует сокращение раны, меняется внешний вид грануляционной ткани. Рана выглядит бледной, тусклой, теряет тургор, становится синюшной, покрывается налетом гноя и фибрина.
Патологическими считаются и бугристые грануляции, когда они выступают за края раны, — гипергрануляции (гипертрофические). Нависая над краями раны, они препятствуют процессу эпителизации. В этих случаях их прижигают концентрированными растворами перманганата калия или нитрата серебра. Рану продолжают лечить, стимулируя эпителизацию.
Чем могут быто опасны гематомы?
Не редко, под гематомой скрывается более серьезное повреждение тканей лица – это перелом. Поэтому большинство травм мягких тканей лица требуют тщательного анализа и внимательного рентгенологического обследования. Для более детального исследования костей лицевого скелета черепа мы используем компьютерный томограф. С его помощью можно выявить даже малозаметные повреждения костных структур и предупредить возможные осложнения.
К сожалению, существуют «народные методы лечения ушибов и гематом», следствием которых появляются осложнения в виде их нагноения. Любые согревающие компрессы, мази, повязки могут только лишь усугубить данную ситуацию.
Все что нужно для предотвращения процесса нагноения это холод, давящая повязка и тщательное обследование у специалиста.
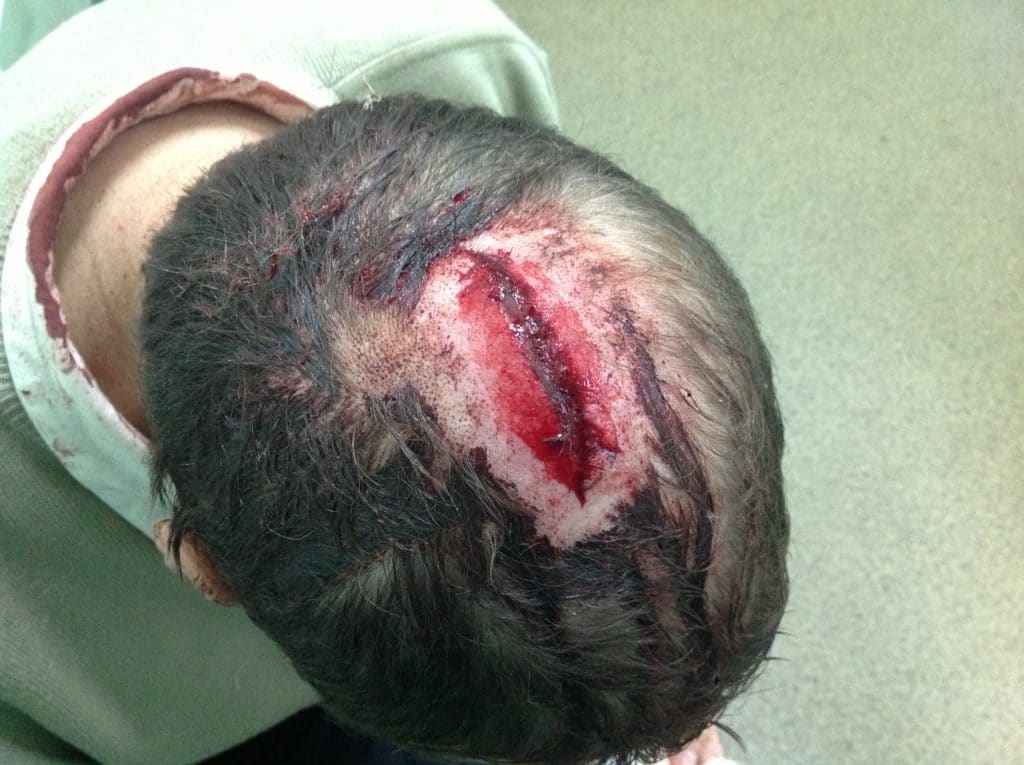
Раны лица.
Раны и ссадины на лице отличаются рядом специфических особенностей. Это поверхностное расположение сосудов, наличие мимических мышц, а также близкое расположение важных органов.
Однако, заживление ран в челюстно-лицевой области имеет высокий потенциал регенерации, благодаря усиленному кровоснабжению и хорошей иннервации в зоне лица.
Формы рецидивирующего афтозного стоматита
Существуют 4 формы рецидивирующего афтозного стоматита:
- Фибринозная. Наиболее благоприятная из существующих форма недуга. Эпителизация (восстановление пораженных тканей) эрозивных образований происходит за 7 суток.
- Некротическая. В группе риска – пациенты с ослабленным из-за соматических заболеваний иммунитетом. Сосудистый спазм способствует появлению области ишемии (снижение кровообращения), которая вскоре приводит к некротическим изменениям слизистой оболочки. Заживление афт занимает долгое время, около 20 суток.
- Грандулярная. В патологический процесс вовлекаются протоки малых слюнных желез. Данная форма характеризуется нетипичным расположением воспалительных элементов (к примеру, в области неба). Восстановление области поражения длится около 30 суток.
- Рубцующаяся. Наиболее тяжелая из всех форм. Основной провоцирующий фактор – состояния иммунодефицита. Характеризуется возникновением глубоких афт, эпителизация которых приводит к появлению рубцов, деформирующих слизистые оболочки. Заживление займет не менее 2 месяцев.
Некротическая форма стоматита
↑ Особенности заживления ран вторичным натяжением
Вторичное натяжение отличается от первичного тем, что между краями раны имеется полость, которая заполняется вновь образующейся юной тканью, называемой грануляционной.
Заживление вторичным натяжением происходит при незашитой операционной ране, при наличии инородного тела или сгустков крови, некротического очага, а также при отсутствии пластичности тканей вследствие истощения, кахексии, авитаминоза, нарушения обмена, инфекции в ране или в организме раненого.
Все гнойные раны или раны, в которых имеется дефект ткани, заживают вторичным натяжением.
Механизм развития грануляционной ткани. Тотчас после ранения поверхность раны покрывается тонким слоем свернувшейся крови, которая вместе с экссудатом образует фиброзную пленку.
При инфекции, повреждении и гибели тканей, образующих дно и края раны, развиваются симптомы воспаления: края раны припухают, появляется гиперемия, повышается местная температура, возникает боль; дно раны покрывается серозно-гнойным отделяемым.
Развитие воспалительных явлений зависит от степени реакции ткани и вирулентности инфекции. Через 48-96 ч на отдельных участках раны появляются небольшие узелки ярко-красного цвета (гранулы); количество их постепенно увеличивается и вся поверхность раны, щели и карманы заполняются новой, юной тканью, которая и называется грануляционной.
Возможные побочные эффекты
Хотя касторовое масло считается безопасным, у некоторых оно может спровоцировать аллергию. Его наиболее частые признаки: сыпь, раздражение и покраснение кожи . Перед первым применением обязательно проведите тест на реакцию кожи. Для этого необходимо нанести небольшое количество касторового масла на шею, запястье или нежную кожу на сгибе локтя. Если через два-три часа никаких побочных реакций не проявилось, можете смело его использовать. Но если кожа покраснела и стала зудеть, масло вам не подходит.
При использовании касторового масла для ухода за ресницами, следите за тем, чтобы оно не попало на слизистую оболочку глаза. Может появиться сильное раздражение . Если это произошло — сразу же промойте глаз чистой водой.
Прием касторового масла внутрь (например, в качестве слабительного) и его количество очень важно согласовать с врачом. Передозировка может вызывать тошноту, рвоту, боли в желудке, диарею и, как следствие, — обезвоживание
Симптомы хронического рецидивирующего афтозного стоматита
При рецидивирующем афтозном стоматита во рту появляется афта (округлое эрозивное образование с гиперемированными краями, образованное на фоне здоровой слизистой). В большинстве случаев афты локализуются на слизистой оболочке щек, губ, около переходной складки рядом с нижнечелюстной зоной, реже – на небе и десенных тканях.
Афта
Афты покрываются беловатыми фибринозными наслоениями, которые исчезают примерно через 4-5 суток. Возможно развитие регионарного лимфаденита (воспаление лимфоузлов). Пациенты жалуются на боль при потреблении пищи и напитков, общении. Эпителизация области поражения происходит спустя 7 суток после возникновения первых клинических признаков патологии.