Строение и функции ног
Содержание:
Строение стопы
Стопа — это самая нижняя часть ноги и на нее приходится максимум нагрузки, а потому, когда болит стопа, причины сразу ищут именно в неправильной ходьбе. Но это далеко не всегда так.
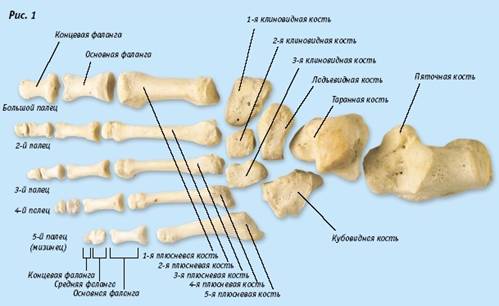
Строение стопы отличается достаточной сложностью: в ее состав входят 26 костей, которые обеспечивают равномерное распределение нагрузки, а благодаря наличию в стопе двух сводов происходит смягчение воздействия, как на ноги, так и на позвоночник и таз.
Из-за сложности строения выяснить точно, от чего могут болеть ноги в стопах, часто представляет собой непростую задачу. Поэтому если пациенту становится без причины больно наступать, следует как можно быстрее обращаться к профессионалам. Некоторые заболевания ног могут со временем переходить в необратимую хроническую форму и намного труднее поддаются корректировке.
Подагра
Подагра
- избыточное потребление в пищу красного мяса, а также субпродуктов;
- злоупотребление кофе, алкоголем, табакокурение;
- нарушение функции почек, — почечная недостаточность, — в результате чего нарушается выведение мочевой кислоты из организма.
артрит
- боль может возникать в различных суставах, очень часто она локализуется в области первого пальца стопы;
- болевой синдром возникает внезапно, в любое время суток;
- боль в стопах очень сильная, невыносимая для пациента, она способна значительно усиливаться от одного только прикосновения одеяла;
- одновременно появляются другие признаки воспаления: отек, повышение температуры кожи в месте боли;
- приступ полностью проходит только спустя 6 – 7 дней;
- при длительном хроническом течении подагрического артрита характерно образование в области пораженного сустава так называемых тофусов – наростов, обусловленных отложениями солей мочевой кислоты.
Причины, по которым болит свод стопы
Практика подсказывает, что многое способно вызвать дискомфорт в ногах. Ношение неудобной обуви, например, легко исправимо и не очень опасно, если вовремя сменить туфли. Другие причины приводят к разрушению суставов и костей, угрожают инвалидностью. Поэтому игнорировать сигналы организма неразумно. Довольно часто случаются травмы, которые также дают сильную боль и требуют лечения. Лишний вес дает дополнительную нагрузку на стопы и способствует изнашиванию их структур.
К неприятные ощущениям и боли приводят:
- физические нагрузки;
- слабые мышцы;
- нехватка кальция;
- натоптыши;
- длительное сдавливание;
- грибковые инфекции;
- глубокие мозоли;
- опухоли;
- нарушения обмена веществ.
К какому врачу обратиться? Помогут избавиться от атаковавшей ступню болезни:
- хирург;
- ревматолог;
- ортопед;
- невролог;
- вертебролог.
Анатомия и физиология стопы и пальцев ног
СТОПА И ПАЛЬЦЫ НОГ — важнейшие
части двигательного аппарата. Во время ходьбы и бега они выдерживают вес тела и
перемещают его, а также помогают сохранять равновесие при изменении положения. Также
доказано, что на стопе расположено множество биологически активных точек,
воздействие на которые приводит к определенным реакциям организма. Последние
исследования обнаружили также участки на стопах, восприимчивые к действию
магнитного поля. Механизм этих явлений пока до конца не изучен — так же, как и
способность йогов ходить босыми ногами по стеклу и раскаленным углям, не
причиняя себе вреда.
В целом, стопа здорового
человека функционально приспособлена для опоры. Именно поэтому пальцы ног
значительно короче, чем на руках, и обладают невысокой подвижностью. Однако это
происходит не сразу: большой палец на стопе новорожденного ребенка, как
правило, подвижный и крепкий, с хорошей хватательной способностью, но со
временем у большинства он утрачивает подобные функции.
Хорошо известно, что после
длительных тренировок некоторые люди умеют управлять пальцами ног почти так же
хорошо, как и пальцами на руках: играть на музыкальных инструментах, рисовать,
писать, шить (японцы), ткать (бенгальцы). Известный русский этнограф Николай
Николаевич Миклухо-Маклай писал, что видел многих папуасов, умеющих удерживать
пальцами ног крупные предметы.
У мужчин часто встречается
удлиненная форма пальцев ног, а у женщин — укороченная и уплощенная. По
внешнему виду пальцев различаются три типа стоп: 60% людей имеют «египетскую»
стопу с большим пальцем, который длиннее всех остальных; 25% — «четырехугольную»
стопу с большим и вторым пальцами почти одинаковой длины; 15% обладают «греческой»
стопой со вторым пальцем длиннее остальных.
Самый маленький на ноге, как
известно, пятый палец — мизинец. В силу того, что он практически не участвует в
опорной функции стопы, некоторые исследователи предрекают ему в будущем
практически полное исчезновение.
Впрочем, с этим можно спорить: в
отличие от человеческого черепа, который эволюционировал на протяжении
тысячелетий, строение стопы практически не изменилось. Ее форма осталась
прежней: в стопе 25 костей, более 100 связок и 33 мышцы, часть которых
прикреплена к нижней части голени.
Диагностика плоскостопия
Осмотр
На что следует обратить внимание: Цвет кожи стопы – в норме бледно- розовый, багрово-синюшный цвет может указывать на венозный застой, бледный цвет может указывать на недостаточность кровообращения. Наличие мозолей, утолщений, потертости кожи Встав на ноги, приставить стопы друг к другу, большие пальцы стоп должны тесно примыкать друг к другу Есть ли отклонение стопы внутрь или кнаружи, отклонен ли передний или пяточный отдел стопы, такие изменения являются противопоказаниями к назначению полустелек
Десять наиболее важных моментов, указывающих на плоскостопие:
- Обувь изношена с внутренней части
- При работе на ногах и ходьбе быстро появляется усталость
- Ноющие боли, усталость в стопе, мышцах бедра, голени, пояснице возникающие к концу дня, отечность.
- Чувство тяжести в ногах, ноги «налиты свинцом», судороги
- Хождение на каблуках доставляют сильный дискомфорт
- Стопа увеличивается в размере, необходимо покупать обувь на размер больше
- Нога не влезает в любимую обувь
- Приседая трудно держать равновесие
- Нарушается осанка, тяжелая неестественная походка
- На большом пальце растет «косточка»
Плантография Подометрия Определение степени плоскостопия по индексу Фридленда
| Степень плоскостопия | Продольный индекс стопы, в мм |
| В норме | 29-31 |
| I степень | 27-29 |
| II степень | 25-27 |
| III степень | Менее 25 |
ПодографияЭлектромиография Рентгенологическое исследование Показатели продольного свода и высоты свода стопы
| Степень плоскостопия | Угол свода (градусы) | Высота свода (мм) |
| I степень | 131-140 | 35 – 25 |
| II степень | 141-155 | 24 – 17 |
| III степень | 156 и выше | Менее 17 |
| В норме | 125-130 | 39 – 36 |
Оценка степени поперечного плоскостопия
| Степень плоскостопия | Угол между костями плюсны (1-ой и 2-ой), градусы | Угол отклонения большого пальца, градусы |
| В норме | Менее 9 | Менее 14 |
| I | 10-12 | 15-20 |
| II | 13-15 | 21-30 |
| III | 16-20 | 31-40 |
| IV | Более 20 | Менее 41 |
Современные методы диагностики плоскостопия
- Компьютерно – аппаратные комплексы: SEMJA, BIODEX, МБН – Биомеханика, НОРА и др.
- Динамометрические многокомпонентные платформы: ВИСТИ, Кистлер.
- Цифровая фотосъемка и сканирование отпечатков стоп. Полученная информация обрабатывается специальными компьютерными программами (Кастинг Созвездие и др.), используя технологию Mouse Mark получают графико – математические показатели стопы (форма, индексы стопы, ширину, длину и др.)
Особенности лечения
Оперативное вмешательство требуется при инфицированных ранах, образовании гнойных очагов или значительном повреждении суставов либо связок. В остальных случаях бывает достаточно консервативного лечения, которое направлено на:
- ликвидацию боли и отечности;
- устранение воспалительных очагов;
- улучшение кровообращения;
- регенерацию суставных тканей;
- укрепление связок;
- нормализацию распределения нагрузки на стопы;
- повышение местного иммунитета;
- восстановление функций ступни.
Для решения этих задач применяются медикаменты (противовоспалительные средства, хондропротекторы и другие), а также немедикаментозные методы: физиотерапия, лечебная физкультура и массаж. Только комплексный подход позволяет полностью справиться с патологиями, вызывающими боль и онемение в подошвах ног.
Мышцы и сухожилия голени
Икроножная мышца
Эта мощная мышца голени состоит из двух головок, медиальной и латеральной, которые начинаются на задней поверхности дистального конца бедра и прикрепляются с помощью ахиллова сухожилия к пяточной кости.
Икроножная мышца участвует в беге, прыжках и при всех типах активности, связанных с высокоинтенсивной нагрузкой на нижние конечности.
Вместе с камбаловидной мышцей она образует мышцу голени, носящую название трехглавой мышцы голени. Функцией икроножной мышцы является сгибание стопы и голеностопного сустава вниз (подошвенное сгибание).
Насильственное тыльное сгибание стопы может стать причиной повреждения этой мышцы.
Камбаловидная мышца
Эта мышца начинается от большеберцовой кости ниже уровня коленного сустава и располагается под икроножной мышцей. Дистально ее сухожилие объединяется с сухожилием икроножной мышцы с образованием ахиллова сухожилия. Как и у икроножной мышцы, основная функция этой мышцы – подошвенное сгибание стопы.
Икроножная мышц участвует в ходьбе, танцах, поддержании вертикального положения тела, когда мы стоим. Также одной из важных ее функций является обеспечение тока крови по венам от нижней конечности к сердцу.
Подошвенная мышца
Это небольшая мышца, начинающаяся вдоль латеральной головки икроножной мышцы. Сухожилие этой мышцы – самое длинное сухожилие человеческого тела. Она является слабым, но все же подошвенным сгибателем стопы. Повреждение этой мышцы может возникать при занятиях спортом.
Ахиллово сухожилие
Ахиллово сухожилие образуется на уровне середины голени икроножной и камбаловидной мышцами и прикрепляется к пяточной кости. Это наиболее мощное и прочное сухожилие человеческого тела.
Оно подвергается наиболее значительным по сравнению со всеми остальными сухожилиями нагрузкам. При беге и прыжках сухожилие подвергается нагрузкам, в 8 раз превышающим вес тела, при ходьбе – в 4 раза.
Посредством ахиллова сухожилия икроножная и камбаловидная мышцы осуществляют подошвенное сгибание стопы и голеностопного сустава.
Сухожилие состоит из трех частей:
- Мышечно-сухожильная часть (проксимальная часть сухожилия, на уровне которой мышечные волокна превращаются в сухожильные)
- Неинсерционная часть (тело) ахиллова сухожилия
- Инсерционная часть ахиллова сухожилия
Кровоснабжение ахиллова сухожилия по сравнению с другими анатомическими образованием достаточно скудное. Сухожилие в верхнем своем отделе получает кровоснабжение со стороны мышц, образующих сухожилие, внизу – со стороны пяточной кости, к которой оно прикрепляется. Средняя часть сухожилия кровоснабжается ветвями малоберцовой артерии и кровоснабжение это наиболее скудное, поэтому неудивительно, что именно эта часть сухожилия наиболее подвержена повреждениям. Ахиллово сухожилие окружено мягкотканной оболочкой, которая называется паратенон. Средняя часть сухожилия получает кровоснабжение как раз счет этой оболочки. Паратенон обеспечивает скольжение ахиллова сухожилия относительно окружающих тканей на протяжении до 1,5 см.
Спереди от ахиллова сухожилия расположено жировое тело Кагера, выполняющее важную функцию защиты ахиллова сухожилия.
МР-анатомия ахиллова сухожилия
- Мышечно-сухожильная часть
- Жировое тело Кагера
- Неинсерционная часть ахиллова сухожилия
- Инсерционная часть ахиллова сухожилия
Патогенез развития СДС
Говоря о причинах и механизмах развития язв при СДС, необходимо особо подчеркнуть, что основное значение имеют не заболевания артерий нижних конечностей, а диабетическая нейропатия (рис.1). Гипергликемия и относительный или абсолютный недостаток инсулина запускают каскад патологических процессов, приводящих к дегенерации периферических нервов. Сенсорная дистальная нейропатия приводит к постепенной утрате основных видов чувствительности, лишая пациента возможности адекватно оценивать опасность повреждающего фактора (инородного предмета, высокой температуры, тесной обуви и др.), что часто приводит к незамеченным травмам, ожогам, потертостям. Моторная дистальная нейропатия способствует атрофии межкостных мышц, нарушению баланса между флексорами и экстензорами. В результате появляется характерная деформация стопы и пальцев, с формированием «патологических» участков избыточного давления – зон, где в норме повышенного давления при ходьбе не должно быть (верхушки пальцев, тыльная поверхность межфаланговых суставов, проекции головок плюсневых костей на подошвенной поверхности). Ограниченная подвижность суставов, обусловленная гликозилированием околосуставных тканей (сухожилий, капсулы сустава, кожи), также приводит к деформации стопы с изменением ее биомеханики и повышению локального избыточного давления на подошвенной поверхности. В ответ на постоянное избыточное давление образуются гиперкератозы (мозоли), которые сами по себе являются «инородными телами» для нижележащих слоев кожи и могут приводить к образованию гематом, аутолизу и инфицированию. Нарушение автономной (вегетативной) иннервации ведет к уменьшению потоотделения и, как следствие, к сухости кожи, появлению трещин, которые легко инфицируются и превращаются в язвенные дефекты.
Рисунок 1. Патогенез развития СДС
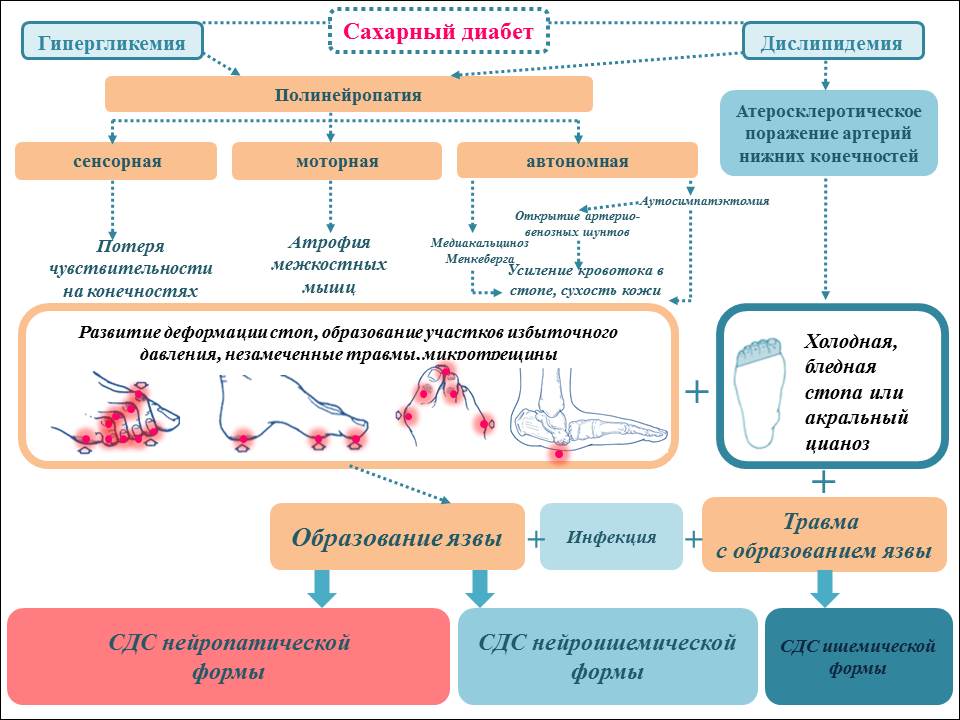
Атеросклероз периферических артерий (макроангиопатия) диагностируется примерно у половины пациентов с СДС. Однако макроангиопатия не является непосредственной причиной образования язв, но достоверно известно, что кожные покровы у пациента с нарушениями кровотока на нижних конечностях более восприимчивы к повышенному биомеханическому стрессу, при этом замедляется заживление, повышается риск инфицирования язвенных дефектов. Утолщение базальной мембраны капилляров (микроангиопатия) не ведет к критическому стенозу этих сосудов, однако любое экстравазальное воздействие (постравматический отек и/или инфекционное поражение в области язвы) может привести к окклюзии пораженных капилляров и гангрене пальцев.
Инфекция редко является причиной образования язвы. Однако после того как язва инфицируется, риск ампутации значительно возрастает, особенно при наличии ишемической и нейроишемической форм СДС.
В недавних исследованиях отмечена роль психосоциальных факторов в развитии СДС. Качество ухода за ногами у людей с СД может зависеть от их представлений о состоянии собственного здоровья, рисках СДС и их убеждений в эффективности профилактики СДС путем самообслуживания.
Кельтская стопа — смесь культур
Кельты ассоциируются с Западной Европой, особенно, Британией, но их точное происхождение не определено. Форма их стопы и пальцев тоже говорит о смеси разных культур.
Кельтская форма стопы — сочетание формы германских и греческих пальцев. У этого типа второй палец длиннее остальных, а первый и третий практически одной длины. Генетическое исследование пролило свет на причины такого сочетания.
Результаты показали, что регионы Великобритании, например, Корнуолл, Шотландия, Уэльс и Северная Ирландия, где преобладают кельтские корни, генетически отличаются друг от друга. Это значит, что как таковой единой кельтской генетической группы не существует.
Римляне оставили свои следы по всей Европе и Северной Африке во времена завоеваний. Они изобрели «фут» — меру длины, которой и сегодня пользуются в Великобритании.
Исследование образцов ДНК более 6 тысяч европейцев подтверждает эту теорию. Согласно результатам, европейские популяции мигрировали на территорию современного Соединенного Королевства на протяжении последних 10 тысяч лет.
Форма кельтской стопы может быть следствием смешения нескольких народов.
Причины возникновения плоскостопия
У маленьких детей свод обычно не виден из-за сильно развитых мягких тканей стоп и подкожно жировой клетчатки. С возрастом своды постепенно развиваются, формируя правильную постановку стопы.
Плоскостопие возникает по разным причинам, включая:
- травмы или повреждения сухожилия задней большеберцовой мышцы;
- генетическое наследование: плоскостопие может передаваться по наследству от родителей детям;
- проблемы с иннервацией: некоторые состояния, например, расщелина позвоночника, церебральный паралич или мышечная дистрофия, могут вызывать плоскостопие;
- врожденные нарушения: плоскостопие может возникнуть из-за аномалии, присутствующей во время рождения;
- неудобную обувь: ношение узкой или маленькой, жесткой обуви, высоких каблуков в течение длительного времени может вызвать плоскостопие;
- артрит или другие заболевания скелета.
Иногда чрезмерная нагрузка на стопу, мышечный дисбаланс, давление из-за веса тела также могут вызвать уплощение естественного свода стопы.
Чем опасно плоскостопие?
Если внимательно посмотреть на здоровую стопу, то можно увидеть на ней два свода: поперечный и продольный. Благодаря сводам мы удерживаем равновесие при ходьбе и передвигаемся на дальние расстояния, не уставая.
Когда своды деформируются, человеку ставится диагноз «плоскостопие». Одни пациенты, услышав о своем заболевании, начинают интенсивно лечиться всем подряд, а другие не предпринимают вообще ничего. Оба эти подхода неверные, ведь прежде чем лечить заболевание стоп, необходимо прийти на консультацию к врачу-ортопеду и определить степень и форму патологии. С другой стороны, если плоскостопие оставить без внимания, оно будет быстро прогрессировать, и лечение окажется более сложным.
Сейчас в мире насчитывает от 40 до 60% людей, страдающих плоскостопием. Заболевание может привести к таким осложнениям, как искривления позвоночника, радикулит, остеохондроз, межпозвонковая грыжа, а также заболевания тазовых костей, коленных суставов, искривление пальцев стопы.
Причины плоскостопия
Часто от плоскостопия и других заболеваний стоп страдают люди, чья профессия связана с постоянными нагрузками на ноги: курьеры, парикмахеры, продавцы и т.д. Ношение узкой обуви или туфель на высоких каблуках также ухудшает состояние стопы, увеличивает нагрузку на ее передний отдел и ведет к подворачиванию стопы внутрь. Поэтому самый оптимальный каблук для взрослых — 3-4 см, а для детей — 1-1,5 см.
Выделим несколько факторов, которые могут привести к данному заболеванию стоп:
- беременность;
- избыточный вес;
- заболевания, ведущие к хрупкости костей (осложнение после гриппа, рахит и т.д.);
- генетическая предрасположенность;
- неразвитость мышечно-связочного аппарата;
- различные травмы (перелом пяточной кости, лодыжек, повреждения связок и мышц, укрепляющих свод стопы).
Причины
- Генетическая детерминированность.
- Слабый свод стопы может не беспокоить пока человек сидит, но как только он встает на ноги, он может упасть.
- Травма
- Артрит голеностопного сустава стопы
- Разрыв заднего большеберцового сухожилия
- Беременность
- Заболевания нервной системы или мышц — такие, как детский церебральный паралич, мышечная дистрофия, или расщепление позвоночника.
- Сращение костей предплюсны может вызвать уплотнение и плоскостопие. Чаще всего диагностируется в детстве.
- Диабет
- Возрастные изменения. Многолетние нагрузки (бег, прыжки, ходьба) могут иметь негативные последствия. Одним из возможных последствий может быть плоскостопие. Сухожилие задней большеберцовой мышцы может ослабнуть после повторяющихся микронадрывов. Сухожилие задней большеберцовой мышцы является основной опорной структурой свода стопы. Сухожилие может воспалиться (тендинит) после нагрузки или даже порваться. После повреждения сухожилия свод стопы может сглаживаться.
Наличие плоскостопия в детстве не является патологией, так как формирование стопы заканчивается вместе с окончанием формирования опорно-двигательного аппарата. Другими словами, наличие плоскостопия в детстве совершенно не означает то, что плоскостопие сохранится и у взрослого человека. Люди с низким сводом или полностью без свода могут и не испытывать никаких проблем до определенного времени.
Диагностика патологии, при которой болит стопа посередине при ходьбе
Первым специалистом, принимающим человека с жалобами на дискомфорт ног, является терапевт. Он осматривает конечность, прощупывает болезненные места, дает направление к более узким специалистам.
Визуальный осмотр дает представление о:
- рельефе ступни;
- припухлостях;
- эластичности стопы;
- специфике походки;
- объеме движения сустава;
- состоянии кожных покровов;
- расположении пальцев.
Чтобы увидеть внутреннее состояние всей ступни, пациент проходит:
- рентген;
- артроскопию;
- томографию;
- УЗИ;
- делает отпечаток подошвы.
Врач может назначить анализы мочи, крови, забор суставной жидкости.
Лечение
Лечение варусной деформации стопы зависит от того, насколько рано была выявлена патология. На ранних стадиях заболевания у маленьких детей коррекция стопы возможна консервативными методами. У детей старшего возраста и взрослых требуется хирургическое лечение.
У детей
При ранней диагностике варусной деформации коррекция стопы возможна консервативными методами. Прежде всего малышу подбирают специальную ортопедическую обувь. Она сконструирована таким образом, чтобы стопа постоянно принимала физиологичное положение. Такую обувь необходимо изготавливать индивидуально, по форме ножки ребенка. Ботинки должны иметь жёсткий задник, чтобы прочно фиксировать пятку.
Лечебный массаж позволяет устранить мышечный спазм, повысить эластичность связок. Благодаря пластичности детских костей с помощью массажа можно добиться полного устранения деформации.
Приемам лечебного массажа родителей обучает врач. Его требуется делать ежедневно, уделяя процедуре около получаса. В массажный комплекс входят следующие приёмы:
- Поглаживание стопы с обеих сторон;
- Сначала медленное, затем более энергичное растирание подошвы и тыла стопы;
- Разминание подошвы, направленное от внутренней стороны к наружной;
- Снова поглаживание.
На каждый этап приходится по 5-6 минут. Если ребёнок не выдерживает получасовой сеанс, можно проводить процедуру три раза в день по 10 минут.
Гимнастика – один из важнейших этапов лечения варусной деформации. Физические упражнения способствуют улучшению кровообращения в стопе, тренировке мышечно-связочного аппарата. Лечебную гимнастику рекомендуется проводить ежедневно, время занятия составляет 20-30 минут. Перед выполнением упражнений проводят лёгкий разминочный массаж. Сами гимнастические приёмы выполняются из положения сидя, затем стоя.
Гимнастический комплекс определяет врач-ортопед в зависимости от выраженности деформации. Основные упражнения, используемые для коррекции варусной деформации:
- Сидя на стуле и упираясь ногами в пол, перекатывать стопы с внутренней стороны к наружной;
- Сидя на стуле, выполнять червеобразные движения стопами;
- Перекатывать ступнями по полу мячик или гимнастическую палку;
- Поднимать пальцами ног с пола мелкие предметы;
- Стоя на полу, поочередно подниматься на пяточках и носочках;
- Приседать, расставив ноги на ширину плеч;
- Ходить на внутренней и внешней стороне стоп поочередно.
Гимнастика при варусной деформации стопы
Заканчивать занятие рекомендуется массажем и тёплой ванночкой для ног.
При неэффективности консервативного лечения детям проводят операцию по исправлению варусной стопы. Заключается она в подрезании сухожилий с одной стороны голеностопного сустава, после чего нога устанавливается в правильное положение и фиксируется гипсовой повязкой. Через несколько месяцев происходит восстановление формы ноги. В течение полугода после операции потребуется ношение ортопедической обуви, занятия лечебной гимнастикой.
У взрослых
Для лечения варусной патологии у взрослых применяется операция остеотомии. Рассекаются искривлённые кости и на них накладывают аппарат Илизарова. В течение нескольких месяцев кости выпрямляются и ноги приобретают правильную форму.
В восстановительном периоде рекомендуется использовать ортопедическую обувь, заниматься лечебной гимнастикой и массажем.
Варусная деформация стоп – патология, формирующаяся в детском возрасте и приводящая к О-образному искривлению конечностей. У взрослых это заболевание проявляется артрозами коленных и тазобедренных суставов. Лечение осуществляется консервативными и хирургическими методами.