Лечение cиндрома рейтера
Содержание:
Причины повышения глазного давления
Причиной повышения давления в глазах может быть множество факторов. Именно поэтому на приеме врач-офтальмолог так тщательно собирает данные о Вашем месте работы, виде занятости, перенесенных ранее заболеваниях, передающихся по наследству болезнях и даже об увлечениях и хобби. Специалистами в области оптометрии были выявлены следующие факторы, оказывающие особое воздействие на повышенное давление. К ним относят:
заболевания сердечно-сосудистой системы. Наиболее распространенными среди них являются атеросклероз, варикозное расширение вен, тромбофлебит, аритмия, а также различные поражения эпикарда, миокарда, эндокарда, клапанного аппарата сердца, сосудов сердца, включая его врожденный порок, а также поражения артерий, вен, лимфатических сосудов;
- вегето-сосудистую дистонию. Несмотря на то, что данный диагноз отсутствует в Международной классификации болезней и довольно скептически воспринимается врачами, используется он достаточно часто, в основном, терапевтами, кардиологами и неврологами, когда речь идет о психогенно объяснимых вегетативных нарушениях, включая нарушения работы эндокринной системы, гипертонию, ишемическую болезнь сердца, а также панические и депрессивные расстройства;
- сахарный диабет. Довольно распространенное сегодня заболевание, относящееся к категории эндокринных и проявляющееся в нарушении усвоения организмом глюкозы и недостаточно выделяемом количестве гормона инсулина. Для патологии характерно хроническое течение, включающее нарушение всех видов обмена веществ: углеводного, жирового, минерального и водно-солевого;
- диэнцефальный синдром. Его причинами зачастую являются черепно-мозговые травмы, вследствие полноценного лечения которых возникают такие побочные действия, как нарушение обмена веществ (ожирение, гипертиреоз, появление отеков). Помимо прочего, пациенты могут жаловаться на головную боль, бессонницу, постоянно присутствующую нервозность и приступы истерии;
- различного рода болезни почечной системы. Так, например, при остром нефрите отмечается выраженное сужение артерий, хронические гломерулонефриты часто вызывают изменения в сосудах сетчатой оболочки глаза, а при почечной ретинопатии сосуды сетчатки становятся максимально сужены и склерозированы, что провоцируют отек в области диска зрительного нерва и в центральной области глазного дна;
- отравления химическими веществами. Проводя обследования пациентов с подозрением на глаукому и соприкасавшихся, при этом, с химическими веществами, врачами было выявлено стабильное нарушение регуляции офтальмотонуса при хронической интоксикации тетраэтилсвинцом — ядовитым металлорганическим соединением. Врачами подтверждено наличие зависимости нарушения регуляции повышенного давления глазного от длительности и степени контакта с данным веществом;
- продолжительная работа за компьютером. Исследования ученых подтвердили, что чем больше человек проводит времени за компьютером, то выше риск того, что у него будет повышенное глазное давление. Объясняется это тем, что глаза пациента находятся в постоянном напряжении, от чего нередко начинает болеть голова и повышаться офтальмотонус.
Приведенные нами выше причины, так или иначе, способствуют повышению давления глазного, лечение которого необходимо начинать своевременно, как только эту неприятную новость сообщит Вам лечащий врач. Помните, что непринятие мер с высокой вероятностью приведет к развитию глаукомы, которая может навсегда лишить зрения.
Как лечить cиндром Рейтера?
Лечение синдрома Рейтера выстраивается индивидуально. Целесообразно назначить антибиотики сроком на 1-1,5 месяца. Антибиотикотерапию обычно дополняют нестероидными противовоспалительными средствами, цитостатиками, а также десенсибилизирующими препаратами. При высокой активности деструктивных процессов и длительном течении заболевания показан курс гормонотерапии
Важно действовать в двух направлениях — ограничить и прекратить инфекционный процесс в организме и локализовать, снять воспалительный процесс
Широко применяют физметоды на позвоночник, суставы, актуален также массаж, лечебная физкультура, санаторно-курортное лечение.
Чем опасно заболевание
Артрит – это опасное заболевание. Протекает оно в несколько стадий и может давать серьезные осложнения.
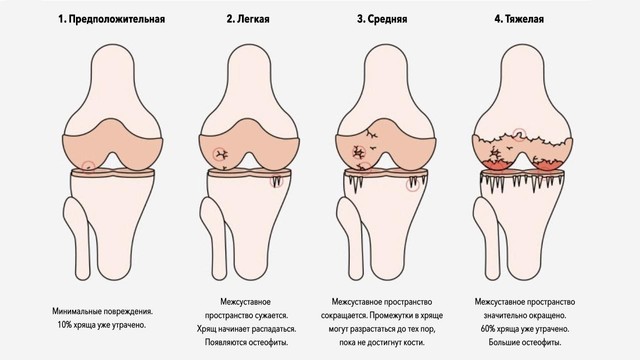
Стадии артрита
При длительном течении воспалительный процесс сочетается с дистрофическим, что приводит к развитию артрозоартрита, постоянным болям в суставах при артрите и полной инвалидизации больного.
- Стадия – начальная. Возникновение воспаления и отека синовиальной оболочки. Появляются первые суставные боли, увеличивается объем синовиальной жидкости, отекают и краснеют околосуставные мягкие ткани, нарушается двигательная функция. Часто страдает общее состояние больного.
- Стадия – образование паннуса. В месте воспаления разрастается соединительная ткань, прикрывающая поверхность хряща и разрушающая его. Боли при движении усиливаются, характерны ночные воспалительные боли. Внешне отечность может уменьшаться, но появляется уплотнение околосуставных мягких тканей.
- Стадия – формирование волокнистого анкилоза (неподвижности сустава). Хрящевая поверхность костей разрушена, соединительная ткань плотно срастается с костной тканью, формируя малоподвижное сочленение. Нарушается суставная функция. Обострение воспалительного процесса чередуется с ремиссией.
- Стадия – костный анкилоз. На месте соединительной ткани разрастается костная, и сустав становится полностью неподвижным. Инвалидизация.
4 стадии артрита
Возможные осложнения
Заболевание нужно начинать лечить как можно раньше, иначе трудно обойтись без осложнений. Разные виды артритов дают разные осложнения. Самыми частыми являются:
- переход острого воспалительного процесса в хронический с длительным рецидивирующим течением, сопровождающемуся сильными болями;
- формирование артрозоартрита, расстройство двигательной функции и инвалидизация;
- при гнойном артрите распространению инфекции на другие органы и системы, возникновение множественных гнойных процессов, сепсис.
Обострение
При хроническом течении артрита обострения чередуются с ремиссиями. Появляющиеся при этом симптомы зависят от клинической формы заболевания. Но в любом случае воспаление сопровождается отеком и покраснением мягких тканей пораженного сустава, усилением болей и ограничением двигательной функции.
При первых признаках обострения артрита нужно немедленно обращаться за медицинской помощью. Только так можно остановить прогрессирование заболевания и разрушение сустава.
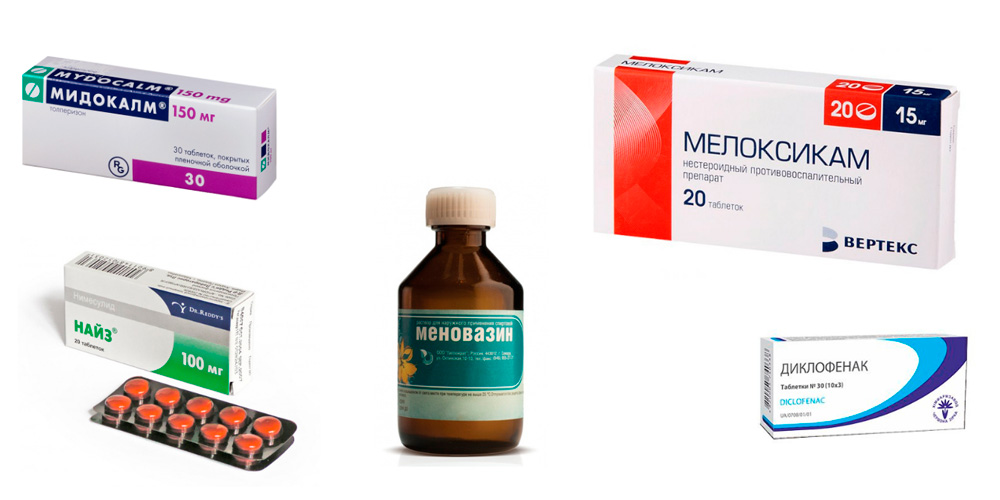
Если боли очень сильные, можно принять лекарство из группы нестероидных противовоспалительных препаратов – Диклофенак, Найз, Ибупрофен и др. Но полноценное лечение может назначить только врач!
Лечение cиндрома Рейтера во время беременности
У женщин синдром Рейтера, по статистике, развивается реже, чем у мужчин. Однако, будучи заболеванием, производным от хламидиоза, для женщин предрасположенность к синдрому означает подверженность хроническим цервициту, сальпингиту, аднекситу, циститу. Женщины, страдающие этими заболеваниями, являются носителями хламидии, но сами редко болеют урогенными артритами.
В то же время одно только носительство неблагоприятно для течения беременности. Инфекцию необходимо вылечить либо в ходе планирования беременности, либо проводить терапию на фоне беременности. Лечение в этом случае требует особого внимания со стороны медика, перед которым стоит задача эффективно устранить заболевание медикаментами, наименее токсичными для плода. Предпринимая этиотропное лечение, доктор не должен оставлять без внимания и необходимость симптоматического лечения, в ходе которого реализуется задача нормализовать самочувствие будущей матери.
Диагностика
Для проведения качественной диагностики болезни Рейтера на сегодняшний день используются следующие диагностические методы и меры:
- осуществление сбора и последующего анализа процесса развития заболевания и жалоб пациента;
- проведение общего осмотра, при котором специалист проверяет состояние кожи глаз, органов, принадлежащих к мочеполовой системе, а также определяет уровень подвижности, болевых ощущений в суставе и припухлостей;
- осуществление лабораторных исследований. При диагностике синдрома Рейтера не выделяется особый тест, однако результаты обследования могут выявить наличие и развитие процесса воспаления;
- осуществление соскоба, который берется со слизистой оболочки канала для выведения мочи, глаза, шейки матки. Также соскоб берется с того сустава, который поражен воспалительным процессом;
- рентгенограмма суставов может показать метаморфозы в случае длительного воспалительного процесса;
- также возможно проведение консультации у терапевта.
Причины и факторы риска развития болезни и синдрома Рейно
Предраспологающими факторами являются:
- наследственность,
- конституциональный дефицит сосудодвигательной иннервации концевых сосудов,
- психогенные факторы,
- травмы центральной нервной системы,
- хронические отравления никотином, алкоголем,
- эндокринные расстройства,
- инфекционные заболевания,
- переутомление и перегревание.
Особое значение играют метеотропные воздействия и профессиональные вредности:
- люди живущие в условиях сырого и холодного климата,
- рабочие химических производств,
- шахтеры, рыбаки, заготовители леса.
Также высокая заболеваемость наблюдается у людей, часто перенапрягающие кисти и пальцы рук: доярки, машинистки, пианисты и др.
Чем опасно заболевание
Картина запущенной стадии болезни Рейтера выглядит весьма печально: боли и зуд в мочеиспускательном канале, выделения из уретры, боли в коленных, голеностопных, межфаланговых суставах, воспаление слизистой глаз.
Часто возникают воспаления ахиллова сухожилия, сильные боли в пятках.
Возможно развитие баланопостита.
В остром периоде заболевания нередко возникают кератодермия (преимущественно на стопах и ладонях) и псориазоподобные проявления на коже и ногтях.
Могут встречаться лимфаденит (чаще паховых желез), нарушения сердечного ритма и проводимости вследствие поражения миокарда, перикардиты.
Нередки поражения почек (гломерулонефрит, пиелонефрит и др.).
Симптомы болезни и синдрома Рейно
Болезнь Рейно наблюдается преимущественно у молодых женщин (более 90%) в возрасте 25-35 лет, очень редко у детей и пожилых лиц./
Для болезни Рейно характерна строгая симметричность поражения. Руки поражаются раньше чем ноги.
При I стадии отмечаются кратковременные приступы в ответ на холодовое или психоэмоциональное воздействие, в виде: похолодания, бледности и потери чувствительности пальцев. В них появляется ломящая боль, чувство жжения.
При прекращении воздействия холода и согревании симптомы проходят.
II стадия наступает в среднем через 6 месяцев и отличается от первой увеличением продолжительности приступов, резко возрастает чувствительность к холоду.
После бледности наступает глубокая синюшность пальцев, иногда с умеренной отечностью. Боль интенсивная, жгучая или разрывающая.
III стадия наступает через 1-3 года от начала заболевания и наблюдается у меньшей части больных.
Сопровождается всеми, но более выраженными симптомами предыдущей стадии. Отличительной особенностью являются значительные трофические нарушения:
- болезненные язвочки на кончиках пальцев,
- повышенная ранимость пальцев,
- абсолютная непереносимость низких температур.
IV стадия характеризуется постоянным болевым синдромом и интоксикацией. Пораженные пальцы утолщены, суставы тугоподвижны, синюшность кожи постоянная, нередко возникает сухой некроз ногтевых фаланг.
Особенности течения артрита кистей при разных типах заболевания
Артрит кисти может быть проявлением разных болезней, поэтому его симптомы, течение и последствия также будут разными.
Посттравматический и гнойный артрит
Присоединение гнойной инфекции может произойти при любом виде заболевания. Чаще всего это случается после открытых травм, но иногда инфекция попадает в суставы с током крови из отдаленных очагов инфекции. Если инфекция не присоединяется, то болезнь протекает остро и заканчивается полным выздоровлением.
Начало гнойного процесса острое, с лихорадкой, головной болью, недомоганием. Кисть очень болезненна, она резко отекает, кожа краснеет. Движения резко ограничены из-за боли. При появлении таких симптомов больному требуется хирургическая помощь.
Хронический посттравматический артрит рук развивается при частом мелком травмировании кисти у лиц, занимающихся некоторыми видами спорта (теннисистов), музыкантов (пианистов), парикмахеров и др. При отсутствии помощи и продолжении травмирования наступает стойкое нарушение функции сустава.
Ревматоидный артрит
Ревматоидный артрит
Поражение мелких суставов рук развивается часто. Характерно симметричное поражение суставов и медленно прогрессирующее течение. Вначале появляются умеренные преходящие боли и скованность движений по утрам, продолжающаяся не более получаса и проходящая на фоне двигательной активности. Развивается также артрит пальцев рук.
Через некоторое время появляется некоторая припухлость над местом поражения, боли становятся постоянными, беспокоят ночные боли и сильная утренняя скованность. Отечность может то нарастать, то уменьшаться, но боли не проходят. Покраснение кисти встречается редко.
Если своевременно не обратиться к врачу, то постепенно появляется деформация кистей – они приобретают форму ластов и полностью или частично утрачивают свою функцию.
Реактивный артрит
Развивается через две недели после перенесенной мочеполовой или кишечной инфекции, иногда после гайморита, отита или ангины. Чаще в патологический процесс вовлекаются суставы нижних конечностей, но иногда и верхних, например, лучезапястный сустав.
Заболевание чаще всего протекает остро, с болями, покраснением и отеком тканей. Прогноз благоприятный: при адекватном лечении наступает полное выздоровление. Но иногда течение изначально хроническое, в таком случае, при длительном течении может нарушаться функция сустава.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Инфекционный артрит
Поражение рук чаще всего происходит при гонорейном артрите. Воспалительный процесс протекает остро, с болями, отеком и покраснением тканей, повышением общей температуры тела, недомоганием. Проходит после назначения лечения гонорейной инфекции. Хроническое течение встречается редко.
Ювенильный хронический артрит (ЮХА)
Встречается в детском и подростковом возрасте и может носить многофакторное происхождение. Протекает чаще хронически, но бывает и подострое течение. Особенностью этого вида артрита рук является частое поражение суставов кисти и пальцев рук, длительное течение и формирование инвалидизации в течение последующих семи лет.
Деформация конечностей (укорочение) наступает за счет того, что происходит преждевременное закрытие костных зон роста.
Подагрический артрит
Обменное заболевание – отложение солей мочевой кислоты в суставных и околосуставных тканях. Воспаление мелких суставов рук редко является единственным симптомом заболевания, обычно его появление сочетается с развитием артритов других суставов, особенно часто поражается большой палец. Во время приступа подагры область над пораженным суставом отекает, краснеет, боли очень сильные. При частом повторении воспаления в одном и том же суставе возможно нарушение суставной функции: кисть перестает сгибаться.
Подагрический артрит
Причины синдрома Рейно
Синдром Рейно может быть следствием следующих болезней и факторов:
- различная аутоиммунная патология соединительной ткани (системная склеродермия, ревматоидный артрит, системная красная волчанка);
- воспалительные заболевания кровеносных сосудов – системные васкулиты (гранулематоз или болезнь Вегенера, узелковый полиартериит, лекарственные васкулиты, криоглобулинемический васкулит);
- болезни крови (тромбофлебит, тромбоцитемия, криоглобулинемия, лейкозы);
- заболевания эндокринной системы (патология надпочечников и щитовидной железы);
- переохлаждение организма, стрессы, эмоциональное перенапряжение;
- длительный прием лекарств, обладающих сосудосуживающим действием (лечебные средства от мигрени).
К каким докторам обращаться, если у Вас cиндром Рейтера
- Дерматолог
- Инфекционист
- Ревматолог
Рентгенологические изменения в подвздошно-крестцовых суставах напоминают динамику болезни Бехтерева, то есть сначала появляется остеопороз, неравенство и нечеткость суставных контуров. Затем развивается субхондральный неравномерный склероз, сужение суставной щели.
В отличие от болезни Бехтерева, анкилоз наступает редко.
В первом плюсно-фаланговом суставе вначале поражения развивается остеопороз, появляются кистоподобные просветления в эпифизах, далее сужается суставная щель, появляется узурация, но непосредственно анкилоз, тем более позвоночника, происходит очень редко. В области пяточной кости возникают периоститы, пяточные шпоры.
На рентгенограммах в коленных и голеностопных суставах помимо расширения контуров суставной капсулы и ее уплотнения также отмечается остеопороз.
В анализах крови обычно выявляют увеличенную СОЭ, умеренный лейкоцитоз, С-реактивный белок положительный, увеличение количества серомукоида, белковых фракций, повышение активности лизосомальних ферментов, появление антихламидийных антител с положительной реакцией связывания комплемента. Большое значение для диагностики имеет выявление в выделениях из мочеиспускательного канала хламидий.
У большинства больных определяют антиген HLA-В27.
При типичном начале и течении болезни с выраженной триадой симптомов диагностика не затруднена.
Дифференциальная диагностика проводится с периферийной формой болезни Бехтерева. При болезни Бехтерева поражаются тазобедренные и плечевые суставы, возникают анкилозы грудинно-реберных суставов, но отсутствуют клинические симптомы конъюнктивита, уретрита, повреждения кожи.
Возможная локализация воспаления
При кишечной и урогенитальной формах реактивного артрита чаще поражаются суставы нижних конечностей. При носоглоточной форме – суставы верхних конечностей и височно-челюстной сустав.
Артрит нижних конечностей
Поражение нижних конечностей преимущественно начинается с больших пальцев ног и поднимается вверх (симптом лестницы), асимметрично поражая вышележащие суставы. При реактивном артрите воспаляются от одного до пяти суставов:
- межфаланговые пальцев ног; чаще всего поражается I палец стопы, он отекает и краснеет – симптом «палец-сосиска»;
- голеностопные с поражением окружающих тканей; особенно характерно поражение сухожилий и связок в пяточной области с формированием рыхлых пяточных шпор, что вызывает постоянную боль, усиливающуюся при хождении и наступлению на пятку;
- коленные – для этой локализации характерно образование большого количества экссудата (воспалительной жидкости в суставе), что приводит к образованию подколенных кист; разрыв кист приводит к развитию тромбофлебитов и нарушению венозного кровообращения;
- тазобедренные – поражается редко, протекает в виде умеренных суставных болей.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Артрит верхних конечностей
Локализация реактивного артрита в суставах верхних конечностей встречается гораздо реже. В основном это происходит при заболеваниях носоглотки и стоматологических инфекционно-воспалительных процессах.
Чаще всего при РеА поражаются суставы:
- локтевой – локоть отекает, краснеет, становится болезненным, рука с трудом сгибается и разгибается;
- лучезапястный с поражением связок и сухожилий кисти – боли в суставе передаются на кисть; сильная боль не позволяет сжимать и разжимать кисть, удерживать в ней предметы;
- плечевой – поражается редко, характерна отечность и болезненность.
Височно-челюстной артрит
 Реактивнй артрит поражает суставы нижних и верхних конечностей, височно-челюстные суставы
Реактивнй артрит поражает суставы нижних и верхних конечностей, височно-челюстные суставы
Триггером являются инфекции носоглотки, уха и полости рта. Характерна небольшая припухлость, покраснение и отечность в области развития реактивного артрита. При открытии рта наблюдается небольшая асимметричность, может нарушаться и становиться болезненным процесс жевания. Заболевание протекает остро или подостро, хорошо лечится, прогноз благоприятный.
Лечение болезни и синдрома Рейно
Консервативная терапия включает в себя:
- устранение факторов риска,
- седативная терапия,
- устранение сосудистого спазма,
- борьба с болью,
- улучшение микроциркуляции,
- коррекция реологических нарушений,
- борьба с аутосенсибилизацией и коррекция иммунодефицита,
- улучшение питания тканей и укрепление сосудистой стенки.
Следует помнить беременность и роды нередко приводят к спонтанному излечению болезни Рейно.
Немедикаментозные методики лечения синдрома Рейно включают: психотерапию, рефлексотерапию, физиотерапию, гипербарическую оксигенацию, экстракорпоральную гемокоррекцию.
При неэффективности консервативного лечения ставят показания к хирургическим вмешательствам:
-
Десимпатизация:
- Открытое вмешательство,
- Эндоскопичекие методы.
- Ампутация и экзартикуляция пораженных фаланг пальцев, крайняя и вынужденная мера, выполняющаяся менее чем у 1% больных
Течение синдрома Рейно относительно благоприятное. Приступы ишемии могут спонтанно прекратиться после смены привычек, климата, профессии, проведения санаторного лечения и т. д.
Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
| Cиндром Шарпа |
| Алкаптонурия и охронотическая артропатия |
| Аллергический (эозинофильный) гранулематозный ангиит (синдром Черджа-Штрауса) |
| Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона) |
| Артропатия при гемохроматозе |
| Болезнь Бехтерева (анкилозирующии спондилоартрит) |
| Болезнь Кавасаки (слизистокожножелезистыи синдром) |
| Болезнь Кашина-Бека |
| Болезнь Такаясу |
| Болезнь Уипла |
| Бруцеллезный артрит |
| Внесуставный ревматизм |
| Геморрагический васкулит |
| Геморрагический васкулит (болезнь Шенлейна — Геноха) |
| Гигантоклеточный артериит |
| Гидроксиапатитная артропатия |
| Гипертрофическая легочная остеоартропатия (болезнь Мари — Бамбергера) |
| Гонококковый артрит |
| Гранулематоз Вегенера |
| Дерматомиозит (ПМ) |
| Дерматомиозит (полимиозит) |
| Дисплазия тазобедренного сустава |
| Дисплазия тазобедренных суставов |
| Диффузный (эозинофильный) фасциит |
| Зоб |
| Иерсиниозный артрит |
| Интермиттирующий гидрартроз (перемежающаяся водянка сустава) |
| Инфекционный (пиогенный) артрит |
| Иценко — Кушинга болезнь |
| Лаймовская болезнь |
| Локтевой стилоидит |
| Межпозвонковый остеохондроз и спондилез |
| Миотендинит |
| Множественные дизостозы |
| Множественный ретикулогистиоцитоз |
| Мраморная болезнь |
| Невралгия позвоночного нерва |
| Нейроэндокринная акромегалия |
| Облитерирующий тромбангиит (болезнь Бюргера) |
| Опухоль верхушки легкого |
| Остеоартроз |
| Остеопойкилия |
| Острый инфекционный артрит |
| Палиндромный ревматизм |
| Периартрит |
| Периодическая болезнь |
| Пигментный виллезанодулярный синовит (синовит геморрагический) |
| Пирофосфатная артропатия |
| Плексит плечевого сустава |
| Пневмокониоз |
| Подагра |
| Пояснично-крестцовый плексит |
| Псориатический артрит |
| Реактивный артрит (артропатия) |
| Ревматизм |
| Ревматическая полимиалгия |
| Ревматоидный артрит |
| Рецидивирующий полихондрит |
| Саркоидоз |
| Синдром Барре — Льеу |
| Синдром Бехчета |
| Синдром Гудпасчера |
| Синдром запястного канала |
| Синдром Марфана |
| Синдром тарзального канала |
| Синдром Титце |
| Синдром Фелти |
| Синдром Шегрена |
| Синдром Элерса — Данло |
| Синовиома |
| Сирингомиелия |
| Системная красная волчанка |
| Системная красная волчанка (СКВ) |
| Системная склеродермия |
| Сифилитический артрит |
| Смешанная криоглобулинемия (криоглобулинемическая пурпура) |
| Смешанное заболевание соединительной ткани |
| Сывороточная и лекарственная болезнь |
| Тендовагинит |
| Туберкулез позвоночника |
| Туберкулезный полиартрит |
| Узелковый полиартериит |
| Фиброзит (фасцииты и апоневрозиты) |
| Хондродисплазия |
| Хондроматоз суставов |
| Шейный плексит |
Причины заболевания
По статистике, данным синдромом чаще страдают представители сильного пола, болезнь Рейтера у мужчин (в основном в возрасте 20-40 лет) встречается в 80% случаев. Намного реже развивается болезнь Рейтера у женщин, в единичных случаях заражаются дети.
Предполагается, что один из основных факторов заболевания — инфекции, передающиеся половым путём. Чаще всего возбудителем является хламидия — микроорганизм размером 250-300 нм, который может длительное время существовать в теле человека. В угрожающей для жизни микроорганизма ситуации хламидии могут превращаться в L-форму, которая более устойчива к внешнему воздействию и обладает способностью к длительному паразитированию. Все это способствует хроническому течению болезни.
Предшествовать болезни Рейтера может также острая кишечная инфекция, например сальмонеллез или дизентерия. Известны случаи болезни Рейтера, вызванной патогенной флорой, попавшей в организм человека в ходе приёма пищи или респираторным путём.
Большую роль в развитии синдрома Рейтера играет наследственная предрасположенность. Неправильная активность иммунитета передается от родителей. При соответствующих, неблагоприятных условиях иммунитет начинает направлять свои силы на клетки собственного организма.
В связи с этим обычно разделяют случаи развития болезни вследствие половой инфекции и после перенесённого пациентом инфекционного энтероколита.
Симптомы реактивного артрита
Характерные
для реактивного артрита
симптомы делятся на группы в зависимости от локализации поражения:
- суставные проявления (воспаление суставов нижних
конечностей (коленные, голеностопные, суставы стопы), боли при движениях,
усиливающиеся по ночам и в состоянии покоя, покраснение кожи над пораженным суставом, возникновение отечности в местах поражения, скованность в позвоночнике и крестцовом отделе); -
поражение мочеполовой системы (рези, жжение, зуд при мочеиспускании, покраснение вокруг отверстия мочеиспускательного канала,
выделения различного характера из уретры или влагалища); - поражения кожи и слизистых оболочек (появление красных пятен, бугорков, на пораженных участках кожа начинает трескаться,
уплотняться, образование язв на слизистых оболочках рта и половых органов); - поражения других органов (воспалительные процессы в легких, почках, сердечной мышце, воспаление глаз, чаще всего слизистой оболочки
— боль, покраснение, слезотечение).
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению синдрома Рейтера
10
Ревматолог
Физиотерапевт
Артролог
Врач высшей категории
Маркус Бронислава Борисовна
Стаж 45
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
9
Кардиолог
Терапевт
Ревматолог
Врач высшей категории
Профессор
Резван Владимир Владимирович
Стаж 33
года
Доктор медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
9.1
Ревматолог
Врач высшей категории
Елонаков Александр Викторович
Стаж 22
года
Семейная на Киевской
г. Москва, ул. Брянская, д. 3
Киевская
380 м
Киевская
540 м
Киевская
650 м
Мед Лайт
г. Москва, ул. Народного ополчения, д. 23 к.3
Октябрьское поле
2.2 км
8 (499) 519-37-50
8 (495) 185-01-01
9
Ревматолог
Врач высшей категории
Коцофанэ Елена Викторовна
Стаж 33
года
Поликлиника №5 на Плющихе
г. Москва, ул. Плющиха, 14
Смоленская
660 м
Смоленская
700 м
Киевская
990 м
8 (499) 969-28-47
10
Кардиолог
Невролог
Пульмонолог
Ревматолог
Рефлексотерапевт
Гирудотерапевт
Врач высшей категории
Сафиуллина Аделия Юрьевна
Стаж 31
год
Кандидат медицинских наук
Клиника Доктор АС на Рубцовской набережной
г. Москва, Рубцовская наб., д. 2, корп. 3
Бауманская
1.2 км
8 (499) 519-39-95
9.5
Гастроэнтеролог
Лор (отоларинголог)
Терапевт
Врач высшей категории
Доцент
Ниязов Фаршед Истамович
Стаж 28
лет
Кандидат медицинских наук
МедСемья Солнцево
г. Москва, Солнцевский пр-т, д. 19
Солнцево
1.4 км
Говорово
2.3 км
Румянцево
3.5 км
8 (499) 519-34-11
Патогенез (что происходит?) во время Синдрома (болезни) Рейтера:
При половом заражении в мочеполовых органах (уретра, простата, цервикальный канал матки) развивается очаг воспаления, откуда хламидии распространяются в различные ткани, в том числе и суставные. Затем развивается аутоаллергия, от выраженности которой зависит характер течения болезни.
Выделяют 2 стадии заболевания: первая — инфекционная, характеризуется наличием хламидии в уретре; вторая — иммунопатологическая, сопровождающаяся развитием иммунокомплексной патологии с поражением синовии суставов и конъюнктивы.
Уретро-окуло-синовиальный синдром могут вызвать и другие микроорганизмы — иерсиния, сальмонелла, шигелла. Предлагается выделять две формы заболевания: спорадическую (болезнь Рейтера) (клиническим проявлениям предшествует венерическое заражение, а этиологический фактор выявляется у 65-70% больных) и эпидемическую, или постэнтероколитическую (артриту, уретриту, конъюнктивиту предшествует энтероколит различной природы — дизентерийной, иерсиниозной, сальмонеллезной, недифференцированной). Постэнтероколитическую форму некоторые авторы называют синдромом Рейтера.
Предполагается, что хламидии, шигеллы, сальмонеллы, иерсинии, уреаплазмы имеют определенные антигенные структуры, вызывающие своеобразный иммунный ответ организма в виде уретро-окуло-синовиального синдрома у генетически предрасположенных лиц.
При длительности болезни до 6 мес ее определяют как острое течение, до 1 года — затяжное, более 1 года – хроническое.
Симптомы и диагностика
Выраженность и проявление симптомов увеита глаза зависит от его локализации (переднее или заднее), степени патогенности возбудителя и общего состояния организма больного.
Передний увеит в острой форме проявляет себя ярким покраснением, так называемой перикорнеальной инъекцией – венчик гиперемии вокруг роговицы. Возможна смешанная инъекция – тотальное покраснение всего глазного яблока. Нарастает болезненность, затуманивается зрение, глаз слезится, больно смотреть на свет. Врач, осматривая пациента, отмечает сужение зрачка, выпот, клеточную взвесь в переднем отрезке. В большинстве случаев наблюдается офтальмогипертензия.
При подостром течении или обострении хронического увеита глаза симптоматика менее выраженная, сглаженная – отмечается незначительное покраснение глаза, слабая болезненность, плавающие помутнения в поле зрения.
Частые осложнения переднего увеита глаза – спайки зрачкового края радужки с капсулой хрусталика – задние синехии, вторичная глаукома, катаракта, отек макулярной зоны сетчатки.
При локализации преимущественно в задних отделах – заднем увеите глаза – симптоматика включает в себя ухудшение зрения, большое количество плавающих помутнений в поле зрения, меняющих свое расположение при перемене взгляда, искажение формы и размеров предметов.
Осложненния задних форм локализации увеита – отек и недостаток кровоснабжения в центре сетчатки, нарушение кровоснабжения сетчатки, ее отслойка, поражение зрительного нерва.
Исходом тяжелых форм заднего увеита или панувеита нередко становятся слепота или слабовидение, что ведет к инвалидизации пациента.
Диагностика
Диагностические мероприятия обязательно включают в себя не только осмотр офтальмолога, но и консультации смежных специалистов – терапевтов, ревматологов, дерматологов, аллергологов и пр.
В кабинете офтальмолога в обязательном порядке проводят:
-
авторефрактокератометрию и проверку зрения без коррекии/с коррекцией;
-
тонометрию – измерение внутриглазного давления;
-
осмотр переднего отрезка глаза под микроскопом (биомикроскопию). На этом этапе выявляют признаки переднего увеита – клеточную взвесь, экссудат, преципитаты на эндотелии роговицы, изменения в радужной оболочке, наличие спаечного процесса, изменения в секловидном теле;
-
офтальмоскопию –осмотр глазного дна. Наиболее информативна офтальмоскопия, проведенная после расширения зрачка. Кроме того, закапывание мидриатиков при увеите глаза, расширяя зрачок, «рвет» сращения между радужной оболочкой и хрусталиком, улучшая циркуляцию внутриглазной жидкости и служит профилактикой офтальмогипертензии. При осмотре глазного дна уточняют «заинтересованность» заднего отрезка в воспалительном процессе: очаговые изменения в сетчатке, ее отек, ишемию, вовлеченность диска зрительного нерва и т.п.
При непрозрачности оптических сред проводят УЗИ. Из дополнительных диагностических манипуляций при необходимости выполняют гониоскопию (определяют наличие экссудата, спаек, новообразованных сосудов в углу ПК), при прозрачных оптических средах — ОКТ (оптическую когеррентную томографию сетчатки и зрительного нерва).
Гониоскопия – осмотр угла передней камеры — при увеитах позволяет выявить экссудат, сращения, неоваскуляризацию радужки и угла передней камеры глаза.
Для адекватного лечения увеита крайне важна лабораторная диагностика: ИФА (определение антител классов M, G) к возбудителям токсоплазмоза, цитомегаловирусной, герпесной, хламидийной, микоплазменной и др. инфекциям. Выполняют общий и биохимический анализ крови, общий анализ мочи и пр.
При подозрении на туберкулезную этиологию процесса к диагностике и лечению увеита глаза привлекают фтизиатров, назначают рентгенографию легких, пробу Манту.