Препателлярный бурсит: причины, симптомы, лечение
Содержание:
- Характерные симптомы
- Клинические формы плечевого артрита
- Какую роль выполняет синовия?
- Как лечат аллергический артрит в клинике «Парамита»
- Причины аллергического артрита
- Физиотерапия
- Виды подагры
- Локализация
- Признаки бурсита сустава
- Причины коленного бурсита
- Что такое синовит
- Бурсит коленного сустава: лечение народными средствами.
- Эпидемиология
- Комплексный подход в лечении жидкости в колене
Характерные симптомы
Симптомы бурсита коленного сустава зависят от локализации и вида воспаления околосуставной сумки.
Общие проявления всех видов бурсита колена включают: боль, признаки местной воспалительной реакции (повышение температуры, отек и покраснение сустава), нарушение двигательной активности пораженной ноги.
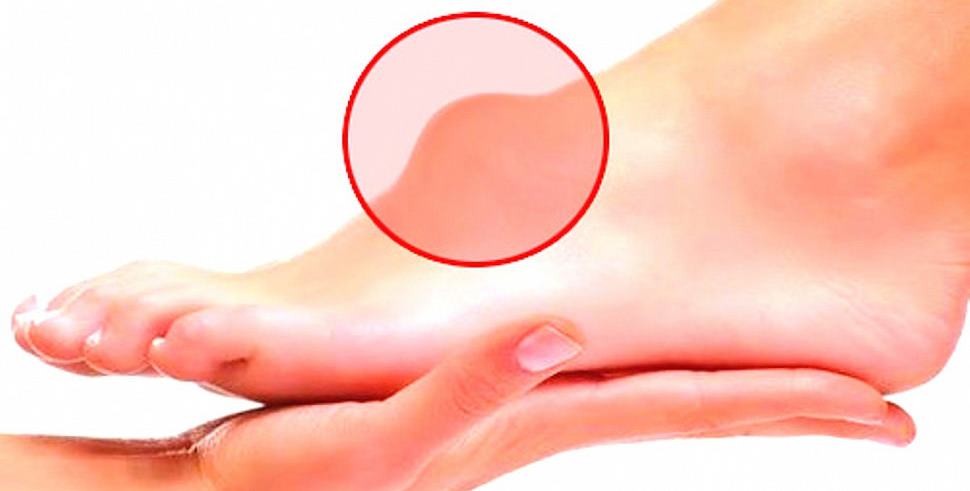
Клинические признаки препателлярного бурсита:
- припухлость в области надколенника;
- при ощупывании определяют мягкое болезненное образование овальной формы;
- боль и скованность движений после длительного сидячего положения;
- покраснение кожи над коленом и повышение температуры в участке воспаления.
Клинические признаки инфрапателлярного бурсита:
- увеличение сустава в надколенной области;
- покраснение кожных покровов в участке воспаления;
- усиление болей в колене и скованность при длительном пребывании на ногах.
Клинические признаки кисты Бейкера:
- появление округлого выпячивания в подколенной ямке;
- при ощупывании определяют болезненное образование мягкой консистенции;
- возникновение скованности и боли во время ходьбы по лестнице.
Отличия в симптомах в зависимости от выпота:
- При гнойном процессе ухудшается общее состояние – повышается температура тела до 38 градусов, беспокоят вялость и сонливость, снижается работоспособность.
- При серозном выпоте общее самочувствие нарушается редко.
- Геморрагический выпот вызывает резкое ограничение движений в пораженном сочленении.
Клинические формы плечевого артрита
В течении разных клинических форм артритов есть свои особенности.
Острый гнойный плечевой артрит
Начинается и протекает остро, с выраженной лихорадкой, нарушением общего состояния, сильными воспалительными болями, отеком, покраснением околосуставных тканей. Состояние может быть тяжелым, осложняется распространением гноя на окружающие ткани и сепсисом. При гнойном артрите больному необходима экстренная медицинская помощь.
Посттравматический
Протекать посттравматический артрит плечевого сустава может остро и хронически. Если повреждение было закрытым, воспалительный процесс имеет асептический характер и со временем может проходить самопроизвольно. Но в некоторых случаях в сустав попадает инфекция и развивается гнойный воспалительный процесс, который может принимать хроническое течение. Требуется своевременное назначение активного лечения, а затем восстановительной терапии.
Инфекционный
Некоторые инфекционные заболевания сопровождаются поражением плечевого сустава. Так, при туберкулезе плечевой артрит начинается незаметно. Появляются умеренные болевые ощущения в одном из суставов, усиливающиеся при движении. Постепенно на стороне поражения развивается атрофия мышц, и одна рука выглядит тоньше другой. Нарушается суставная функция, могут развиваться свищи с выходом на поверхность кожи воспалительного экссудата. Течение длительное, поддается только специфической противотуберкулезной терапии.
Ревматоидный
При плечевом артрите ревматоидного происхождения редко происходит единичное поражение плечевого сочленения. Обычно аутоиммунный воспалительный процесс сначала развивается в мелких суставчиках, а затем уже происходит симметричное развитие плечевого артрита. Воспалительный процесс имеет волнообразный или непрерывно рецидивирующий характер, сопровождается болями, припухлостью при обострении и постепенным снижением функции плеча за счет склероза суставной капсулы и разрушения суставного хряща.
Ревматроидный артрит плечевого сустава может привести к разрушению суставного хряща
Реактивный
Развивается после перенесенных мочеполовых, кишечных или носоглоточных инфекций. Реактивный артрит начинается через неделю после перенесенной инфекции. Плечевые суставы поражаются редко (в 6% случаев). Появляется припухлость и болезненность, которая в большинстве случаев проходит самостоятельно за 1 – 1,5 месяца. Но иногда течение начинает принимать хроническую форму с волнообразным течением и развитием суставной тугоподвижности. При болезни Рейтера воспаление в плече сочетается с уретритом и поражением глаз.
Идиопатический
Развивается в основном у детей и подростков. Диагноз идиопатического воспаления ставится только поле исключения всех остальных суставных заболеваний. Точно причины данной патологии не установлены, но имеет значение наследственная предрасположенность ребенка. Девочки болеют чаще. Протекает заболевание волнообразно, с рецидивами и ремиссиями, часто является причиной ранней инвалидности ребенка.
Псориатический
Поражение плеча при псориазе возникает редко и носит асимметричный характер. Чаще всего заболевание развивается на фоне уже имеющихся характерных поражений мелких концевых суставов пальцев, ногтей и кожных высыпаний. Появляется некоторая припухлость и болезненность плеча. Нарушение движений вначале появляется за счет болевого синдрома. Особенностью плечевого артрита при псориазе является то, что он с трудом поддается лечению.
Подагрический
Плечевой артрит при подагре развивается редко. Гораздо чаще поражаются мелкие суставчики нижних конечностей. Но иногда на этом фоне начинается подагрическое воспаление в плече. Приступ связан с отложением в суставных и околосуставных тканях солей мочевой кислоты. Начинается он внезапно, часто ночью, сопровождается покраснением, отечностью тканей и сильными болями. Продолжается приступ но нескольких часов до нескольких дней, затем самопроизвольно проходит без каких-либо последствий. При повторяющихся приступах в плече развиваются дистрофические нарушения, формируется артроз с нарушением функции.
Деформирующий артрозоартрит
Заболевание может быть исходом большинства плечевых артритов, протекающих хронически с обострениями и ремиссиями. Постепенно происходит разрастание костной ткани с деформацией сустава и нарушением его функции. Проявляется ноющими болями и ограничением движений. Во время обострений боли усиливаются, в месте поражения появляется небольшая припухлость.
Какую роль выполняет синовия?
В коленке есть синовиальная мембрана – крепкая и непроницаемая субстанция, которая обволакивает и устилает костные ткани и сухожилия. Синовиальная масса в коленном диартрозе исполняет роль предохранителя от старения и быстрого изнашивания за счет постоянного трения. Клетки мембраны секретируют эту жидкость и она покрывает всю поверхность диартроза и препятствует перетиранию его элементов
Если этой смазки много или, наоборот, мало, это считается патологией.Важно: любые нарушения в выработке суставного секрета могут быть плачевными для здоровья диартроза и требуют сиюминутного лечения
Как лечат аллергический артрит в клинике «Парамита»
Наши специалисты очень внимательно относятся к каждому пациенту с аллергическим артритом. Его тщательно обследуют, чтобы исключить другие клинические формы болезни и установить наличие или отсутствие дистрофических изменений в суставе. Только после этого назначается лечение, включающее:
- методы, основанные на достижениях современной медицины, разработанные в ведущих клиниках мира; применяются новейшие лекарственные препараты и немедикаментозные методы лечения;
- традиционные восточные методики, пришедшие к нам из Китая и Тибета; они веками с успехом применялись для лечения различных видов аллергий; в основе этих методик лежит восстановление энергетического потенциала пациента, что приводит к стимуляции жизненных сил пациента, нормализации функции иммунной системы и устранению очагов воспаления.
Такой подход к лечению болезни позволяет полностью устранить угрозу хронизации воспалительного процесса и разрушения сустава. Но даже при запущенных стадиях заболевания мы сможем остановить прогрессирование болезни. Обращайтесь!
Причины аллергического артрита
Причиной аллергического артрита является повышенная чувствительность организма к различным факторам окружающей среды – аллергенам. Аллергенами могут быть различные частички, попадающие в организм – продуктов питания, частичек кожи или шерсти животных, чешуи рыб, лекарств, возбудителей инфекции и т.д. Болезнь может развиваться также в ответ на введение вакцины или сыворотки.
Внедрение аллергена в организм вызывает сенсибилизацию – повышенную чувствительность организма к определенному веществу — антигену. В ответ на внедрение данного вещества организм вырабатывает нейтрализующие его антитела. При повторном попадании в организм этого аллергена образуются комплексы антиген (аллерген) – антитело, откладывающиеся на стенках органов-мишеней и вызывающих воспалительный процесс. При аллергическом воспалении суставов таким органом – мишенью является внутренняя синовиальная оболочка, выстилающая его полость.
Аллергический артрит у детей в большинстве случаев имеет инфекционно-аллергическую природу. Начало его связано с перенесенной бактериальной или вирусной инфекцией. Чаще всего это стрептококковая, стафилококковая, кишечная или хламидийная инфекция. Заболевание протекает остро, носит доброкачественный характер и при правильном лечении артрита заканчивается полным выздоровлением.
В некоторых случаях, при наличии наследственной отягощенности (близких родственников, болеющих аллергическими заболеваниями) сначала развивается аллергия на инфекцию, а затем к ней присоединяется аллергия на собственные ткани пациента. При артрите это аллергия на внутрисуставные ткани. В результате развивается длительный рецидивирующий аутоиммунный воспалительный процесс, разрушающий пораженный сустав – ревматоидный артрит.
Кроме детей к развитию инфекционно-воспалительного артрита склонны лица, страдающие сахарным диабетом, онкологическими заболеваниями, СПИДом, половыми инфекциями, страдающие другими аллергическими болезнями и хроническими артритами различной этиологии.
Физиотерапия
Физиотерапевтические процедуры назначают, когда основной этап реабилитации завершен. Их действие направлено на улучшение кровообращения и лимфотока в больной спине. Это способствует снятию отека, воспалению, улучшает поставку питательных веществ к больной зоне. Результат – быстрое заживление тканей, восстановление мышц, нервных волокон.
В большинстве случаев врач назначает несколько процедур, которые улучшают действие друг друга. Это:
- Электромиостимуляция – электрическая стимуляция нервов и мышц, направленная на улучшение их работы.
- Ионофорез – ток малой силы и напряжения подается через электроды. Его действие направлено на улучшение состояния гладких мышц, кровеносных сосудов. Также с помощью процедуры можно доставить лекарства в более глубокие слои кожи.
- Магнитотерапия – воздействие на организм с помощью магнитных полей, что способствует улучшению нервных, иммунных, обменных процессов.
- УВЧ – воздействие на организм высокочастотного магнитного поля, что повышает проницаемость кровеносных сосудов. Улучшается проникновение к больной области питательных веществ, иммунных клеток. Это стимулирует рост, развитие и заживление тканей после удаления грыжи.
- Лазеротерапия – воздействие на больную область пучка концентрированного света, что способствует прогреванию мягких тканей, улучшению кровотока, заживлению больного участка.
- Диадинамотерапия – лечение током разной частоты, что оказывает обезболивающий эффект, улучшает обмен веществ, работу нервов и мышц.
Каждый курс физиотерапии состоит из 10-15 сеансов. Лечение можно продолжить после небольшого перерыва, если есть медицинские показания.
Мануальная терапия, массаж
Методы мануальной терапии, прежде всего – массаж, улучшат состояние мышц, нервной ткани. С их помощью можно:
- быстро восстановить объем движений;
- стимулировать регенерацию тканей;
- убрать неврологическую симптоматику, которая часто сохраняется после операции.
Массаж назначают не раньше третьего этапа реабилитации после операции грыжи позвоночника, иначе можно повредить недавно зажившие ткани. Хороший эффект дает сочетание мануальной терапии с другими физиотерапевтическими процедурами. Массаж должен проводить квалифицированный специалист, что подтверждается медицинским дипломом, отзывами, комментариями клиентов.
Корсет и шейный воротник
Корсет и шейный воротник — фиксирующие аксесуары, которые нужно носить после операции по удалению поясничной и шейной грыжи
Если была операция на межпозвоночную грыжу поясничного отдела, реабилитация предусматривает ношение полужесткого корсета. Если грыжа была в верхней части спины, нужен воротник Шанца.
Задача фиксирующих аксесуаров:
- правильно распределить нагрузку, снизив давление на шейный, грудной или поясничный отделы позвоночника;
- защитить спину от перегрузки;
- предупредить резкие движения;
- снизить болевые ощущения;
- быстрее восстановиться после операции.
Корсет и/или воротник надевают, выполняя ЛФК, занимаясь домашней работой. По отзывам, они очень помогают во время пеших прогулок, на работе. Когда врач разрешит ездить в машине за рулем, без корсета также не обойтись.
Надевают корсет и снимают, лежа на спине. Носить надо его не меньше 2 мес. после операции от 3 до 6 часов в сутки, а снимать – только на ночь и перед дневным отдыхом. Если врач разрешил выходить на работу, уточните у него, сколько часов надо быть в корсете. Постоянно носить его нельзя, поскольку слишком сильно ослабнут мышцы спины, что плохо отразится на работе опорно-двигательного аппарата.
Диета
В период реабилитации особое внимание уделяйте диете. Организм извлекает из продуктов питательные вещества, которые идут на построение клеток
Поэтому пища должна быть полезной, легкоусвояемой.
Мясной бульон, хрящи, холодец – природный аналог хондопротекторов, которые укрепляют ткани межпозвоночного диска, не допускают рецидива грыжи. Также продукты должны содержать клетчатку, витамины A, B, C, D, фосфор, марганец, калий, кальций. Именно поэтому включите в меню продукты их содержащие:
- нежирное мясо;
- субпродукты – почки, сердце, печень, мозги;
- яйца;
- орехи;
- бобовые;
- овощи, фрукты;
- мед;
- кисломолочные продукты.
Откажитесь от пищи, которая способствует набору веса, что создает нагрузку на позвоночник. Диетологи не рекомендуют жирные, маринованные, соленые, копченые продукты, советуют ограничить сладости.
В период реабилитации важно соблюдать диету
Виды подагры
По происхождению она бывает первичной и вторичной. Первая является самостоятельным заболеванием, которое связано с генетикой пациента. Врач всегда интересуется, были ли признаки подагры у бабушек, дедушек и родителей. Если ответ положительный, пациенту необходимо пройти медицинское обследование. Семейная предрасположенность существует и к другой болезни – остеоартрозу. Возрастные люди старше 60 лет очень часто сталкиваются с деформацией суставов.
Причины вторичной подагры:
- Ускоренный катаболизм АТФ.
- Высокое содержание пуринов в продуктах.
- Снижение экскреции мочевой кислоты.
- Усиленный катаболизм нуклеотидов.
По механизму накопления мочевой кислоты она бывает:
- Смешанной.
- Почечной.
- Метаболической.
По течению: легкой, среднетяжелой и тяжелой.
По периоду: острой, межприступной и хронической.
Острый подагрический артрит проявляется сильными болями, которые могут длиться до полутора суток. Появляются ночью или ранним утром. Болевые ощущения настолько сильны, что пациент не может пошевелить конечностью или сделать какое-либо движение. Даже прикосновение простыни приносит невыносимые муки. Лечение подагры при обострении заключается в приеме нестероидных противовоспалительных средств. Практически в 100% случаев пациенты обращаются за помощью лечащего врача. Они жалуются на острую боль в пораженной части тела, которая напоминает жжение, сверление, распирание.
Если человек впервые столкнулся с яркими симптомами заболевания, он должен знать, какой врач лечит подагру. Подобными патологическими состояниями занимается ревматолог.
Межприступный период болезни не проявляется симптомами. Пациент чувствует себя хорошо и не обращается за медицинской помощью. Даже если признаки заболевания устранить, кристаллы уратов сохраняются в суставах. Из-за этого могут появляться повторные приступы. При дальнейшем повышении мочевой кислоты в крови количество пораженных суставов увеличивается. В результате развивается подагрический полиартрит. Кроме этого, мельчайшие иглы (кристаллы) откладываются в других органах, образуя камни в почках. Больные ощущают боль в пояснице, животе или боку, резкие болевые ощущения при опорожнении мочевого пузыря. Если медикаментозное лечение не помогает при идиопатической подагре, хирург проводит операцию по удалению камней из почек. Если уровень мочевой кислоты будет увеличиваться в дальнейшем, есть риск развития сердечно-сосудистых заболеваний.
Хроническая подагра – один из видов воспалительного артрита, который развивается при несвоевременном лечении высокого уровня мочевой кислоты. В результате этого на суставах образуются тофусы (мягкие образования, «шишки», бугорки), внутри которых находятся кристаллы уратов. Зачастую они размещаются на поверхности кожи пальцев ног, локтей, ушных раковинах, коленях. В редких случаях бугорки скрываются под кожным покровом. Чтобы обнаружить внутренние «шишечки», врачи используют ультразвук и рентгенографию.
Локализация
Воспалительный процесс чаще всего развивается в крупных суставах – тазобедренном и коленном.
Аллергический артрит тазобедренного сустава
Аллергический артрит тазобедренного сустава у детей и взрослых появляется после сильного переохлаждения организма и как реакция на некоторые лекарственные препараты. Может протекать в гнойной или реактивной асептической форме с выраженной симптоматикой: высокой температурой, резкими и острыми болями, гиперемией.
Чтобы исключить развитие сепсиса, обращаться к врачу нужно после появления первых симптомов. Устраняется воспаление комплексным медикаментозным курсом, в сложных случаях показано хирургическое вмешательство.
Аллергический артрит коленного сустава
Основные симптомы аллергического артрита коленного сустава – припухлость, покраснение и боль в области колена. Незамедлительно обращайтесь к врачу, на первых этапах воспаление хорошо поддается лечению, не провоцируя осложнений и перехода в хроническую форму.
Признаки бурсита сустава
• припухлость вокруг сустава, покраснение;
• болезненность при прикосновении и в движении;
• ограничение объёма движений, возможно нарушение функции конечности.
Кожные покровы в области бурсы могут быть обычной окраски и температуры – это хронический бурсит. Могут быть гиперемированы и горячими на ощупь – это острое воспаление.
Основным признаком бурсита является скопление жидкости в полости бурсы (суставной сумки). Это может быть неизменённая суставная жидкость, прозрачная, соломенно-жёлтого цвета. Может быть воспалительного характера — мутная с хлопьями фибрина, жидкая или густая. Очень часто после травмы в полости бурсы скапливается кровь или сукровица.
При обнаружении подобных симптомов необходимо как можно быстрее обратиться к врачу-хирургу или травматологу, который назначит правильное лечение бурсита.
Причины коленного бурсита
Все наиболее часто встречающиеся причины бурсита коленного сустава можно разделить на инфекционные и асептические. Инфекционный бурсит вызывается влиянием патогенных микроорганизмов, причем инфекция может развиться как от ранее перенесенного заболевания, так и от проникновения микробов через травмированную кожу. Причины асептического типа заболевания:
- Полученные травмы и ушибы
- Различные растяжения и перенапряжения коленных суставов
- Чрезмерная нагрузка на коленные суставы тоже вызывает бурсит
- Последствия от подагры или артритаПовреждение связочного аппарата колена
Что такое синовит
Это воспаление синовиальной оболочки сустава, которое сопровождается образованием в нем выпота (жидкости) или гнойного содержимого (при присоединении инфекции).
В норме в суставе вырабатывается небольшое количество прозрачной синовиальной жидкости, предназначенной для питания хрящей и защиты от трения. При синовите ее характеристики меняются: жидкость становится мутной, бурого цвета, значительно увеличивается в объеме.
В зависимости от характера экссудата синовит сустава классифицируют на серозный, серозно-фибринозный, гнойный и геморрагический (с примесью крови).
Также различают синовит по этиологическому признаку: инфекционный, асептический, аллергический.
Причины синовита
Воспалительный процесс в суставной оболочке всегда возникает как вторичное заболевание.
Асептический синовит сустава является следствием:
- травм;
- заболеваний суставов;
- эндокринных нарушений;
- системных нарушений организма;
- ревматоидных воспалений суставов;
- деформации суставов;
- аллергических реакций;
- гемофилии.
Инфекционный синовит развивается в результате воздействия на организм патогенных и условно-патогенных микроорганизмов, которые попадают в полость сустава через поврежденные ткани при травмах или инъекциях, а также с током крови или лимфы из других очагов инфекции.
Хронический синовит, как правило, является осложнением длительно протекающего артроза или артрита, а также несвоевременного или неправильного лечения острой формы.
По статистике, чаще всего встречается синовит коленного сустава, возникающий, как правило, у спортсменов при травмах суставов и разрыве мениска.
Синовит локтевого сустава также наблюдается достаточно часто. Однако поражается, как правило, только один локоть.
Синовиту тазобедренного сустава чаще подвержены дети и подростки. Кроме перечисленных основных причин, патологический процесс может развиться в результате воспаления седалищного нерва.
Гораздо реже встречается синовит голеностопного сустава.
Симптомы синовита
Основным признаком развития воспалительного процесса в синовиальной оболочке является нарастающий отек в области сустава. При пальпации наблюдается симптом флюктуации – при надавливании на одну из поверхностей сустава на другой стороне ощущается небольшой толчок.
Болевые ощущения, как правило, слабо выражены или отсутствуют. Возможно локальное повышение температуры.
При гнойном синовите наблюдается резкое ухудшение состояния: общее повышение температуры тела, озноб, головная боль, выраженная слабость, пораженный сустав отечный, гиперемированный, резко болезненный, за счет чего происходит ограничение двигательной активности.
Хронический синовит имеет стертую картину воспаления: ноющие боли при движении, обычно слабо выраженные. Этот вариант течения сопровождается разрастанием ворсинок пораженной оболочки и фиброзными изменениями, а также нарушениями лимфо- и кровообращения.
Лечение синовита
Зависит от основной причины заболевания, его формы и индивидуальных особенностей организма.
Консервативные методы терапии включают в себя:
- противовоспалительные препараты;
- антибактериальные препараты (при наличии бактериальной инфекции);
- кортикостероиды
- инъекции для восстановления тканей непосредственно в сам сустав;
- обезболивающие средства местного применения;
- физиолечение (фоно- и электрофорез, УВЧ, магнитотерапия);
- лечебная физкультура, массаж.
В тяжелых, запущенных случаях синовита прибегают к хирургическому вмешательству: удалению синовиальной оболочки (полностью или частично).
При возникновении болей и даже небольшой отечности в любом суставе настоятельно не рекомендуется затягивать визит к специалисту. Своевременно начатое лечение не только является залогом более быстрого восстановления сустава, но и снижает риск развития осложнений.
Бурсит коленного сустава: лечение народными средствами.
Лечение народными средствами будет эффективно только в комбинации с медикаментозным лечением. Такие комплексные методы подобрать может только профессиональный доктор.
Чаще всего используются следующие методы:
- Настойки. Растворить 1 чайную ложку прополиса в 50 мл спирта. Настаивать в холодном месте от 3 до 5 дней. На основе такой настойки делают компрессы и примочки.
- Маски. Натереть лук и мыло, смешать, затем добавить мед. Консистенцию равномерно распределить на воспаленный участок, накрыть полиэтиленом, а затем тканью и оставить на 6-8 часов.
- Ледяные компрессы. Завернуть в теплую ткань лед и прикладывать к очагу воспаления.
Не забудьте проконсультироваться со специалистом перед применением народных методов лечения.
Эпидемиология
Препателлярный бурсит чаще случается у мужчин, чем у женщин, и может возникнуть в любом возрасте. 80% людей с препателлярным бурситом – мужчины в возрасте от 40 до 60 лет. В 1/3 случаев препателлярный бурсит носит септический характер и в 2/3 – несептический. Инфекционный препателлярный бурсит чаще возникает у детей, чем у взрослых. Препателлярный бурсит встречается достаточно часто, по крайней мере, с ежегодной частотой 10/100 000. Частота возникновения препателлярного бурсита, вероятно, недооценивается, поскольку большинство случаев не являются септическими и только пациенты с наиболее тяжелыми состояниями требуют госпитализации в больницу.
Комплексный подход в лечении жидкости в колене
После всестороннего обследования пациента в нашей клинике ему назначается индивидуально подобранная комплексная терапия, в состав которой входят передовые западные и традиционные восточные методы лечения:
- диагностическая и лечебная артроскопия и артроцентез; при скапливании в суставе экссудата это самая эффективная процедура;
- назначение лекарственных препаратов последних поколений;
- рефлексотерапия – иглоукалывание, прижигание полынными сигаретами, точечный массаж и др. – наши врачи проходили обучение в клиниках Китая и Тибета и научились лечить больных китайскими методами;
- PRP-терапия – новейшая западная методика с использованием собственных тромбоцитов пациента; способствует быстрому устранению воспалительных процессов, предупреждает развитие контрактур;
- физиотерапевтические процедуры – подбираются строго индивидуально по состоянию пациента;
- фитотерапия – лечение травами, частично заменяющими лекарственные средства с целью снижения их дозировки;
- лечебная физкультура, в том числе кинезитерапия – новейшие методики, позволяющие быстро восстановить функции колена и предупредить развитие контрактур.
Не терпите боли в суставах, обращайтесь за медицинской помощью в клинику Парамита. Мы вылечим вас, избавим от болей, дискомфорта при ходьбе, вернем радость жизни!
- Базарный В.В. Синовиальная жидкость. Екатеринбург, УГМА, 1999. — 62 с.
- Панасюк Е.Ю., Цветкова Е.С., Олюнин Ю.А., Смирнов А.В. Артроскопия в диагностике гонартроза. Научно–практическая ревматология 2000, № 2, с. 12–17.
- Белоенко Е. Д. Дифференциальная диагностика и лечение хронических синовитов коленного сустава: автореф. дис. на соискание учен. степени канд. мед. наук: спец. 14.00.22 “Травматология–ортопедия” / Е. Д. Белоенко. – М., 1983. – 28 с.
- Edelson R, Burks RT, Bloebaum RD, Short–term effects of knee washout for osteoarthritis. Am J Sports Med 1995, 23 (3), 345–9
- Paus A.C., Pahle J.A. Arthroscopic evaluation of the synovial lining before and after open synovectomy of the knee joint in patients with chronic inflammatory joint disease. Scand J. Rheumatol. 1990, V. 19, p. 193–201.