Люмбалгия: причины, симптомы, лечение
Содержание:
- Особенности заболевания при беременности
- Преимущества клиники
- Профилактика
- 8 Рефлексотерапия и акупунктура
- Факторы, способствующие возникновению люмбоишиалгии
- Диагностика
- Наши врачи
- Лечение
- Профилактика
- Симптомы люмбоишиалгии
- Люмбалгия, симптомы и диагностика
- Как лечить люмбалгию? Как вылечить боль в спине в Саратове? Что делать? Грыжа Шморля — лечение
- Лечение люмбалгии в СПБ
- Наши медицинские центры
- Возможные причины болей
- Симптомы люмбалгии
- При каких травмах или патологиях появляются боли в пояснице
Особенности заболевания при беременности
Люмбалгия также часто встречается у беременных. За счет роста ребенка в это время у женщины увеличивается общая нагрузка на поясничную область. В третьем триместре беременности организм активно готовится к родам: у женщин расширяются кости таза и меняется положение позвоночника. Все эти процессы приводят к болевому синдрому. Чтобы облегчить боль, нужно меньше времени проводить сидя, а также стараться больше ходить. По возможности следует отказаться от тяжелой работы по дому и больше отдыхать.
Для облегчения боли рекомендуется носить специальный поддерживающий корсет и дородовой бандаж. Они надежно крепятся и поддерживают живот снизу. Использовать их лучше на время ходьбы, а перед отдыхом или сном снимать. После родов бандаж можно использовать как утягивающий и восстанавливающий.
Медикаментозную терапию при люмбалгии беременным назначает только врач ортопед-травматолог по согласованию с акушером-гинекологом, ведущим беременность.
Преимущества клиники
Многопрофильная клиника «Энергия здоровья» работает, чтобы помочь Вам восстановить и сохранить главную ценность – здоровье. Выбирайте одну из комплексных диагностических программ, чтобы узнать все о состоянии организма или обращайтесь за лечением к нашим врачам. К Вашим услугам:
- полноценная диагностика;
- современные медикаментозные схемы;
- физиотерапия, массаж, ЛФК, мануальная терапия, иглоукалывания по показаниям;
- малые хирургические операции в стенах клиники;
- собственный дневной стационар;
- дистанционные консультации иностранных специалистов;
- подбор и организация санаторно-курортного лечения;
- выдача заключений и справок.
Люмбаго всегда начинается не вовремя. Избавьте себя от мучительных прострелов, пройдите курс лечения в «Энергии здоровья».
Профилактика
Энцефалопатия – сложное заболевание. Не существует четкой методики, позволяющей предупредить ее появление и устранить все факторы риска. Врачи рекомендуют придерживаться следующих правил:
- обеспечить себе полноценный режим дня с чередованием труда и отдыха, полноценным ночным сном;
- минимизировать стрессы;
- правильно и сбалансировано питаться, не допускать переедания и избыточной массы тела;
- обеспечить достаточное поступление витаминов и микроэлементов;
- отказаться от курения, наркотиков, алкоголя;
- в умеренном количестве (не профессионально) заниматься спортом;
- своевременно выявлять и лечить хронические заболевания: гипертонию, сахарный диабет, атеросклероз;
- обращаться к врачу при первых признаках неблагополучия.
8 Рефлексотерапия и акупунктура
При иглоукалывании идет воздействие на биологически активные точки, которые являются проецирующими для различных органов и участков. При воздействии на точки-трансляторы боли, ее можно заметно уменьшить. Особенно это ценно для тех больных, которым прием препаратов по разным причинам не показан. Разновидностью рефлекторного лечения является фармакопунктура – введение в биологически активные точки лекарств. Еще одним дополнительным методом лечения является массаж – прорабатывается именно область боли. При этом улучшается кровоснабжение, происходит прилив крови к коже, снимается спазм мышц.
Из народных средств наиболее безобидными являются различные компрессы и аппликации: с листьями хрена, живицей хвойных деревьев, горным воском, сабельником.
Факторы, способствующие возникновению люмбоишиалгии
Если человека беспокоит хроническая вертеброгенная люмбоишиалгия, то нередко обнаруживаются заболевания различных внутренних органов и центральной нервной системы. Со стороны центральной нервной системы это, как правило, остаточные явления воспалительных и травматических повреждений головного мозга. На основании экспериментальных исследований установлено, что создание дополнительных очагов повреждения даже вне позвоночника способствует возникновению поясничного остеохондроза. Эти очаги повреждения могут быть в головном мозге, мышцах и внутренних органах. (В. П. Веселовский)
Диагностика
Перед тем как назначать лечение люмбаго, специалисты клиники ЦЭЛТ проводят диагностическое исследование, которое позволяет правильно поставить диагноз и выявить причину появления прострела.
На осмотре врач уделяет внимание следующему:
- оценивание состояния мышц поясницы;
- определение характера болевых ощущений и их интенсивности;
- проверка двигательной функции и чувствительности;
- определение характера поражения за счёт проведения ряда тестов.
Помимо осмотра врачом и сбора анамнеза может потребоваться:
- комплексное обследование;
- рентгенография позвоночника;
- ;
- ;
- сцинтиграфия позвоночника;
- электронейромиография.
Одной из проблем диагностики данной патологии является необходимость её одновременного проведения наряду с проведением обезболивания и снятия мышечного спазма.
Наши врачи
Кувшинов Константин Владимирович
Врач — нейрохирург
Стаж 27 лет
Записаться на прием
Ходневич Андрей Аркадьевич
Врач-нейрохирург, кандидат медицинских наук
Стаж 36 лет
Записаться на прием
Лечение
Иглорефлексотерапия
- Стоимость: 3 000 руб.
- Продолжительность: до 20 минут
Подробнее
Стандартная схема лечения люмбаго предусматривает следующее:
- Кифозирование позвоночного столба ― укладывание пациента в постель на спину с согнутыми в тазу и коленях ногами, под которые подложен любой предмет, позволяющий держать их в таком положении. Такой подход позволяет избавиться от болевых ощущений и обеспечивает быстрое восстановление;
- Медикаментозное лечение ― приём «Аспирина» (3-4 раза в сутки по 0,25 г – 1 г ), «Ибупрофена» (3-4 раза в сутки по 0,2–0,8 г), «Диклофенака» (2–3 раза в день по 0,025–0,05 г) для устранения воспалительных процессов и снятия болевой симптоматики. По показаниям врача возможен приём успокоительных и снотворных средств. Для устранения мышечных спазмов применяют «Спазмолитин», дозировка которого подбирается индивидуально.
Постельный режим необходимо соблюдать в течение 7-ми – 10-ти дней, в течение которых применяют вышеуказанные медикаменты. Если болевая симптоматика очень ярко проявлена, проводят новокаиновую блокаду
Важно правильно питаться и исключить из рациона продукты, которые задерживают воду в организме. Лечение проводится комплексно и, помимо вышеперечисленного, включает в себя:
- мануальную и вакуумную терапию;
- иглорефлексотерапию;
- электростимуляцию;
- профессиональный массаж;
- лазерную терапию.
Профилактика
Хорошо известно, что проблемы с позвоночником чаще всего возникают вследствие ослабления мышечной деятельности организма из-за малоподвижного образа жизни. Именно поэтому лучшей профилактикой люмбаго является активный образ жизни, регулярные занятия плаванием, фитнесом, частые прогулки пешком или на велосипедах. Соблюдая простые правила, Вы сможете поддерживать свой позвоночник в хорошем состоянии и избежать риска развития его заболеваний, в том числе и люмбаго:
Необходимо правильно организовать рабочее место и приобрести кресло со спинкой анатомической формы и подлокотниками;
Важно правильно отрегулировать сиденье в автомобиле, а при дальних поездках использовать массажную накладку;
При поднятии тяжестей нужно правильно распределять нагрузку: сначала согнуть ноги в коленях, распрямить спину и только после этого вставать, нагружая ноги;
При переноске тяжестей нужно равномерно распределить их на обе руки;
Спать лучше всего на боку, на подушке, которая в точности соответствует высоте плеча;
Необходимо исключить переохлаждение.
- Компрессионный перелом
- Люмбалгия
Симптомы люмбоишиалгии
Для люмбоишиалгии характерны следующие общие симптомы:
- ограничение подвижности в поясничном отделе;
- фиксация спины в положении, при котором она слега согнута вперед;
- возникновение во время движений боли по ходу нерва;
- резкое усиление боли при внезапной перемене положения тела;
- изменение температуры и оттенка покровов ног из-за нарушения процесса кровенаполнения;
- сильная боль при попытке стать на ногу;
- боли в ноге проходят в основном по колену, ягодице, наружной поверхности бедра;
- по ходу нерва нередко возникает чувство жара, жжения, зуда или похолодания;
- боли резко усиливаются при простуде, переохлаждении, обострении хронических заболеваний, переутомлении;
- наблюдается скованность поясницы во время ходьбы, может возникнуть сколиоз;
- диагностируется симптом Минора — больной при смене положения сначала переворачивается на здоровую сторону, после чего подтягивает больную ногу.
Симптомы люмбоишиалгии могут отличаться между собой в зависимости от формы. Всего выделяют четыре формы люмбоишиалгии:
- Мышечно-скелетная
Причиной возникновения этой формы заболевания может стать изолированный мышечно-тонический синдром, имеющий вертеброгенный характер. Болевые импульсы при этом обычно локализуются в капсулах межпозвонковых суставов, рецепторах фиброзного кольца, капсулах межпозвоночных дисков. Нередко причиной возникновения болей в области позвоночника становится патология фасеточных суставов. При этом кажется, что боль затрагивает нервные корешки и отдает в ногу, в результате чего возникает мышечный спазм. Таким образом боль становится причиной мышечного спазма, после которого она усиливается.
Мышцы при этом находятся в состоянии спазма, а боль отдает в ногу, но не доходит до стопы. По своему характеру боль существенно отличается от радикулярой, имеет ноющий характер, а также проявляется разной интенсивностью. Мышечно-скелетная люмбоишиалгия может возникнуть также из-за миофасциального болевого синдрома, который возникает в случае перегрузки ранее нетренированных мышц, суставной патологии, болезни висцеральных органов, аномалий развития. Симптомы патологии — спазмированные мышцы и болезненные уплотнения в мышцах.
Нейродистрофическая
Данная форма патологии возникает на фоне мышечно-тонического рефлекса. Наиболее частые ее проявления — периартроз коленного сустава, локализация боли в пояснице и ее последующее перемещение в коленный сустав. Основные отличительные признаки патологии — выраженные боли в пояснице, которые беспокоят пациента в течение нескольких лет, невосприимчивость к медикаментозному лечению, наличие на одной ноге поражения крупного сустава. У пациента с этой формой наблюдаются патологические изменения в суставах. Этим изменениям подвергаются крупные суставы: коленные, голеностопные, тазобедренные.
Нейрососудистая
Развитие патологии у большинства пациентов возникает зачастую из-за переохлаждения. У больных при этом наблюдается зябкость, онемение левой или правой ноги, боли, чувство тяжести. Во время клинического осмотра врач диагностирует вегетативные нарушения, которые проявляются сухостью кожи, изменением ее окраски, отечностью в области голени. У больных также может быть диагностирован синдром псевдоэндартериита, для которого характерна бледность пальцев.
Невропатическая
К основным клиническим проявлениям этого типа заболевания относятся:
- стреляющие боли радикулярного характера, которые отдают в икру, бедро, ягодицу, стопу, а также усиливаются при движении в поясничном отделе;
- наличие различных симптомов выпадения поврежденного корешка (выпадение или снижение сухожильных рефлексов, гипестезии, атрофии или гипотрофии мышц с формированием периферических парезов).
Обычно для постановки точного диагноза врач не ориентируется исключительно на наличие болезненных ощущений в зоне корешков. Поставить диагноз врач может при наличии симптомов выпадения поврежденного корешка. Необходимо также учитывать, что на данный вид заболевания приходится около 5% случаев.
Люмбалгия, симптомы и диагностика
Люмбалгия (боль в пояснице) — это подострая или хроническая боль в пояснице в результате заболеваний структур позвоночника. Люмбалгия встречается преимущественно при остеохондрозе поясничных межпозвонковых дисков. У взрослых, в детском и юношеском возрасте люмбалгия встречается примерно одинаково часто у мальчиков и девушек, лишь в возрасте 17-18 лет преобладают лица мужского пола. Девочки заболевали преимущественно в 11-12 лет (в среднем 11,7 года), в то время как мальчики в 13-17 лет (в среднем в 13,7 года). Это может быть обусловлено более ранним физическим и половым развитием девушек.
Клинически люмбалгия проявляется наличием умеренно или слабо выраженного болевого синдрома в пояснице и признаков рефлекторно-тонической мышечной защиты позвоночника.
Люмбалгия (боль в пояснице) — это подострая или хроническая боль в пояснице в результате заболеваний структур позвоночника.
Появлению болей при люмбалгии обычно предшествуют различные внешние воздействия на структуры позвоночника:
- ушиб поясницы
- систематическое физическое переутомление или чрезмерное физическое усилие
- резкие и порывистые движения
- работа в неудобной позе
- переохлаждение
- острые респираторные заболевания
- обострение очагов фокальной инфекции
Установлено также, что возникновение боли при люмбалгии у детей нередко совпадает с интенсивным увеличением роста (до 8-10 см за год) и массы тела, что способствует развитию нестабильности позвоночника. Примерно у 20% больных с люмбалгией, в основном у подростков, в пояснично-крестцовой области выявляются поперечно расположенные белесоватые полоски (растяжки, striae distensae). Это является косвенным подтверждением костно-мышечной неадекватности в период интенсивного роста скелета.
При обследовании больных детей с люмбалгией в большинстве случаев определяется болезненность паравертебральных точек и остистых отростков. Напряжение поясничных мышц у детей при люмбалгии устанавливается примерно в 25% случаев, что намного реже, чем у взрослых. Редкую встречаемость данного мышечно-тонического синдрома при люмбалгии можно объяснить тем, что напряжение паравертебральных мышц зависит в основном от выраженности боли и является защитным рефлексом для иммобилизации поражённого отдела позвоночника.
Симптомы провокации боли («натяжения») при люмбалгии умеренно или слабо выражены и определяются примерно у 1/3 больных: наиболее часто выявляются симптом Ласега и в единичных случаях — Нери, Дежерина, Вассермана, Мацкевича. Двигательные нарушения и изменения сухожильно-надкостничных рефлексов при люмбалгии отсутствуют. При люмбалгии в чистом виде не бывает также нарушений чувствительности.
На рентгенограммах позвоночника у детей и подростков часто (примерно в 50%) определялась сглаженность поясничного лордоза и грыжи Шморля. Грыжи Шморля обычно множественные, больших размеров, нередко располагаются в передних отделах площадок верхних поясничных позвонков, иногда вызывают деформацию и снижение высоты 1 или 2 позвонков. В нижние поясничные позвонки диски обычно пролабируют в задние половины площадок. Небольшие единичные грыжи Шморля, вероятно, не имеют клинического значения. В некоторых случаях они значительно отличаются от классических грибовидных шморлевских хрящевых узелков и являются отражением распространённого поражения межпозвонковых дисков.
Болевой синдром (люмбалгия) при наличии множественных грыж Шморля в большинстве случаев отличается стойкостью и с трудом поддаётся консервативной терапии. Несколько реже при люмбалгии определяется небольшой анталгический сколиоз поясничного отдела позвоночника, часто сочетающийся со сглаженностью поясничного лордоза. Снижение высоты межпозвоночных промежутков встречалось крайне редко.
Кроме указанных изменений у больных с люмбалгией выявляют врождённые аномалии развития пояснично-крестцового отдела позвоночника:
- расщепление дужки позвонка — спина бифида
- переходный люмбосакральный позвонок — люмбализация и сакрализация
Течение люмбалгии может быть длительным, хроническим, при этом чередуются периоды ремиссий и рецидивов болей в пояснице. Даже после исчезновения болевого синдрома при люмбалгии долго сохраняется чувство дискомфорта в пояснице, что свидетельствует о неполноценном или же не проведённом до конца лечении и реабилитации пациента.
Как лечить люмбалгию? Как вылечить боль в спине в Саратове? Что делать? Грыжа Шморля — лечение
Комплексное лечение люмбалгии, лечение грыжи Шморля в Саратове позволяет убрать болевой синдром, нормализовать состояние межпозвонкового диска, вернуться к нормальной жизни. Чем раньше начато лечение, тем быстрее восстанавливаются нарушенные функции. Сарклиник знает, как избавиться от люмбалгии в Саратове, как лечить и вылечить люмбалгию. Если у Вас мышечные боли в спине, болит спина, обращайтесь в Сарклиник (Саратов). Правосторонняя, левосторонняя, вертикальная люмбалгия, торакалгия успешно лечатся. Позвоночник скажет Вам спасибо. На сайте sarclinic.ru бесплатно онлайн задать вопрос доктору и в течение суток получить ответ врача.
Экстренное лечение боли в спине, а также боли в шее, грудном отделе позвоночника в Саратове поможет быстро снять болевой синдром, избавиться от боли и вернуться к обычной жизни!
Запись на консультации. Имеются противопоказания. Необходима консультация специалиста.Фото: Melodija | Dreamstime.com \ Dreamstock.ru Люди, изображенные на фото, — модели, не страдают от описанных заболеваний и/или все совпадения исключены.
Лечение люмбалгии в СПБ
Многопрофильный медицинский центр «Энерго» в Санкт-Петербурге предлагает быстрое и качественное лечение при помощи современного оборудования. Врачи-неврологи с многолетним опытом работы и высоким уровнем знаний проведут точную диагностику и подберут индивидуальный курс терапии, что позволит избежать дальнейших осложнений и быстро избавит от неприятных симптомов.
В клинике практикуется электронный учет пациентов, что гарантирует европейское качество обслуживания и отсутствие очередей. Для получения консультации и записи на прием свяжитесь с персоналом клиники по указанным телефонам.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 — выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Возможные причины болей
Одна из основных причин острой и хронической люмбалгии у больных различных возрастных групп – это остеохондроз. Заболевание характеризуется дистрофией межпозвоночных дисков, которые соединяют позвонки между собой в вертикальной последовательности и выполняют функцию амортизатора. Обезвоженное ядро теряет свою упругость и эластичность, что приводит к истончению фиброзного кольца и смещению пульпы за пределы замыкательных хрящевых пластин. Такое смещение может протекать в двух формах:
-
межпозвоночная протрузия (выпирание пульпозного ядра без разрыва фиброзного кольца);
Протрузия межпозвонковых дисков
-
межпозвоночная грыжа (выпячивание студенистой пульпы через трещины и отверстия в фиброзной оболочке).
Межпозвонковая грыжа
Неврологическая симптоматика при приступах люмбалгии провоцируется сдавливанием нервных окончаний, которые отходят от нервных стволов, расположенных вдоль центрального позвоночного канала. Раздражение рецепторов, находящихся в нервных пучках спинномозговых нервов, приводит к возникновению приступов сильной боли, которая чаще всего имеет ноющий, жгучий или стреляющий характер.
Люмбалгию часто путают с радикулопатией, но это разные патологии. Радикулопатия (корешковый синдром) – это комплекс болевых и неврологических синдромов, причиной которых является непосредственно компрессия нервных корешков спинного мозга. При люмбалгии причиной болей также могут быть миофасциальные синдромы, нарушения кровообращения или механические раздражения болевых рецепторов костно-хрящевыми структурами (например, остеофитами).
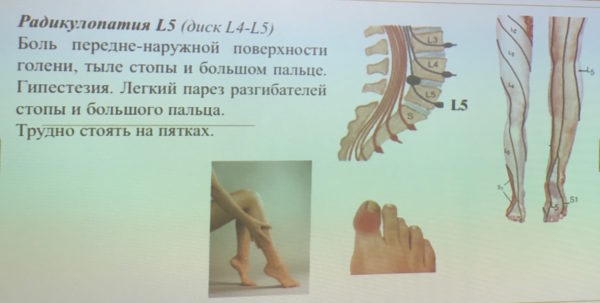
Радикулопатия
Симптомы люмбалгии
Боль в пояснице может быть разной и по длительности, и по характеру, и по силе. Характер испытываемой пациентом боли зависит от причины, ее вызывающей.
Большинство людей чувствуют облегчение боли в положении лежа, вне зависимости от причины боли.
Люди, страдающие от люмбалгии, могут наблюдать у себя что-то из следующего списка:
- Боль в пояснице усиливается при наклоне и поднятии предметов;
- Боль усиливается в положении сидя;
- Боль усугубляется в положении стоя и при ходьбе;
- Боль приходит и уходит, «хорошие» и «плохие» дни чередуются между собой;
- Боль может начинаться в пояснице и распространяться на ягодицу или внешнюю сторону бедра;
- Боль начинается в пояснице или ягодице и спускается вниз по ноге (ишиас). Такая боль чаще всего является результатом межпозвонковой грыжи в поясничном отделе позвоночника и может сочетаться с ощущениями онемения, покалывания и слабости в болезненных областях.
Вне зависимости от Вашего возраста и симптомов, в том случае, если Вам не становится лучше через несколько недель после возникновения болевой симптоматики или в тех ситуациях, когда боль сочетается с лихорадкой, ознобом или неожиданной потерей в весе, Вам необходимо срочно обратиться к врачу.
При каких травмах или патологиях появляются боли в пояснице
Патологии позвоночника, вызывающие боль в пояснице
- Остеохондроз. При изнашивании межпозвонковых дисков травмируются корешки нервов. При этом возникает застой венозной крови и отек. Со временем присоединяется аутоиммунный процесс – иммунитет воспринимает поврежденные нервные волокна, как патогенные. В результате развивается асептическое воспаление, приводящее к болям.
- Патологии межпозвоночного диска.
- Протрузия – выпячивание внешнего фиброзного кольца диска
- Грыжа – выпячивание пульпозного ядра сквозь наружное фиброзное кольцо.
Если выпячивание сдавливает чувствительный корешок нерва, то возникают сильные боли в пояснице и том участке, за иннервацию которого отвечает этот спинномозговой нерв (ягодица, нога, кишечник).
- Артроз межпозвоночных сочленений (фасеточный синдром) – воспаление фасеточных суставов. При истончении межпозвоночных дисков увеличивается нагрузка на суставы позвоночника. Это приводит к стиранию хряща и подвывиху в суставе. Боль возникает при растяжении капсулы сустава из-за скопления в ней синовиальной жидкости.
- Дегенеративные изменения в мышцах. Мышечный корсет недостаточно хорошо поддерживает позвоночник, что приводит к увеличению давления на межпозвоночные диски и суставы. При этом раздражаются чувствительные нервные рецепторы в окружающих тканях.
- Поражение связок позвоночника. При растяжении, разрыве или возрастном ослаблении связок возникает ноющая боль. Ослабевает фиксация позвоночника, увеличивается расстояние между позвонками. Чувствительные суставные сумки и межпозвонковые диски перерастягиваются.
- Сужение позвоночного канала. Дегенеративные процессы в позвонках приводят к разрастанию костной ткани. Канал внутри позвоночника сужается, сдавливая спинной мозг. Возникает длительная ноющая боль, которая не проходит в покое и распространяется по ходу нерва до стопы. Сильная боль ощущается в ягодице и на задней поверхности бедра.
- Синдром конского хвоста. Опухоли, воспалительные процессы, травмы, грыжи могут вызвать его сдавливание, вследствие чего нарушается иннервация тазовых органов и нижних конечностей. Развиваются нарушения мочеиспускания и дефекации, паралич ног.
- Воспалительное заболевание позвоночника – спондилит. Он может быть туберкулезным, гонорейным, сифилитическим, грибковым. Микроорганизмы размножаются в теле позвонка, вызывая его разрушение. Также поражается межпозвоночный диск и уменьшается расстояние между позвонками. Деформация вызывает сужение канала, в котором проходит спинной мозг. Сдавливание вызывает болевые ощущения. На первых порах они неопределенные, впоследствии больные позвонки (обычно 2 и 3-й) можно выявить по резкой болезненности.
- Остеопороз. Хрупкость позвонков, вызванная нарушением микроциркуляции в кости, плохо сказывается на состоянии межпозвонковых дисков. Расстояние между позвонками уменьшается и происходит сдавливание нервных корешков. Также сдавливаются корешковые артерии и вены, что приводит к отеку и нарушению питания соответствующего сегмента спинного мозга.
- Травма крестца, копчика, позвоночного отдела позвоночника. После травмы появляется отек в тканях и происходит сдавливание спинномозгового нерва с одной или двух сторон. При травме возможно повреждение связок, в которых проходит множество нервных волокон. При их полном или частичном разрыве человек испытывает боль.
Заболевания внутренних органов, сопровождающиеся болью в пояснице
- Патологии почек: хронический пиелонефрит, кисты или камни в почках, почечная недостаточность, опущение почки. Растяжение капсулы почек или травмирование мочевыводящих путей камнем могут вызвать боль в области поясницы. Болезненность может возникать с одной или с двух сторон. Как правило, утром заметны равномерные симметричные отеки, к вечеру отекают ноги.
- Заболевания женских половых органов: поликистоз или воспаление яичников, доброкачественные и злокачественные опухоли матки, эндометриоз. Заболевания органов малого таза вызывают болезненность в низу живота и в пояснице.
- Болезни органов пищеварения: язва задней стенки желудка, хронический панкреатит. В первом случае боль тупая, ноющая. Она связана с приемом пищи – «голодная» или через 30 минут после приема пищи. Исчезает после приема антацидов, спазмолитиков. При панкреатите боль носит опоясывающий характер.
- Опухоли, расположенные в непосредственной близости от спинного мозга или позвоночника. Опухоль может сдавливать окружающие ткани и раздражать нервные окончания, расположенные в них.