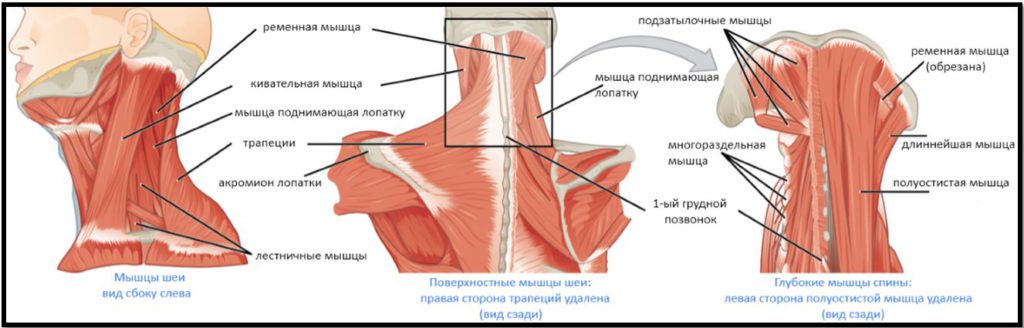
Боль в шее и затылке: причины, симптомы, лечение
Содержание:
Рентген, УЗИ, мазок из зева
Если вы испытываете боль между лопаток в позвоночнике к шее, обратитесь к ортопеду и неврологу. Они сначала соберут анамнез, а затем выдадут направления на рентген, КТ или МРТ грудного отдела. Рентген выявит патологии внутри костной ткани — а если таковых не окажется, значит, проблема кроется в соседних органах. КТ также позволяет установить поражения или травмы костной ткани.
А вот МРТ даст максимально исчерпывающую картину. Это наиболее информативная методика для обследования связок, межпозвоночных дисков и окружающих их мягких тканей. МРТ определяет наличие грыж, протрузий, защемленных нервных окончаний. После установления местонахождения и причины патологии могут потребоваться анализы крови либо внутрисуставной синовиальной жидкости.
В случае, если боль от шеи до лопатки слева или справа вызвана не повреждениями позвоночного столба, надо посетить также пульмонолога, кардиолога и гастроэнтеролога. При подозрениях на заболевания желчного пузыря, поджелудочной железы, печени, почек врач назначит УЗИ брюшной полости, при проблемах сердечно-сосудистой системы — УЗИ сердца и электрокардиограмму.
Если врач решит, что недомогание спровоцировано язвенной болезнью желудка, будет проведена гастроскопия. Чтобы оценить состояние дыхательной системы, надо сделать КТ легких или флюорограмму, а также сдать мазок из зева при подозрении на пневмонию. Скорее всего, пациента отправят также на биохимические анализы мочи и крови.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 — выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Причины постоянной боли у ребенка
Что делать при жалобах ребенка, что у него болит шея сзади? Родителям стоит серьезно отнестись к словам ребенка о болях в шее, потому что это сигнал о проблемах в работе систем детского организма. Ломота, прострелы, ступор в шейной зоне — тревожные симптомы. Они проявляются при следующих болезненных состояниях у детей:
- Мышечный спазм или воспаление лимфатических узлов.
- Воспаление грудино-ключично-сосцевидной мышцы.
- Менингит и другие инфекции.
- Тортиколлис или кривошея.
- Заболевания и травмы костной и мышечной системы шеи.
- Болезни сердца.
- Новообразования разной природы.
- Межпозвоночная грыжа.
В шейной зоне у ребенка может воспалиться лимфоузел, что приведет к болям в шее. Данное состояние сопровождается дополнительными симптомами: головная боль, общая слабость, повышенная температура тела, увеличения лимфоузлов на шее и резкая боль при их ощупывании.
Группы риска
Головные боли все чаще появляются у людей всех возрастов. Это могут быть пожилые люди, взрослое население и даже маленькие дети. У взрослых возникновение болевого синдрома связано с генетической предрасположенностью и спецификой работы. Офисные работники, водители авто, программисты и люди, работа которых связана с письменной документацией, проводят большое количество времени за рабочим столом или компьютером.
Сидячее положение, неправильное расстояние от экрана и постоянные наклоны головы над документами вызывают головные спазмы, зажатие мышц в области шеи и сильные боли
В дальнейшем такие симптомы могут свидетельствовать о наличии болезней опорно-двигательного аппарата, поэтому так важно обращать внимания на первые характерные признаки патологии
Также в группу риска входят люди, которые занимаются активными видами спорта или работой, требующей поднятие больших весов. Как правило, это спортсмены тяжеловесы, бодибилдеры, грузчики и работники рынка. В таких случаях необходимо следить за нагрузкой на организм и не перенапрягать его. Длительные разгрузочные работы могут вызвать появление таких заболеваний, как грыжи межпозвоночных дисков, остеохондроз и радикулит.
Люди пожилого возраста являются последней группой людей, которая подвержена сильным головным болям и спазмам мышц в шее. Это связано с нарушенным кровоснабжением головного мозга и дегенеративными заболеваниями позвоночника. У людей такого возраста постоянно наблюдаются головокружения, слабость и повышенная утомляемость.

Диагностика
Поскольку причины возникновения головокружений разнообразны, способы диагностики заболеваний также могут различаться. В первую очередь для исключения или подтверждения метаболических заболеваний пациенту назначают анализ крови (общий, клинический, на сахар или другой), а также другие стандартные анализы, которые хоть раз сдавал в поликлинике каждый человек. При наличии травм обязательно делают рентген того участка позвоночника, где локализируется повреждение. Также для изучения внутренних костных структур и структур мягких тканей шейного отдела могут назначить КТ, МРТ или УЗИ. При первичном осмотре врач (это может быть терапевт, невролог, хирург, травматолог или другой специалист) проводит визуальный осмотр и пальпацию, чтобы понять, усиливается ли боль при нажатии на пораженную область.
Факторы риска обострения
Образование обострения при протрузии и грыже в шейном отделе чаще всего наблюдается на фоне:
- Нарушения осанки, сутулости, при плоскостопии либо хождении в неудобной обуви. Позвоночный столб обладает мощным компенсирующим механизмом, защищающим головной мозг от сотрясения во время ходьбы и бега. Однако любое некомпенсированное сотрясение передается вверх с усилением. Возникновение наибольшей амплитуды и травматического потенциала наблюдается на значительном расстоянии от того места, где локализуется вибрация. Как следствие, нарушенная осанка, дегидратация в межпозвоночных дисках с возможной деструкцией формируются в шейной области.
- Тонического напряжения в глубоких мышцах спинного и шейного отдела, что сопровождается мышечным спазмом с формированием защитной позы. Из-за повышенной нагрузки на голову и шейную мускулатуру, обусловленной ношением высокой прически у женщин, тяжелых зимних меховых шапок, происходит нарушение кровообращения в мышечной ткани шейной области. В результате ухудшается питание межпозвоночных дисков, их ткани обезвоживаются.
- С течением времени развивается и прогрессирует остеохондроз, появляются остеофиты на элементах позвоночника. Это является причиной ухудшения циркуляции крови и развития мышечного спазма с ограничением двигательной функции в шее.
В результате быстрое увеличение давления на позвоночные ткани приводит к его передаче на межпозвонковый диск. На фоне неравномерного, эксцентричного и нераспределенного давления начинается разрушительный процесс в диске. Это провоцирует формирование протрузии либо непосредственно грыжи.
Что нужно для диагностики
Начинают лечение с визита к терапевту (а если за 2-3 дня до появления боли могла быть травма — то к травматологу). Он проведет осмотр, выпишет направления на обследования и запишет пациента либо на повторный прием, либо к неврологу, куда нужно будет явиться уже с данными обследований.
Когда шея болит и ее больно поворачивать, лечение назначают сразу, не дожидаясь результатов диагностики, поскольку начало лечения будет одинаковым почти во всех случаях, и точно не навредит пациенту. Назначенная терапия облегчит состояние и, возможно, полностью снимет симптомы, но для того, чтобы ситуация не повторялась, нужно определиться с профилактическими мерами. Поэтому повторный визит к врачу за результатами исследований и коррекцией лечения необходим. Если же боли не ушли окончательно, потребуется продолжение лечения.
Главное обследование — это рентген шейного отдела позвоночника в двух проекциях. Его назначит как травматолог, так и терапевт. Разница в том, что оборудование травмпункта позволяет провести обследование немедленно, а в поликлинике придется подождать несколько дней. В случае травмы необходимо провести обследование как можно быстрее: переломы шейных позвонков исключительно опасны и требуют скорейшего начала лечения. Если состояние вызвано болезнью, срочности не требуется, первый этап лечения от этого изменится вряд ли.
Если после анализа рентгеновских снимков у врача остались вопросы, пациента направят на магнитно-резонансную терапию (МРТ). Это исследование позволит оценить состояние мягких тканей, в то время как рентген лучше показывает костные структуры.
При подозрении на опухоль будет проведен забор клеточного материала из очага и его исследование — цитология. Исходя из его результатов будет принято решение о дальнейшей тактике лечения.
Анализы крови берут редко. Они необходимы, если врач подозревает аутоиммунное заболевание — ревматический артроз, либо болезнь обмена веществ — подагру. Но обе болезни почти никогда не вызывают подобную симптоматику.
Диагностика
Цервикалгия требует четкого определения причины, вызвавшей боль. Особенно необходимо полноценное обследование, когда боль в шее сопровождается неврологической симптоматикой (нарушения функции органов малого таза) или боль носит интенсивный характер, есть нарушения чувствительности (онемение покалывание) или же болевой синдром держится более недели лечения в домашних условиях.
Врач во время осмотра должен оценить наличие болезненных точек в области шеи, амплитуду движений в шее, наличие мышечного спазма, состояние мышц шеи, плеч, наличие слабости мышц, напряженности мышечных групп в верхней части туловища.
В некоторых случаях необходимы инструментальные исследования, такие как рентген, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), или ЭНМГ (диагностика проводимости по нервным волокнам). Эти методы исследования помогают верифицировать диагноз.
Причины
Наиболее частой причиной болей в плече и шее являются повреждения мягких тканей, включая мышцы, связки, сухожилия. Такие повреждения могут быть при хлыстовой травме или других травмах. При дегенеративном артрите в шейном отделе позвоночника может происходить компрессия корешков и появление болей в шее с иррадиацией в плечо и руку. При дегенеративных изменениях в межпозвонковых дисках может быть локальная боль или иррадиирущая боль при грыжах диска, когда происходит компрессия корешка грыжей диска. Боль в шее и плече может быть также обусловлена различными патологиями спинного мозга легких сердца, а иногда даже при заболеваниях органов брюшной полости.
Например, при таких состояниях как:
- Перелом ключицы. Как правило, перелом ключицы возникает при падении на вытянутую руку (например, это часто встречается у велосипедистов).
- Бурсит. При травме суставной сумки возникает воспаление, и появляются боль и скованность.
- Сердечный приступ (стенокардия или инфаркт) могут проявляться болями в шее и/или в плече, и боль носит отраженный характер.
- Перелом лопатки. Как правило, переломы лопатки возникают при форсированном воздействии на лопатку.
- Повреждение ротаторной манжеты. Ротаторная манжета представляет собой группу сухожилий, обеспечивающих поддержку плеча. Эти сухожилия могут быть повреждены при подъеме тяжестей занятиях видами спорта, где есть броски рукой или необходимость в повторяющихся движениях. Длительные повторяющиеся нагрузки приводят к появлению болей при движении плеча и развитию импинджмент синдрому и со временем к значительному снижению объема движений в плече (замороженное плечо).
- Отрыв плеча. Ключица и лопатка соединены связками и когда происходит травма, то связки могут растянуться или разорваться.
- Хлыстовая травма. Это повреждение связочно – мышечных структур шеи и плеча, которое возникает при резком переразгибании, например при ДТП на автомобиле.
- Тендинит. Сухожилия прикрепляют мышцы к костям. При растяжении сухожилий возникает воспаление сухожилий что может вызвать болевые проявления.
- Холецистит. Воспаление желчного пузыря может давать боль в правом плече.
- Воспаление диафрагмы вследствие различных причин также может быть источником отраженной боли.
Лечение головной и шейной боли
Что делать, если периодические боли стали постоянными, и с каждым разом они лишь усиливаются. Ответ на этот вопрос может дать только врач, когда проведет все исследования и узнает основную причину неприятных симптомов. Лишь после этого назначаются медикаментозные средства, которые уменьшат воспалительный эффект и снимут болевой синдром.
Для лечения дегенеративных, невралгических и стрессовых заболеваний используются следующие методики:
- Физические упражнения. Большую роль во всей терапии играют гимнастические и силовые нагрузки на организм. Тренировки помогают стабилизировать обмен веществ и работу всех систем. С помощью терапевтических упражнений улучшается кровоснабжение спинного и головного мозга, что значительно помогает при лечении остеохондроза, неврологических патологий и мигрени.
- Массаж и акупунктура. Квалифицированный специалист сможет подобрать результативную технику массажа, которая поможет улучшить микроциркуляцию крови в шейном отделе и голове. А иглоукалывание повлияет на определенные точки тела, которые отвечают за болевой синдром.
- Хирургическое вмешательство. К операции прибегают лишь в крайних случаях, когда возникают многочисленные осложнения и медикаментозная терапия не приносит ожидаемого эффекта.
Для достижения хорошего результата необходимо следовать сразу нескольким методикам лечения. Это поможет быстрее достичь эффекта и вылечить патологию.
Медикаментозное лечение
Все лекарственные средства должен назначать лечащий врач: вертебролог, невролог, хирург или другой специалист. После проведения всех диагностических процедур и сдачи анализов ставиться точный диагноз и назначаются медикаменты.
В качестве противовоспалительных, обезболивающих и анальгезирующих препаратов используют:
- Диклофенак. Действующее вещество относят к группе нестероидных противовоспалительных средств, которые воздействуют непосредственно на очаги воспаления и уменьшают их активность. Аналогами препарата являются Диклоберл, Диклак, Олфен и Вольтарен.
- Ибупрофен. Еще одно вещество из группы нестероидных противовоспалительных средств, который оказывает болеутоляющий и жаропонижающий эффект. Яркими представителями действующего вещества являются такие препараты: Гофен, Нурофен, Ибуфен, Имет и Ибупром.
- Метамизол натрия. Препарат является анальгетиком и антипиретиком. Средство эффективно ликвидирует болевой синдром различной этиологии, а также блокирует прохождение болевых импульсов по нервам. Из аналогов вещества выделяют Анальгин, Спазмалгон, Седалгин Плюс и Темпалгин.
Данные препараты существуют в различных формах выпуска: мази, таблетки, гели, капсулы, суппозитории, порошки или растворы для инъекций. Некоторые производители производят специальные пластыри для удобства и длительного эффекта. Чтобы понизить тонус мышечной ткани и ослабить мышечный спазм, врачи назначают миорелаксанты.
К наиболее распространенным лекарственным средствам данной группы относят:
- Баклофен;
- Толперил;
- Мидокалм;
- Сирдалут.
Выпускаются препараты в виде таблеток, капсул и инъекций для внутримышечного введения. Дозировку, курс лечения и форму средства определяет только лечащий врач. Самостоятельно лечить дегенеративные заболевания миорелаксантами запрещено.
В случае постоянных стрессов и чрезмерной раздражительности врачи рекомендуют употреблять седативные препараты, в составе которых растительное сырье. Синтезированные вещества имеют большое количество побочных явлений, поэтому лучше всего употреблять препараты на валерьяне, пустырнике, мелиссе или боярышнике. Это могут быть как таблетки, капсулы, так и травяные сборы.

Чем лечить боли с левой стороны шеи
Чаще всего лечение нужно при наличии патологий опорно-двигательного аппарата в шейной области. Лечение болей может включать в себя применение лидокаина и новокаина, уколы которых иначе называются «блокадой». Это необходимо тогда, когда боли усиливаются до нестерпимых. В остальных же случаях назначают различные медикаменты, физиопроцедуры и врачебные манипуляции, которые снимают боль и воспаление и подбираются индивидуально.
Лекарственные средства
Тянущая боль слева в шее требует своевременного лечения, поскольку в противном случае самочувствие будет только ухудшаться. Скорее всего, при патологиях структур опорно-двигательного аппарата вам назначат:
- противовоспалительные средства нестероидного типа, которые должны уменьшить боли и остановить воспаление;
- миорелаксанты, чтобы снять мышечный спазм;
- хондропротекторы, которые остановят дегенеративные процессы в суставах;
- препараты для нормализации кровообращения;
- антидепрессанты, которые позволят снизить тревожность и нервозность, создадут благоприятную для лечения основу.
Иногда, когда появляется стреляющая боль слева в шее, нужно применение гормональных препаратов, а также согревающих мазей, которые накладывают на воротниковую зону.
Болит шея после сна: причины мучений
Когда шея болит, поворачивать больно после сна, многие торопятся наложить компресс с водкой или камфорным маслом. Некоторые прикладывают лед или, наоборот, смоченное в теплой воде полотенце. Этого делать нельзя, так как причины болевых ощущений могут быть самыми разными — и некоторые из них только усугубляют болезненное состояние под воздействием холода или спирта. Боли могут ощущаться из-за того, что:
- В организме протекают воспалительные процессы. Они дают сильную острую боль, мышцы и ткани отекают.
- Человек подхватил инфекцию. Боль концентрируется в верхней части спины, задней или передней поверхности шеи. Единственный способ от нее избавиться — это устранить заболевание-первопричину.
- В верхней части плеча сформировалась опухоль, из-за чего мышцы, ткани и корешки оказались сдавлены.
- Поражены сосуды. Болевые ощущения распространяются по рукам, голове, груди и пояснице. Если нарушается кровоснабжение, появляются отеки, мышцы находятся в постоянном напряжении.
Самые невыносимые боли часто вызваны остеопорозом. Пациент может просыпаться среди ночи от ужасных ощущений — в таком случае допустимо выпить обезболивающее. У женщин в период менопаузы позвоночник становится нестабильным, что тоже приводит к болям.
Если болит шея после сна на ортопедической подушке, в этом может быть виновата высота подушки. Высокие подушки подходят только для сна на боку, так как хорошо поддерживают в этом положении шею и плечевой пояс. Тем, кто спит на спине, рекомендованы подушки с высотой максимум 10 см и умеренной жесткостью. Желательно купить подушку с выемкой для шеи. Для сна на животе следует приобрести тонкую мягкую подушку высотой максимум 8 см. Как вариант, можно вообще обойтись без подушки или положить ее под живот, чтобы не болел позвоночник. Спать на животе каждую ночь не рекомендуется, так как из-за этого пережимаются кровеносные сосуды в районе позвоночного столба.
Когда болит шея с правой стороны после сна, это может свидетельствовать о пережатой позвоночной артерии. Она парная и поэтому провоцирует односторонние боли. Устранить проблему поможет качественный наполнитель для подушки. Оптимальными материалами считаются латекс и меморикс. Латекс долговечен, не провоцирует аллергию, на нем разрешено спать даже детям. Меморикс при контакте с человеческим телом нагревается и подстраивается под очертания этого тела. Перегрева можно не бояться, так как наполнитель хорошо вентилируется.
Шея может затекать по утрам из-за того, что вы решили поспать дольше обычного. Верхней части тела пришлось слишком долго находиться в статичном положении, и в ней нарушилось кровообращение.
Наконец, причиной страданий может стать банально малоподвижный образ жизни, повышенный уровень стресса, необходимость регулярно носить на плече тяжелую сумку. Многие люди под воздействием негативных эмоций приподнимают плечи, оба либо одно, и напрягают мышцы. Это создает им психологическую иллюзию защиты, но приводят к болям в шее.
Симптомы обострения грыжи
Неосложненные шейные грыжи зачастую сопровождаются такими признаками:
- Болью стреляющего типа в верхних конечностях, схожей с ударом электротока, нарастающей во время кашля, движения руками и чихания, иногда отдающей в область локтя, запястья или пальцев. Связано это с ущемлением определённых нервных окончаний, их отека и воспаления.
- Нарушением чувствительности в виде онемения либо гипестезии, формикации либо ощущения, будто ползают мурашки. Подобная симптоматика зачастую появляется на существенном расстоянии от межпозвоночного диска, к примеру, в области пальцев верхних конечностей.
- Постоянной болью в шейном отделе ноющего типа, связанной с мышечной реакцией. Подобное явление носит название вторичный миофасциальный синдром. Болевой синдром иногда иррадирует в район затылка, проявляется в виде цефалгического синдрома – настойчивой боли в голове.
- Вторичных симптомов грыжи в виде прогрессирующей слабости и мышечной гипертрофии в руках и плечевом поясе с той стороны, где локализуется повреждение. Может развиться периферический либо вялый паралич (парез).
Из-за близкого расположения крупной сосудисто-нервной сети, а также вегетативной нервной структуры возможно формирование так называемой нейроваскулярной симптоматики.
Почему заклинивает шею
Главная причина, из-за которой болит шея с правой или левой стороны и больно поворачивать голову — перенапряжение мышц. Только в этой области 23 пары мускулов, каждый из которых может быть болезненным. К шее крепятся и некоторые мускулы спины, которые также могут вызывать неприятные ощущения.
Вторая группа причин — неврологическая. В этом случае состояние возникает из-за того, что зажат корешок нерва (бывает при остеохондрозе и спондилезе) или возникло воспаление нерва или нервного сплетения (неврит). К неврологии относится и мигрень: это заболевание может поражать не только голову, но и шею. К болезненным ощущениям в области шеи при повороте могут приводить врожденные или приобретенные болезни: кривошея, недостаточность позвоночной артерии и другие.
Травмы в широком понимании — третья распространенная причина. Они могут возникнуть в результате неожиданного резкого движения. Чаще всего встречается хлыстовая травма — когда, например, при резком торможении автомобиля голова человека резко подается вперед, а потом по инерции назад. Неподготовленные мышцы растягиваются, может возникнуть растяжение, надрыв или разрыв связок и даже компрессия межпозвонкового диска. Боль проявляется в первые 2-3 дня после получения травмы, реже — через несколько часов. В классическом случае шея болит при наклоне вперед, слева сбоку или при повороте головы болезненность возникнет, если травмирующее движение шло в боковом направлении.
Чаще случаются травмы от перенапряжения мышц из-за неверного распределения нагрузки, сочетающегося с резкими движениями. Если уже есть предрасположенность к болезни, например, шея часто болит и ее больно поворачивать после сна, достаточно резко обернуться, чтобы состояние обострилось.
Опухолевые заболевания — сравнительно редкая группа причин, из-за которых болит шея с левой или правой стороны при повороте. Чаще всего это нейрофибромы — доброкачественные образования, развивающиеся из оболочки нерва.
Болезни суставов позвоночника — артрозы и артриты — тоже могут вызвать болезненность в шее и невозможность повернуть голову.
Лечение болей в шее
Терапия цервикалгии, при которой возникают сложности с поворотом головы, происходит в те же три этапа, что и лечение других отделов позвоночника:
- применение лекарств, которые снимут воспаление и уберут спазмы;
- физиотерапевтическое воздействие, направленное на улучшение кровообращения;
- лечебная физкультура, призванная закрепить результат и не допустить повторения эпизода.
Так лечат шейный остеохондроз, спондилез, миалгии — три самых распространенных причины, по которым болит шея и больно поворачивать голову. При грыжах межпозвоночных дисков шейного отдела в целом применяют те же методы, но могут быть нюансы в выборе конкретных воздействий. То же и с травмами.
Если дело в опухоли, лечение может быть только хирургическим, но восстановление пойдет по тому же алгоритму, что при других причинах.
Симптомы
Острая, пронзительная, ноющая, жгучая или тупая боль в области рёбер, которая проявляется приступами или периодически, при которой человек страдает от боли на вдохе, что мешает нормально дышать.
Приступы иногда сопровождаются подёргиванием мышц, потоотделением, сильным покалыванием в грудной клетке, кожа приобретает красный или бледный оттенок.
При резком движении, чихании, изменении положения тела, кашле болевые ощущения усиливаются.
Болезненные ощущения могут быть при надавливании на определённые точки, расположенные на спине, вдоль грудной клетки, позвоночника, в зоне межрёберных промежутков.
Боль при невралгии отзывается не только в области сердца, возможны болевые ощущения под лопаткой, в области ключицы и поясницы.
Непосредственно в самом месте повреждения нервных волокон наблюдается онемение.
Дифференциальная диагностика по клиническим проявлениям — важный этап в лечении пациентов. Прежде всего, необходимо исключить патологию сердца, так как лечение межрёберной невралгии и заболеваний сердца требуют разных методов терапии, а неправильная диагностика и упущенное время при сердечной патологии могут иметь решающее значение для состояния пациента. Отличия состоят, прежде всего, в том, что:
- при невралгии боль в груди сохраняется длительное время, и днём, и ночью;
- боль усиливается при изменении положения тела в пространстве, кашле и чихании, глубоком вдохе и выдохе, резких движениях, при прощупывании или сдавливании грудной клетки.
При заболеваниях сердца, в частности стенокардии, возникающие боли быстро проходят через 5—10 минут или снимаются приёмом нитроглицерина. Движения и изменение положения тела, кашель и глубокое дыхание не вызывают усиления сердечной боли, но могут сопровождаться нарушением ритма сердечных сокращений и изменением артериального давления. Для исключения вероятности сердечной патологии при наличии болей в грудной клетке или под левой лопаткой необходимо срочно сделать электрокардиограмму, иногда — рентгенографию.
Виды и причины дискогенной патологии в шейном отделе
Любые проблемы с целостностью в межпозвоночном диске с выведением содержимого за его границы считается заболеванием. Протрузия и грыжа образуется на фоне критического повышения механического давления на определённую зону диска. Как следствие, пульпозное ядро, расположенное внутри, выпячивается. Ядро оказывает давление на ткани фиброзного кольца, что может привести к их разрыву.
Врачи выделяют такие стадии заболевания:
- Небольшое выпячивание диска без повреждения фиброзного кольца со смещением максимум на 2-3 мм. Клиническая картина слабо выраженная.
- Развитие дисковой протрузии, которая сопровождается более выраженным выпячиванием пульпы до 3-5 мм. Больной начинает жаловаться на периодические боли. Чаще всего трудоспособность на данной стадии заболевания сохраняется.
- Формирование самой грыжи, которая еще носит наименование пролапс либо экструзия. На данном этапе происходит разрыв фиброзного кольца в межпозвоночном диске с выпадением пульпы за границы тканей диска, к примеру, в спинномозговой канал. Это обусловлено локализацией повреждённого участка.
- На последней стадии формирования патологии происходит отделение выпавшего фрагмента пульпозного ядра от дисковых тканей с возможным смещением под давлением. Отделившийся элемент может двигаться по позвоночному каналу. Это приводит к повреждению нервной структуры, серьёзным осложнениям в виде компрессии спинномозгового канала. Подобное состояние называется секвестрацией.
Естественно, при прогрессировании патологии не всегда наблюдается каждая из перечисленных стадий. Секвестр развивается достаточно редко, хотя механизм формирования патологии одинаковый. Производящим фактором в любом случае является повышенное давление, приводящее к разрушению дисков. Это чаще всего связано с травмами, падением в скользкую погоду с ударом головой.
Самой частой причиной развития грыжи межпозвонковых дисков шейного отдела позвоночника является случайный удар головой в низком дверном проёме. Здоровые диски не будут разрушаться сразу. На это потребуется продолжительное воздействие негативных факторов либо резкое увеличение давления, например, при ударе головой. Это может стать причиной тяжелого «взрывного» перелома элементов позвоночника в шее, повреждения спинномозгового канала, приводящего к инвалидности пациента.
Лечение симптома боли в шее, затылке и руке (остеохондроза шейного отдела позвоночника)
На начальном этапе лечения боли в шее могут быть использованы обезболивающие препараты, миорелаксанты, аппликации тепла или холода. Шейный бандаж помогает заживлению травмы и облегчению боли в шее
Очень важно правильно его носить, чтобы получить максимальную пользу. Инъекции стероидов могут в некоторых случаях облегчить боль в шее
Манипуляции на шейном уровне, выполняемые мануальным терапевтом или остеопатом, также могут облегчить боль и ускорить восстановление. При иглоукалывании используют тонкие иглы, устанавливаемые в области боли. Лечебный массаж облегчает боль, улучшая кровообращение, расслабляя мышцы и высвобождая естественные обезболивающие средства организма эндорфины. В более серьезных случаях может потребоваться хирургическое вмешательство. Хирургия шейного отдела постоянно прогрессирует и даёт хороший результат.
В зависимости от тяжести проявлений и причин возникновения боли (остеохондроз шейного отдела позвоночника, травма и растяжение связок и мышц шеи при падении и т.д.) в шее у пациента возможны следующие лечебные действия:
- медикаментозная терапия (НПВС, анальгетики, гормоны)
- блокады — инъекции препаратов в болезненные мышцы
- мануальная терапия (безоперационное «вправление» позвоночной грыжи диска при помощи мышечной, суставной и корешковой техник)
- физиотерапия (УВЧ, СМТ и т.д.)
- лечебная гимнастика
- иглоукалывание
- оперативное лечение
В межпозвонковые суставы (фасетки) опытным врачом невропатологом или нейрохирургом также могут быть произведены лечебные блокады. Блокады применяются тогда, когда обычное лечение острой или хронической боли в шее при остеохондрозе шейного отдела позвоночника не даёт стойкого положительного эффекта.
Для проведения блокады при острых или хронических болях в шее достаточно низких доз анестезирующего средства (новокаин, лидокаин) и кортизона, дипроспана или кеналога, вводимого в просвет или мягкие ткани около поражённого сустава.
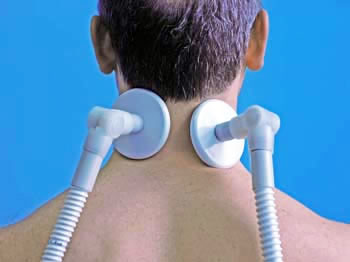
При лечении боли в шее и остеохондроза шейного отдела позвоночника физиотерапия устраняет отёчность, воспаление, болезненность, восстанавливает объём движений в суставах и мышцах.
При сочетании с правильно подобранным режимом физиотерапии, эти инъекции могут дать хороший и долгосрочный эффект при головных болях и болях в шее.
Ношение шейного бандажа (шина Шанца) при лечении боли в шее и остеохондрозе шейного отдела позвоночника.
Ношение шейного бандажа (шина Шанца) при боли в шее и остеохондрозе шейного отдела позвоночника ограничивает объём движений. При этом шейный бандаж (шина Шанца) создаёт дополнительную разгрузку напряжённым и защитно спазмированным мышцам в результате боли в шее.
На фоне ношения шейного воротника (бандаж, корсет, шина Шанца) у пациента болевой симптом в области шеи устраняется значительно быстрее. Наступившее ослабление боли в шее приводит к быстрому восстановлению прежнего объёма движений головы и шее при остеохондрозе шейного отдела позвоночника.
Ношение шейного корсета (филадельфийского воротника) при лечении боли в шее и остеохондрозе шейного отдела позвоночника.
Длительность ношения шейного бандажа (шейный воротник, шина Шанца) зависит лишь от наличия болевого симптома у пациента с болью в шее и остеохондрозом шейного отдела позвоночника. В шейном бандаже (шина Шанца) пациент может так же спать.
Существует несколько видов шейного бандажа (шейного воротника, шины Шанца). Все шейные воротники и бандажи подбираются по размеру и могут быть неоднократно использованы в случае повторного появления боли в шее и остеохондрозе шейного отдела позвоночника. В шейном воротнике пациент может спать и заниматься своей обычной дневной деятельностью.

Длительное сидение за компьютером приводит к перенапряжению и скованности мышц шеи и лопатки.

Длительное перенапряжение мышц шейного отдела позвоночника способствует возникновению головной боли и боли в шее.
Сроки ношения шейного бандажа (шейного воротника, шины Шанца) при боли в шее на фоне шейного остеохондроза устанавливаются лечащим врачом исходя из клинических проявления у пациента с болью в шее. Длительность ношения шейного бандажа (шейного воротника, шины Шанца) при боли в шее на фоне шейного остеохондроза может быть от нескольких дней до нескольких недель, зависимости от тяжести состояния больного с болями в шее.