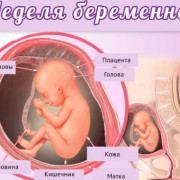
Как прервать беременность
Содержание:
Возможные последствия проведения аборта
Аборт – это серьезное вмешательство, влекущее нарушение естественного состояния женщины. Полагать, что такой стресс для организма не вызывает последствий ошибочно. Чтобы свести риск возможных осложнений к минимуму, нужно при задержке немедленно обратиться к гинекологу, чтобы убедиться в наличии беременности, проконсультироваться о методе ее прерывания.
Не предпринимайте попыток избавиться от ребенка в домашних условиях без помощи специалиста.
Перед тем как принять окончательное решение, обдумайте сложившуюся ситуацию, обсудите ее со своим партнером.
После прерывания беременности женщина может наблюдать у себя кровянистые выделения. На их объем и продолжительность оказывают: срок, на котором было проведено вмешательство, сократительная способность матки, проблемы со свертываемостью крови. Кроме того, женщина может стать излишне раздражительной, у нее может ухудшиться сон, повысится утомляемость.
Все осложнения, которые наступают после вмешательства подразделяют на ранние и поздние. Ранние проявляют себя в процессе медицинского воздействия или сразу после него. Поздние осложнения можно обнаружить спустя иногда довольно длительный период времени.
Ранние осложнения включают в себя: болевые ощущения внизу живота, нарушения со стороны органов пищеварения.
Более серьёзными последствиями могут стать: прорывные маточные кровотечения и инфицирование внутренних половых органов. Попадание инфекции может повлечь воспаление матки или яичников и их придатков. Самыми серьезными осложнениями после операционного вмешательства является прободение стенки матки и ее разрыв. Это вызывает повреждение других внутренних органов.
Наиболее распространенными осложнениями после хирургического вмешательства считаются: кровотечения, травмы шейки матки, закупорка сосудов, нарушение свертываемости крови, неполное удаление эмбриона. После аборта осуществляют ультразвуковое исследование, чтобы удостоверится в отсутствии внутри матки частей плодного яйца. При их обнаружении процедуру повторяют.
Спустя время можно обнаружить поздние последствия прерывания беременности: гормональные сбои, бесплодие, разрастание клеток эндометрия, нарушение функций яичников.
Во время хирургического вмешательства используются расширители, потом шейка матки может плохо смыкаться. Это происходит в связи с повреждениями мышц и появлении на них рубцов. Такие последствия влияют на сохранение и развитие последующих беременностей, протекание родов.
Важно: по статистике при одном аборте угроза выкидыша у женщины в будущем составляет около 25%, при двух – 35 %, при большем количестве опасность потери ребенка при последующих беременностях увеличивается до 40%. Если вы не хотите стать частью печальной статистики, подумайте, прежде чем решиться на аборт
Если вы не хотите стать частью печальной статистики, подумайте, прежде чем решиться на аборт.
Итак, подведем итоги: прерывание беременности по желанию женщины в нашей стране возможно до 12 недель. С 12 до 22 недель операция осуществляется если имеются веские медицинские или социальные причины. А после 22 недель основанием для прерывания беременности могут стать исключительно медицинские соображения, такие манипуляции уже считаются искусственными родами, так как плод уже достаточно сформирован. Медицинское вмешательство на ранних сроках более безопасно для женского здоровья.
Женщина обязательно должна владеть информацией, до скольки недель можно сделать прерывание беременности и о применяемых методах. Жизненные ситуации бывают разными, иногда эти знания помогают сберечь женское здоровье.
Не следует забывать, что, делая аборт вы убиваете живое существо внутри себя – ребенка, это должно быть крайней мерой. Существует достаточное количество способов предотвратить нежелательную беременность. Лучше воспользоваться методами контрацепции, чем прибегать к операции.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
До скольких недель делают мини-аборт
Вакуумная аспирация относится к относительно безопасным абортивным методикам, в процессе которой осуществляется отсасывание плодного яйца специальным вакуумным прибором. Осуществляется под анестезией либо наркозом. На каком сроке делают аборт подобным способом? Мини-аборт имеет несколько характерных особенностей и требует соблюдения определенных условий.
- Максимальный для проведения такого аборта срок длится до 7 недель.
- При соблюдении подобных ограничений вакуумная аспирация плодного яйца протекает без осложнений и неблагоприятных последствий.
- Методика прерывания в сравнении с хирургическим выскабливанием считается более щадящей, поскольку инструменты, расширяющие цервикальный канал, при мини-аборте не применяются. Вводят лишь специальный гибкий отсос, поэтому риск перфорации маточной стенки практически отсутствует.
- После подобного аборта в срок восстановление месячных полностью завершается спустя 40-45 суток.
- Длится такое прерывание считанные минуты, а уже спустя полтора-два часа девушка может идти домой.
Прерванный период вынашивания при применении вакуумной аспирации практически лишен возможных осложнений. После процедуры пациентка будет испытывать характерные болезненные ощущения в матке, похожие на менструальный дискомфорт, но вскоре они исчезнут. Иногда после мини-аборта в матке может остаться часть яйца, поэтому спустя 5 суток после процедуры женщину направляют на контрольное ультразвуковое обследование.
Если аборт фармакологический
Данный вид прерывания беременности считается наиболее безопасным, так как проводится с помощью медицинских препаратов. Однако каждая женщина должна знать о том, что и в данном случае могут возникать определенные последствия аборта на ранних сроках.
Необходимо сказать и о том, что сроки осложнений при фармакологическом аборте сложно определить, к тому же невозможно определить являются ли они симптомом сопутствующим процедуре или ее последствием. Так, к примеру, если возникает кровотечение, то при проведении ревизии матки нет гарантии, что не придется сочетать ревизию с хирургическим абортом.
К основным последствиям фармаборта стоит отнести:
- Побочные эффекты абортивного препарата. Чаще всего это слабость, тошнота и рвота, головокружение и головная боль, повышенная температура тела, диарея. Обычно они вскоре проходят и не требуют врачебной помощи.
- Интенсивные схваткообразные боли в нижней части живота.
- Неполный аборт, который может возникать, если неправильно рассчитана дозировка препарата. В результате чего часть эмбриона остается в полости матки, вызывая внутриутробную инфекцию, которая опасна для жизни женщины.
- Сбой гормонального цикла
В исключительных случаях, если пациентки принимают абортивное средство сами, без проведения предварительных анализов для оценки совместимости его компонентов с организмом, могут возникать аллергические реакции на абортивный препарат и отек Квинке, а также инфекционно токсичный шок.
Статьи о прерывании беременности:
- Абортивные таблетки
- Как проходит прием гинеколога
- Хирургический аборт
- Диагностика половых инфекций у женщин
- Диагностика гинекологических заболеваний
- Лечение женских заболеваний
- УЗИ малого таза
- Вакуумный аборт
- Обследование перед абортом
- Медикаментозный аборт
- Аборт на ранних сроках
- Аборт на поздних сроках
- Внутриматочная спираль
Способы искусственного прерывания беременности
Самым относительно безопасным периодом для прерывания беременности считаются первые 6 недель, когда возможно провести медикаментозный или вакуумный аборты. Специальные препараты различных групп, оказывающие влияние на функцию желтого тела, сократительную активность матки и вызывающие аборт, используют только до 3 недель.
Искусственное прерывание беременности с использованием вакуум-аспирации проводят только на ранних сроках до 5-6 недель. Это менее травматичный способ в сравнении с выскабливанием. В полость матки вводится специальное устройство, создающее отрицательное давление, в результате плодное яйцо отторгается от стенки, потому что на ранних сроках оно еще слабо связано со стенкой матки и легко удаляется. Такое прерывание беременности сопровождается меньшим травмированием матки и незначительной потерей крови.
Начиная с 6 и до 12 недели, прерывание беременности осуществляют только выскабливанием. Такой аборт проводят в операционной специальными инструментами. В процессе прерывания беременности таким методом сначала расширяется канал шейки матки, а затем проводят непосредственно выскабливание специальной петлей. Перед проведением первого аборта обязательно определяют резус-фактор женщины. Это необходимо потому, что существует вероятность унаследования эмбрионом резус-фактора отца, а в процессе его разрушения кюреткой фетальные эритроциты могут попасть в кровь матери и вызвать сенсибилизацию организма матери, что может негативно повлиять на вынашивание последующих беременностей.
Искусственное прерывание беременности на поздних сроках, начиная с 13 и до 28 недели, разрешается только при наличии обоснованных медицинских и социальных показаний и при отсутствии противопоказаний по здоровью. Существуют следующие варианты искусственного прерывания такой беременности: умерщвление ребенка в утробе и вызывание искусственных родов; прерывание беременности посредством частичного вхождения, голову плода раздавливают щипцами; методом эвакуации плода, когда проводят полное расчленение в утробе и извлекают частями; инъекцией умерщвляют плод и начинаются естественные роды; кесаревым сечением.
Медикаментозный аборт
Медикаментозный аборт (искусственное прерывание беременности) практически всегда негативным образом сказывается на репродуктивных способностях женщины в дальнейшем. Именно поэтому, ну и, конечно же, в виду морального аспекта, гинекологи стараются отговорить желающую избавиться от нежелательной беременности женщину от рокового шага. Но бывают случаи, когда от беременной ничего не зависит, и беременность необходимо прервать по медицинским показателям (например, при краснухе).
Каждую женщину, мечтающую стать мамой, интересует вопрос: когда возможна беременность после медикаментозного аборта и что необходимо сделать, чтобы благополучно выносить и родить здорового малыша?
Успешно забеременеть после медикаментозного аборта можно уже после 2-3 недель в силу способности женского организма к восстановлению. Но чтобы процесс беременности прошел без проблем для матери и ребенка необходимо подождать от полугода перед повторным зачатием. Гормональный фон может прийти в норму уже после первой менструации. Но каждый случай уникален и только врач сможет дать точные рекомендации.
Правила применения таблеток для экстренной контрацепции
Обязательно ли ждать 72 часа, чтобы принять препарат для экстренной контрацепции?
Ни в коем случае! Чем скорее Вы выпьете таблетку, тем выше будет вероятность подтверждения действияи предотвращения беременности. Медикаменты для экстренной контрацепции можно использовать незамедлительно или в течение 72 часов после незащищенного полового контакта. Современные контрацептивные средства позволяют с помощью всего одной таблетки избавить себя от последующей необходимости делать аборт.
Какова эффективность медикаментов для предотвращения беременности?
Эффективность экстренной контрацепции зависит от количества часов и дней, прошедших с момента незащищённого секса:
- В течение 24 часов — 95%;
- Между 25-48 ч — 85%;
- Между 49-72 ч — 58%.
Как часто можно использовать экстренную контрацепцию?
Экстренную контрацепцию нельзя использовать в качестве постоянного метода предохранения и применять как можно реже (не более одного раза за один менструальный цикл).
Каким может быть аборт
Медики различают несколько методов искусственного прерывания беременности:
- медикаментозный;
- вакуум-аспирация;
- солевой аборт;
- хирургическое вмешательство: выскабливание кюреткой, малое кесарево сечение и т.п.
Выбор метода зависит от ряда факторов, в том числе срока беременности (до 5-7 недель, до 12 недель, в более позднее время), возраста и состояния здоровья женщины
Здесь важно, как можно раньше обратиться к гинекологу и вместе с ним обсудить сложившуюся ситуацию
Так в чем же особенности различных методов аборта, от чего зависит их выбор, какие они могут иметь преимущества и, главное, последствия?
Прерывание беременности на более поздних сроках
Если на ранних сроках беременности женщине и ее гинекологу предоставляется возможность выбора: прибегнуть к медикаментозному методу или вакуум-аспирации — то на сроке 7-12 и более недель остается, как правило, солевой аборт или хирургическое прерывание беременности.
Первый предполагает введение в околоплодные воды специального гипертонического раствора натрия хлорида, вызывающего гибель плода. Через пару дней врач провоцирует сокращение матки, в результате чего плодное яйцо естественным путем выводится наружу. Нужно отметить, что подобная процедура не считается высокоэффективной и к тому же отличается длительностью. Поэтому солевой раствор используют крайне редко – при невозможности использовать другой, более действенный, метод.
Самым распространенным способом избавления от нежелательной беременности на сроке от 7-8 до 12 недель остается выскабливание кюреткой. Такой аборт должен проводиться только в стационаре, опытным врачом и желательно с одновременным использованием УЗИ. Как правило, процедура проводится под местной анестезией, реже – в основном по желанию пациентки под общим наркозом.
Гинеколог механическим путем – с применением специальных инструментов – расширяет стенку матки, затем с помощью кюретки и щипцов выскабливает и вынимает ее содержимое. Риски: от механического воздействия часто страдают шейка и стенки матки, что впоследствии приводит к воспалительным процессам, развитию гинекологических заболеваний, в том числе бесплодия. Причем, чем больше срок беременности, тем более вероятны осложнения после аборта.
Аборт на сроке от 12 и более недель проводят только по медицинским показаниям, а после 22 недель хирургическое вмешательство в ход беременности именуют искусственными преждевременными родами или малым кесаревым сечением. Во время проведения последнего пациентке рассекают нижний сегмент матки и извлекают из нее плодное яйцо вместе с плацентой. Подобный метод применяют и в том случае, если после аборта предполагается проведение стерилизации.
Готовы ли стать матерью? Когда решение об аборте обосновано
Семья, отношения, школа, работа, жизненные цели, здоровье, безопасность и личные убеждения — это минимум аргументов, которые люди взвешивают перед абортом.
Вопросы, которые следует себе задать перед походом в поликлинику:
- Готовы ли вы стать матерью?
- Позволит ли ваше здоровье иметь детей после аборта?
- Что изменится для семьи с появлением малыша?
- Как рождение малыша повлияет на карьерные цели, доход и дальнейшие планы?
- Как повлияют впоследствии на психику личные или религиозные убеждения в отношении абортов?
- Хотите ли вы делать аборт сами или кто-то влияет на ваше решение?
- Может ли аборт изменить вашу жизнь так, как вы не хотите?
- Какая поддержка вам потребуется, если вы решите сделать аборт или оставить ребенка?
Критерии ограничений
Противопоказания к медикаментозному аборту разделяют на группу категорически недопустимых состояний, при присутствии которых процедура не проводится и относительно приемлемых, наличие их рассматривает индивидуальную возможность проведения прерывания беременности путем лекарственного воздействия.
Консультативный прием гинеколога
дает возможность пройти плановое обследование функционального состояния организма, с возможностью определения присутствия патологического отклонения от нормы, недопустимого для выполнения кардинальных мероприятий по прерыванию беременности.
Статьи о прерывании беременности:
- Абортивные таблетки
- Как проходит прием гинеколога
- Хирургический аборт
- Диагностика половых инфекций у женщин
- Диагностика гинекологических заболеваний
- Лечение женских заболеваний
- УЗИ малого таза
- Вакуумный аборт
- Обследование перед абортом
- Медикаментозный аборт
- Аборт на ранних сроках
- Аборт на поздних сроках
- Внутриматочная спираль
Способы прерывания беременности
Медикаментозный аборт
Медикаментозный аборт выполняется с помощью препарата под названием мифепристон (мифегин), который снижает действие прогестерона, являющегося основным гормоном беременности, и применяется совместно с простагландинами — это те препараты, которые могут усилить сокращение матки и помогают отторгнуть плодное яйцо.
Медикаментозный аборт проводится амбулаторно при сроке беременности до 8 недель включительно (63 дня задержки менструации) и при условии, что беременность протекает без осложнений.
При беременности в сроке от 9 до 12 недель и выше медикаментозное прерывание беременности проводится уже только в стационаре. У препаратов в этом сроке несколько снижается эффективность (чем меньше срок, тем эффективнее препараты).
При неэффективности медикаментозного аборта и прогрессировании беременности пациентке предлагается прервать беременность методом вакуум-аспирации.
Подробнее о сути медикаментозного аборта, о последствиях и противопоказаниях — в нашей отдельной статье.
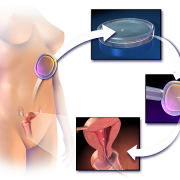
Вакуумный аборт
Для прерывания беременности используют метод вакуум-аспирации, то есть применяется вакуум-аппарат, с помощью которого разрушается и высасывается оплодотворённое яйцо из полости матки. Аборт методом вакуум-аспирации является более щадящим по сравнению с выскабливанием (кюретажем), так как не предполагает применение острой акушерской кюретки и не травмирует стенки матки.
- Вакуумный аборт называют мини-абортом, если он проводится при сроке беременности не более 5 недель. При данном сроке беременности не требуется расширять шейку матки специальными металлическими расширителями, потому что инструмент для отсоса маленького плодного яйца имеет узкий диаметр.
- Вакуумный аборт при сроке от 6 до 12 недель проводится с расширением шеечного канала матки. Здесь размеры плодного яйца требуют применить насадку для вакуум-отсоса большего диаметра.
Подробнее о методе и последствиях рассказано в отдельной статье.
Выскабливание или кюретаж матки (хирургический аборт)
Выскабливание проводится при сроке беременности от 6 до 12 недель и выполняется только в больничных условиях. Перед проведением выскабливания шейка матки также требует механического расширения, затем плодное яйцо разрушается и выскабливается из полости матки с помощью острого хирургического инструмента – акушерской кюретки.
В настоящее время аборт методом выскабливания с помощью кюретки разрешен, но считается постепенно устаревающей технологией. К широкому использованию не рекомендуется.
Метод кюретажа при аборте допускается в редких случаях:
- когда нет возможности применить более щадящие методы (вакуум-аспирацию плодного яйца и медикаментозный аборт);
- выскабливание проводится в случае остатков плодного яйца после предыдущего аборта, с целью полного опорожнения матки;
- выскабливание кюреткой необходимо в случае плотного прикрепления тканей плодного яйца и кровотечения. Такое часто случается после самопроизвольного аборта в позднем сроке (с 12 до 22 недель), после прерывания беременности в позднем сроке. В этих ситуациях плотно прикрепившиеся ткани невозможно до конца удалить вакуум-отсосом. Приходится прибегать к использованию кюретки.
Проведение аборта на поздних сроках
После первых трех месяцев беременности ее прерывание без веских причин запрещено на законодательном уровне. Но существуют ситуации, когда это все-таки возможно.
Медицинские показания:
- Серьезные нарушения развития плода. Их выявляют с помощью специального исследования — скрининга, который проводят в 11 и 19 недель.
- Генетические отклонения плода.
- Болезни матери, которые не совместимы с жизнью плода.
- Резкое обострение хронических болезней матери, угроза ее жизни.
- Внутриутробная гибель плода.
- Возраст беременной до 15 лет.
Еще недавно социальными показаниями считались:
- Наступление беременности вследствие принудительного полового акта.
- Инвалидность 1 или второй группы у супруга, его смерть во время беременности жены.
- Лишение (ограничение) родительских прав.
- Пребывание беременной в местах лишения свободы.
Сейчас список ограничен первым пунктом – изнасилованием.
После 12 недель прерывание беременности осуществляют при помощи хирургического метода или преждевременных родов. Выбирая метод, врачи ориентируются на состояние здоровье беременной, причины аборта.
Хирургический метод аборта
Важно: после 22 недель беременности прерывание можно провести исключительно из медицинских соображений потому, что плод на уже большой. Аборт может иметь серьезные последствия для здоровья женщины в физическом и в эмоциональном плане
Аборты на поздних сроках проводят исключительно на основании решения медицинской комиссии. В ее состав входят: врач акушер-гинеколог, специалист в области, к которой относится заболевание (состояние) беременной, руководитель медицинской организации. Результатом рассмотрения является заключение о наличии у беременной болезни, являющейся причиной для медицинского вмешательства с подписями членов комиссии и печатью лечебного учреждения.
На последних месяцах прерывание беременности может осуществляться с помощью вызывания искусственных родов. Женщину подготавливают заранее: за 2 дня назначают лекарства, провоцирующие раскрытие матки. Потом вызывают сокращение матки и родовую деятельность. Процесс схож с обычными родами, только в результате плод погибает. При необходимости проводят малое кесарево сечение.
Когда можно беременеть после вакуумного аборта
После проведения вакуумной аспирации (допускается при сроке до 5 недель) женщина проходит стадию реабилитации организма. При отсутствии осложнений и при наличии желания уже можно снова беременеть.
Мини-аборт наносит минимальные повреждения организму, благодаря чему обеспечивается быстрое восстановление эндометрия. Уже через месяц можно снова начать планировать малыша. Основываясь на практическом опыте, у большинства женщин беременность наступает уже через 1-3 месяца после вакуума.
В единичных случаях после проведенных манипуляций у женщин наступают осложнения. Тогда на восстановление организма может потребоваться значительно больше времени. Нормой считается благополучное зачатие в течение года. Если рамки этого срока нарушены, тогда стоит обратиться к врачу.
Мифолиан
Таблетки Мифолиан – это антагонист прогестерона, в нем содержится мифепристон, в количестве 200 мг.
Действие средства
- Увеличивает сократительную способность матки;
- Провоцирует аборт – отторжение и выход плодного яйца из полости матки.
Через сутки после лечения данным медикаментом пациентке дополнительно назначают принимать прогландины.
Прием имеет противопоказания
- Возраст меньше 18 лет;
- Дисфункция почек или печени у женщины;
- Нарушение свертываемости крови;
- Дефицит железа в крови;
- Наличие воспалительных заболеваний в репродуктивных органах;
- Индивидуальная непереносимость компонентов.
Побочные эффекты
- Общая слабость;
- Головокружение;
- Тошнота;
- Головная боль;
- Спазмы внизу живота.
Препарат можно приобрести по рецепту врача, его цена от 1500 до 2500 рублей.
Мифепристон
Принимать его можно не позже шестой недели от зачатия. Женщина должна выпить три таблетки за один раз в присутствии своего гинеколога. Наблюдают ее в течение 2 часов. Через двое суток она должна явиться на УЗИ для подтверждения самопроизвольного выкидыша.
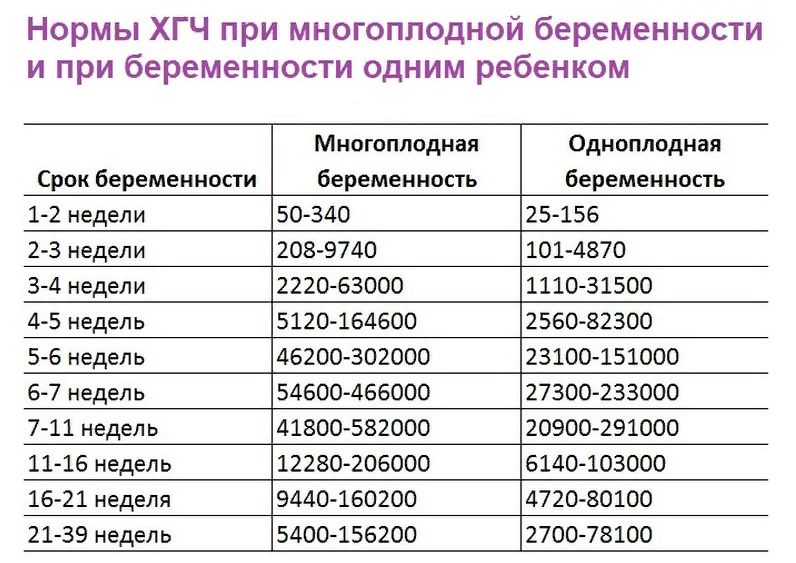
Через 14 дней (две недели) вновь проводится УЗИ и направляют на анализ хорионического гонадотропина, если это требуется.
Продолжение беременности после Мифепристона бывает очень редко. Если плод жив, то женщину отправляют на хирургический аборт, так как есть риск развития врожденных патологий у ребенка.
Возможно возникновение побочных действий в виде тошноты, рвоты, головной боли, кровотечения, нарушения менструации.
Действующим веществом препарата выступает мифепристон.
Важно! Ни в коем случае не принимайте Мифепристон и его аналоги самостоятельно. Важно присутствие специалиста при этом
Упаковка Мифепристон.
Устранение побочных эффектов
Не всегда медикаментозное прерывание беременности проходит гладко. Если возникают неприятные последствия, то их нужно устранять.
При повышении маточного тонуса возникают боли. Чтобы их устранить женщина должна принять парацетамол, а также нестероидные противовоспалительные средства. Затем ей нужно лечь и приложить теплый компресс или грелку к месту локации боли.
 Устранение побочных эффектов
Устранение побочных эффектов
Небольшое кровотечение возникает всегда при медикаментозном прерывании беременности. В случае его усиления следует обратиться к врачу, так как оно может вызываться остановкой плодного яйца в шейке матки. При таком раскладе проводят вакуумное удаление.
Из-за действия простагландина на центр терморегуляции повышается температура тела. Это состояние может сохраняться на протяжении 2 часов. Чтобы снизить температуру следует принять жаропонижающий препарат. Если лихорадка держится 4 часа, то нужно вызвать скорую помощь, потому что такое состояние может сохраняться из-за воспаления.
Если появляется тошнота и рвота, которые не прекращаются длительное время, то нужно выпить препарат, устраняющий эти симптомы. Неплохим средством для этого является Церукал.
Прием мизопростола вызывает диарею. Принимать какие-либо средства для ее устранения не следует, так как она пройдет самостоятельно.
Если женщину мучает головокружение и головная боль, то следует выпить обезболивающий препарат. Например, Цитрамон. Можно не принимать никаких средств, так как этот побочный эффект может пройти самостоятельно.
Факторы, приводящие к осложнениям беременности
Осложнения во время беременности появляются по самым различным причинам. К наиболее значимым из них относятся:
- Генетические нарушения. Этот фактор может носить как случайный, так и наследственный характер. В первом случае подразумевается патология генов плода, появившаяся в результате их случайной рекомбинации из геномов здоровых родителей в момент оплодотворения. Наследственные генетические нарушения передаются эмбриону от его матери и отца, при этом в семье они могут наблюдаться в течение нескольких поколений. Например, наличие родственников с задержкой умственного развития повышает генетический риск осложнения беременности с патологией плода аналогичного характера.
- Инфекции. Вирусные, бактериальные, грибковые заболевания — частая причина патологий, возникающих во время беременности. Попадая в организм матери, инфекционные возбудители провоцируют иммунный ответ, который может воздействовать и на ребенка. Сами они также оказывают негативное влияние на здоровье плода, причем на всех стадиях его развития — от зачатия до родов. Инфекции могут вызывать различные патологические явления в репродуктивной системе женщины, мешающей ей нормально зачать, выносить и родить здорового малыша.
- Заболевания различной природы. Помимо инфекций, негативно повлиять на протекание беременности могут другие врожденные и приобретенные патологии. Сахарный диабет, высокое артериальное давление (гипертензия), аномалии развития органов репродуктивной системы, заболевания сердца и сосудов, почек, печени, доброкачественные и злокачественные новообразования, психические нарушения часто приводят к выкидышам, физической или психической неполноценности рожденного ребенка.
- Вредные привычки. Употребление алкоголя и наркотических веществ (особенно систематическое), курение одного или обоих родителей — еще один распространенный фактор, вызывающий патологии беременности. Этиловый спирт, психотропные вещества, никотин, а также находящиеся в составе спиртных напитков, сигарет и наркотиков примеси обладают канцерогенным и тератогенным действием. Помимо непосредственного риска выкидыша или замершей беременности, они оказывают долгосрочные эффекты, которые могут проявиться у ребенка в подростковом или взрослом возрасте. Одним из самых частых таких последствий является алкогольный синдром плода, проявляющийся в задержке умственного развития, лицевые дефекты, антисоциальное поведение.
- Прием лекарственных препаратов. Осложнить зачатие, вынашивание и роды могут медикаменты, которые принимает женщина в период вынашивания ребенка. К сожалению, многие лекарства имеют выраженный тератогенный эффект, который необходимо учитывать при их назначении. При выпуске каждого препарата предусмотрены его клинические испытания на выявление побочных воздействий на плод. Проблема в том, что далеко не все производители фармацевтики проводят полноценные тесты на тератогенность. Например, широко известна история со снотворным “Талидомид”, который в середине прошлого века привел к массовым случаям рождения детей с аномалиями развития в США.
- Возрастные изменения. Оптимальный возраст для вынашивания здорового ребенка — 20-35 лет. В этот период репродуктивная система женщины наиболее активна, а сама будущая мама психологически подготовлена к беременности. Более ранний и поздний срок наступления беременности существенно повышает риск выкидыша или рождения ребенка с пороками развития. Так, зачатие после 35 лет увеличивает вероятность появления малыша с синдромом Дауна. Ранняя беременность также несет определенные риски, связанные с незрелостью репродуктивной системы будущей мамы.
- Социальное положение. На течение беременности оказывает влияние условия, в которых живет будущая мама. Низкое социальное положение, тяжелая работа, недоедание повышают физическую и эмоциональную нагрузку на женщину. Малый финансовый доход ограничивает ее доступ к современной медицине, заставляет трудиться в период вынашивания, в том числе заниматься предоставлением сексуальных услуг за деньги. Кроме того, часто матери живут в антисанитарных условиях, где велика вероятность заболеть инфекцией.
Среди прочих факторов, повышающих риск осложнения беременности, можно упомянуть неблагоприятную экологическую обстановку, сильный и/или постоянный эмоциональный стресс, случайно или намеренно нанесенные (в том числе посторонними лицами) травмы, нерациональное питание и т. д. Эти причины могут наблюдаться у конкретной женщины как по-отдельности, так и в комплексе — во втором случае существенно усложняется диагностика патологий.
Лечение самопроизвольного прерывания беременности
Терапия угрозы потери плода назначается с учетом стадии возможного выкидыша, самочувствия женщины и гестации плода
В первом триместре беременности следует очень осторожно отнестись к медикаментозному лечению, поскольку некоторые препараты имеют эмбриотоксическое действие. Женщине обязательно следует придерживаться абсолютного покоя и правильного питания, принимать спазмольгетики, гестагены, витамин Е.
При угрозе самопроизвольного прерывания беременности во втором и третьем триместре, терапия проводится только в стационаре. Медики должны контролировать состояние шейки матки и уровень развития плода. Для устранения угрозы выкидыша дополнительно возможно назначение токолитических средств. После 14 неделе гестации на шейку матки могут наложить специальный шов. Начавшийся аборт сопровождается сильнейшим кровотечением, поэтому женщину необходимо срочно госпитализировать для дальнейшего вмешательства специалистов. При аборте будет необходимо провести удаление плодного яйца. Для этого используют методы вакуумной аспирации или выскарбливания, после которого необходимо проводить антибактериальную терапию. Женщинам с отрицательным резус-фактором прописывают антирезусный иммуноглобулин.
Стандартно во избежание самопроизвольного прерывания беременности врачи советуют прибегать к кислородным ингаляциям, антибактериальной, инфузионной и трансфузионной терапии. Если прерывание произошло после 22 недели гестации, то медицинский персонал предпримет всевозможные меры для вынашивания недоношенного ребенка.