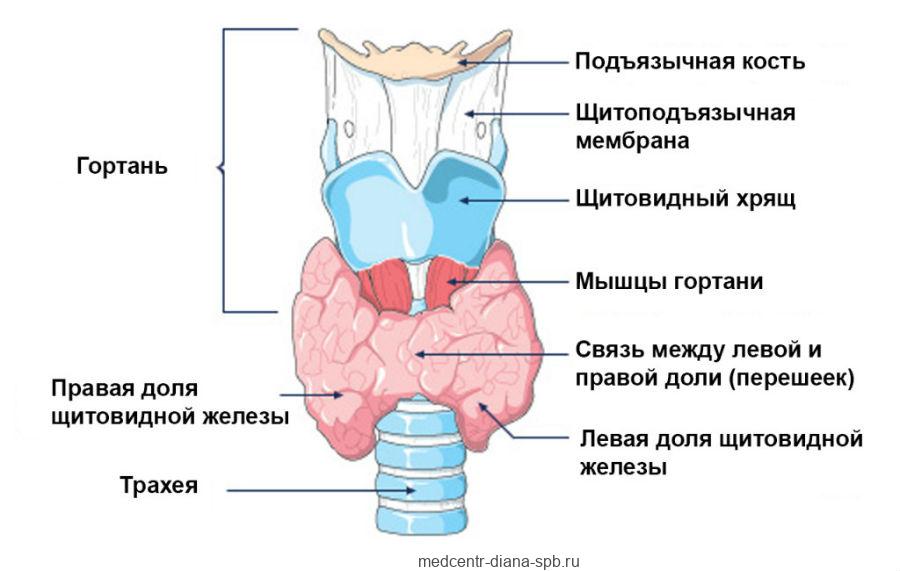
Гнойный тиреодит
Содержание:
- Введение
- Хронический тиреоидит Риделя
- Аутоиммунный тиреоидит: лечение и контроль
- Аутоиммунный тиреоидит — причины
- Хронический аутоиммунный тиреоидит
- Методы диагностики
- Иммуномодулирующая терапия
- Проявления тиреоидита
- Что может повлиять на результаты анализа ТТГ
- Что провоцирует / Причины Подострого тиреоидита (тиреоидита де Кервена):
- Признаки тиреоидита Риделя
- Причины и механизм развития тиреоидита Риделя
- Прогноз тиреоидитов
- Лечение тиреоидита
- Острый тиреоидит
- Аутоиммунный тиреоидит на УЗИ щитовидной железы
- Острый и подострый тиреоидиты.
- Хронический фиброзный тиреоидит
- Симптомы Подострого тиреоидита (тиреоидита де Кервена):
Введение
Fleischner Society (FS) — это международное научное сообщество экспертов радиологов, занимающихся заболеваниями грудной клетки. Одна из основных задач этой организации — публиковать согласованные позиции (Fleischner Position Papers) по сложным или новым вопросам, в том числе в области заболеваний легких. О высоком рейтинге этих документов свидетельствует тот факт, что они публикуются в лучших журналах в области пульмонологии, а представленные в них концепции отражены в рекомендациях, разработанных наиболее важными сообществами пульмонологов в мире, такими как American Thoracic Society (ATS) или European Respiratory Society (ERS). В середине 2020 года журнал «The Lancet Respiratory Medicine», имеющий наивысший импакт-фактор в пульмонологии, опубликовал позицию FS по интерстициальным изменениям легких, случайно обнаруженным при компьютерной томографии (КТ)1, ключевые концепции которой будут представлены и прокомментированы в этой статье.
Все более частое выполнение КТ выявляет изменения, которые могут соответствовать интерстициальной болезни легких (ИБЛ) у людей без симптомов заболевания легких и без результатов других исследований, указывающих на ИБЛ. Такая ситуация типична, например, у людей, которым делали КТ в рамках скрининговой программы в направлении рака легких или по другим показаниям, и даже во время КТ брюшной полости (когда обнаруживаются изменения нижних отделов легких). Многие исследования, опубликованные в последние годы, описывают интерстициальные легочные аномалии (ИЛА), часто интерпретируемые как доклинические изменения, предшествующие развитию ИБЛ. Например, в когорте Framingham Heart Study 7 % исследуемых имели ИЛА, а этот процент был значительно выше у пациентов с мутацией, предрасполагающей к развитию идиопатического фиброза легких (ИФЛ).2 В другом исследовании ИЛА были связаны с более высокой частотой респираторных симптомов и худшими результатами функциональных исследований легких.3 В большом проспективном исследовании с участием 4 когорт пациентов ИЛА были обнаружены у 7–9 % исследуемых, прошедших КТ, а наличие ИЛА было связано со значительно большим риск смерти от любой причины4. Обнаружение ИЛА имеет значение, поскольку при дальнейшем наблюдении эти изменения прогрессируют примерно в 20 % случаев в течение 2 лет и примерно в 40 % случаев в течение 5 лет.1 В связи с более частым описанием изменений по типу ИЛА было необходимо разработать диагностические критерии для ИЛА и рекомендации для клиницистов по ведению пациентов с такими изменениями.
Позиция FS относительно ИЛА включает информацию о:
1) определении и терминологии ИЛА
2) стандартизации радиологических протоколов, используемых у пациентов с ИЛА
3) корреляции ИЛА с результатами гистопатологических исследований
4) факторах риска возникновения ИЛА
5) риске прогрессирования ИЛА, влиянии диагностирования ИЛА на риск смерти и риск осложнений химио- и лучевой терапии у пациентов с раком легких
6) дальнейшем ведении пациента с диагностированными ИЛА
7) значении автоматических количественных измерений плотности легочной ткани на КТ
8) направлении дальнейших научных исследований.
В этой статье я сосредоточусь только на пунктах 1 и 6, которые важны для врачей, занимающихся диагностикой и лечением пациентов с обнаруженными ИЛА при КТ. Если вас интересуют другие вопросы (особенно, если вы радиолог и исследователь), вы можете обратиться к первоисточнику.
Хронический тиреоидит Риделя
Причины
Механизм заболевания мало изучен. Специалисты называют одной из причин тиреоидита Ридела системные аутоиммунные патологии, сопровождающиеся повышенной активностью плазматических клеток. В организме больного растет уровень иммуноглобулинов с цитотоксическими свойствами. Функциональная ткань щитовидной железы отмирает, образуются грубые фиброзные участки. В группу риска по тиреоидиту Риделя также входят пациенты с эндемическим зобом или базедовой болезнью в анамнезе.
Симптомы
Симптомы хронического тиреоидита Риделя схожи с онкологическими. Щитовидная железа сильно уплотняется. Пациент чувствует сдавливание в области шеи, но орган не болезненный при пальпации.
Характерные симптомы хронического тиреоидита щитовидной железы:
- Быстрое увеличение органа и развитие воспалительного процесса, как в случаях со злокачественными новообразованиями.
- Приступы удушья.
- Длительный кашель, хрипота.
- Нарушение глотания.
Диагностика
Анализ крови показывает следующие результаты:
- наличие антител анти-ТПО (у более чем половины пациентов);
- повышение ТТГ в 30 % случаев;
- норма ТТГ, Т3, Т4 в 70 % случаев.
Инструментальные методы обследования, такие как УЗИ, МРТ, не информативны. Дифференциальная диагностика тиреоидита Риделя и злокачественного новообразования возможна только по результатам биопсии. Цитологическое исследование показывает иммунное воспаление на фоне выраженного фиброза без опухолевых признаков.
Лечение
В терапии тиреоидита Риделя важно предупредить развитие осложнений. Декомпрессию органов шеи проводят хирургическим путем
В сложных клинических случаях щитовидную железу удаляют полностью. Медикаментозное лечение на первом этапе не всегда эффективно ввиду быстрого разрастания тканей.
После хирургической декомпрессии назначают препараты против аутоиммунных процессов. Пациент получает глюкокортикостероиды, иммунодепрессанты, лекарства, подавляющие фиброз в тканях.
Аутоиммунный тиреоидит: лечение и контроль
- При лечении аутоиммунного тиреоидита мы придерживаемся проверенной тактики:Поддерживать жизнеспособность ткани щитовидной железы. Здесь хорошо зарекомендовали себя лекарства антиоксидантного ряда, витамины и микроэлементы.
- Регулировать содержание гормонов щитовидной железы, если оно нарушено.
- По возможности устранить или уменьшить воспаление в щитовидной железе, чтобы сохранить ее работоспособность.
Мы уделяем внимание общим проявлениям тиреоидита, т.к. ухудшение самочувствия обусловлено, в основном, именно ими:
- Мышечные, суставные боли и боли в позвоночнике;
- Истощение нервной системы;
- Утомляемость глаз и проблемы со зрением;
- Снижение иммунитета и хронические инфекции.
Улучшить самочувствие при аутоиммунном тиреоидите можно практически всегда. В нашей клинике действует выгодное спецпредложение на обследование щитовидной железы и консультацию эндокринолога.
Аутоиммунный тиреоидит — причины
Причина аутоиммунного тиреоидита кроется в неправильной работе иммунной системы пациента. При аутоиммунном тиреоидите, встречающемся чаще всего у женщин, иммунная система, в норме обеспечивающая «полицейские» функции в организме и занимающаяся уничтожением чужеродных клеток и организмов, начинает проявлять агрессию по отношению к собственному органу – щитовидной железе. Ткань щитовидной железы пропитывается лейкоцитами, деятельность которых приводит к развитию воспаления железы – тиреоидит (его называют аутоиммунным тиреоидитом, чтобы подчеркнуть, что причиной заболевания является сбой в работе собственной иммунной системы организма). Со временем из-за воспаления часть клеток щитовидной железы погибает, а оставшихся в живых начинает не хватать для выработки необходимого количества гормонов. Развивается гормональная недостаточность – гипотиреоз.
Хронический аутоиммунный тиреоидит
Хронический аутоиммунный тиреоидит (ХАИТ) — воспалительное заболевание щитовидной железы, связанное с нарушением функционирования иммунной системы. Оно характеризуется образованием специфических аутоантител, которые оказывают деструктивное воздействие на клетки щитовидной железы. Последнее происходит из-за сбоя в деятельности иммунной системы, которая воспринимает собственные ткани как чужие.
Результатом длительного течения хронического аутоиммунного тиреоидита является гипотиреоз, который выражается в стойком недостатке гормонов щитовидной железы в крови, что требует немедленного назначения заместительной терапии. Чаще страдают женщины.
Пройти курс лечения данного заболевания можно в многопрофильной клинике ЦЭЛТ.
Наши располагают эффективными средствами для того, чтобы вернуть нашим пациентам здоровье.
Методы диагностики
Для диагностики тиреоидита Риделя используют методы физикального, лабораторного и инструментального исследования. При обнаружении у пациентов очень плотной консистенции щитовидной железы, сросшейся с подлежащими тканями, больным назначают компьютерную томографию, результат которой может подтвердить сдавление трахеи и пищевода, и ультразвуковое исследование, позволяющее визуализировать замещение железистой ткани соединительной.
Так как течение заболевания часто напоминает клиническую картину злокачественного новообразования щитовидной железы, больным рекомендовано проведение пункционной биопсии. Исследование полученного материала при хроническом фиброзном тиреоидите подтверждает его доброкачественность.
Иммуномодулирующая терапия
Иммуномодулирующая терапия рекомендуется при затяжном и рецидивирующем течении подострого тиреоидита. Нормализуя функцию иммунной системы и подавляя аутоиммунные реакции, иммуномодуляторы способствуют быстрейшему выздоровлению больных.
Наиболее часто применяются тимолин по 20 мг внутримышечно в день в течение 5 дней или Т-активин по 100 мкг внутримышечно 1 раз в день в течение 5 дней.
Целесообразно лечение натрием нуклеиновокислым по 0.1 г 3 раза в день внутрь в течение 15-30 дней.
Е. А. Холодова (1991) в качестве иммуномодулирующего средства рекомендует спленин — препарат, полученный из селезенки крупного рогатого скота. Препарат стимулирует функции Т- и В~ лимфоцитов, в том числе и функцию Т-лимфоцитов-супрессоров. Назначается спленин по 1-2 мл внутримышечно 1 раз в сутки в течение 10-14 дней.
Можно также применять экстракт элеутерококка по 2 мл (40-50 капель) за 30 мин до еды 3 раза в день в течение 3-4 недель. Препарат нормализует количество Т-лимфоцитов, преимущественно Т-супрессоров, В-лимфоцитов, О-клеток и стимулирует продукцию эндогенного интерферона (Г. Н. Дранник с соавт., 1994).
Проявления тиреоидита
Острый гнойный тиреоидит:
- боль в области передней поверхности шеи, отдающая в затылок, нижнюю и верхнюю челюсть, усиливающаяся при движении головы, глотании.
- Увеличение шейных лимфатических узлов.
- Повышение температуры тела, озноб.
Острый негнойный тиреоидит: проявления менее выражены, чем при остром гнойном воспалении щитовидной железы.
Подострый тиреоидит:
- боль в области шеи, отдающая в затылочную область, нижнюю челюсть, уши, височную область,
- головная боль,
- слабость,
- снижение двигательной активности,
- повышение температуры тела.
В начале заболевания (гипертиреоидная, острая стадия) могут наблюдаться симптомы тиреотоксикоза: учащение сердечных сокращений, потливость, похудание, тремор рук. В крови — повышенные уровни гормонов щитовидной железы.
При длительном течении могут развиться симптомы гипотиреоза (гипотиреоидная стадия), сонливость, вялость, заторможенность, зябкость, отечность лица, сухость кожи, урежение сердечных сокращений, запоры. Щитовидная железа увеличена (часто только правая доля), плотная, болезненная. В крови — низкое содержание гормонов щитовидной железы.
Хронический фиброзный тиреоидит:
- диффузное (распространенное), реже очаговое увеличение щитовидной железы.
- Железа очень плотная, неподвижная, не смещается при глотании.
Прогрессирование и распространение процесса на всю железу сопровождается развитием гипотиреоза. При больших размерах железы наблюдаются симптомы сдавления органов шеи: осиплость голоса, затруднение глотания, дыхания.

Что может повлиять на результаты анализа ТТГ

Норма гормона ТТГ может варьироваться вследствие воздействия на организм различными внешними или внутренними факторами. Особенно это касается времени суток. Максимальная концентрация наблюдается ночью (с 2 до 4 часов ночи и с 6 до 8 часов утра), а минимальная — с 5 до 7 часов вечера. При отсутствии полноценного сна в ночное время происходит нарушение гормонального синтеза. Помимо этого, снижение ТТГ может стать симптомом беременности и грудного вскармливания, что расценивается как вариант нормы. Некоторые лекарственные средства также могут способствовать изменению концентрации ТТГ. Щитовидная железа тесно связана с другими внутренними органами, поэтому расстройство их функционирования существенно влияет на гормональную выработку. У женщин средневозрастной категории и мужчин в престарелом возрасте максимальное значение тиреотропного гормона обнаруживается в декабре. При климаксе допускается рост ТТГ при отсутствии признаков увеличения щитовидки в размере.
Что провоцирует / Причины Подострого тиреоидита (тиреоидита де Кервена):
Считается, что подострый тиреоидит возникает после перенесенной вирусной инфекции. Обычно сначала возникает слабость, общее ухудшение самочувствия, боли в мышцах, повышение температуры тела, нарушение работы желудочно-кишечного тракта и у пациента протекает вирусная инфекция. Через несколько недель или месяцев после выздоровления возникает подострый тиреоидит. Это подтверждается еще и тем, что в периоды вспышек вирусных инфекций увеличивается и частота развития подострого тиреоидита. Вместе с тем, в настоящее время эта теория подвергается сомнению, но другой пока нет.
Для развития подострого тиреоидита имеют значение и наследственные генетические факторы, которые приобретают значение при действии неблагоприятных факторов внешней среды в виде той же вирусной инфекции. Щитовидная железа при подостром тиреоидите увеличена умеренно. Очаг воспалительных изменений обычно небольшой и не занимает всю долю. Под воздействием воспалительных изменений фолликулы щитовидной железы в очаге воспаления повреждаются и разрываются.
В этот момент происходит выброс гормонов щитовидной железы в кровь и возникает тиреотоксикоз. Степень тиреотоксикоза зависит от количества выброшенных гормонов, а количество выброшенных гормонов зависит от размеров очага воспаления. Затем постепенно происходит рубцевание пораженной зоны.
Признаки тиреоидита Риделя
Заболевание не имеет острого начала. На ранних стадиях больных может вообще ничего не беспокоить. По мере роста зоба больных начинает беспокоить ощущение кома (постороннего предмета) в горле, возникающего во время сглатывания и чувства сдавливания в области щитовидной железы
Пациенты женского пола чаще формулируют свою жалобу как ограничение подвижности задней части языка, тогда как мужчины обращают внимание на ограничение подвижности и уплотнение кадыка. С течением времени активность роста оба нарастает, что приводит к сдавливанию соседних органов, в результате чего возникает затруднение дыхания, одышка, осиплость голоса и кашель
Жалоб на болевые ощущения больные обычно не предъявляют.
При осмотре щитовидная железа увеличена в размерах, при пальпации выявляется значительное уплотнение. Поверхность железы неровная, твердая, безболезненная. В зависимости от степени развития спаек с окружающими тканями подвижность железы обычно заметно ограничена, либо полностью утрачена. Кожа над щитовидной железой не изменена в цвете, не спаяна, легко собирается в складку. Увеличения близлежащих лимфатических узлов не наблюдается.
Степень тяжести процесса обуславливается степенью сдавления трахеи и пищевода. Если у некоторых больных заболевание проявляется лишь одышкой, сопровождающей физические нагрузки, то у других могут развиться удушье и прогрессирующее нарушение глотания. Заболевание обычно прогрессирует быстро, но иногда может тянуться на протяжении нескольких лет.
Причины и механизм развития тиреоидита Риделя
Прогноз тиреоидитов
При ранней диагностике острый тиреоидит проходит полностью, пациент выздоравливает через 1-2 месяца после начала лечения. Гнойные формы болезни могут вызывать гипотиреоз.
Подострый тиреоидит заканчивается выздоровлением через 2-3 месяца после начала лечения. В запущенных случаях заболевание в данной форме приобретает длительное течение или становится хроническим.
Аутоиммунный тиреоидит удается замедлить или полностью остановить при грамотном подборе препаратов. Качество жизни пациентов может сохраняться до преклонного возраста.
Тиреоидит Риделя протекает в течение многих лет с прогрессированием фиброзных процессов и снижением функции щитовидной железы.
Лечение тиреоидита
Баженова Татьяна Васильевна, Врач-рефлексотерапевт, гинеколог. Стаж работы — 27 лет
При диагнозе тиреоидит лечение методами тибетской медицины включает применение фитопрепаратов и рефлексотерапии для восстановления баланса иммунитета, улучшения нейроэндокринной регуляции организма, нормализации состояния нервной системы, улучшения гормонального фона.
Таким образом, лечение в тибетской медицине направлено не только и не столько на уменьшение симптомов заболевания, сколько на устранение причины, приведшей к диагнозу. Этим оно принципиально отличается от заместительной гормональной терапии, применяемой в западной медицине.
Лечение тиреоидита методами тибетской медицины может проводиться в качестве основного лечебного курса или на фоне гормональной терапии для уменьшения ее побочных эффектов и повышения ее эффективности.
Острый тиреоидит
Причины
Воспалительный процесс вызывают бактерии. Часто симптомы тиреоидита щитовидной железы проявляются после перенесенных заболеваний носоглотки: тонзиллита, синусита, ларингита и т. д. Любая бактериальная инфекция в крови может являться причиной воспаления, но в большинстве случаев патогенными становятся штаммы Staphylococcus, Streptococcus, Klebsiella sp, Enterobacteriace.
Острый негнойный тиреоидит возникает после лучевой терапии, механической травмы железы.
Симптомы
Симптомы острого тиреоидита щитовидной железы быстро усиливаются. Заболевание прогрессирует в короткие сроки.
Основные симптомы:
- Отек в области шеи.
- Повышение температуры, лихорадочное состояние.
- Болезненность в горле, усиливающаяся при глотании, движении шеей.
- Осиплость или охриплость голоса.
- Быстрая утомляемость.
- Абсцесс в запущенных случаях.
Диагностика
Пациенту назначают лабораторные исследования:
- Анализ крови на уровень Т3, Т4, ТТГ. В остром течении тиреоидита показатели должны быть в норме;
- Общий анализ крови. Результаты показывают увеличение СОЭ, лейкоцитоз со сдвигом влево.
Для диагностики тиреоидита врач может дополнительно назначить УЗИ щитовидной железы. При наличии абсцесса делают пункцию для определения чувствительности возбудителя к антибиотикам.
Лечение
Для устранения инфекции назначают антибактериальные препараты широкого спектра действия. Симптомы тиреоидита быстро проходят, если начать терапию до образования абсцесса.
При формировании абсцесса показано хирургическое лечение. Часть щитовидной железы удаляют. Без хирургического вмешательства абсцесс вызывает такие осложнения как флегмона, гнойный медиастинит.
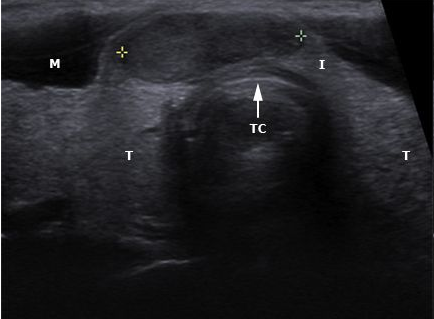
Аутоиммунный тиреоидит на УЗИ щитовидной железы
При ультразвуковом исследовании при АИТ обычно отмечается понижение эхогенности железы и появление выраженных диффузных изменений. Переводя на «человеческий» язык, можно сказать, что при аутоиммунном тиреоидите щитовидная железа выглядит на экране УЗИ-аппарата темной и имеет очень неоднородную структуру – в одних местах ткань более светлая, в других – более темная. Нередко врачи ультразвуковой диагностики обнаруживают при болезни Хашимото в ткани щитовидной железы и узлы. Следует отметить, что зачастую эти уплотнения настоящими узлами не являются и представляют собой просто очаги с резко выраженным воспалительным процессом, их еще называют «псевдоузлами». Чаще всего квалифицированный врач ультразвуковой диагностики может отличить псевдоузел при аутоиммунном тиреоидите от узла, однако в некоторых случаях сделать это непросто. Именно поэтому врачи нередко пишут заключение примерно так: «Признаки АИТ. Узлы (псевдоузлы?) щитовидной железы», чтобы подчеркнуть свою неуверенность в оценке характера изменений. При выявлении в ткани щитовидной железы на фоне аутоиммунного тиреоидита образований диаметром 1 см и более пациенту рекомендуется проведение биопсии для уточнения их природы. В ряде случаев после получения результатов исследования становится понятно, что исследованный узел является псевдоузлом на фоне АИТ (ответ цитолога обычно в таких случаях краток: «Аутоиммунный тиреоидит» или «Тиреоидит Хашимото»). Вместе с тем, на фоне аутоиммунного тиреоидита возможно выявление и узлов коллоидного (доброкачественного) строения, и злокачественных новообразований.
Острый и подострый тиреоидиты.
Как правило развиваются после перенесенных вирусных или бактериальных инфекций. Острый тиреоидит может быть гнойным и негнойным. Острый гнойный тиреоидит развивается вследствие наличия очага хронической инфекции, после перенесенного о.тонзиллита, , о.пневмонии и др.
Клиническая картина начинается остро и характерна для воспалительного процесса: отек железы (увеличение и болезненность при пальпации), выраженная болезненность, иррадиирующая в нижнюю челюсть, шею, повышение температуры тела, озноб, выраженная астения.
При лабораторном обследовании выявляются изменения воспалительного характера в общем анализе крови (повышение уровня лейкоцитов, изменение лейкоцитарной формулы, ускорение СОЭ). При исследовании гормонального статуса чаще всего изменения не выявляются, но возможна картина тиреотоксикоза. На определяются признаки воспаления, усиление кровообращения в железе.
Лечение: покой, антибиотикотерапия, противовоспалительная терапия НПВС, выявление и лечение очага инфекции.
Острый негнойный тиреоидит является результатом травмы, кровоизлияния в железу, облучения органов головы и шеи (постлучевой тиреоидит). Начинается через некоторое время после воздействия, протекает менее остро. Лечение заключается только в применении НПВС, иногда глюкокортикоидов.
Подострый тиреоидит (тиреоидит Де Кервена) начинается менее остро, по сравнению с о.тиреоидитом. Причиной возникновения является вирусная инфекция. Чаще заболевают женщины.
Клиническая картина так же характеризуется признаками местного воспаления, астенией, болевым синдромом, ознобом, повышением температуры до субфебрильной, иногда с признаками тиреотоксикоза. Если начать лечение своевременно, то картина воспаления проходит быстро и без последствий.
Лабораторные изменения характерны для о.тиреоидита, но менее выражены.
Лечение: противовоспалительная терапия НПВС или глюкокортикоидами, симптоматическая терапия проявлений тиреотоксикоза.
В результате перенесенного тиреоидита может развиться гипотиреоз, поэтому рекомендовано после перенесенного острого и подострого тиреоидитов наблюдение в течение 6 месяцев с исследованием гормонального статуса, показателей антител и УЗИ.
Хронический фиброзный тиреоидит
Хронический фиброзный тиреоидит может длительное время не иметь клинических проявлений. Самым ранним симптомом данной патологии обычно является ощущение «комка» в горле и затрудненное глотание. Для развернутой стадии заболевания характерны нарушения речи, глотания, дыхания, поперхивание во время еды, охриплость голоса.
При пальпации определяется выраженное неравномерное увеличение щитовидной железы (бугристость), ее малоподвижность в процессе глотания, уплотненность, безболезненность, плотная «деревянистая» структура. Изменения в пораженной железе обычно имеют диффузный характер и сопряжены со снижением ее функциональности и развитием гипотиреоза.
Давление на соседние ткани выражается компрессионным синдромом, который проявляется нарушением зрения, головными болями, затруднениями при глотании, шумом в ушах, нарушением дыхания и пульсацией шейных сосудов.
Также имеют место специфические тиреоидиты, к числу которых относятся воспалительные процессы и структурные изменения тиреоидной ткани щитовидной железы при ее микозном, туберкулезном и сифилитическом поражении. В основном специфические тиреоидиты имеют хронический характер, но в случае вовлечения процесс вторичной инфекции могут приобрести острый характер.
Симптомы Подострого тиреоидита (тиреоидита де Кервена):
Подострый тиреоидит может начинаться остро с подъема температуры тела до 38 градусов, болей в области шеи, усиливающихся при глотании, отдающих в ухо, нижнюю челюсть, слабости, ухудшения самочувствия. Но чаще болезнь начинается постепенно с легкого недомогания, неприятных ощущений в области шеи, щитовидной железы, неприятных ощущений при глотании. При наклонах головы и поворотах шеи возникают боли и неприятные ощущения. Могут появиться боли при жевании, особенно твердой пищи. Одна из долей щитовидной железы увеличена в размерах и болезненна при прощупывании. Обычно соседние лимфатические узлы не увеличены.
Боли в щитовидной железе почти у половины больных сопровождаются тиреотоксикозом. Тиреотоксикоз всегда бывает средней или легкой степени. Симптомы со стороны кожи, глаз, сердечно-сосудистой системы отсутствуют. Пациенты жалуются на потливость, учащение частоты сердечных сокращений, дрожание пальцев рук, бессонницу, боли в суставах. Вследствие избыточного количества в крови тиреоидных гормонов (тироксин, трийодтиронин) снижается выделение гипоталамусом гормона тиротропина, который оказывает стимулирующее действие на щитовидную железу. В условиях отсутствия тиротропина функция оставшейся большей части щитовидной железы снижается и во второй фазе болезни наступает гипотиреоз. То есть снижение количества гормонов щитовидной железы в организме. Обычно гипотиреоз не бывает выраженным и длительным. Постепенно нормальный уровень гормонов в крови сохраняется. Длительность заболевания составляет от 2 до 6 месяцев.
Стадии подострого тиреоидита
Начальная, или острая, стадия продолжается 4-8 недель и характеризуется болью в области щитовидной железы, ее болезненностью при пальпации, снижением поглощения радиоактивного йода щитовидной железой и в некоторых случаях тиреотоксикозом. Начальную стадию подострого гранулематозного тиреоидита также называют тиреотоксической.
Во время острой стадии запасы тиреоидных гормонов в щитовидной железе постепенно истощаются. Когда поступление гормонов из разрушенных фолликулов в кровь прекращается, начинается вторая, или эутиреоидная, стадия болезни.
У многих больных эутиреоз сохраняется, но при тяжелом течении заболевания из-за истощения запасов тиреоидных гормонов и снижения числа функционально активных тироцитов может наступить гипотиреоидная стадия. Она характеризуется биохимическими и в некоторых случаях клиническими признаками гипотиреоза. В начале гипотиреоидной стадии поглощение радиоактивного йода щитовидной железой снижено, но в середине или ближе к концу этой стадии (по мере восстановления структуры и функции железы) этот показатель постепенно возрастает
Гипотиреоидная стадия сменяется стадией выздоровления, в течение которой окончательно восстанавливается структура и секреторная функция щитовидной железы. На этой стадии уровни общего T3 и общего T4 нормальные, но поглощение радиоактивного йода щитовидной железой может временно возрастать из-за усиленного захвата йода регенерирующими фолликулами. Надо подчеркнуть, что исследование поглощения радиоактивного йода щитовидной железой необходимо только для подтверждения диагноза подострого гранулематозного тиреоидита; после установления диагноза проводить его необязательно.
Стойкий гипотиреоз после перенесенного подострого гранулематозного тиреоидита наблюдается очень редко; почти у всех больных функция щитовидной железы полностью восстанавливается (эутиреоз). Однако недавно появилось сообщение о повышении чувствительности щитовидной железы больных, ранее перенесших подострый гранулематозный тиреоидит, к ингибирующему действию йодсодержащих лекарственных средств. Таким образом, у больных, перенесших подострый гранулематозный тиреоидит, следует проверить функцию щитовидной железы перед назначением йодсодержащих препаратов.