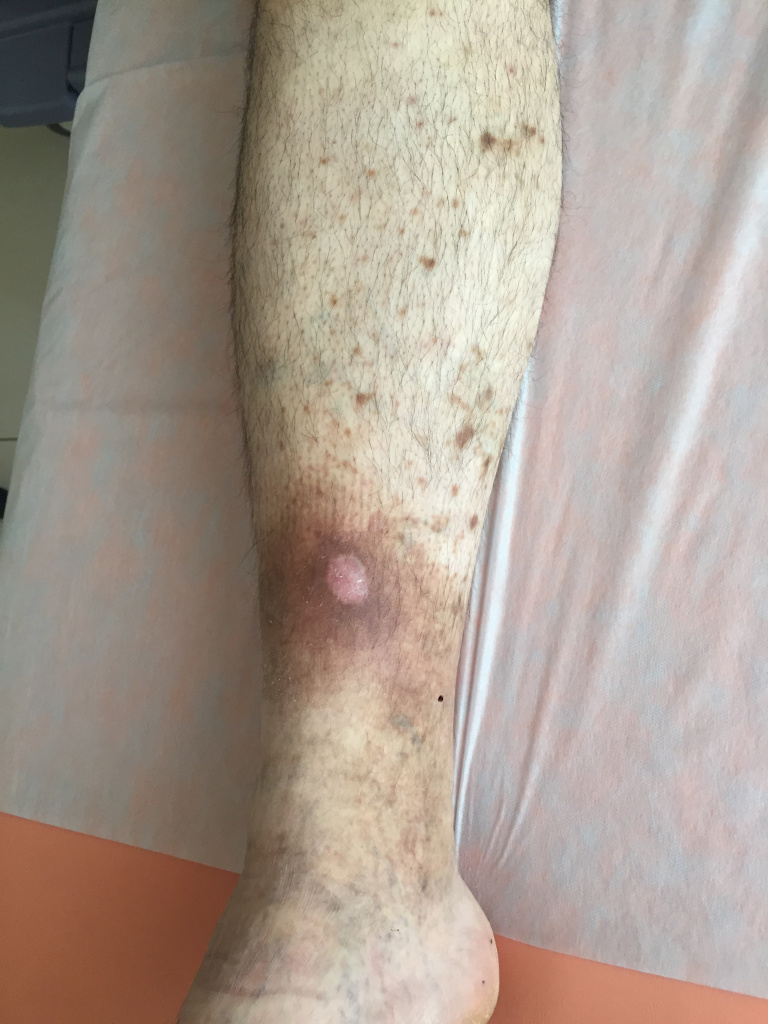
Подагра на ногах
Содержание:
- Что такое Подагра —
- Симптомы гидраденита
- Способы обезболивания
- Стадии подагрического артрита
- Краткое описание
- Каковы возможности ультразвукового исследования в диагностике подагры?
- Симптомы (признаки)
- Симптомы псориатического артрита
- Виды подагры
- Диагностика Подагры:
- Что такое синовит
- Методы диагностики подагры
- Самые частые ошибки рентгенолога
Что такое Подагра —
Подагра (др.-греч. ποδάγρα — ножной капкан от πούς — нога и ἄγρα — захват) — гетерогенное по происхождению заболевание, которое характеризуется отложением в различных тканях организма кристаллов уратов в форме моноурата натрия или мочевой кислоты.
Гиперурикемия выявляется у 4-12 % населения, подагрой страдает 0,1 % населения России. В США и Европе подагрой болеют 2 % жителей, среди мужчин в возрасте 55 — 65 лет подагрой болеют 4 — 6 %.
Соотношение мужчин к женщинам составляет 2 — 7:1. Пик заболеваемости приходится на 40-50 лет у мужчин, 60 лет и старше у женщин. До менопаузы женщины заболевают редко, вероятно за счёт воздействия эстрогенов на экскрецию мочевой кислоты.
Частота подагрического артрита в различных популяциях колеблется и составляет от 5 до 50 на 1000 мужчин и 1-9 на 1000 женщин, а число новых случаев в год — соответственно 1 −3 на 1000 у мужчин и 0,2 на 1000 у женщин.
Острый приступ подагры у подростков и молодых людей наблюдают редко, обычно он опосредован первичным или вторичным дефектом синтеза мочевой кислоты.
Симптомы гидраденита
Процесс, как правило, развивается в определенной последовательности.
Сначала наблюдается небольшой (размером с горошину), но болезненный инфильтрат, сопровождающийся зудом, вокруг развивается отек. Чаще всего, подкожных узелков несколько. Со временем уплотнения увеличиваются в размерах, приобретают багрово-красный оттенок, выступают на коже, напоминая по виду соски. Если это область подмышечной впадины, то возникают достаточно болезненные ощущения при попытках опустить руку. Через 1-2 суток кожа становится синюшно-серой.
Если же не предотвратить развитие воспаления на начальной стадии, возникают признаки, свидетельствующие об интоксикации организма: лихорадочные состояния, слабость, выраженный болевой синдром даже в состоянии покоя.
Через 7-10 дней гидраденит самостоятельно вскрывается, сопровождаясь обильным выделением густого гноя, зачастую – с примесью крови. Боль стихает, общее состояние улучшается. Вскрывшийся гидраденит образует язву, которая со временем заживает и зарубцовывается.
Однако это совсем не значит, что заболевание проходит само собой. Во время стадии нагноения, инфекция распространяется на соседние участки кожи, вызывая повторные воспаления – гидраденит переходит в затяжную или хроническую форму.
Способы обезболивания
Проводить лечение можно при условии купирования или снижения интенсивности болезненных признаков. Существует множество способов для снятия болезненных ощущений:
- При сильном ушибе или приступе боли первой помощью будет прикладывание холодного компресса. Это может быть завернутый в полотенце лед, замороженный продукт либо бутылка с холодной водой.
- Если признак интенсивный, необходимо обездвижить конечность. Для этого руку фиксируют в положении, когда боль отсутствует или слабо ощущается, с помощью лонгеты, косынки, шины.
- Способствуют уменьшению интенсивности признаков и препараты местного спектра действия: гели, мази и кремы. Большинство данных средств оказывает и противовоспалительное действие.
- Некоторым пациентам приходится фиксировать конечность специальными фиксаторами для суставов, сдерживающих суставные мыщелки от смещения при сгибательных и разгибательных движениях рукой.
Стадии подагрического артрита
Подагрический артрит протекает в 4 стадии:
- Бессимптомная — Повышенное содержание МУН в крови без наличия кристаллов и приступов подагры.
- Бессимптомная — повышенное содержание МУН в крови с наличием кристаллов в синовиальной оболочке и суставной жидкости, но без признаков подагрического артрита и наличия тофусов.
- Интермиттирующая — отложение кристаллов МУН в тканях в сочетании с приступами острого подагрического артрита.
- Хроническая тофусная — наличие тофусов в суставных и околосуставных тканях в сочетании с хроническим артритом, разрушением хрящевой ткани, нарушением суставной функции и поражением почек.
Если подагрический артрит не лечить
При подозрении на подагрический артрит следует немедленно обращаться к ревматологу. Заболевание требует лечения, как во время приступа, так и в межприступный период. Основная причина, по которой развитие подагрических атак не удается взять под контроль, — отказ пациентов от проведения лечения в межприступный период, что неизбежно приводит к:
- гиперурикемии – повышению содержания уратов в крови;
- возобновлению приступов подагрического артрита;
- переходу острого подагрического артрита в хронический;
- разрушению суставов и инвалидности;
- тяжелым осложнениям со стороны почек и сердечно-сосудистой системы.
Что делать при обострениях
При появлении сильных суставных болей в сочетании с резким отеком и покраснением тканей, повышением температуры тела, недомоганием, следует:
- принять любое успокоительное + лекарство из группы нестероидных противовоспалительных средств (НПВС) – Диклофенак (таблетку внутрь или ректальную свечу), Ибуклин, Найз и др. На кожу над больным суставом нанести мазь или гель из этой же группы (Вольтарен, Пенталгин и др.);
- вызвать врача на дом;
- лечь и принять положение, максимально снижающее боль в суставах.
Препараты для лечения обострения подагрического артрита
Краткое описание
Подагра — заболевание, связанное с нарушением пуринового обмена, характеризующееся повышением содержания мочевой кислоты в крови (гиперурикемией) и отложением уратов в суставных и/или околосуставных тканях. Выявления гиперурикемии недостаточно для установления диагноза, т.к. лишь 10% лиц с гиперурикемией страдают подагрой. Наиболее распространённые причины: сниженная экскреция или повышенное образование мочевой кислоты. Для хронической подагры характерно образование тофусов.
Код по международной классификации болезней МКБ-10:
Статистические данныеПреобладающий возрастЭтиология
Каковы возможности ультразвукового исследования в диагностике подагры?
Этот широко распространенный сегодня, безопасный, не требующий применения контрастных веществ, доступный диагностический метод может применяться для диагностики подагры и оценки проводимой терапии. Ультразвуковое исследование суставов позволяет выявить отложение уратов в мягких тканях, суставах, хрящах, а также определить костные эрозии, наличие синовита и повышенной васкуляризации (рис. 25).
Таблица 11
Значение дополнительных рентгенологических методов в диагностике подагры (по Girish G., Melville D.M., Kaeley G.S. et al., 2013)
|
Метод |
Рентгенологическое исследование |
Ультразвуковое исследование |
Компьютерная томография |
Магнитно-резонансная томография |
|
Эрозии |
+ |
++ |
+++ |
++ |
|
Выпот |
+ |
+++ |
++ |
+++ |
|
Пролиферация синовиальной оболочки |
— |
+++ |
+ |
+++ |
|
Тофус |
+ |
+++ |
++ |
+++ |
|
Сужение суставной щели |
+++ |
— |
+++ |
+++ |
|
Патология сухожилий |
— |
+++ |
++ |
+++ |
|
Отек костного мозга |
— |
— |
+ |
+++ |
|
Тофус или синовиальная васкуляризация |
— |
+++ |
— |
+++ |
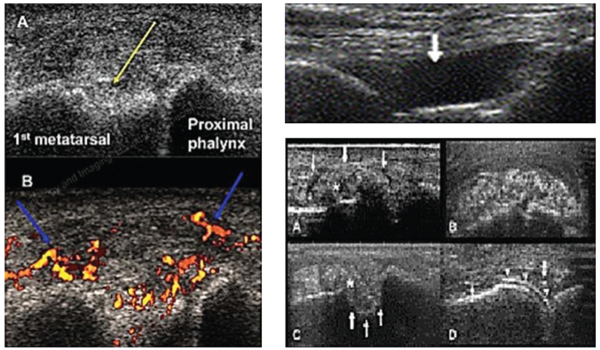
Рис. 25. Ультразвуковая сонография в том числе цветная доплерография суставов: признаки подагры
Так, с помощью ультразвукового исследования возможно определение депонирования моноурата натрия на поверхности гиалинового хряща в виде дополнительной светлой линии, расположенной параллельно линии перехода субхондральной кости в хрящ, которое носит название симптома «двойного контура». Он определяется при остром подагрическом артрите, у больных с приступами подагры в анамнезе и бессимптомной гиперурикемии. Чувствительность признака при подагре варьирует от 25 до 95%. Предполагается, что данный признак можно рассматривать в качестве раннего проявления заболевания до развития эрозий. Однако необходимы дальнейшие исследования как для определения его чувствительности и специфичности при ранней диагностике подагры, так и прогностического значения при бессимптомной гиперурикемии.
При подагре метод ультразвукового исследования позволяет также визуализировать тофусы. Определение тофусных структур способствует проведению ранних терапевтических мероприятий. Кроме того, ультразвуковое исследование — более чувствительный метод, чем рентгенография, для диагностики краевых костных эрозий, однако возможна недооценка размеров и количества эрозий по сравнению с магнитно-резонансной томографией. Специфичность ультразвуковой диагностики эрозий возрастает в случае наличия синовита или тофусов.
Симптомы (признаки)
Клиническая картина (по стадиям течения) • Асимптоматическая гиперурикемия — повышенное содержание мочевой кислоты в крови при отсутствии клинических признаков отложения кристаллов (т.е. без артрита, тофусов, нефропатии или уратных камней). • Острый подагрический артрит — вторая стадия и первая манифестная форма подагры — внезапно возникающий артрит с выраженным болевым синдромом. Типичный приступ — чаще происходит поражение одного сустава на ногах, причём у 50% больных страдает I плюснефаланговый сустав. Большинство подагрических атак возникает ночью и протекает с быстрым нарастанием эритемы и температуры вокруг сустава, отёчности и болезненности. Воспаление может перейти и на мягкие ткани, формируя клиническую картину целлюлита или флебита. Тяжёлые случаи сопровождаются повышением температуры тела. Обычная продолжительность приступа — несколько дней, реже нескольких недель. После приступа сустав приобретает нормальную форму. В некоторых случаях возможен и полиартикулярный вариант. • Межприступный период — третья стадия подагры — наступает после окончания первого приступа и может прерваться следующей острой атакой •• Повторные моноартикулярные атаки. У 7% больных после первого эпизода подагры повторных атак не отмечают. Однако у 62% повторные приступы наступают в течение первого года болезни. В типичных случаях в межприступный период пациенты не предъявляют жалоб, но если больной не получает лечения, то каждая последующая атака протекает тяжелее и межприступный период укорачивается •• Прогрессирование болезни. Со временем приступы становятся тяжелее и приобретают характер полиартрита. У некоторых пациентов быстро, практически без ремиссий развивается хронический подагрический артрит — в подобных случаях проводят дифференциальную диагностику с ревматоидным артритом. • Хронический подагрический артрит (хроническая тофусная подагра) возникает при отсутствии лечения; его считают финальной стадией подагры. Тофус образуют скопления уратных кристаллов, окружённых воспалительными клетками и фиброзными массами. Тофусы — плотные, подвижные, кремового или желтоватого цвета с выделением мелоподобного содержимого при изъязвлении. Типичная локализация тофусов: ушная раковина; над поражёнными суставами; субхондральные отделы суставных поверхностей; на разгибательной поверхности предплечья; в области локтя; над ахилловым и подколенным сухожилиями. • Поражение почек: нефролитиаз, тубуло — интерстициальный нефрит.
Лабораторные данные • Лейкоцитоз в крови со сдвигом влево и ускорение СОЭ во время острых приступов • Повышенное содержание мочевой кислоты в крови. В 10% случаев концентрация мочевой кислоты в крови в пределах нормы • В синовиальной жидкости лейкоцитов 10–60109/л, преимущественно нейтрофилы. Диагностическое значение имеют определение игольчатых кристаллов уратов, расположенных внутриклеточно и двоякопреломляющие свет при исследовании в поляризационном микроскопе • В аспирате содержимого тофусов — кристаллы мочевой кислоты • Исследование суточной экскреции мочевой кислоты проводят после 3 — дневной диеты, исключающей пурины. Инструментальные данные • На рентгенограмме — выраженные эрозии (симптом «пробойника») в субхондральной зоне кости, чаще всего в I плюснефаланговом суставе и в фалангах пальцев, однако возможно и в других суставах • Околосуставной остеопороз не характерен. Диагностические критерии • Наличие характерных кристаллических уратов в суставной жидкости и/или • Тофусов (доказанных), содержащих кристаллические ураты, подтверждённые химически или поляризационной микроскопией • Наличие 6 из 12 перечисленных ниже признаков: •• Более одной атаки острого артрита в анамнезе •• Воспаление сустава достигает максимума в первый день болезни •• Моноартрит •• Гиперемия кожи над поражённым суставом •• Припухание и боль в первом плюсне — фаланговом суставе •• Одностороннее поражение первого плюсне — фалангового сустава •• Одностороннее поражение суставов стопы •• Подозрение на тофусы •• Гиперурикемия •• Асимметричный отёк суставов (рентгенография) •• Субкортикальные кисты без эрозий (рентгенография) •• Отрицательные результаты при бактериологическом исследовании синовиальной жидкости. Дифференциальная диагностика • Инфекционный артрит • Пирофосфатная артропатия • Гидроксиапатитная артропатия • Остеоартроз • Амилоидоз • Гиперпаратиреоз • Ревматоидный артрит.
Симптомы псориатического артрита
Признаки псориатического артрита зависят от характера его течения.
Первые признаки
Псориатический артрит начинается в среднем через 6 лет после появления изменений на кожных покровах. Но в последние годы все чаще ПсА предшествует кожным высыпаниям.
Заболевание обычно начинается с появления лихорадки, недомогания, покраснения и отека дистальных межфаланговых суставчиков пальцев рук и ног с развитием редискообразной деформации кончиков пальцев. Поражение сразу нескольких межфаланговых суставчиков пальца с вовлечением в процесс мягких тканей носит название дактилита (воспаления пальца). Палец опухает, приобретает красновато-синюшный цвет и внешне напоминает сосиску. Все это сопровождается сильными болями.
Отек, покраснение сустава и лихорадка — первые признаки псориатического артрита
Гораздо реже первые симптомы псориатического артрита появляются в одном-двух крупных суставах. Поражения асимметричные, чаще всего поражаются голеностопы, а затем воспаление поднимается как по лестнице с поражением колена. Характерна утренняя скованность движений, которая через некоторое время проходит. Реже происходит симметричное поражение крупных суставов, чаще всего, коленных – ревматоидоподобная форма.
При появлении первых симптомов псориатического артрита следует немедленно обращаться к врачу, чтобы как можно быстрее остановить прогрессирование заболевания.
Явные симптомы
К характерным признакам псориатического артрита относятся:
- дистальные поражения пальцев с одновременным поражением ногтей; развитие дактилитов с сосискообразными пальцами;
- асимметричное поражение 2 – 3 крупных суставов с формированием моно- и олигоартритов (поражений одного или нескольких суставов) и энтезитов (воспаления места прикрепления сухожилий); боли при псориатическом артрите усиливаются утром и уменьшаются после начала двигательной активности; особенно часто в патологический процесс вовлекаются суставы нижних конечностей (коленные, голеностопные); иногда воспаление распространяется на множественные сочленения;
- в процесс вовлекаются также суставы пояснично-крестцового отдела позвоночника и крестцово-подвздошные сочленения; это сопровождается болями и нарушениями движений: спина не разгибается;
- течение заболевания волнообразное: обострения чередуются с частичными (реже полными) ремиссиями; часто псориатический артрит обостряется на фоне прогрессирования кожных симптомов псориаза.
При появлении явных симптомов псориатического артрита еще не поздно обращаться за медицинской помощью: помочь пациенту можно в любом случае.
Опасные симптомы, рекомендации
К врачу нужно обращаться немедленно, если:
- воспаляется сразу множество суставов – признак генерализации процесса;
- появляются болевой синдром в пояснице — симптом псориатического артрита суставов позвоночника;
- появление суставных вывихов и подвывихов.
Эти симптомы псориатического артрита говорят о неблагоприятном течении заболевания и требуют немедленной медицинской помощи.
Виды подагры
По происхождению она бывает первичной и вторичной. Первая является самостоятельным заболеванием, которое связано с генетикой пациента. Врач всегда интересуется, были ли признаки подагры у бабушек, дедушек и родителей. Если ответ положительный, пациенту необходимо пройти медицинское обследование. Семейная предрасположенность существует и к другой болезни – остеоартрозу. Возрастные люди старше 60 лет очень часто сталкиваются с деформацией суставов.
Причины вторичной подагры:
- Ускоренный катаболизм АТФ.
- Высокое содержание пуринов в продуктах.
- Снижение экскреции мочевой кислоты.
- Усиленный катаболизм нуклеотидов.
По механизму накопления мочевой кислоты она бывает:
- Смешанной.
- Почечной.
- Метаболической.
По течению: легкой, среднетяжелой и тяжелой.
По периоду: острой, межприступной и хронической.
Острый подагрический артрит проявляется сильными болями, которые могут длиться до полутора суток. Появляются ночью или ранним утром. Болевые ощущения настолько сильны, что пациент не может пошевелить конечностью или сделать какое-либо движение. Даже прикосновение простыни приносит невыносимые муки. Лечение подагры при обострении заключается в приеме нестероидных противовоспалительных средств. Практически в 100% случаев пациенты обращаются за помощью лечащего врача. Они жалуются на острую боль в пораженной части тела, которая напоминает жжение, сверление, распирание.
Если человек впервые столкнулся с яркими симптомами заболевания, он должен знать, какой врач лечит подагру. Подобными патологическими состояниями занимается ревматолог.
Межприступный период болезни не проявляется симптомами. Пациент чувствует себя хорошо и не обращается за медицинской помощью. Даже если признаки заболевания устранить, кристаллы уратов сохраняются в суставах. Из-за этого могут появляться повторные приступы. При дальнейшем повышении мочевой кислоты в крови количество пораженных суставов увеличивается. В результате развивается подагрический полиартрит. Кроме этого, мельчайшие иглы (кристаллы) откладываются в других органах, образуя камни в почках. Больные ощущают боль в пояснице, животе или боку, резкие болевые ощущения при опорожнении мочевого пузыря. Если медикаментозное лечение не помогает при идиопатической подагре, хирург проводит операцию по удалению камней из почек. Если уровень мочевой кислоты будет увеличиваться в дальнейшем, есть риск развития сердечно-сосудистых заболеваний.
Хроническая подагра – один из видов воспалительного артрита, который развивается при несвоевременном лечении высокого уровня мочевой кислоты. В результате этого на суставах образуются тофусы (мягкие образования, «шишки», бугорки), внутри которых находятся кристаллы уратов. Зачастую они размещаются на поверхности кожи пальцев ног, локтей, ушных раковинах, коленях. В редких случаях бугорки скрываются под кожным покровом. Чтобы обнаружить внутренние «шишечки», врачи используют ультразвук и рентгенографию.
Диагностика Подагры:
Диагноз подагрического артрита может быть установлен на основании эпидемиологических критериев диагностики, принятых на третьем международном симпозиуме по исследованиям ревматических болезней, Нью-Йорк, 1966.
- При химическом или микроскопическом выявлении кристаллов мочевой кислоты в синовиальной жидкости или отложении уратов в тканях.
- При наличии двух или более таких критериев:
- четкий анамнез и/или наблюдение хотя бы двух атак болевого припухания суставов конечностей (атаки, по меньшей мере, на ранних стадиях, должны начинаться внезапно с сильным болевым синдромом; на протяжении 1-2 недель должна наступать полная клиническая ремиссия);
- четкий анамнез и/или наблюдение подагрической атаки (см. выше) с поражением большого пальца ноги;
- клинически доказанные тофусы; четкий анамнез и/или наблюдение быстрой реакции на колхицин, то есть уменьшение объективных признаков воспаления на протяжении 48 часов после начала терапии.
Рентгеновское исследование не включено в список обязательных диагностических исследований, однако оно может показать тофусные отложения кристаллов и повреждение костной ткани в результате повторных воспалений. Рентгеновское исследование также может быть полезно для мониторирования влияния хронической подагры на суставы.
Выявления гиперурикемии недостаточно для установления диагноза, так как лишь 10 % лиц с гиперурикемиеи страдают подагрой.
Диагностические критерии подагры (ВОЗ 2000г)
- Наличие характерных кристаллических уратов в суставной жидкости
- Наличие тофусов (доказанных), содержащих кристаллические ураты, подтвержденные химически или поляризационной микроскопией
- Наличие 6 из 12 ниже представленных признаков:
- более чем одна острая атака артрита в анамнезе;
- максимум воспаления сустава уже в первые сутки;
- моноартикулярный характер артрита;
- гиперемия кожи над пораженным суставом;
- припухание или боль, локализованные в I плюсне-фаланговом суставе;
- одностороннее поражение суставов свода стопы;
- узелковые образования, напоминающие тофусы;
- гиперурикемия;
- одностороннее поражение I плюснефалангового сустава;
- асимметричное припухание пораженного сустава;
- обнаружение на рентгенограммах субкортикальных кист без эрозий;
- отсутствие флоры в суставной жидкости.
Комбинация из 6 и более признаков подтверждает диагноз. Наиболее достоверны такие признаки, как острый или, реже, подострый артрит, обнаружение кристаллических уратов в синовиальной жидкости и наличие доказанных тофусов. Кристаллы уратов имеют вид палочек или тонких игл с обломанными или закругленными концами длиной около 10 мкм. Микрокристаллы уратов в синовиальной жидкости обнаруживаются как свободно лежащими, так и в нейтрофилах.
Что такое синовит
Это воспаление синовиальной оболочки сустава, которое сопровождается образованием в нем выпота (жидкости) или гнойного содержимого (при присоединении инфекции).
В норме в суставе вырабатывается небольшое количество прозрачной синовиальной жидкости, предназначенной для питания хрящей и защиты от трения. При синовите ее характеристики меняются: жидкость становится мутной, бурого цвета, значительно увеличивается в объеме.
В зависимости от характера экссудата синовит сустава классифицируют на серозный, серозно-фибринозный, гнойный и геморрагический (с примесью крови).
Также различают синовит по этиологическому признаку: инфекционный, асептический, аллергический.
Причины синовита
Воспалительный процесс в суставной оболочке всегда возникает как вторичное заболевание.
Асептический синовит сустава является следствием:
- травм;
- заболеваний суставов;
- эндокринных нарушений;
- системных нарушений организма;
- ревматоидных воспалений суставов;
- деформации суставов;
- аллергических реакций;
- гемофилии.
Инфекционный синовит развивается в результате воздействия на организм патогенных и условно-патогенных микроорганизмов, которые попадают в полость сустава через поврежденные ткани при травмах или инъекциях, а также с током крови или лимфы из других очагов инфекции.
Хронический синовит, как правило, является осложнением длительно протекающего артроза или артрита, а также несвоевременного или неправильного лечения острой формы.
По статистике, чаще всего встречается синовит коленного сустава, возникающий, как правило, у спортсменов при травмах суставов и разрыве мениска.
Синовит локтевого сустава также наблюдается достаточно часто. Однако поражается, как правило, только один локоть.
Синовиту тазобедренного сустава чаще подвержены дети и подростки. Кроме перечисленных основных причин, патологический процесс может развиться в результате воспаления седалищного нерва.
Гораздо реже встречается синовит голеностопного сустава.
Симптомы синовита
Основным признаком развития воспалительного процесса в синовиальной оболочке является нарастающий отек в области сустава. При пальпации наблюдается симптом флюктуации – при надавливании на одну из поверхностей сустава на другой стороне ощущается небольшой толчок.
Болевые ощущения, как правило, слабо выражены или отсутствуют. Возможно локальное повышение температуры.
При гнойном синовите наблюдается резкое ухудшение состояния: общее повышение температуры тела, озноб, головная боль, выраженная слабость, пораженный сустав отечный, гиперемированный, резко болезненный, за счет чего происходит ограничение двигательной активности.
Хронический синовит имеет стертую картину воспаления: ноющие боли при движении, обычно слабо выраженные. Этот вариант течения сопровождается разрастанием ворсинок пораженной оболочки и фиброзными изменениями, а также нарушениями лимфо- и кровообращения.
Лечение синовита
Зависит от основной причины заболевания, его формы и индивидуальных особенностей организма.
Консервативные методы терапии включают в себя:
- противовоспалительные препараты;
- антибактериальные препараты (при наличии бактериальной инфекции);
- кортикостероиды
- инъекции для восстановления тканей непосредственно в сам сустав;
- обезболивающие средства местного применения;
- физиолечение (фоно- и электрофорез, УВЧ, магнитотерапия);
- лечебная физкультура, массаж.
В тяжелых, запущенных случаях синовита прибегают к хирургическому вмешательству: удалению синовиальной оболочки (полностью или частично).
При возникновении болей и даже небольшой отечности в любом суставе настоятельно не рекомендуется затягивать визит к специалисту. Своевременно начатое лечение не только является залогом более быстрого восстановления сустава, но и снижает риск развития осложнений.
Методы диагностики подагры
Диагностика подагры включает в себя физикальные, лабораторные и инструментальные методы исследования. Диагноз «подагра» ставится при совпадении нескольких признаков, характерных для данного заболевания
Физикальная диагностика
Физикальная диагностика предполагает визуальный осмотр пациента и пальпацию. Результаты осмотра сопоставляются с жалобами пациента и историей заболевания.
Лабораторная диагностика
Лабораторная диагностика позволяет установить, что причиной патологических изменений в суставе является нарушение обмена мочевой кислоты. Решающую роль в этом играют следующие анализы:
-
биохимический анализ крови (важен показатель мочевой кислоты в плазме крови);
-
анализ синовиальной (внутрисуставной) жидкости на наличие в ней уратов. Для этого делается пункция сустава.
-
для оценки скорости клубочковой фильтрации может проводиться суточный сбор мочи.
Если есть необходимость подтвердить, что обнаруженные новообразования в суставе представляют собой тофусы, проводится биопсия с дальнейшим исследованием их содержимого.
Инструментальная диагностика
Рентгенография позволяет выявить патологические изменения в суставах. Они имеют место на поздних стадиях, поэтому начало заболевания с помощью рентгенологических методов установить невозможно. Для выявления тофусов (они не всегда выступают над поверхностью кожи) используются компьютерная томография или МРТ.
На ранних стадиях может применяться УЗИ. С помощью ультразвука обнаруживаются довольно мелкие отложения солей, поэтому на УЗИ видны тофусы ещё на стадии их формирования. Также характерным признаком подагры является «двойной контур» — возникновение эхогенной полоски, идущей параллельно линии суставного хряща. Она возникает, потому что кристаллы соли не проникают в структуру хряща, а просто покрывают его сверху, создавая дублирующий контур, хорошо заметный при исследовании.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Самые частые ошибки рентгенолога
Анализируя опыт работы на консультативном ревматологическом приеме в областной клинической больнице, среди наиболее часто встречаемых ошибок при использовании рентгеновского метода диагностики хотелось бы выделить следующие:
-
Неправильно выбранный объем обследования
-
Неправильная укладка пациента при выполнении рентгенологического обследования
-
Неправильная трактовка полученных результатов
Первым этапом рентгенологического обследования для врача общей практики должен быть правильный выбор области исследования для ее проведения, а именно такой, рентгенологические изменения в которой наиболее информативны для диагностики того или иного заболевания.
К примеру, при повторных атаках подагрического артрита клиническая симптоматика в виде боли и отечности может быть наиболее выражена в голеностопных суставах, а плюсне-фаланговые суставы могут оставаться интактными, и частой ошибкой является проведение больному рентгенографии голеностопных суставов, которая в данной ситуации малоинформативна. Аналогичная тактика и в ситуации с подозрением на реактивный спондилоартрит или периферическую форму анкилозирующего спондилоартрита с поражением голеностопных суставов.
Патогномоничные рентгенологические изменения необходимо выявлять в крестцово-подвздошных сочленениях и позвоночном столбе, а рентгенологических изменений в периферических суставах, особенно в начальной стадии болезни, может не быть.
Нужно отметить, что в целом проведение рентгенографии голеностопных суставов из-за ее крайне низкой информативности нужно проводить редко и по строгим показаниям в случаях изолированного поражения одного голеностопного сустава и подозрении на специфическую (туберкулезную, гонококковую) природу артрита. Этот дефект влечет за собой необоснованную лучевую нагрузку и дополнительные материальные затраты для больного при проведении повторных необходимых для уточнения диагноза исследований.
Чтобы помочь врачу терапевту правильно определиться с выбором зоны исследования, в качестве примера может помочь следующая таблица (Смирнов А.В., 2005 г.).
Таблица
Необходимый минимум рентгенологических обследований при ревматических болезнях