Мазь от косточек на ногах
Содержание:
Симптомы вальгусной деформации стопы
Вальгусные стопы могут не проявлять себя клинически на начальных стадиях деформации, и наличие изменений обнаруживается только у ортопеда при осмотре и с помощью инструментальных методов диагностики. Постепенно искривление стопы и голеней становится все более заметным — стопа заваливается внутрь, происходит ротация пятки с ее опорой на внутренний край. При сведенных вместе ногах и соприкасающихся щиколотках между пяточными костями определяется расстояние. Наружная лодыжка сглаживается, внутренняя, напротив, становится более выпуклой, и под ней формируется один или два костных выступа — контурируют смещенные головка таранной и рог ладьевидной костей. На фоне ротации стопы голень Х-образно искривляется, меняется походка. Формируется халюс вальгус — деформация первого пястно-фалангового сустава с искривлением большого пальца кнаружи.
Помимо внешних изменений, деформация проявляет себя болями. Сначала неприятные ощущения, повышенная утомляемость и тянущие боли появляются после длительной ходьбы или статической нагрузки, затем — присутствуют постоянно. Болевой синдром затрагивает не только стопу и голеностопный сустав — постепенно присоединяются боли в коленях, тазобедренных суставах и спине. Это связано с тем, что отсутствие амортизации от стопы приводит к перенапряжению и хронической травматизации суставов всей кинетической цепи. Пациенты с запущенной вальгусной деформацией стоп страдают от артрозов коленного и тазобедренного суставов, из-за повышенной компрессионной нагрузки на позвоночник у них возникают межпозвонковые грыжи.
Диагностика вальгусной деформации стопы
Диагноз устанавливается на основании следующих данных:
- жалобы пациента на деформацию нижних конечностей, боли, повышенную утомляемость, изменение походки;
- анамнез болезни — в каком возрасте появились первые признаки, как развивалось заболевание;
- анамнез жизни пациента — наличие в прошлом заболеваний или травм, предрасполагающих к развитию вальгусных стоп;
- объективный осмотр травматолога-ортопеда — выявляет изменение конфигурации стопы, появление точек болезненности вдоль свода, в области опорных точек, а также в проекции перенапряженных мышц голени;
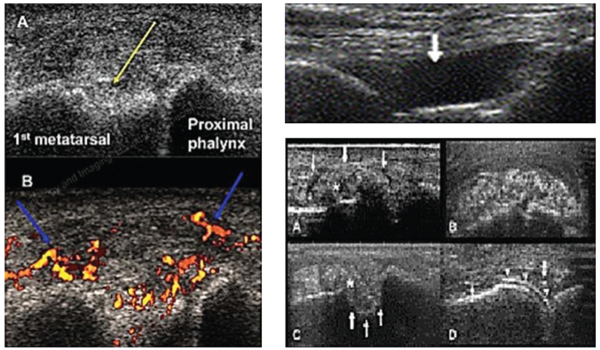
- рентгенография стопы — позволяет выявить уменьшение высоты сводов стопы и нарушения пространственного взаимоотношения костей стопы, а также признаки артроза суставов стопы;
- подометрия — оценивает распределение нагрузки на стопу;
- компьютерная плантография — применяется для расчета углов свода, наклона пятки и индексов, дающих представление о пространственной организации стопы.
В сложных случаях может понадобиться компьютерная или магнитно-резонансная томографии стоп. Первая позволяет детально оценить состояние костей и суставов, вторая — в том числе и связочного аппарата стопы. При выраженной деформации и наличии жалоб необходимо обследование всех суставных структур кинетической цепи — коленных, тазобедренных суставов и позвоночника. В зависимости от причины приобретенной вальгусной деформации показана консультация эндокринолога, гинеколога, невролога.
Причины вальгуса
Женщины страдают вальгусной деформацией в девять раз чаще мужчин. Традиционно это связывают с ношением ими модной, но совершенно неподходящей, неудобной и вредной для здоровья стопы обуви – на высоком каблуке, с зауженными или чересчур короткими носками. Однако повышенная и нерациональная нагрузка является далеко не единственной причиной вальгуса.
Наиболее существенным внутренним фактором развития вальгуса служат эндокринные нарушения, которым женщины также подвержены в большей степени, чем мужчины. Такие нарушения могут возникнуть на фоне нервных стрессов или же быть связаны с возрастом (половое созревание, беременность, грудное вскармливание, климакс). В частности, изменение гормонального фона может стать причиной остеопороза, разрыхления и слабости костных и соединительных тканей, что приводит к нарушению биомеханики стопы и развитию вальгусного искривления.
На ранней стадии вальгус проявляется болями при долгой ходьбе, быстрой утомляемостью ног, покраснением и отеком в области первого плюснефалангового сустава, выпиранием сустава. По мере развития заболевания размеры выпирания увеличиваются, большой палец все больше отклоняется внутрь, провоцируя деформацию остальных пальцев стопы, боль и воспаление усиливаются, что значительно снижает качество жизни. На фоне прогрессирующей вальгусной деформации развиваются такие заболевания как артроз, артрит и бурсит сустава, связанные с нерациональной нагрузкой и быстрым изнашиванием суставных тканей.
На поздних стадиях заболевания единственным эффективным средством лечения оказывается оперативное вмешательство. Тем не менее, операции при вальгусе можно избежать. Это позволяют сделать методы тибетской медицины, которые в комплексе с ударно-волновой терапией не только значительно облегчают симптомы и повышают качество жизни, но и останавливают развитие вальгуса, предупреждая дальнейшее увеличение деформации.
Вальгусная деформация стопы традиционно считается женским заболеванием. И действительно, по статистике женщины подвержены вальгусу в десять раз больше мужчин. Главной причиной косточки считается ношение не физиологичной обуви и слабость связочного аппарата, которая обычно прогрессирует с возрастом. Поэтому вальгус в наибольшей степени проявляется в среднем и старшем возрасте (после 40 лет). Однако это вовсе не значит, что вальгусная деформация не может возникнуть в молодом возрасте. Более того, существует такое явление как вальгус у детей.
Одна из наиболее частых причин, по которой возникает вальгус у детей – раннее приучение ребенка к хождению. Родители зачастую пытаются ускорить становление своих детей на ноги, забывая, что их связочный аппарат еще слаб, и чрезмерные нагрузки могут вызвать деформацию стопы.
Другая распространенная причина – неправильная обувь, которая не фиксирует стопу или оказывает нездоровые нагрузки. В этом случае врачи-ортопеды рекомендуют родителям не экономить и не покупать дешевую обувь для детей.
Быстро растущий организм ребенка делает его опорно-двигательный аппарат особенно уязвимым к любым нерациональным нагрузкам. Это может проявиться искривлением позвоночника (сколиозом) или вальгусом стопы.
Как и в случае других возрастных проблем, родители нередко утешают себя тем, что вальгус со временем пройдет сам собой. Но как правило, этого не происходит. Более того, вальгусная деформация стопы приводит к неправильной нагрузке на позвоночник, что влечет за собой новые проблемы. Поэтому лечение вальгуса необходимо.
С другой стороны, благодаря высокой восприимчивости организма ребенка, лечение вальгусной деформации ступни в детском возрасте представляет меньшую проблему, нежели в среднем или старшем возрасте. Детский организм благодарно отзывается на лечение, но при одном условии – лечение вальгуса должно быть правильным. Это значит, что не следует пытаться решить проблему самостоятельно. Лучше обратиться в клинику, где для ребенка составят индивидуальную комплексную программу лечения, включая массаж и методы физиотерапии.
В клинике «ИТВМ» лечение вальгуса проводится как во взрослом, пожилом, так и в детском возрасте.
Одним из самых эффективных методов комплексного лечения вальгусной деформации стопы является ударно-волновая терапия. По характеру воздействия эта процедура относится к физиотерапии. Фактически это тот же вибрационный массаж, но который действует внутри – непосредственно в месте деформации стопы.
Помимо терапевтического эффекта УВТ оказывает укрепляющее воздействие на связочный аппарат, способствуя его правильному развитию.
Профилактика и нехирургическое лечение косточки
В случае если проблема только появилась или высок риск ее заполучить, то определенные профилактические меры помогут замедлить начавшиеся изменения или отсрочить их появление.
Наблюдение
В первую очередь, нужно внимательно следить, происходят ли изменения, и периодически делать рентген.
Изменение обуви
Речь идет не о том, чтобы совсем отказаться от модельной обуви на каблуках или обуви на плоском ходу вроде сникерсов, а минимизировать ее ношение и отдать предпочтение, например, удобным кроссовкам или биркенштокам. А модельную обувь носить с индивидуальными стельками.
Подбор стелек
Деформация в стопе возникает из-за неравномерно распределенной нагрузки, и решить эту проблему могут стельки. Ортопед в зависимости от формы стопы подбирает стельки для туфель на каблуке, для плоской подошвы, для спортивной обуви — в таком случае все будет сбалансировано и удастся значительно замедлить рост косточки.
Коррекция активности
Если вальгусная деформация вызывает боли, стоит пересмотреть режим активности (как минимум спортивной) и давать ногам достаточное количество отдыха.
Ледяные компрессы
Если косточка после длительной нагрузки набухает и болит, то снять болевые симптомы поможет прикладывание пакета со льдом, как рекомендуют специалисты одной из ведущих клиник США [].
Инъекции
Этот метод подходит в борьбе с болевыми ощущениями, но научные специалисты Гарвардской медицинской школы акцентируют внимание на том, что инъекции кортизона хоть и облегчают боль и временно уменьшают воспаление, но имеют довольно много побочных эффектов при частом применении []. Поэтому к их использованию лучше прибегать в исключительных случаях
Массаж
После активного дня снять усталость ног поможет массаж стоп или перекатывание стопы на роллере. Помимо снятия усталости, оба метода способствуют нормализации тонуса мышц и восстановлению кровообращения.
Силиконовые вкладки
Некоторые ортопеды для коррекции искривления большого пальца сразу предлагают носить шину, которая отводит палец в другую сторону. Однако большинство врачей сходится во мнении, что это ничего не дает. Разделитель провоцирует гиперкоррекцию пальца, но не лечит сам сустав. То есть мы просто отводим палец в другую сторону, и на какой-то момент эстетический эффект может быть заметным, но по факту мы насильно растягиваем сустав, и возникают боли. В борьбе с дискомфортом гораздо лучше помогают силиконовые прокладки между пальцами, но не жесткие ортезы.
Методы хирургической коррекции деформации большого пальца во Владивостоке
Тем не менее, на сегодняшний день наиболее эффективным методом лечения «шишек» на ноге является хирургическая коррекция.
Существует много хирургических методик для возвращение пальца в нормальное положение. «Реконструкцию» вальгусной стопы в нашей клинике проводят самыми современными методами. Данные методики позволяют пациентам как можно быстрее вернуться к привычной жизни. Первое время после операции необходимо ношение специальной обуви, в которой нет нагрузки на передний отдел стопы. Затем можно переходить на ортопедическую обувь, либо передвигаться с помощью костылей или палочки
Важно понимать, что с помощью операции устраняется только косметический дефект (то есть сама «шишка»), но восстановления поперечного свода стопы не происходит. Чтобы косточка больше не появлялась, придется всю жизнь носить только правильную обувь с супинатором и индивидуальные ортопедические стельки
Методы лечения косточки большого пальца ноги
При обнаружении первых признаков, характерных для вальгусной деформации, следует
обратиться к терапевту, ортопеду или травматологу.
Если пациент нуждается в хирургическом лечении, придется проконсультироваться с
хирургом или ревматологом.
При обнаружении первых признаков, характерных для вальгусной деформации, следует
обратиться к терапевту, ортопеду или травматологу.
Если пациент нуждается в хирургическом лечении, придется проконсультироваться с
хирургом или ревматологом.
Использование наружных препаратов
Лекарства в форме кремов, мазей и гелей применяют для:
- быстрого снятия болезненных ощущений;
-
охлаждения и согревания (действие обусловлено компонентами в составе
средства); - смягчения кожи;
- предупреждения образования тромбов;
- восстановления тканей сустава;
- предотвращения роста косточки.
Средства в форме кремов и мазей обладают более жирной структурой. Их используют
для массажей либо продолжительного
растирания. Препараты в виде геля характеризуются повышенным впитыванием, чаще
всего они обладают охлаждающим эффектом.
Для снятия болей и воспалительного процесса требуется лечение нестероидными
противовоспалительными препаратами –
Диклофенак-гелем, Индометациновой мазью, Олфен-гелем.
Для устранения боли можно воспользоваться охлаждающим пластырем с ментолом или
мятным маслом в составе.
Также можно прибегнуть к помощи БАДов на основе растительных компонентов,
продуктов пчеловодства либо животноводства.
Ношение специальной обуви, супинаторов,
фиксаторов, межпальцевых валиков
Параллельно с наружными препаратами требуется корректировать положение пальца
касательно линии ступни.
Это поможет ускорить выздоровление. С этой целью ортопедом может быть назначено
ношение специальных стелек,
супинаторов или обуви. Благодаря подобным приспособлениям поддерживается
правильное физиологическое положение
ступни и ноги. Эти устройства подбираются врачом с учетом индивидуальных
особенностей пациента.
В аптеке либо в супермаркете можно купить межпальцевые разделители. Подобным
приспособлением можно пользоваться
без врачебной консультации. Оно помогает разделить большой и второй пальцы, а
также служит профилактикой появления натоптышей.
Применение стяжек и шин
После хирургического вмешательства показано использование стяжек и шин для
обеспечения иммобилизации всей ступни.
Подобное приспособление пациенту придется носить в течение 1-5 суток, что
обусловлено тяжестью проводимой операции.
Благодаря жесткой фиксации подобными устройствами в постоперационный период
мягкие и твёрдые ткани (мышцы и сухожилия) будут
нормально срастаться. Стяжку или шину (в зависимости от врачебных назначений)
надо купить до операции, поскольку её следует
надеть непосредственно по завершении хирургического вмешательства.
Лечебная физкультура и массаж
Гимнастика и массаж эффективны на любой стадии заболевания.
Их основная цель:
-
нормализовать мышечный тонус, предотвратить атрофию тканей в
мышцах; - восстановить циркуляцию крови в поврежденном участке;
- предотвратить застой лимфы;
- мягко восстановить подвижность сустава;
- разработать ступню и её элементы;
- восстановить функциональность в пальцах и ступне.
Гимнастические упражнения следует выполнять и в процессе реабилитации.
Для проведения массажа следует обратиться к специалисту.
Физиотерапия
Чтобы ускорить восстановительный процесс, можно прибегнуть к помощи таких
процедур:
- грязелечения;
- парафинотерапии;
- электрофореза;
- магнитотерапии.
Какую именно процедуру и на какой срок назначить, решает лечащий врач с учетом
индивидуальных особенностей пациента.
Правильная обувь
Правильно выбранная обувь – это немаловажная часть лечения, если болит косточка
на большом пальце ноги.
Назначение обуви заключается в обеспечении нормального положения ступни и
пальцев. В особенности рекомендовано
соблюдение данных рекомендаций тем, кому на работе приходится долго стоять или
сидеть.
При выборе обуви надо обратить внимание на такие правила:
-
материал должен быть натуральным – так ноги не будут потеть и ерзать во
время ходьбы; -
лучше отдать предпочтение небольшому устойчивому каблуку либо
танкетке; - носок и пятка должны быть закрыты;
- обувь должна быть соответствующего размера.
В постоперационный период придется долго ходить в ортопедической обуви, которую
можно купить в специализированном
магазине по врачебным рекомендациям.
Лечение косточек (шишек) на ногах
Стадии вальгусной деформации большого пальца ноги
Врачи травматологи-ортопеды Клиники на Комарова выделяют несколько стадий деформации:
- Первая стадия: смещение не больше 20 градусов. Неприятных ощущений нет, только эстетическое неудобство.
- Вторая стадия: смещение 20-30 градусов. При длительной ходьбе появляются болевые ощущения.
- Третья стадия: смещение 30-50 градусов. Косточка не дает ходить, болит, подобрать удобную обувь становится непросто.
- Четвертая стадия: смещение больше 50 градусов. Постоянная боль и непрекращающийся воспалительный процесс приносят мучения даже в состоянии покоя. Деформация начинает затрагивать и другие фаланги пальцев.
Хирургическое лечение
Если все консервативные меры оказываются не эффективными, то принимается решение об оперативном лечении. В настоящее время, существует более 100 оперативных методик по лечению Hallus valgus.Основные задачи при хирургическом лечении следующие :
- удалить бурсит большого пальца стопы
- реконструировать кости, из которых состоит большой палец ноги
- уравновесить мышцы вокруг сустава так, чтобы не было рецидива деформация
Удаление «нароста»
В некоторых умеренных случаях формирования бурсита большого пальца стопы, при операции может быть удален только нарост на сумке сустава. Эта операция, выполняется через маленький разрез на стороне ноги в области бурсита большого пальца стопы. Как только кожа разрезана удаляется нарост с помощью специального хирургического долота. Кость выравнивается и разрез кожи ушивают маленькими швами.
Более вероятно, что реконструкция большого пальца ноги также будет необходима. Главное решение, которое должно быть принято, состоит в том, надо ли разрезать метатарзальную кость и также ее реконструировать . Для решения этого вопроса имеет значение угол между первой метатарзальной и второй костью.Нормальный угол — приблизительно девять или десять градусов. Если угол будет 13 градусов или больше, то скорее всего необходимо разрезать и реконструировать метатарзальную кость. Когда хирург разрезает и производит репозицию кости, то это называется остеотомией. Есть два основных метода, используемых, чтобы выполнить остеотомию и реконструкцию первой метатарзальной кости..
Дистальная Остеотомия
В некоторых случаях дистальный конец кости разрезается и перемещается в латерально (это называется дистальной остеотомией). Это позволяет эффективно уменьшить угол между первыми и вторыми метатарзальными костями. Этот тип операции обычно требует одного или двух маленьких разрезов в ноге. Как только хирург достигает удовлетворительного положения костей, остеотомия сопрождается фиксацией костей с помощью металлических булавок .После операции и заживления булавки удаляются( обычно их удаляют через 3-6 недель после операции).
Прокимальная остеотомия
В других же ситуациях, первая метатарзальная кость разрезается в проксимальном конце кости. Этот тип операции обычно требует двух или трех маленьких разрезов в ноге. Как только кожа разрезана , хирург выполняет остеотомию. Кость подвергается реконструкции и фиксируется на время металлическими булавками. Эта операция тоже уменьшает угол между метатарзальными костями.Кроме того, производится релизинг сухожилия мышцы, приводящей большой палец стопы. Поэтому, после операции надевается специальный бандаж.
Реабилитация после операции
Необходимо в среднем 8 недель для того, чтобы произошло заживление мягких тканей и костей. Ногу на этот период лучше поместить в обувь с с деревянной подошвой или специальный бандаж для того, чтобы исключить травматизацию оперированных тканей и дать возможность нормальной регенерации. Непосредственно после операции могут понадобиться костыли.
Помощь специалистов Гарант Клиник
Лечебная гимнастика достаточно эффективный способ борьбы с шишкой на пальце ноги на первых этапах образования патологии, однако на второй и третьей стадии болезни физические упражнения не помогут. В такой ситуации необходимо оперативное вмешательство.
Современный медицинский центр «ГарантКлиник» проводит операции по удалению вальгусной деформации при помощи лазерных технологий. Квалифицированные специалисты быстро, аккуратно и безболезненно избавят вас от косточек на ногах пальцев, используя современное медицинское оборудование. Управляет современными аппаратами для лазерной хирургии только специалисты высочайшей категории, а сама процедура абсолютно безболезненна и не требует специфической подготовки.
Удаление косточек на ногах – инновационная технология, обладающая массой преимуществ: отсутствие необходимости общего наркоза, минимальные надрезы и потеря крови, великолепный результат с эстетической точки зрения. Еще одним плюсом метода становится короткий реабилитационный период, во время которого наши специалисты также будут наблюдать и поддерживать пациента.
На каблуках и без
На приеме у ортопедов с такой проблемой в 85% случаев оказываются женщины в возрасте за 40-50 лет. Как правило, приходят они, когда нога начала болеть, причем не только во время ношения неудобной обуви, а постоянно.
«При ходьбе на каблуках нагрузка идет на переднюю часть стопы. А из-за того, что носок обуви часто бывает зауженный, это создает дополнительную нагрузку. В итоге пальцы сводятся друг к другу, а у большого пальца появляется так называемая косточка или hallux («первый палец стопы») valgus («искривленный»)», — говорит врач травматолог-ортопед ОКБ №1 Денис Аржавицин. — Повышает риск развития вальгусной деформации работа «на ногах» и лишний вес.
Изначально это косметический дефект, но прогрессирует он неуклонно и со временем появляются боли — вокруг сустава возникает воспаление. Примерно в это же время начинается и старение сустава, и к уже имеющейся проблеме присоединяется артроз.
Артрит и артроз. Фото: АиФ
«Развитие болезни начинается с образования продольно-поперечного плоскостопия. В норме функцию амортизации веса тела выполняют поперечный и продольный своды. Их можно определить на ступне в месте сразу под пальцами и по выемке изнутри. В ответ на плоскую форму подъема нижние конечности перераспределяют нагрузку. На стопе поворачивается по направлению к середине тела первая плюсневая кость. Приводящая мышца большого пальца растягивается и слабеет, усиливается влияние мышц отводящей группы», — говорит Денис Аржавицин.
Немалую роль в появлении этой болезни играет и наследственность. Если у бабушки, мамы есть на ступне такая шишка, то, скорее всего, и детям не удастся избежать ее проявления. Кстати, в этом случае вальгусная деформация стопы может появиться и у мужчин. Все дело эластичности связочного аппарата, если по какой-либо причине он слабее, то косточка на ноге может начать расти даже у тех, кто никогда не ходил на высоком каблуке.
Вопрос-ответ
Как правильно выбрать безопасную обувь для зимы?
Когда назначается операция по удалению шишки на ноге?
Операцию назначают после осмотра врача и проведения диагностики. На начальных этапах развития вальгусной деформации для лечения могут применяться консервативные методы, однако, при появлении выпирающей шишки, врач порекомендует удалить нарост. Обязательное проведение операции показано при наличии таких симптомов:
- развитие воспалительного процесса в области шишки, покраснение кожи, отечность и гипертермия;
- сильная боль не только при ходьбе, но и когда пациент находится в состоянии покоя;
- искривление большого пальца составляет больше 50 градусов, что приводит к деформации остальных пальцев стопы;
- в области шишки образовалось болезненное мозолистое образование, кровоточащее и воспаленное;
- большая суставная плотность;
- развитие выраженного плоскостопия.
Если перечисленные выше симптомы отсутствуют, но шишка причиняет эстетический дискомфорт пациенту, после консультации с врачом также может быть назначена операция. Специалисты рекомендуют проводить операцию по удалению нароста на стопе на ранних стадиях формирования, не допуская развития серьезных осложнений.
Народные методы лечения
Есть немало народных способов и рецептов лечения шишки. Для снятия напряжения и боли использовался мелко просеянный горячий песок, его насыпали в мешочек из ткани и прикладывали перед сном на шишку.
Можно приготовить средство из яйца, свиного жира и уксусной эссенции. Для этого в течение недели яйцо настаивают в темном месте в уксусной эссенции в закрытой таре. Потом яйцо извлекается и перемешивается с жиром. Полученную мазь наносить на косточку в течение двух недель раз в день. Хранить ее следует в холодном месте.
Прежде чем воспользоваться народными методами, следует проконсультироваться с ортопедом.