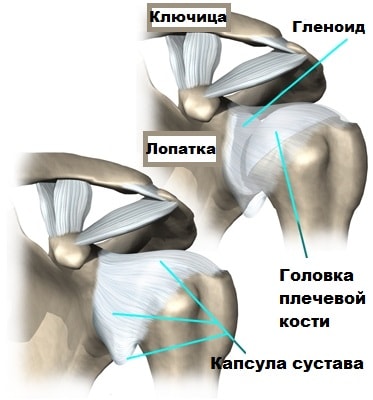
Шейный плексит
Содержание:
- Профилактика
- Симптомы Синдрома Элерса — Данло:
- Лечение
- Диагностика Пояснично-крестцового плексита:
- Лечение боли в плече
- Что такое Шейный плексит —
- Описание и причины плечевого плексита
- Диагностика привычного вывиха плеча
- Наши врачи
- Лечение привычного вывиха плеча — нужна ли операция?
- Услуги ортопедии и травматологии в ЦЭЛТ
- Патогенез (что происходит?) во время Шейного плексита:
- Лечение Плексита плечевого сустава:
- Профилактика Шейного плексита:
- Физиотерапия
- Лечение
- Диагностика Инфекционного (пиогенного) артрита:
- Симптомы разрыва вращательной манжеты
- Лечение Диффузного (эозинофильного) фасциита:
Профилактика
Профилактика боли в плече – это, в первую очередь, профилактика заболеваний опорно-двигательного аппарата. Она включает:
- дозированные физические нагрузки без стремления к рекордам;
- исключение или минимизация профессиональных вредностей;
- ношение правильной обуви;
- коррекцию осанки;
- сон на ортопедическом матрасе и ортопедической подушке;
- нормализацию массы тела;
- правильное питание с минимумом вредных продуктов (алкоголь, газированные напитки, чрезмерно жирная или острая пища и т.п.).
При первых признаках неблагополучия необходимо срочно обратиться к специалисту для диагностики и подбора лечения.
Симптомы Синдрома Элерса — Данло:
Характерны четыре клинических варианта синдрома:
- ранимая кожа, образование келоидных рубцов вследствие дефицита или отсутствия III типа коллагена;
- гиперэластичность кожи в сочетании с врожденным пороком сердца при отсутствии разболтанности суставов;
- гиперэластичность кожи, разболтанность суставов в сочетании с глазными симптомами, сколиозом вследствие частичного аутолиза коллагена, обусловленного дефицитом лизингидроксилазы;
- гиперэластичность кожи, разболтанность суставов, двусторонний вывих тазобедренных суставов в результате нарушенного процесса превращения проколлагена в коллаген изза снижения активности проколлагенпептидазы.
Клиническая картина болезни зависит от степени влияния описанных выше генетических дефектов соединительной ткани и в общих чертах может проявляться определенными признаками. У пациентов иногда находят выпот в коленных суставах в результате постоянного травмирования или разболтанности суставов. Походка подобных больных напоминает походку больных спинной сухоткой. Описаны привычные подвывихи и вывихи ключичногрудинного сочленения, плечевых суставов, головки лучевой кости, надколенника. У больных как яркие клинические симптомы наблюдаются ненормальная подвижность пальцев в межфаланговых суставах в дорсальном направлении, вывихи пальцев в пястнофаланговых суставах. Из других характерных клинических признаков можно отметить незаращение дужек позвонков, кифосколиоз, genu recurvatum, арахнодактилию, деформацию зубов, грыжи, плоскую или полую стопу, голубые склеры, эктопию хрусталика, кальцифицированные гематомы. Кожа бархатистого вида, напоминает влажную замшу, становится блестящей, истонченной. Отмечена гиперпигментация кожи в области коленных суставов, подбородка, локтевых суставов.
Следует обратить внимание на плохую заживляемость кожных ран, избыточную кровоточивость, хотя данные коагулограммы не показывают отклонений от нормы. Со стороны внутренних органов имеют место эмфизема легких, пневмоторакс, врожденные пороки сердца
С возрастом гиперэластичность кожи и разболтанность суставов уменьшаются.
Лечение
Схема терапии назначается по данным диагностического исследования, степени тяжести патологического процесса, имеющихся сопутствующих болезней. За профессиональной помощью на первоначальных этапах развития заболевания практически не обращаются, специалисты сталкиваются с запущенными процессами, когда надежды на быстрое излечение нет.
К главным задачам терапевтического направления относят:
- полное купирование или снижение выраженности болевого синдрома;
- стабилизацию циркуляции кровотока в ослабленных мышечных тканях;
- остановку дальнейшего развития воспалительного процесса;
- восстановление утраченной чувствительности нервных волокон;
- возвращение подвижности пораженной верхней конечности;
- повышение тонуса мышечных тканей, решение проблемы их расслабленности.
Медикаментозная терапия предусматривает использование отдельных фармакологических подгрупп вашим врачом:
НПВС – предназначаются для купирования воспалительных реакций, подавления болевого синдрома. Препараты имеют большое количество побочных эффектов, принимаются строго по рекомендованному алгоритму. При плексите плечевого сустава терапия проходит Диклофенаком, Пироксикамом, Мелоксикамом, Нимесулидом, Ортофеном, Мовалисом.
Для местной обработки используются кремы, гели и мази с противовоспалительным спектром действия, помогающие снизить отечность тканей, улучшающие местную циркуляцию кровотока. Лечение болезни проводится Вольтареном-эмульгель, Фастум-гелем, Троксерутином, Лиотоном, Троксевазином, Форт гелем, Артрум гелем, Найзом.
Гормональными средствами – назначение подгруппы глюкокортикостероидов происходит при сложном течении патологии
Препараты легко устраняют обширные воспалительные процессы, но требуют повышенной осторожности при применении. К часто назначаемым относят: Бетновейт, Гидрокортизон, Кортонитол-Дарница, Гиоксизон.
Обезболивающие препараты – позволяют уменьшить показатели болевого синдрома, нормализовать состояние организма
Для получения эффекта применяют Анальгин, Баралгин, Спазмалгон, Спазган, Темпалгин. Анальгетики различаются по силе воздействия, при непереносимых, мучительных болях могут прописываться наркотические препараты.
Спазмолитические средства – уменьшают спазмы мышечных тканей, купируют дискомфортные ощущения: Мидокалм, Толперизон, Сирдалуд, Миолгин.
Поливитаминные комплексы – восстанавливают функциональность аутоиммунной системы, улучшают работу внутренних органов, ускоряют процессы восстановления за счет достаточного количества витаминов и минералов: Центрум, Витрум, МультиМакс, Алфавит, Компливит.
Физиотерапевтические процедуры назначаются только после решения проблемы воспалительного процесса. Лечащий врач подбирает наиболее подходящую методику.
К часто назначаемым относят:
- электроаналгезию – на ткани воздействуют короткими импульсами, что помогает уменьшить болевой синдром;
- УВЧ – процедуры предотвращают скопление жидкости в проблемных тканях и полостях уставного аппарата;
- ультразвуковое, инфракрасное воздействие – ускоряет процессы регенерации поврежденных элементов;
- нейроэлектростимуляцию – помогает восстанавливать поврежденные нервные волокна;
- магнитотерапию – в процессе происходит расширение сосудов, что повышает уровень подачи полезных веществ и кислорода к местам поврежденных областей.
Рецидивирующий тип заболевания требует назначения санаторно-курортного лечения в специализированных здравницах.
Диагностика Пояснично-крестцового плексита:
Для постановки диагноза необходим сбор анамнеза заболевания и анализ жалоб пациента. Врач уточняет:
— болеет ли человек сахарным диабетом (болезнь, которая проявляется периодическими или постоянными подъемами уровня глюкозы в крови, что негативно влияет на обмен веществ и кровоснабжение всех тканей организма), болеет ли подагрой (болезнь, которая проявляется повышенным уровнем мочевой кислоты в организме, что негативно сказывается на ткани);
— проходил ли человек перед появлением болей вакцинацию, были ли хирургические операции, фиксация ноги гипсом, были ли травмы копчика, позвоночника, крестца, поясницы;
— как давно появились подобные жалобы (боли или слабость в ногах, истончение ногтей на ногах и пр.).
Далее проводят неврологический осмотр. Врачи оценивают силу мышц ног, состояние кожи и ногтей, также оценивают рефлексы (могут быть снижены при пояснично-крестцовом плексите) и тонус мышц (снижен при заболевании плекситом).
Для подтверждения диагноза часто назначают анализ крови. Воспаление может выявить лейкоцитоз – увеличенное количество лейкоцитов в крови, а также увеличенная СОЭ (скорость оседания красных кровяных клеток), в особенности если плексит инфекционного характера.
Метод электронейромиографии дает возможность оценить скорость проведения импульса по нервным волокнам и определить признаки повреждения нервов или нервных сплетений.
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) помогают проверить поясницу и живот, если существует подозрение на пояснично-крестцовый плексит. Эти методы позволяют послойно изучить строение области живота и поясницы, чтобы выявить изменения, что приводят к нарешунию функции сплетения (травмы, отек, опухоли).
Иногда для постановки диагноза следует обратиться к нейрохирургу.
Лечение боли в плече
Лечение боли в плечевом суставе зависит от ее причины. Если проблема связана именно с опорно-двигательным аппаратом, на первое место выходят обезболивающие средства:
- нестероидные противовоспалительные препараты в виде инъекций, таблеток и капсул, мазей и кремов, пластырей, ректальных свечей; необходимы для быстрого купирования воспалительного процесса и снятия боли;
- глюкокортикостероиды: применяются в виде таблеток и инъекций, в том числе для внутрисуставного введения;
- миорелаксанты: используются для снятия мышечных спазмов при артрозе, остеохондрозе и других патологиях;
- согревающие средства в виде мазей: улучшают кровообращение в пораженной области.
В зависимости от причины, вызвавшей болевые ощущения, врач может назначить:
- антибиотики (при воспалительных заболеваниях);
- хондропротекторы (при артрозе);
- витамины группы В (при неврологической патологии) и т.п.
При острых процессах и травмах важным лечебным фактором является иммобилизация руки. Специальные повязки и ортезы сокращают объем движений и позволяют тканям полноценно восстановиться. После стихания активного воспаления назначаются разнообразные физиопроцедуры:
- магнитотерапия: воздействие на пораженную область магнитными волнами;
- ударно-волновая терапия: разрушение патологических костных разрастаний звуковыми волнами определенной длины;
- озонотерапия: введение в сустав специальной газовой смеси;
- электромиостимуляция: воздействие на мышцы электрическими импульсами для их сокращения;
- ультрафонофорез и электрофорез: насыщение тканей лекарственными препаратами с помощью ультразвука или электрического тока;
- лазерная терапия: глубокое прогревание тканей лазерным лучом.
Эти методики направлены на улучшение микроциркуляции в тканях и стимулирование процессов регенерации.
Дополнительно используется:
- лечебная физкультура и механотерапия;
- массаж;
- вытяжение суставов для минимизации нагрузки.
При наличии показаний прибегают к хирургическому лечению:
- пункция сустава с удалением патологического содержимого (жидкость, гной, кровь);
- восстановление целостности костей или связок после травмы;
- эндопротезирование: замена сустава на искусственный при запущенном остеоартрозе;
- удаление новообразований.
Что такое Шейный плексит —
Плексит – заболевание, которое может быть спровоцировано множеством причин, и для которого характерны двигательные, чувствительные или трофические расстройства. Степень поражения может быть полной или частичной – от этого зависит и проявляющаяся симптоматика.
Шейное сплетение лежит под грудино-ключично-сосцевидной мышцей и формиуется из корешков четырех верхних сегментов спинного мозга. Чувствительные нервы шейного сплетения иннервируют кожу боковой и передней поверхности шеи, надключичной области, кожу ушной раковины и область позади нее. Также чувствительные и мышечные волокна шейного сплетения образуют правый и левый диафрагмальные нервы, которые дают диафрагме иннервацию. Ветви волокон доходят до плевры, перикарда и брюшины.
Течение заболевания делится на 2 стадии: невралгическую и паралитическую. Изначально пациент жалуется на боли, степень которых усиливается при попытках движения и сдавлении сплетения. Паралитическая же стадия характеризуется появлением параличей и парезов мышц, которые иннервируются ветвями пораженного сплетения. Наблюдается отечность органов, иннервирующиеся ветвями этого сплетения, уменьшение их чувствительности. Питание органов ухудшается, возникает дистрофия органов.
В зависимости от стороны, на которой развился плексит, выделяют следующие его формы:
- левосторонний;
- правосторонний;
- двусторонний плексит.
Описание и причины плечевого плексита
 Плечевой плексит имеет неврологическую основу. Характеризуется поражением нервных скоплений, расположенных в области плеча. Основными проявлениями наряду с болевым синдромом являются потеря функциональности руки со стороны нервного расстройства, чувствительные нарушения в эпидермисе и мышечных тканях, нарушения в кровоснабжении участка.
Плечевой плексит имеет неврологическую основу. Характеризуется поражением нервных скоплений, расположенных в области плеча. Основными проявлениями наряду с болевым синдромом являются потеря функциональности руки со стороны нервного расстройства, чувствительные нарушения в эпидермисе и мышечных тканях, нарушения в кровоснабжении участка.
Заболевание локализуется в области повреждения или компрессии нервных стволов, выходящих из позвоночного канала на уровне плечевого пояса. Может быть как верхним, так и нижним, а также обширным, охватывающим весь плечевой участок. Первопричинами патологии служат:
- Механическое травмирование, ранение, резкое выдергивание конечности.
- Инфекционное воспаление в результате ряда тотальных заболеваний (сифилис, опоясывающий герпес и т.д.).
- Отравляющее воздействие токсинами различной природы.
- Сдавливание внутренними патогенными новообразованиями – опухолями, кистозными капсулами, аневризмами, гематомами.
- Нарушение метаболических процессов в результате диабетического синдрома и т.д.
- Аутоиммунные нарушения.
Решением проблемы лечения и восстановления после болезни занимаются врачи разных областей медицины. Важна совместная работа невролога с узконаправленными специалистами: травматологами, ортопедами, гинекологами, ревматологами, хирургами и акушерами.
Самой распространенной первопричиной развития заболевания служит посттравматическое разрушение нервных волокон. Повредить нейронные скопления можно во время перелома ключичной кости, вывихе суставной зоны, растяжении, разрыве связочных структур, сильном ударе по поверхности плеча или о статичный предмет, проникающих ранах различного характера. Развитие патологии происходит и при систематическом незначительном травмировании: длительном использовании костыля, работе с вибрирующими инструментами. Нередко развитие плексита в результате нанесения родовой травмы, при высвобождении младенца из родовых путей.
Второй по распространенности является компрессионная причина, характеризующаяся присутствием патогенных очагов, длительно сдавливающих нервные скопления. У лежачих пациентов нарушение проявляется в результате длительного расположения конечности в неудобном положении. Внутренними факторами служат растущие аневризмы, опухолевые образования, гематомы, отечности после механического повреждения, увеличение лимфатических скоплений.
При сопутствующих тотальных заболеваниях может возникнуть инфекционный плексит. Нередко причиной болезни служит диабетический фон, подагра. Редко встречается послеоперационное повреждение сплетений, возникающее в результате некорректного хирургического вмешательства.
Диагностика привычного вывиха плеча
- Рентгенографию плечевого сустава. При этом можно выявить дислокацию головки плечевой кости и некоторые другие патологические изменения.
- . Определение степени повреждения суставной губы (повреждение Банкарта), наличия сопутствующий мягкотканных повреждений.
- с 3D реконструкцией. Для уточнения величины костного дефекта, выбора возможных вариантов лечения.
В многопрофильной клинике ЦЭЛТ можно пройти диагностика в полном объеме за кратчайшее время на самом современном оборудовании.
Наши врачи

Марина Виталий Семенович
Врач травматолог-ортопед, заведующий службой малоинвазивной травматологии и ортопедии
Стаж 36 лет
Записаться на прием

Полтавский Дмитрий Ильич
Врач травматолог-ортопед
Стаж 28 лет
Записаться на прием

Зубиков Владимир Сергеевич
Врач травматолог-ортопед, доктор медицинских наук, врач высшей категории, профессор
Стаж 44 года
Записаться на прием

Третьяков Антон Александрович
Врач травматолог-ортопед
Стаж 8 лет
Записаться на прием

Самиленко Игорь Григорьевич
Врач травматолог — ортопед, врач высшей категории
Стаж 24 года
Записаться на прием
Лечение привычного вывиха плеча — нужна ли операция?
К сожалению, данная патология не поддается консервативному лечению. Единственный способ эффективно справиться с заболеванием — хирургическое вмешательство. На данный момент существует около 300 видов операций при привычном вывихе плеча.
Наиболее современным, эффективным и малотравматичным методом лечения нестабильности и привычного вывиха плеча на сегодняшний день считается (при повреждении Банкарта).
Операция позволяет устранить основную причину нестабильности сустава, восстановить и фиксировать суставную губу рассасывающимися якорными фиксаторами (1,3-2,6 мм). Восстановление анатомии ведет к восстановлению полной функции и стабильности плечевого сустава. В случаях более выраженных внутрисуставных повреждений, наличии костных дефектов может потребоваться пластика сухожилий или костной ткани. В некоторых случаях проводится костно-пластическая операция транспозиция клювовидного отростка (операция Латерже).
Услуги ортопедии и травматологии в ЦЭЛТ
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 2 700 |
| УЗИ двух симметричных суставов (кроме тазобедренных) | 4 000 |
| Рентгенография костей и суставов конечностей | 2 200 |
| МР томография плечевого сустава | 7 000 |
- Трохантерит
- Гонартроз
Патогенез (что происходит?) во время Шейного плексита:
Самая распространенная симптоматика шейного плексита – боли и нарушение чувствительности. Не фиксируются расстройства в мышечной сфере.
Малый затылочный нерв выходит позади грудино-ключично-сосцевидной мышцы, на 2 см ниже сосцевидного отростка. Он чувствительный и иннервирует кожу ушной раковины и область за ней. Когда есть невралгия данного нерва, появляется боль при пальпации в месте его выхода из-под мышцы, появляются расстройства чувствительности в иннервируемых участках кожи.
Поражение поперечного нерва шеи, большого ушного нерва или надключичных нервов приводит к развитию нарушения чувствительности или болевым ощущениям в нижне-боковой области лица, передне-боковой поверхности шеи, ушной раковине или над ключицей.
Чаще всего поражение нервов шейного сплетения вторично и является признаком другого патологического процесса. К шейному плекситу могут привести увеличение шейных слюнных желез или сифилис шейных позвонков и т. д. Также шейный плексит возможен после местного переохлаждения. В таких случаях фиксируется острое начало болезни, проявляется болевая симптоматика. При благоприятном течении боль постепенно становится меньше, а чувствительность восстанавливается, что говорит о процессе выздоровления от шейного плексита.
Двустороннее поражение диафрагмального нерва более распространено, чем двустороннее. Это патологические процессы в средостении: аневризмы крупных сосудов, опухоли, очаги гнойного воспаления.
Поражение диафрагмального нерва лишь с одной стороны приводит к парезу или параличу диафрагмы с пораженного бока. Исчезает нижнее дыхание (диафрагмой), что провоцирует одышку и затруднения при кашле. При натуживании подъем живота и напряжение его стенок ликвидируются. Дыхание вследствие полного пареза или паралича диафрагмы становится неглубоким (верхним), учащенным.
Когда в патологический процесс вовлекаются чувствительные волокна диафрагмального нерва, появляются боли в грудной клетке, плечевом суставе, надплечьи и шее. В редких случаях боль может доходить до пальцев рук. Дыхательные движения грудной клетки ограничиваются из-за боли, появляется одышка. Вместе с сильным болевым синдромом часто «приходит» и икота.
Лечение Плексита плечевого сустава:
Прибегают к комплексному лечению плексита плеча, с предварительной точной установкой диагноза и выяснением причин заболевания. Лечение устраняет симптомы болезни и ее причины.
Назначают медикаментозную терапию. Применяют современные препараты, имеющие высокую эффективность. Врачи прописывают анальгетики, препараты для восстановления нервной проводимости, противовоспалительные средства, препараты для улучшения кровообращения и трофики, витамины В1 и В12. По необходимости применяют терапию специфическими лекарствами.
Для лечения также применяют ниже перечисленные методы:
- различные виды рефлексотерапии,
- лазеро- и криотерапия,
- озокерит,
- электролечение,
- лечебная физкультура,
- массаж,
- гирудотерапия,
- бальнеологические методы терапии.
Хирургические операции показаны только при опухолях, шейных ребрах, травматических плекситах, аневризмах подключичной артерии. Больных плечевым плекситом нельзя подвергать охлаждениям, физическому перенапряжению. Также больные не должны работать с токсическими веществами. После выздоровления необходимо применять профилактические меры, описанные ниже.
Профилактика Шейного плексита:
Больные плекситом не должны подвергать себя физическим нагрузкам. Следует избегать охлаждения и работы с токсическими веществами. Следует часто менять позы (это касается в основном работников, выполнение обязанностей которых связано с сидением за компьютером и проч.). Запрещается ношение тесной одежды, в особенности свитеров с горлом в обтяжку.
В стадии ремиссии назначается санаторно-курортное лечение в профильных санаториях. В России больные лечатся в санаториях Кисловодска, Ессентуков, Пятигорска, Железноводска. Также профильные санатории есть в Беларуси (к примеру, Берестье, Алеся, Боровое, Буг, Березина, Березка, Журавушка, Приднепровский и т. д.).
Профилактические меры включают одевание по погоде (чтобы избежать переохлаждения), своевременное выявление и правильное лечение инфекционных болезней и нарушения обмена веществ
Важно заниматься физкультурой и спортом для улучшения координации и формирования мышечного корсета, что поможет избежать травм
Физиотерапия
При диагностированном хроническом течении лечение должно проводиться на базе санатория. При острой форме физиотерапию можно пройти и в поликлинике. К самым действенным методам при этой патологии можно отнести такие процедуры, как:
- УВЧ.
- Электрофорез.
- Грязевые аппликации.
- Парафиновые ванночки.
- Криотерапия.
- Лазеротерапия.
- Массаж.
Особого внимания требует гимнастика при плексите плечевого сустава. Выполнять её нужно только под контролем врача и выполнять определённые упражнения — подъём и опускание плеч, сведение и разведение лопаток, разведение локтей, сгибание и разгибание рук, манипуляции с предметами, например, с мячом.
Иногда плексит плечевого сустава лечится при помощи оперативного вмешательства. Но такое бывает довольно редко и только в том случае, когда доказано, что причина заболевания — опухоль или травма.
Лечение
Консервативное лечение разрывов суставной губы включает в себя физиотерапию, ЛФК противовоспалительное лечение и инъекции стероидов в плечо. Разрывы суставной губы часто сопровождаются тендинитом сухожилий мышц вращательной манжеты. Противоспалительная терапия помогает уменьшить отек и воспаление при тендините, что помогает уменьшить болевые проявления. Как правило, медикаментозное лечение заключается в применение НПВС (вольтарен, Новалис, ибупрофен и т.д.). Кроме того, возможны инъекции стероидов в сочетании с местными анестетиками в поврежденное плечо в верхнюю часть вращательной манжеты. При необходимости инъекцию можно повторить. Проводить многократные инъекции нет смысла, так как они могут лишь маскировать проблему, которая требует более определенного лечения.
ЛФК при разрывах губы начинается с упора на мышцы лопатки и туловища мышцы брюшного пресса и нижней части спины, а затем проводятся упражнения для укрепления мышц ротаторной манжеты. После подбора упражнений с врачом ЛФК упражнения можно выполнять самостоятельно.
Диагностика Инфекционного (пиогенного) артрита:
Диагноз “септический артрит” ставится только на основании проведенных лабораторных анализов, тщательного врачебного осмотра пораженного сустава и внимательного изучения медицинской карты пациента
Важно иметь в виду, что подобные симптомы — боль в суставе и температура — могут быть вызваны другими причинами, например, иными видами артрита, подагрой, ревматической лихорадкой, болезнью Лайма (боррелиоз) и др. В некоторых случаях врач вынужден прибегнуть к консультации специалиста — ортопеда или ревматолога, чтобы исключить ошибку в диагнозе
Анамнез при инфекционном артрите
История болезни пациента позволит врачу определить, не принадлежит ли больной к одной из групп риска. Случаи внезапной боли в суставах также являются важной информацией. Медицинский осмотр Врач оценит степень отечности и болезненности пораженного сустава, его температуру и другие признаки инфекционного процесса. В некоторых случаях месторасположение может явиться ключом к верному диагнозу, например, поражение грудино-ключичных или тазовых сочленений часто случается у наркозависимых пациентов. Лабораторные анализы Лабораторные исследования необходимы, чтобы подтвердить диагноз «инфекционный артрит». Врач проведет пункцию сустава, эта процедура представляет собою прокол с помощью шприца для извлечения образца синовиальной жидкости. Синовиальная жидкость — это смазка, вырабатываемая окружающими сустав тканями. Образец отсылается в герметичном шприце для посева. Синовиальная жидкость из пораженного сустава обычно содержит хлопья гноя и выглядит мутной. Определение количества клеток обычно выявляет высокий уровень лейкоцитов; уровень выше 100000 кл/мм куб. или нейтрофильная пропорция более 90% свидетельствует о септическом артрите. Для предварительной идентификации возбудителя инфекции используется т.н. окраска по Граму (все бактерии делятся на два вида: окрашивающиеся по Грам и неокрашивающиеся по Граму — грамположительные и грамотрицательные. Эти группы бактерий по-разному чувствительны к антибиотикам. Для окончательной идентификации проводится посев синовиальной жидкости. Если посев синовиальной жидкости не дает роста, врач может назначить биопсию и посев синовиальной ткани вокруг сустава. Другие анализы, такие как посев мочи, крови или слизи, выделяемой шейкой матки, могут быть назначены только в дополнение к пункции.
Аппаратная диагностика инфекционного артрита
Аппаратная диагностика неэффективна на ранних стадиях развития инфекционного артрита. Рентгеновские лучи не выявляют разрушение костей или хрящей в течение 10-14 дней с момента возникновения симптомов. Получение каких-либо изображений лишь иногда может быть эффективно, если очаг инфекции находится в глубоко расположенном суставе.
Симптомы разрыва вращательной манжеты
Разрыв всегда сопровождается резким приступом боли, локализованной в области плечевого сустава и вокруг него. Боль нередко иррадиирует в кисть, шею и предплечья. Характерным симптомом является усиление боли при попытке совершить определенное движение рукой, например, поднять ее или отвести в бок. В некоторых случаях пациенты и вовсе лишены возможностью двигать рукой. Индивидуальность симптомов и степень их выраженности зависит от того, полным или частичным был разрыв вращательной манжеты. Пациенты также очень часто жалуются на невозможность спать на стороне, где поврежден сустав.
Место, где локализован центр боли, напрямую зависит от места нахождения поврежденного сухожилия. Самым частым в клинической практике является разрыв сухожилия надостной мышцы. Диагностировать такой случай можно, попросив пациента отвести руку в бок. Если мы имеем дело именно с таким повреждением, больной не сможет выполнить данное задание. Если же, отведение руки возможно, но ощущается ярко-выраженная боль, вероятнее всего, что сухожилие порвано не полностью, а лишь сильно повреждено.
Лечение Диффузного (эозинофильного) фасциита:
Лекарственные средства эффективны в раннем периоде болезни, однако нередко постепенное развитие процесса приводит к несвоевременному распознаванию и запоздалому лечению. Как и при других заболеваниях из группы ДБСТ, при ЭФ необходимо длительное, нередко многолетнее, комплексное лечение.
Поскольку на первое место в клинической картине болезни выступают признаки воспалительной активности, наиболее показаны ГКС, главным образом преднизолон по 20-30 мг/сут, реже больше (60-70 мг/сут). В подавляющих дозах преднизолон назначают до снижения активности процесса, уменьшения субъективных и объективных признаков болезни. В дальнейшем дозу преднизолона постепенно снижают до поддерживающей, которую нередко приходится назначать в течение многих месяцев и даже лет (до 8 лет, по данным Н. Г. Гусевой и соавт.
Терапия НПВП обычно неэффективна.
При неэффективности лечения ГКС дополнительно назначают цитостатики, преимущественно азатиоприн по 150 мг/сут в течение нескольких месяцев, а при развитии фиброза — Dпени цилламин до 450-600 мг/сут. Длительность приема препаратов определяется наличием воспалительных, иммунных или фиброзных изменений.
В качестве местной противовоспалительной и антифиброзирующей терапии в комплексе лечения включаются курсы аппликаций ДМСО (50 %), фонофореза трилона Б на пораженные области. При снижении активности процесса проводятся ЛФК, курсы массажа.
При торпидном течении болезни и неэффективности терапии, по данным Н. Г. Гусевой и соавт., рекомендуется гемо сорбция. Возможно, что экстракорпоральная терапия показана и в более ранние сроки болезни в связи с повышением активности эозинофилотаксического фактора.
По данным S. Herson и соавт., на ранних стадиях болезни следует назначать преднизолон по 0,35-0,6 мг/кг в сочетании с циметидином в дозе до 1000 мг/сут в качестве бло катора Н2рецепторов.
Таким образом, эффективность лечения зависит от сроков его начала. При раннем распознавании и систематическом лечении почти у всех больных к концу 1го года развивается значительное улучшение состояния или клиническая ремиссия. Однако при позднем распознавании и развитии фиброза результаты лечения намного хуже.